ÁP LỰC BÀN CHÂN VÀ BỆNH ĐÁI THÁO ĐƯỜNG
Vũ Bích Nga*, Trần Thị Ngọc Băng**
* Bộ môn Nội – Trường ĐH Y Hà Nội, Bệnh viện Đại học Y Hà Nội
** Bệnh viện Xây dựng
ABSTRACT
Foot plantar pressure is the pressure field that acts between the foot and the support surface during everyday locomotor activities. High foot plantarpressure is associated with leg ulcers in patients with peripheral neuropathy, elevation of the foot plantarpressure is proportional to peripheral neuropathy. Decreased foot plantarpressure is effective in treating leg ulcers or preventing ulcers in areas at risk for developing ulcers.
TÓM TẮT
Áp lực bàn chân là áp lực được tạo ra giữa bàn chân và các bề mặt tiếp xúc trong các hoạt động vận động hàng ngày. Áp lực bàn chân cao có liên quan tới loét chân ở bệnh nhân đái tháo đường có biến chứng thần kinh ngoại vi, mức độ tăng áp lực bàn chân tỷ lệ thuận với mức độ bệnh lý thần kinh ngoại vi. Giảm áp lực bàn chân có hiệu quả trong điều trị loét chân hoặc ngăn ngừa vết loét ở các khu vực có nguy cơ phát triển loét.
Chịu trách nhiệm chính: Vũ Bích Nga
Ngày nhận bài: 6/7/2017
Ngày phản biện khoa học: 17/7/2017
Ngày duyệt bài: 30/7/2017
I. ĐẶT VẤN ĐỀ
Đái tháo đường là một bệnh mạn tính có tỷ lệ gia tăng nhanh chóng trên toàn thế giới, với số lượng bệnh nhân đái tháo đường được dự kiến sẽ tăng từ 415 triệu người trong năm 2015 lên tới 642 triệu người vào năm 2040.
Bệnh lý bàn chân đái tháo đường ngày càng trở thành vấn đề được quan tâm do tính phổ biến và những hậu quả nặng nề mà bệnh mang lại. Loét bàn chân do đái tháo đường và cắt cụt chi là những nguyên nhân trực tiếp đe dọa sức khỏe, tâm lý của người bệnh, đồng thời gây ảnh hưởng nặng nề đến gia đình bệnh nhân và toàn xã hội. Loét chân là nguyên nhân hàng đầu của cắt cụt chi dưới không do chấn thương và làm suy giảm chất lượng cuộc sống của bệnh nhân.
Mục tiêu của việc điều trị đái tháo đường là ngăn chặn biến chứng bằng các biện pháp thích hợp và giảm bớt gánh nặng kinh tế từ các phương pháp điều trị.
Do dó, điều quan trọng để ngăn ngừa các biến chứng bàn chân là bắt đầu xác định những người có nguy cơ. Các nghiên cứu chỉ ra rằng áp lực bàn chân cao có liên quan tới loét chân ở bệnh nhân đái tháo đường có biến chứng thần kinh ngoại vi, mức độ tăng áp lực bàn chân tỷ lệ thuận với mức độ bệnh lý thần kinh ngoại vi. Giảm áp lực bàn chân có hiệu quả trong điều trị loét chân hoặc ngăn ngưa vết loét ở các khu vực có nguy cơ phát triển loét.
II. BỆNH LÝ BÀN CHÂN VÀ ĐÁI THÁO ĐƯỜNG
1.Tình hình bệnh lý bàn chân ĐTĐ
Trên thế giới:
Tỷ lệ ĐTĐ trên toàn cầu dự đoán là tăng gấp đôi vào năm 2030 từ 2,8% lên tới 4,4%. Trong suốt cuộc đời của người bệnh tiểu đường nguy cơ biến chứng bàn chân là 25%.
– Theo thông báo của Tổ chức Y tế Thế giới (WHO) năm 2005 về bệnh lý bàn chân đái tháo đường cho thấy có tới 15% số người mắc ĐTĐ có biến chứng bệnh lý bàn chân, 20% số người ĐTĐ phải nhập viện do nguyên nhân bị loét chân. Nếu theo dõi trên phạm vi toàn cầu thì cứ 30 giây lại có 1 người có biến chứng bàn chân phải cắt cụt chi do đái tháo đường.
– Theo IDF (International Working Group on Diabetic Foot) 2007: 85% các trường hợp cắt cụt chi khởi đầu bởi loét chân, tỉ lệ sống còn 5 năm sau cắt cụt chân < 50%. Phát hiện sớm có thể ngăn ngừa 40 – 85% các trường hợp cắt cụt chân.
Tại Việt Nam:
– Tỷ lệ cắt cụt của người có biến chứng bàn chân ĐTĐ chiếm 40% trên tổng số người bệnh lý bàn chân ĐTĐ.
– Tại Bệnh viện Nội tiết Trung ương (2004) tỷ lệ bệnh nhân ĐTĐ có loét bàn chân chiếm 1,9% tổng số bệnh nhân nhập viện và tăng lên 4,1% vào năm 2007.
2. Cơ chế bệnh sinh của biến chứng bàn chân đái tháo đường
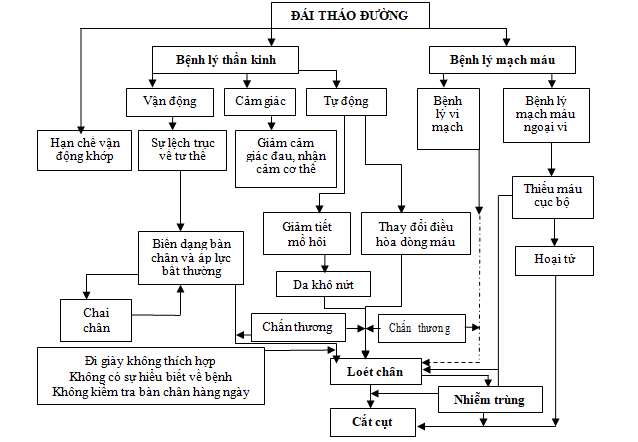
Quá trình tăng Glucose máu là một yếu tố nguy cơ độc lập về các bệnh lý thần kinh và xơ vữa động mạch tiến triển nhanh trong bệnh ĐTĐ. Bệnh lý thần kinh dẫn đến giảm cảm giác và gây biến dạng bàn chân. Tổn thương thần kinh cảm giác ngoại vi dẫn đến giảm cảm giác bảo vệ, bàn chân khó kiểm soát dễ bị các chấn thương, đồng thời bệnh lý thần kinh ngoại vi cũng làm thay đổi cấu trúc bàn chân gây mất ổn định tư thế và điều chỉnh hướng ảnh hưởng đến dáng đi, hạn chế tầm vận động và thay đổi cấu trúc chịu lực của bàn chân. Nhô xương, móng vuốt hoặc ngón chân búa, vòm bàn chân cao và trật các khớp đốt là những biến dạng thường thấy của bệnh nhân ĐTĐ. Hạn chế vận động khớp cổ chân và các khối xương bàn chân là hậu quả đầu tiên của tăng áp lực bàn chân và ngón chân khi đi lại. Quá trình này dẫn đến tăng lực dư thừa, chai chân và hình thành sẹo, tăng tải bất thường, thường xuyên xuất huyết và gây loét. Biến chứng bàn chân ở bệnh nhân ĐTĐ là kết quả từ nhiều tác động đồng thời do nhiều nguyên nhân góp phần: bệnh lý thần kinh ngoại vi, bệnh lý mạch máu, nhiễm trùng và chấn thương… nguyên nhân quan trọng nhất được ghi nhận là biến chứng thần kinh ngoại vi và biến chứng mạch máu ngoại vi. Nhiễm trùng làm nặng thêm vết loét và là một yếu tố nguy cơ của cắt cụt chi nhưng ít khi là một yếu tố đơn độc gây loét bàn chân. Các chấn thương đóng vai trò đáng kể trong việc hình thành vết loét bàn chân và là yếu tố thuận lợi của loét bàn chân.
Sơ đồ tóm tắt cơ chế bệnh sinh của bàn chân đái tháo đường
II. ÁP LỰC BÀN CHÂN
1.Khái niệm về áp lực bàn chân
Lực và áp lực là 2 yếu tố có liên quan nhưng khác nhau về lượng. Khái niệm này cần được hiểu rõ ràng để sử dụng đúng các thông tin thu thập được khi đo áp lực bàn chân. Lực hay cũng gọi là lực tiếp đất là tổng lực tác động lên bàn chân khi đứng trên một mặt phẳng. Trong khi đó áp lực được đo bằng tổng số lực cho số diện tích mà nó tác động lên.
Áp lực trung bình bàn chân có thể được tính bằng chia tổng số lực cho toàn bộ diện tích bàn chân. Tuy nhiên trên thực tế thì lực này phân bố không đồng đều trên toàn bộ diện tích bàn chân nhất là khi đi bộ.
Lòng bàn chân là bề mặt chính của sự tương tác giữa cơ thể với môi trường trong quá trình vận động. Áp lực bàn chân là áp lực được tạo ra giữa bàn chân và các bề mặt tiếp xúc trong các hoạt động vận động hàng ngày. Để chẩn đoán các bất thường về chân ở giai đoạn sớm nhằm phòng chống thương tích, quản lý các yếu tố nguy cơ và nâng cao chất lượng cuộc sống.
Một cách tiếp cận kiểm tra chân được ứng dụng rộng rãi trong ứng dụng các lĩnh vực khác nhau là đo áp lực bàn chân. Thông tin thu được từ các biện pháp đo áp lực bàn chân là rất quan trọng trong dáng đi và tư thế, cung cấp các thông tin để chẩn đoán các bệnh lý của chân, thiết kế giầy, cơ chế sinh học thể thao, phòng chống thương tích và các ứng dụng khác.
2. Cơ chế bệnh sinh thay đổi áp lực bàn chân ĐTĐ
2.1. Thần kinh vận động:
Thần kinh vận động dường như là yếu tố quan trọng nhất trong quá tình làm tăng áp lực bàn chân. Sự teo nhỏ các cơ bàn chân dẫn đến sự mất cân bằng giữa cơ gấp và cơ duỗi, của móng chân và sự nhô lên của các đầu xương bàn chân, những mô mỡ bình thường được tìm thấy ở dưới đầu xương bàn chân nó có tác dụng đệm trong quá trình cơ thể di chuyển.
Kết quả cuối cùng tất cả những thay đổi đó làm áp lực dưới đầu xương bàn chân tăng lên làm mất chức năng của các ngón đặc biệt là ngón cái. Ngón cái ở những người bình thường sẽ giúp cho việc phân bố trọng lực để giữ thăng bằng khi đi lại và khi lực trượt tăng lên.
2.2. Thần kinh tự động:
Thần kinh tự động thường đi kèm với sự thoái hóa thần kinh cảm giác. Ở mỗi một mức độ bàn chân nó làm tổn thương thần kinh tuyến mồ hôi dẫn đến làm khô da, thay đổi cấu trúc của da, hình thành các chai chân và nghiêm trọng hơn làm cho da bị nứt rạn. Sự hình thành các chai chân sẽ làm tăng thêm áp lực bàn chân vốn đã bị tổn thương. Tổn thương này chẳng những không bảo vện được mà nếu không được điều trị nó sẽ thúc đẩy sự phát triển những ổ loét bàn chân đặc biệt khi da khô và nứt ra.
2.3. Mạch máu ngoại vi:
Tổn thương mạch máu ngoại vi cũng là yếu tố quan trọng làm thay đổi áp lực bàn chân. Một số nghiên cứu cho thấy ở những bệnh nhân có tổn thương mạch máu càng nặng thì áp lực bàn chân cũng thay đổi. Đặc biệt ở những bệnh nhân đái tháo đường mức độ tổn thương mạch ở lứa tuổi càng trẻ và tốc độ tổn thương càng nhanh. Sự hình thành các mảng xơ vữa tạo nên các tổn thương gây hẹp lòng mạch đãn đến giảm oxy tổ chức, giảm dinh dưỡng, tắc mạch…gây lên tình trạng lâu liền vết thương, các loét chân, tắc mạch sâu gây hoại tử chi.
2.4. Những hạn chế vận động của khớp:
Hạn chế vận động của khớp là một yếu tố nữa làm tăng áp lực bàn chân ở người đái tháo đường. Nguyên nhân chính có thể là thiếu hụt hydrocacbon của collgen làm tăng và dày lên dây chằng ngang của các bó collgen dẫn đến hậu quả làm mất sự mềm dẻo và trơn của da và làm hạn chế vận động của các khớp ở tay và chân. Ở những cấp độ bàn chân, hạn chế vận động khớp cổ chân là yếu tố quan trọng nhất góp phần làm tăng áp lực bàn chân. Trong khi đi bàn chân vận động đầu tiên để điều chình sự tiếp xúc bề mặt và giúp cơ thể hấp thu những biến chuyển và tạo ra một mức độ cứng nhắc nhất là khi di chuyển.
3. Các phương pháp đánh giá thay đổi áp lực bàn chân
Hiện nay với sự tiến bộ của khoa học kĩ thuật đã tạo ra các máy đo áp lực bàn chân rất tiện dụng. Để có được phát minh này, chúng ta cũng trải qua rất nhiều quá trình nghiên cứu từ những thiết bị thô sơ.
3.1. Phương pháp nghiên cứu bán định lượng:
Những nghiên cứu sớm nhất để đánh giá áp lực bàn chân được mô tả bởi Beely vào năm 1882 và bao gồm các chất liệu thạch cao để tạo ra khuôn bàn chân. Nhược điểm chính của phương pháp này là đánh giá trọng lực của cơ thể chứ không đánh giá được áp lực dưới bàn chân.
Năm 1930 Morton mô tả các đo áp lực bàn chân bằng việc sử dụng miếng cao su hình dạng gắn với một giấy mực đặt bên dưới trong khi bệnh nhân bước qua làm miếng cao su biến dạng được gọi là “máy chiếu bóng”.
Một phương pháp nghiên cứu tương tự đã được Harris và Beath sử dụng vào năm 1947 và hiện nay vẫn được sử dụng trong thăm khám lâm sàng. Thiết bị này bao gồm nhiều lớp thảm cao su tẩm mực in gắn với những mẩu giấy để in phía dưới. Ví dụ: khi đi bộ mực sẽ in lên giấy, độ đậm nhạt của mực in phụ thuộc vào áp lực tác động lên nó. Hạn chế của phương pháp này là khó phân biệt sự thấm đẫm mực ở các mức độ tổn thương khác nhau, nó sẽ không sử dụng cho những bàn chân có áp lực trong giới hạn bình thường. Thiết bị này cho phép định lượng sơ bộ sự tăng áp lực bàn chân trong một giới hạn nhất định.
3.2. Phương pháp nghiên cứu định lượng:
Một nghiên cứu sớm nhất về phương pháp nghiên cứu định lượng được mô tả bởi Hutton và Drabble vào năm 1972. Phương pháp này bao gồm một tấm kim loại chịu lực và 12 thanh xà gắn với nhau và nối với hệ thống dây điện cho phép đo lường sức căng theo chiều dọc.
Toàn bộ hệ thống này đặt trên đường đi bộ, bệnh nhân có thể bước lên hoặc bước xuống tấm kim loại chịu lực trong quá trình đi lại bình thường. Việc sử dụng thiết bị Sott cho phép phân loại được sự phân bố trọng lượng, tính toán được phần trăm trọng lượng cơ thể ở người bình thường hoặc ở bệnh nhân có vấn đề bàn chân như bàn chân bẹt hoặc ngón cái bị vẹo. Về sau, Stokes và cộng sự cũng sử dụng phương pháp này để nghiên cứu về mối liên quan giữa cân nặng, áp lực bàn chân và loét bàn chân ở người đái tháo đường. Đây là một trong những nghiên cứu đầu tiên cho thấy các vết loét ở bàn chân xuất hiện tại các điểm chịu tải trọng cao.
Các nghiên cứu sau đó, Ctertceko và cộng sự đã thiết kế và sử dụng thiết bị này kèm theo hệ thống máy tính để đo áp lực theo chiều dọc bàn chân của các bệnh nhân đái tháo đường có và không có ổ loét khi di chuyển.
Hệ thống này bao gồm mặt phẳng nhậy cảm với trọng lực được chia thành 128 vùng để đo sức căng trọng lực, mỗi vùng có diện tích 15*15mm được đặt trên đoạn đường đi bộ dài 8m. Bàn chân sữ được phân chia làm 8 ô. Thông tin thu được từ 8 ô này sẽ được tải vào máy tính, phân tích số liêu này sẽ cho kết quả định lượng cho mỗi điểm của bàn chân trong thời gian bàn chân tiếp xúc với bề mặt.
Các thiết bị thường dùng để đo áp lực bàn chân




Kết quả đo áp lực bàn chân:
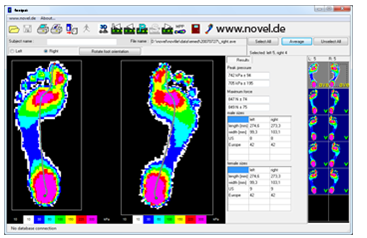
Bàn chân được chia thành 10 vùng khác nhau để đánh giá áp lực bàn chân:
– Áp lực tại gót chân
– Áp lực phần giữa lòng bàn chân
– Áp lực tại ô mô ngón chân cái
– Áp lực tại ô mô ngón chân thứ 2
– Áp lực tại ô mô ngón chân thứ 3
– Áp lực tại ô mô ngón chân thứ 4
– Áp lực tại ô mô ngón chân thứ 5
– Áp lực tại nền ngón chân cái
– Áp lực tại nền ngón chân thứ 2
4. Các biến chứng do thay đổi áp lực bàn chân.
– Chai chân: là hiện tượng một lớp da ở chân bị chai cứng, da dày, màu vàng, sờ cộm, không đau, vị trí thường gặp ở đầu xương bàn chân. Nguyên nhân do sự tăng áp lực bàn chân kéo dài và lặp đi lặp lại
– Biến dạng bàn chân: tổn thương thần kinh ngoại vi ở bệnh nhân ĐTĐ gây biến đổi cấu trúc bàn chân, làm thay đổi các điểm tì đè của chân, làm tăng áp lực bàn chân tại các điểm tì đè mới. Áp lực bàn chân bất thường tác động ngược trở lại gây những biến đổi về da, cơ xương làm bàn chân mất cấu trúc sinh lý bình thường.
– Loét bàn chân: tăng áp lực bàn chân hình thành chai chân và biến dạng bàn chân kèm theo giảm cảm giác bảo vệ, giảm sự nhạy cảm bàn chân, nên khi bị các vết xước hoặc phồng da rất nhỏ nhưng không được điều trị hoặc điều trị không đúng cách nên bị nhiễm trùng, sau đó nhiễm trùng ngày càng lan rộng gây ra các vết loét bàn chân.
– Cắt cụt chân: vết loét chân ở bệnh nhân ĐTĐ rất khó liền và ít được cung cấp máu đầy đủ. Mặt khác, đường máu cao sẽ ức chế các hoạt động của bạch cầu, làm giảm hiệu quả của các phản ứng viêm chống nhiễm khuẩn. Do vậy, vết thương rất dễ bị nhiễm trùng lan rộng và khó liền, khi đó buộc phải cắt cụt chân.
5. Các biện pháp điều trị và phòng ngừa thay đổi áp lực bàn chân
Làm giảm áp lực bàn chân là biện pháp rất quan trọng trong điều trị bệnh lý bàn chân đái tháo đường.
Ở người bình thường không có tổn thương bệnh lý thần kinh khi đi lại cơ thể sữ có cơ chế bảo vệ để giảm đau và tạo cảm giác thoải mái khi đi lại, nhưng đối với người đái tháo đường có tổn thương thần kinh ngoại vi thì mất đi cơ chế bảo vệ hữu ích này.
Những tổn thương ở bàn chân không được làm giảm áp lực sẽ dẫn đến khó liền hoặc không liền, thậm chí tiến triển nặng hơn. Làm giảm áp lực ngoài ý nghĩa điều trị cũng có ý nghĩa sự phòng các bệnh bàn chân và dự phòng loét.
Các cách thức làm giảm áp lực bàn chân:
– Nghỉ ngơi tại giường: sử dụng đối với các vết thương cần phải nghỉ ngơi hoàn toàn. Tuy nhiên, do vết thương lâu liền, người bệnh phải có nhu cầu đi lại cho công việc, sinh hoạt nên rất ít khi được chỉ định tuyệt đối.
– Ngồi xe lăn: là biện pháp tốt làm giảm áp lực vùng bàn chân mà vẫn di chuyển được.
– Dùng nạng khi đi lại:
– Khung cố định ngoại vi toàn bộ (bằng bột hoặc khung): nếu loét nhiều.
– Các miếng đệm đỡ: các miếng đệm đỡ toàn bộ hoặc một phần của lòng bàn chân tựa theo ý định làm giảm áp lực thường được sử dụng để điều trị và dự phòng loét bàn chân.
– Sử dụng các loại giày dép đặc biệt: giầy với mũi hộp rộng, đủ chiều dài ngay cả khi đứng hoặc chạy, giày dép có quai, đế thấp sẽ giúp làm giảm áp lực vùng mũi chân, làm cho các vết loét ở ngón chân, mũi bàn chân nhanh liền hơn.
III. KẾT LUẬN
Để phát hiện sớm biến chứng bàn chân đái tháo đường các tác giả trên thế giới rất chú trọng đến phương pháp đo áp lực bàn chân nhằm phát hiện sớm bệnh lý thần kinh ngoại vi và tăng áp lực bàn chân là những yếu tố quan trọng gây loét.
Đo áp lực bàn chân cung cấp thông tin áp lực tại các khu vực khác nhau ở lòng bàn chân từ đó có thể thiết kế các loại giầy/dép phù hợp để giảm tải áp lực tại các khu vực bất thường phòng tránh sự tiến triển biến chứng bàn chân đái tháo đường.
TÀI LIỆU THAM KHẢO
- IDF (2015). Exec_Summary_Diabetes_Atlas_7.
- Jh, K. DJ, J. HC và cộng sự (2011). Epidemiologist of micro and macrovascular complications of type 2 diabetes in Korea. Diabetes Metab J. 35: 571 – 577.
- -H. Ko và B.-Y. Cha (2012). Diabetic Peripheral Neuropathy in Type 2 Diabetes Mellitus in Korea. Diabetes Metab J, 36(1), 6-12.
- ADA (2003). Preventive Foot Care in People With Diabetes. Diabetes Care, 26(suppl 1), s78-s79.
- Kloos, F. Hagen, C. Lindloh và cộng sự (2009). Cognitive Function Is Not Associated With Recurrent Foot Ulcers in Patients With Diabetes and Neuropathy. Diabetes Care, 32(5), 894-896.
- P. Solano, L. M. Prieto, J. C. Varon và cộng sự (2008). Ethnic differences in plantar pressures in diabetic patients with peripheral neuropathy. Diabet Med, 25(4), 505-507.
- M. Stess, S. R. Jensen và R. Mirmiran (1997). The role of dynamic plantar pressures in diabetic foot ulcers. Diabetes Care, 20(5), 855-858.
- A. Bacarin, I. C. Sacco và E. M. Hennig (2009). Plantar pressure distribution patterns during gait in diabetic neuropathy patients with a history of foot ulcers. Clinics (Sao Paulo), 64(2), 113-120.
- Caselli, H. Pham, J. M. Giurini và cộng sự (2002). The forefoot-to-rearfoot plantar pressure ratio is increased in severe diabetic neuropathy and can predict foot ulceration. Diabetes Care, 25(6), 1066-1071.
- J. Beuker, R. W. van Deursen, P. Price và cộng sự (2005). Plantar pressure in off-loading devices used in diabetic ulcer treatment. Wound Repair Regen, 13(6), 537-542.
- K. D. Vân (2012). “Đái Tháo Đường” Bệnh học nội khoa, tập 2, nhà xuất bản y học.
- King, R. E. Aubert và W. H. Herman (1998). Global burden of diabetes, 1995-2025: prevalence, numerical estimates, and projections. Diabetes Care, 21(9), 1414-1431.
- S. Richard Sicree, Paul Zimmet <Diabetes and Impaired Glucose Tolerance_1.pdf>. IDF Diabetes Atlas fourth edition,
- V. Bình (2000). Tình hình chăm sóc bệnh nhân đái tháo đường tại Việt Nam và một số quốc gia Châu Á, Nhà xuất bản Y học.
- ADA (2015). 2. Classification and Diagnosis of Diabetes. Diabetes Care, 38(Supplement 1), S8-S16.
- Wild, G. Roglic, A. Green và cộng sự (2004). Global Prevalence of Diabetes. Estimates for the year 2000 and projections for 2030, 27(5), 1047-1053.
- Clayton và T. A. Elasy (2009). A Review of the Pathophysiology, Classification, and Treatment of Foot Ulcers in Diabetic Patients. Clinical Diabetes, 27(2), 52-58.
- E. Levin (1997). The diabetic foot. Curr Ther Endocrinol Metab, 6, 486-490.
- Ribu, B. R. Hanestad, T. Moum và cộng sự. Health-related quality of life among patients with diabetes and foot ulcers: association with demographic and clinical characteristics. Journal of Diabetes and Its Complications, 21(4), 227-236.
- Levin (2001). Pathogenesis and general management of foot lesions in the diabetic patient. Levin and O’Neal’s The Diabetic Foot. St. Louis: Mosby, 219-260.
- A. A. Nesbitt (2004). Approach to managing diabetic foot ulcers. Canadian Family Physician, 50(4), 561-567.
- V. Bình (2004). Chăm sóc bàn chân người bệnh đái tháo đường – tăng Glucose máu, Nhà xuất bản Y học.
- V. Bình (2007). Những nguyên lý nền tảng bệnh đái tháo đường tăng Glucose máu, Nhà xuất bản Y học.
- H. T. v. c. sự (2003). Đặc điểm bệnh lý bàn chân ở bệnh nhân đái tháo đường nội trú tại Bệnh viện Trung ương Huế từ 1994 – 2001. Tạp chí Y học thực hành, 438, tr.79-81.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

