CẬP NHẬT CHẨN ĐOÁN VÀ ĐIỀU TRỊ TIỀN ĐÁI THÁO ĐƯỜNG
Nguyễn Hải Thủy
Đại học Y Dược Huế
DOI: 10.47122/vjde.2021.46.1
TÓM TẮT
Tiền đái tháo đường (ĐTĐ) là tình trạng tăng glucose máu mức trung gian với các chỉ số glucose máu trên mức bình thường nhưng dưới ngưỡng chẩn đoán ĐTĐ. Tiền ĐTĐ là trạng thái đặc trưng bởi rối loạn đường huyết lúc đói (IFG) và/hoặc rối loạn dung nạp glucose (IGT). Mặc dù tiêu chuẩn chẩn đoán tiền ĐTĐ chưa thống nhất giữa các tổ chức Y học quốc tế nhưng tiền ĐTĐ vẫn là trạng thái có nguy cơ cao phát triển bệnh ĐTĐ với tỷ lệ hàng năm thay đổi từ 5% -10%. Các bằng chứng quan sát cho thấy mối liên quan giữa tiền ĐTĐ và các biến chứng của bệnh ĐTĐ như bệnh thận ĐTĐ giai sớm, bệnh thần kinh ĐTĐ, bệnh võng mạc ĐTĐ sớm, nguy cơ bệnh mạch máu lớn và gần đây ghi nhận bệnh não ĐTĐ thông qua suy giảm thần kinh nhận thức. Bên cạnh đó một số nghiên cứu cũng đã ghi nhận hiệu quả của các biện pháp can thiệp lối sống và xử dụng thuốc liên quan đến phòng ngừa bệnh ĐTĐ với mức giảm nguy cơ từ 40% -70% ở đối tượng người lớn mắc tiền ĐTĐ. Sự hiểu biết về tiền ĐTĐ có thể giúp xác định bệnh được sớm hơn, cho phép can thiệp sớm hơn, có khả năng làm giảm số lượng người bệnh tiền ĐTĐ sẽ phát triển bệnh ĐTĐ và các biến chứng ĐTĐ. Ngăn ngừa sự tiến triển từ tiền ĐTĐ thành bệnh ĐTĐ típ 2 bằng can thiệp lối sống và các nhóm thuốc (Metformin, Ức chế a-glucosidase, đồng vận thụ thể GLP1 glucagon like peptide 1), Thiazolidinediones). Việc sử dụng thuốc cần cân nhắc giữa chi phí, tác dụng phụ và hiệu quả lâu dài. Metformin có cơ sở bằng chứng mạnh mẽ nhất và chứng minh tính an toàn lâu dài như một liệu pháp dược lý để phòng ngừa bệnh ĐTĐ. Dựa trên các kết quả từ Chương trình Phòng chống Đái tháo đường (DPP), Metformin nên được khuyến nghị như một lựa chọn cho những người tiền ĐTĐ có nguy cơ cao (ví dụ: người có tiền sử ĐTĐ thai kỳ, < 60 tuổi, BMI ≥25 kg/m2 đối với người Châu Á , có một trong các yếu tố nguy cơ (HbA1c > 6%,
IFG cộng với IGT, huyết áp cao, nồng độ HDL.C < 0,9 mmol /L, TG > 2,52 mmol/l và có người thân trực hệ bị ĐTĐ)
Từ khóa: Chẩn đoán, điều trị, tiền đái tháo đường
SUMMARY
Update Diagnosis and management of Pre-Diabetes
Nguyen Hai Thuy Hue University of Medicine and Pharmacy
Prediabetes is an intermediate state of hyperglycemia with glycemic parameters above normal but below the diabetes threshold. Prediabetes is a state characterized by impaired fasting glucose (IFG) and/or impaired glucose tolerance (IGT). While, the diagnostic criteria of prediabetes are not uniform across various international professional organizations, Prediabetes remains a state of high risk for developing diabetes with yearly conversion rate of 5%-10%. Observational evidence suggests as association between prediabetes and complications of diabetes such early diabetic nephropathy, diabetic neuropathy, early diabetic retinopathy and risk of macrovascular disease. Several studies have shown efficacy of lifestyle interventions with regards to diabetes prevention with a relative risk reduction of 40%-70% in adults with prediabetes. A better understanding of prediabetes could help with earlier identification, thereby allowing earlier intervention, potentially lowering the number of individuals who go on to develop diabetes and diabetic complications. Preventing progression from prediabetes to type 2 diabetes by the lifestyle intervention and pharmacologic agents (metformin, a-glucosidase inhibitors, glucagonlike peptide 1 receptor agonists, thiazolidinediones). Use of drugs requires consideration of cost, side effects, and durable efficacy. Metformin has the strongest evidencebase and demonstrated long-term safety as pharmacologic therapy for diabetes prevention. Based on findings from the Diabetes Prevention Program (DPP), Metformin should be recommended as an option for high-risk individuals (e.g., those with a history of Gestational Diabetes Mellitus, < 60 years olds, BMI ≥25 kg/m2 for Asian people, one of risk factors (HbA1c > 6%, IFG plus IGT, high blood pressure, HDL.C < 0,9 mmol/L, TG > 2,52 mmol and First-degree relative with diabetes)
Key words: Prediabetes, impaired fasting glucose (IFG) or impaired glucose tolerance (IGT), Diabetes Prevention Program (DPP), Diagnosis, management, prediabetes
Chịu trách nhiệm chính: Nguyễn Hải Thủy Ngày nhận bài: 09/01/2021
Ngày phản biện khoa học: 09/02/2021 Ngày duyệt bài: 01/04/2021
Email: [email protected] Điện thoại: 0903574457
1. ĐẶT VẤN ĐỀ
Tiền Đái tháo đường là từ dùng cho những người có nồng độ glucose máu chưa đạt tiêu chí chẩn đoán ĐTĐ nhưng cao hơn so với mức bình thường. Theo tài liệu của Nhóm Dữ liệu Đái tháo đường Quốc gia (National Diabetes Data Group=NDDG) và Tổ chức Y tế Thế giới (WHO) năm 1979-1980 đã đưa ra các tiêu chuẩn chẩn đoán dựa trên sự đồng thuận chính thức đầu tiên đối với bệnh đái tháo đường (ĐTĐ). Nghiên cứu quan sát cắt ngang ghi nhận sự hiện diện của cả bệnh vi mạch và bệnh tim mạch chiếm tỷ lệ cao hơn khi nồng độ glucose huyết tương lúc đói (FPG) ≥ 140 mg/dl và /hoặc 2 giờ glucose sau nghiệm pháp dung nạp glucose (NPDNG) là ≥ 200 mg/ dl và cũng đã được xác nhận trong các nghiên cứu tiến cứu đã cung cấp lý do cho các điểm cắt này. Tuy nhiên, bằng chứng rõ ràng rằng giảm nồng độ glucose huyết tương có thể ngăn ngừa các biến chứng ĐTĐ không đồng thuận mãi cho đến năm 1993 thông qua Thử nghiệm kiểm soát và biến chứng ĐTĐ (Diabetes Complications and Control Trial =DCCT) lưu ý giữa điểm cắt của HbA1c khoảng 6,5-7,0% (48-53 mmol/ mol) và
nguy cơ mắc bệnh lý võng mạc, cũng như giảm 76% bệnh lý võng mạc ở những người bệnh ĐTĐ típ 1 được điều trị tích cực. Do đó, mục tiêu HbA1c < 6,5-7,0% đã sớm trở thành tiêu chuẩn quan tâm chính cho những người mắc bệnh ĐTĐ típ 1 hoặc ĐTĐ típ 2.
Tiêu chuẩn chẩn đoán tiền ĐTĐ đã thay đổi qua nhiều năm, hạ thấp ngưỡng nồng độ glucose huyết tương và thậm chí ủng hộ việc sử dụng HbA1c để chẩn đoán, trong khi tiếp tục hiệu chỉnh các ngưỡng HbA1c này nhằm chống lại nguy cơ mắc bệnh võng mạc. Ít được biết đến hơn so với thông tin mang tính bước ngoặt của DCCT là phân tích lại dữ liệu gốc chứng minh lỗ hổng trong các mô hình không có điểm uốn của HbA1c và nguy cơ mắc bệnh võng mạc cũng được ghi nhận . Thay vào đó, việc giảm bệnh lý võng mạc được đánh giá cao dựa trên HbA1c, bao gồm cả những gì hiện được coi là HbA1c phạm vi về tiền ĐTĐ. Các tiêu chuẩn chẩn đoán dựa trên sự đồng thuận chính thức đầu tiên đối với bệnh tiền ĐTĐ (RLDN glucose) được đưa ra đồng thời với các tiêu chuẩn cho bệnh ĐTĐ. Ngưỡng chẩn đoán cho tiền ĐTĐ đã thay đổi nhiều hơn và gây tranh cãi hơn. Mặc dù có bằng chứng chứng minh bệnh mạch máu lớn và vi mạch ở những người bị tiền ĐTĐ cao hơn so với các nhóm cùng lứa tuổi có glucose máu bình thường, việc điều trị cho những người mắc bệnh tiền ĐTĐ hiện không phổ biến vì khái niệm về bệnh tiền lâm sàng là một câu hỏi khó đáp án về lâm sàng và điều trị.
2. SÀNG LỌC NGUY CƠ TIỀN ĐÁI THÁO ĐƯỜNG
Phần lớn thông tin được thực hiện về hiệu quả của sàng lọc bệnh tiền ĐTĐ. Tuy nhiên, vì khoảng một phần tư số người mắc bệnh ĐTĐ ở Hoa Kỳ vẫn chưa được chẩn đoán, nhiều khuyến cáo đã ủng hộ sàng lọc rối loạn đường huyết (ví dụ: ĐTĐ và tiền ĐTĐ. Theo Hiệp hội ĐTĐ Hoa Kỳ (ADA) cùng với Hiệp hội Nghiên cứu Bệnh ĐTĐ Châu Âu (EASD), một đánh giá không chính thức về các yếu tố nguy cơ hoặc sử dụng một công cụ đánh giá nguy cơ có thể hướng dẫn đối tượng cần sàng lọc.
Trẻ em ≥ 10 tuổi hoặc đã trải qua tuổi dậy thì (tùy theo trường hợp nào xảy ra trước) có > 85% chỉ số cân nặng/ chiều cao, với một hoặc nhiều yếu tố nguy cơ (Bảng 1), nên được kiểm tra. Người lớn (không mang thai) > 45 tuổi không có yếu tố nguy cơ hoặc người lớn ở mọi lứa tuổi thừa cân (BMI ≥ 25 kg/m2) và có một hoặc nhiều yếu tố nguy cơ (Bảng 1), nên được sàng lọc.
Bảng 1. Nguy cơ của tiền ĐTĐ và ĐTĐ
Người thân bậc 1 mắc bệnh ĐTĐ týp 2
Dân tộc không phải người Caucasian
Tiền sử bệnh tim mạch
Tăng huyết áp (huyết áp ≥ 140/90 hoặc đang sử dụng thuốc chống tăng huyết áp.
HDL.Cholesterol < 35 mg / dl và / hoặc nồng độ triglyceride ≥ 250 mg / dl
Phụ nữ mắc hội chứng buồng trứng đa nang
Ít hoạt động thể lực (thời gian hoạt động < 90 phút / tuần) Béo phì nghiêm trọng
Chứng gai đen (Acanthosis Nigricans) và / hoặc tăng sinh lành tính của da (skin tags)
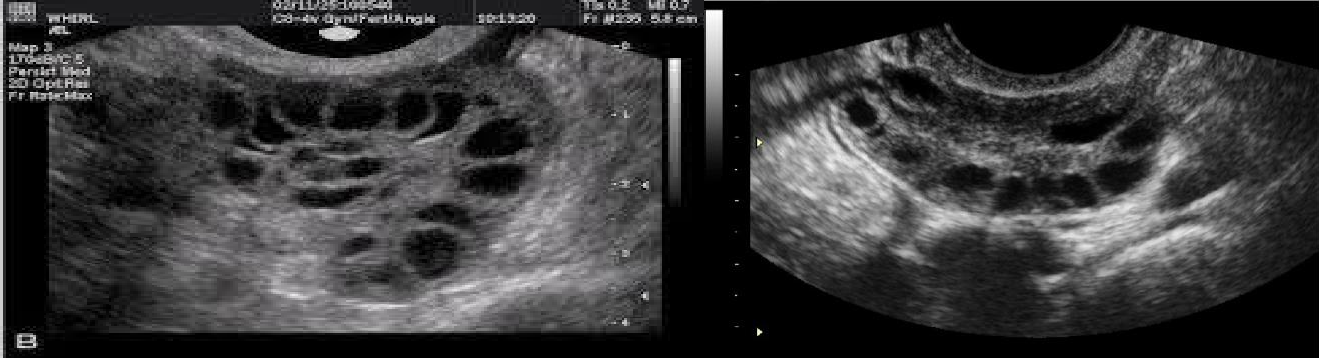
Hội chứng buồng trứng đa nang
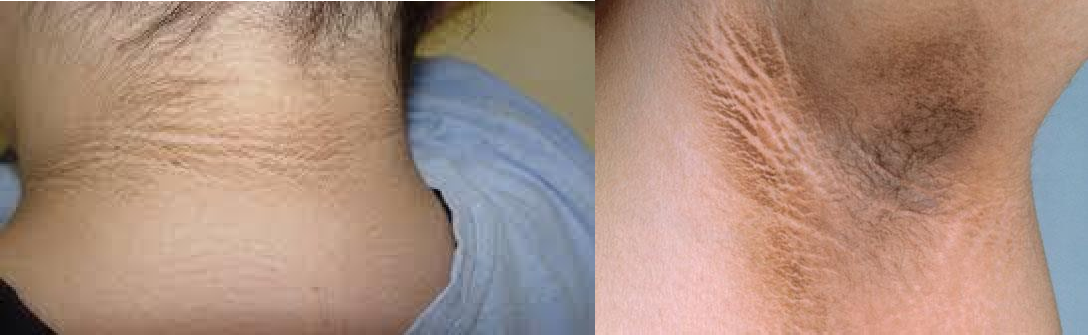
Chứng gai đen (Acanthosis Nigricans)
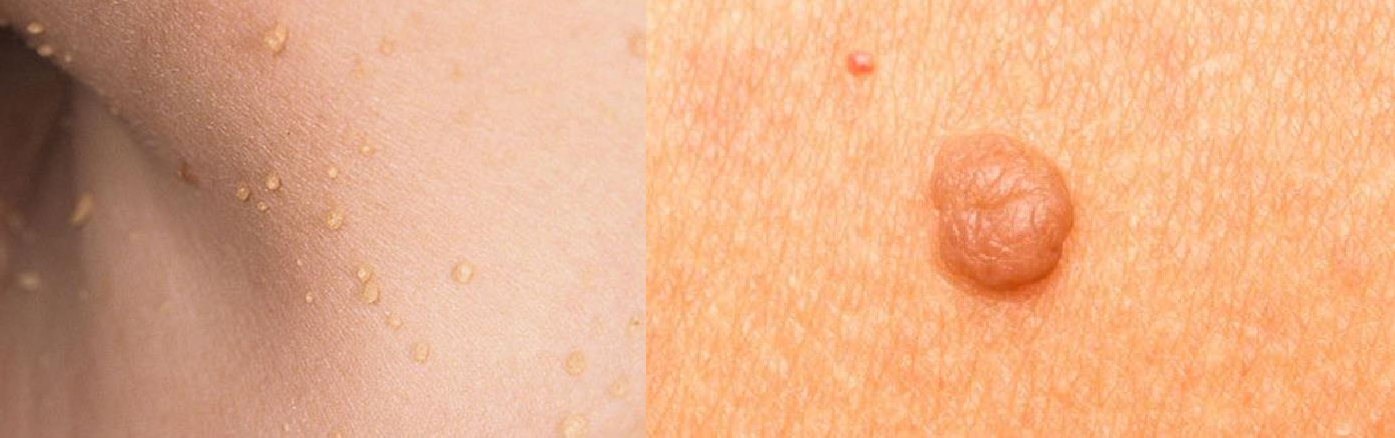
Tăng sinh lành tính của da (Skin tags)
Xét nghiệm sàng lọc bao gồm HbA1c, glucose huyết tương lúc đói hoặc 2 giờ sau NPDNG và lặp lại ít nhất trong khoảng thời gian 3 năm đối với những người sàng lọc cho thấy có chỉ số đường huyết bình thường và mỗi năm một lần ở những người được chẩn đoán mắc bệnh tiền ĐTĐ.
3. CHẨN ĐOÁN
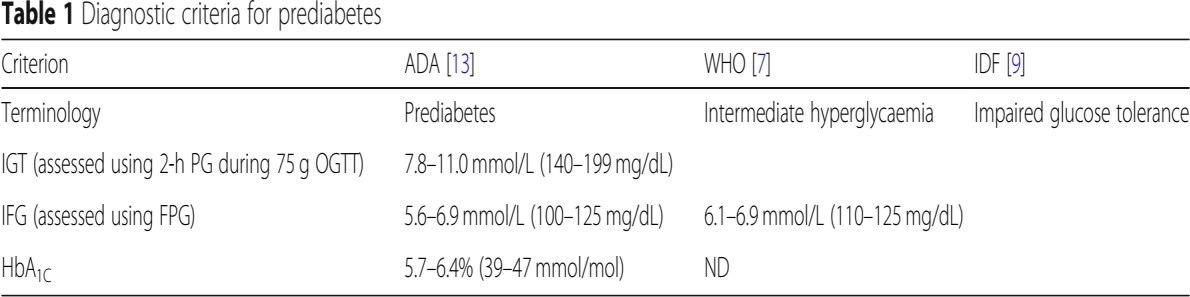
Theo ADA và EASD, chẩn đoán tiền ĐTĐ được khi

Không giống như tiêu chuẩn chẩn đoán bệnh ĐTĐ trên giá trị tiên đoán của họ đối với bệnh võng mạc , ngưỡng chẩn đoán cho bệnh tiền ĐTĐ dựa trên khả năng phát triển bệnh ĐTĐ. Tuy nhiên, nhiều cuộc thảo luận về các điểm cắt hiện đang được tiếp tục. Dữ liệu theo chiều dọc từ một nghiên cứu trên quân lính Israel cho thấy rằng đường huyết lúc đói trên 87 mg/dl (4,8 mmol/l) có liên quan đến việc tăng nguy cơ mắc bệnh ĐTĐ trong tương lai (30).
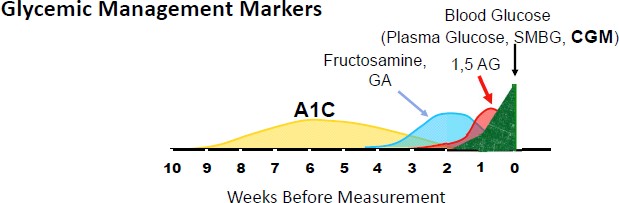
Mặt khác tỷ lệ phân loại khác nhau là phổ biến do sự thay đổi hàng ngày trong nồng độ glucose lúc đói (15%) và 2 giờ (46%).
Nồng độ HbA1c có thể bị liên quan bởi một số tình trạng bệnh kèm theo như bệnh thận, thiếu máu và bệnh huyết sắc tố và phải được thực hiện bằng phương pháp được chứng nhận bởi Chương trình Tiêu chuẩn hóa Glycohemoglobin (NGSP).
Xu hướng gần đây trong thực hành y tế đã chứng kiến NPDNG kéo dài 2 giờ từ việc tín nhiệm và được thay thế bằng HbA1c, ngay cả để chẩn đoán và giám sát tiền ĐTĐ. Vì HbA1c là một phối hợp của nồng độ glucose lúc đói và sau ăn, tuy vậy HbA1c không thể phân định IFG từ IGT cũng như bất kỳ bệnh lý nào duy nhất.
Mặc dù thực tế là Tiền ĐTĐ dựa vào HbA1c xác định có thể mang lại kết quả không tốt hơn so với tiền ĐTĐ được xác định bằng tiêu chuẩn glucose lúc đói hoặc 2 giờ. Tuy nhiên tổ chức Y tế Thế giới (WHO) chưa đồng ý chẩn đoán tiền ĐTĐ dựa trên HbA1c.
Các thăm dò Axit alpha-hydroxybuytric, linoleoyl-glycerophosphocholine và axit oleic đã được chứng minh là có thể dự đoán giá trị glucose 2 giờ trong ba nghiên cứu đoàn hệ châu Âu và do đó có thể giữ giá trị nếu sự khác biệt về sinh lý bệnh giữa IFG và IGT ra quyết định trong tương lai.
Hiện tại, các chiến lược phòng ngừa bệnh ĐTĐ không phân biệt giữa các phân loại của tiền ĐTĐ. Ngoài ra một số đề xuất sử dụng giá trị nồng độ glucose sau 1 giờ ( > 155 mg / dl sau OGTT), định lượng Fructosamine, 1,5- AndrohydroGlucitol (1,5AG) cũng đã được đề xuất, nhưng chưa được tiêu chuẩn hóa do đó hiện không các xét nghiệm trên chưa được đồng thuận.
4. TẦN SUẤT TIỀN ĐTĐ
Do thay đổi trong tiêu chí chẩn đoán trong những năm qua khiến cho việc ước tính chính xác tần suất tiền ĐTĐ trên toàn cầu trở nên khó khăn. Tuy nhiên, bằng cách kết hợp dữ liệu gần
đây từ nhiều nguồn khác nhau, tỷ lệ tiền ĐTĐ có thể xấp xỉ như nhau.
Năm 2017, Trung tâm kiểm soát dịch bệnh (CDC) ước tính rằng 84 triệu người Mỹ – 34% dân số trưởng thành bị tiền ĐTĐ vào thời điểm đó cung cấp dấu hiệu đầu tiên cho thấy tỷ lệ lưu hành ổn định thay vì tăng . Sự không phù hợp trong các tiêu chuẩn chẩn đoán tiền ĐTĐ, sự khác biệt trong khu vực trong giám sát và báo cáo đối với các bệnh mãn tính và các sắc thái văn hóa khác đặt ra những thách thức trong việc ước tính trên toàn cầu của tiền ĐTĐ. Đến thời điểm này, tài liệu hiện không có bất kỳ ước tính nào về tỷ lệ lưu hành toàn cầu của RLGMĐ (IFG).
Năm 2017, Liên đoàn Đái tháo đường Quốc tế (IDF) ước tính tỷ lệ mắc IGT trên toàn thế giới là 318 triệu – một con số dự kiến sẽ tăng lên 482 triệu vào năm 2040.
Dữ liệu từ Khảo sát kiểm tra sức khỏe và dinh dưỡng quốc gia (NHANES) cho rằng tỷ lệ mắc IFG cao gấp đôi so với IGT (sử dụng tiêu chí ADA), cho thấy tỷ lệ tiền ĐTĐ trên toàn thế giới (IFG và / hoặc IGT) hiện có thể lên đến 950 triệu. Đáng báo động nhất là khoảng một phần ba số người mắc IGT (và có thể cả IFG) là từ 20 đến 39 tuổi, do đó, dự kiến sẽ có nhiều năm có nguy cơ mắc hoặc bệnh ĐTĐ.
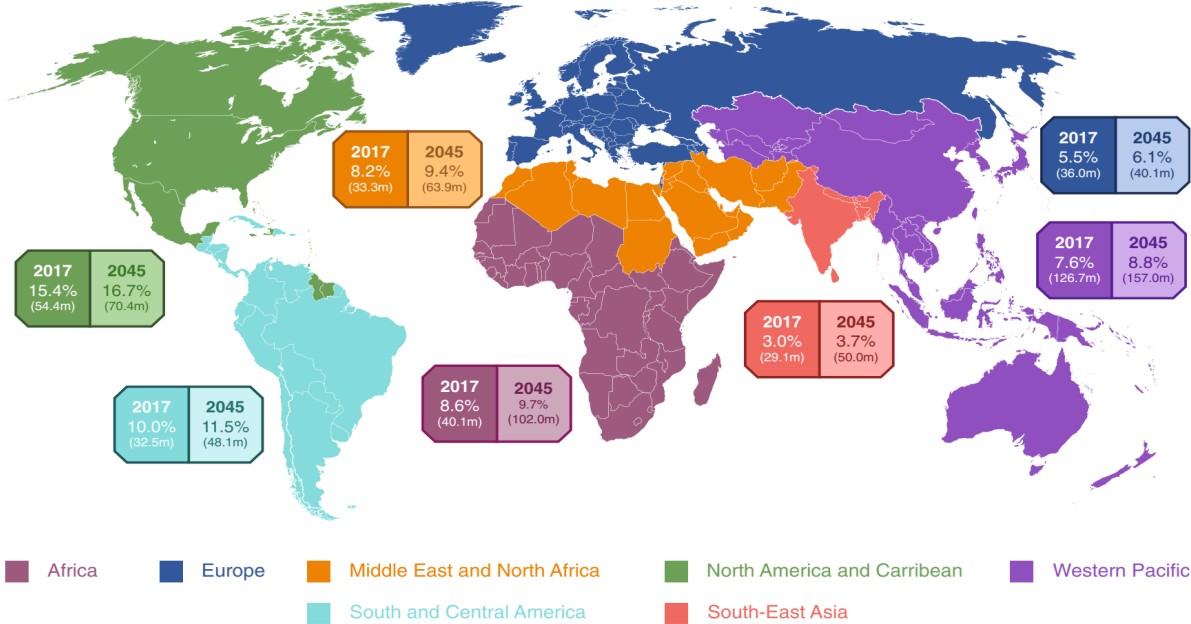
Các yếu tố ảnh hưởng đến tỷ lệ hiện mắc tiền ĐTĐ trên thế giới
Một số nghiên cứu dịch tễ học đã chứng minh mối quan hệ rõ ràng giữa chủng tộc và khả năng mắc tiền ĐTĐ; Người Mỹ gốc Phi, Mỹ bản địa, Nam Á và Tây Ban Nha đều được chứng minh là có nguy cơ mắc tiền ĐTĐ cao hơn so với những người da trắng [14, 24]. Một sự tương tác phức tạp của các yếu tố khác bao gồm tuổi thọ, tình trạng kinh tế xã hội, sự giàu có, khả năng tiếp cận các dịch vụ chăm sóc sức khỏe, trình độ học vấn, mức độ tiếp xúc với bệnh tật / các sáng kiến nâng cao nhận thức về sức khỏe cộng đồng và mức độ ảnh hưởng của béo phì trong khu vực . Khi dân số ngày càng đô thị hóa, trở nên giàu có hơn, được tiếp cận tốt hơn với dinh dưỡng, chăm sóc sức khỏe và giáo dục, và sống lâu hơn, tỷ lệ tiền ĐTĐ dự kiến sẽ tăng lên. Những sự gia tăng này được cho là sẽ rõ rệt hơn ở các nước đang phát triển hơn là ở các nước phát triển khi lối sống ngày càng trở nên ‘Âu hóa’.
Tình hình tiền ĐTĐ tại Việt Nam
Qua tư liệu từ 2008 cho đến nay các đồng nghiệp tại Miền Trung và Miền Tây đã được nghiên cứu về tiền ĐTĐ với kết quả như sau.
Nguyễn Hải Thủy và CS (2008): khảo sát glucose máu đói (Go) cho 2530 người trên 18 tuổi tại Thừa Thiên Huế ghi nhận Tiền ĐTĐ là 18,5%
Nguyễn Hải Thuỷ, Nguyễn Hứa Quang (2004-2005) khảo sát nghiệm pháp dung nạp glucose cho 101 đối tượng ³ 40 tuổi là con của bn ĐTĐ thể 2 tại Huế ghi nhận tỷ lệ Tiền ĐTĐ là 17,82% .
Lê Anh Tuấn và Nguyễn Hải Thủy ( 2010): khảo sát 508 đối tượng trên 18 tuổi tại quận Hải Châu-Đà Nẵng bằng nghiệm pháp dung nạp glucose ghi nhân tỷ lệ Tiền ĐTĐ là 26,4%
Cao Mỹ Phượng, Nguyễn Hải Thủy và Đinh Thanh Huề ( 2008): thăm dò glucose múa đói trên 589 bn THA trên 18 tuổi tại Trà Vinh ghi nhận tiền ĐTĐ là 24,27%
Nguyễn Thị Kim Anh, Nguyễn Hải Thủy và Lê Văn Chi (2017-2018) khảo sát HbA1c trên 311 đối tượng ăn chay trường trên 15 tuổi tại Huế ghi nhận tiền ĐTĐ là 32,5% (HbA1c ≥ 5,7%)
Lê Thị Thu Trang-Nguyễn Hải Thủy (2010- 2012) ghi nhận tỷ lệ tiền ĐTĐ trên bệnh nhân Gan nhiểm mỡ trên 18 tuổi có HCCH là 88,4% dựa vào HbA1c ≥ 5,7% và 67,4% dựa vào G0
≥ 5,6 mmol/l..
Nghiên cứu Đổ Đình Tùng và Tạ Văn Bình (2016-2018) Nghiên cứu can thiệp 24 tháng bằng thay đổi lối sống ở 618 đối tượng tiền ĐTĐ (30 đến 75 tuổi) ghi nhận giảm glucose máu lúc đói và glucose 2 giờ ở 49.,8% đối tượng trở về mức glucose máu bình thường; giảm tỉ lệ đối tượng suy chức năng tế bào bêta, kháng insulin, tăng tỉ lệ đối tượng có độ nhạy insulin bình thường.
Tuy nhiên theo tài liệu IDF (2019) ghi nhận tại Việt Nam năm 2019 số BN mắc ĐTĐ là 3,8 triệu và Tiền ĐTĐ 5,3 triệu và dụ báo năm 2045 số BN mắc ĐTĐ là 3,8 triệu và Tiền ĐTĐ là 7.9 triệu.
Điểm qua các nghiên cứu trên cho thấy tỷ lệ tiền ĐTĐ tại Việt Nam còn phụ thuộc nhiều vào phương tiện chẩn đoán (Go, NPDNG và HbA1c), yếu tố xã hội, phong tục tập quán, cơ địa và yếu tố gia đình của đối tượng nghiên cứu và sự can thiệp bằng thay đổi lối sống cũng có hiệu quả giảm tỷ lệ tiền ĐTĐ tiến triễn thành ĐTĐ.
5. PHÂN LOẠI THỂ PHỤ (SUBTYPES) TIỀN ĐTĐ
Trước đây theo lý thuyết tăng đường huyết sau ăn luôn đi trước tăng đường huyết lúc đói trong quá trình tiến triển của bệnh ĐTĐ.
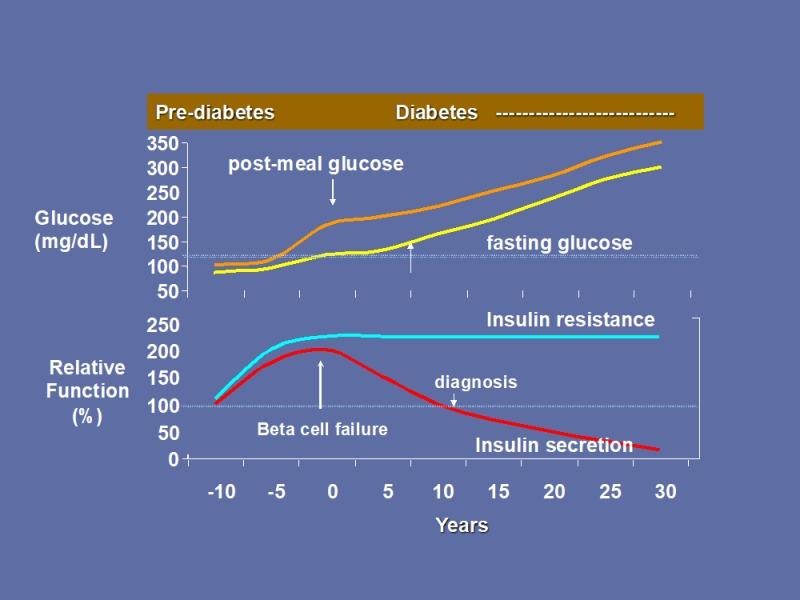
Hình 1A. Sinh lý bệnh tiền ĐTĐ và ĐTĐ >10 năm
Thập kỷ qua đã mở ra các bằng chứng thuyết phục rằng điều này không phải lúc nào cũng đúng. IFG có thể đơn độc hoặc xãy ra trước IGT, IGT cũng có thể đơn độc hoặc xãy ra trước IFG hoặc chúng có thể xãy ra đồng thời ở trạng thái tiền ĐTĐ nêu trên. Nhận định này đã mỡ đầu cho các cuộc điều tra nghiêm ngặt về cơ chế bệnh sinh của các phân loại thể tiền ĐTĐ bao gồm IFG, IGT và IFG / IGT – như các trạng thái tiền ĐTĐ kín đáo.
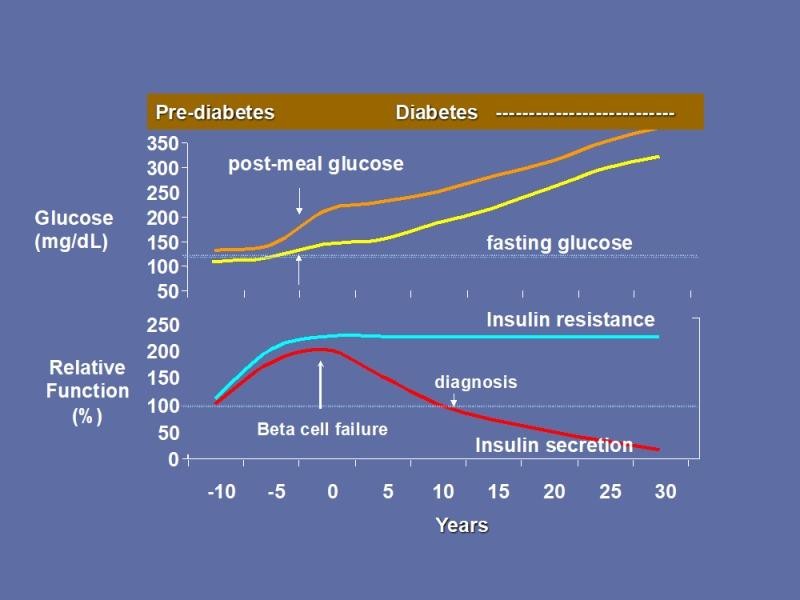
Figure 1B. Sinh lý bệnh tiền ĐTĐ và ĐTĐ <10 năm
Các nghiên cứu ban đầu đã sử dụng đánh giá mô hình cân bằng nội môi (HOMA) để phân định IFG với IGT, kết luận rằng trong IFG kháng insulin nhiều hơn so với IGT. Đáng chú ý nhất là thực tế là kết luận này vốn trước đó đã bị lổi là do HOMA dựa vào glucose máu đói (FPG). HOMA-IR
= (glucose đói x insulin đói / 22.5) và IFG được xác định bởi glucose máu đói.
May mắn thay, các cuộc điều tra nghiêm ngặt hơn đã theo sau. Ở một số cá nhân, bệnh ĐTĐ típ 2 dường như phát triển do hậu quả của rối loạn chức năng tế bào beta vốn có . Ở những người khác, sự phát triển của kháng insulin có trước các khiếm khuyết trong các tế bào beta tuyến tụy. Những phát hiện này nhấn mạnh rằng tiền ĐTĐ (như ĐTĐ típ 2) không phải là một thực thể bệnh đơn lẻ, mà là nhiều bệnh với các bệnh lý khác nhau (Bảng 3) và quỹ đạo phát triển bệnh.
Bảng 3. Phân biệt một số đặc điểm giữa các thể loại tiền ĐTĐ
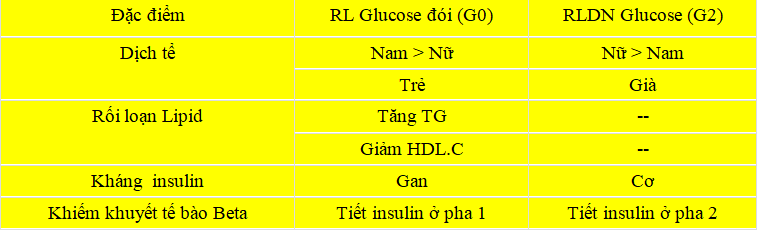
Khái niệm này được hỗ trợ bởi dữ liệu theo chiều dọc từ Nghiên cứu Whitehall II minh họa rằng các cơ chế bệnh tiềm ẩn cho những người mắc bệnh ĐTĐ típ 2 khác nhau tùy thuộc vào việc bệnh ĐTĐ được chẩn đoán bằng cách tăng đường huyết lúc đói hay 2 giờ. Hơn nữa, sự không đồng nhất trong quá trình bệnh này đã xuất hiện hàng thập kỷ trước khi bắt đầu trên lâm sàng bệnh ĐTĐ. Khiếm khuyết duy nhất đối với IFG và IGT có thể là kết hợp hoặc duy nhất khi IFG và IGT tồn tại kết hợp.
6. CƠ CHẾ BỆNH SINH
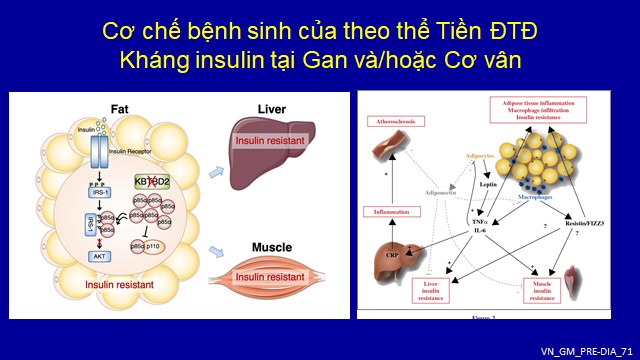
6.1. Rối loạn đường máu lúc đói (IFG)
6.1.1. Vai trò của Gan
Ở người bình thường, nồng độ glucose huyết tương được duy trì trong một phạm vi hẹp bởi khả năng gan để điều chỉnh của luồng glucose. Kháng insulin tại gan, giảm độ thanh thải glucose ở gan hoặc hiệu quả sử dụng glucose bị thấp hơn, sự sản xuất glucose nội sinh (EGP) trở nên bất thường trong sự phát triển chứng rối loạn đường huyết khi đói (IFG) đơn độc. Sự sản xuất glucose nội sinh được đo bằng tỷ lệ glucose xuất hiện (glucose rate of appearance =Ra), đã được báo cáo ở những người có IFG cao hơn 8-25% so với người kiểm soát dung nạp glucose bình thường (NGT) trong một số nghiên cứu , hoặc so sánh không tương thích so với NGT (với nồng độ glucose và insulin lưu hành cao hơn trong IFG) ở những nghiên cứu khác. Rõ ràng là gan, chứ không phải cơ, đóng một vai trò đặc biệt trong cơ chế bệnh sinh của IFG.
6.1.2. Vai trò của TB beta
Các khiếm khuyết duy nhất trong chức năng tế bào beta được nhìn thấy cùng với các khiếm khuyết ở gan ở những người có IFG đơn độc.
Dữ liệu tập thể cho thấy chức năng tế bào beta có thể bị suy yếu nội sinh, so với thu được trong IFG. Khái niệm này được hỗ trợ bởi các nghiên cứu dịch tễ học cho thấy sự đáp ứng insulin giảm với glucose ở những người mắc bệnh nhưng có glucose bình thường (Normoglycemia) mà sau này phát triển IFG đơn độc và khiếm khuyết này có thể được nhìn thấy chừng 18 năm trước khi họ được chẩn đoán mắc bệnh ĐTĐ. Hơn nữa, rối loạn chức năng tế bào beta đã được chứng minh ở những người có IFG đơn độc và độ nhạy insulin ngoại biên bình thường.
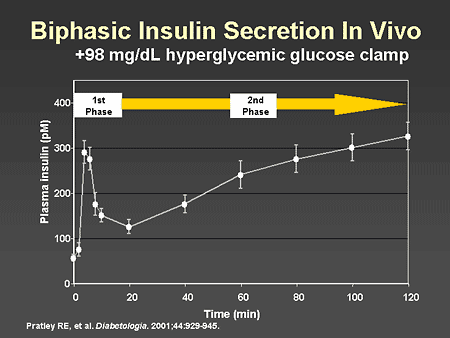
Cách thức chính xác của rối loạn chức năng tế bào beta trong IFG xuất hiện cụ thể đối với bài tiết insulin giai đoạn 1 so với giai đoạn 2. Tuy nhiên, cần phải chỉ ra rằng việc tiết insulin ở giai đoạn 1 chỉ được đánh giá cao khi đáp ứng với cách thức glucose tiêm tĩnh mạch mang lại sự liên quan đến sinh lý của nó. Các nghiên cứu kiểm tra cẩn thận bài tiết insulin trong IFG (so với NGT hoặc IGT) đã ghi nhận sự suy giảm thống nhất để đáp ứng với các thử nghiệm glucose qua đường tĩnh mạch, nhưng không sử dụng glucose đường uống. Nói chung, những dữ liệu này ngụ ý sự phụ thuộc vào hormone incretin để duy trì sự tiết insulin bình thường trong IFG có thể tách khỏi vai trò của hormone incretin để tạo điều kiện cho việc tiết insulin trong IGT.
6.1.3. Các tính năng khác biệt và không khác biệt khác của IFG
Mặc dù hàm ý của các vai trò khác nhau đối với các hormone incretin trong IFG so với IGT,
nhưng dữ liệu hiện chưa thống nhất. Tương tự như vậy, nồng độ glucagon huyết tương và khối lượng mô mỡ và chức năng không có vẻ khác nhau và các đặc điểm gây bệnh khác như lượng lipid trong cơ bắp không được so sánh giữa các tiểu loại của tiền ĐTĐ. Đáng chú ý, những người mắc IFG có xu hướng là nam và trẻ hơn – trong khi những người có IGT nữ và lớn tuổi và có sự khác biệt về các yếu tố nguy cơ BTMXV
6.2. Rối loạn dung nạp glucose (IGT)
6.2.1. Vai trò của Cơ vân
Mặc dù có báo cáo về lượng mỡ gan lớn hơn ở những người mắc IGT so với IFG, cơ vân chứ không phải gan, được coi là nơi kháng insulin trong IGT bị đơn độc. Tỷ lệ glucose biến mất (Glucose rate of disappearance) (Rd; thước đo độ nhạy insulin cơ vân) đã được chứng minh là thấp hơn 42-48% trong IGT so với NGT chỉ với suy giảm tối thiểu thấy trong IFG Do sự đóng góp lớn hơn của cơ vân (so với gan) đối với độ nhạy insulin toàn cơ thể, những người bị IGT đơn độc biểu hiện độ nhạy insulin toàn thân thấp hơn 15-30% so với những người có IFG đơn độc.
6.2.2. Vai trò của tế bào Beta
Trái ngược với IFG, trong IGT rối loạn chức năng tế bào beta dường như được thu được hơn là nội tại. Ví dụ, các nghiên cứu dài hạn đã không ghi nhận những khiếm khuyết sớm ở những người sẽ phát triển IGT đơn độc. Tuy nhiên, rối loạn chức năng tế bào beta đã được quan sát nhiều lần ở những người đã bị IGT, đặc biệt khi cùng tồn tại tình trạng kháng insulin của toàn bộ cơ thể và cơ vân. Cách chính xác của rối loạn chức năng tế bào beta trong IGT xuất hiện cụ thể đối với bài tiết insulin giai đoạn 2 so với giai đoạn 1 và được quan sát xem liệu trục incretin có được gọi trong quá trình đánh giá hay không.
7. BIẾN CHỨNG CỦA TIỀN ĐTĐ
7.1. Tiến triển tiền ĐTĐ thành đái tháo đường
Sàng lọc và chẩn đoán tiền ĐTĐ được ủng hộ vì nó đại diện cho tình trạng nguy cơ cao đối với sự phát triển của bệnh ĐTĐ týp 2. Một phân tích tổng hợp gần đây cho thấy tỷ lệ tiến triển hàng năm đối với bệnh ĐTĐ ở những người mắc bệnh tiền ĐTĐ là 3,5-7,0% (so với 2% / năm trong các đối tác glucose máu bình thường), với tỷ lệ cao nhất ở những người mắc IFG và IGT kết hợp và thấp nhất ở những người có IFG dựa theo ADA (so với WHO).
Tăng HbA1c cũng liên quan đến tăng nguy cơ mắc bệnh ĐTĐ với tỷ lệ mắc hàng năm xấp xỉ 5% đối với những người có HbA1c là 5,7- 6,0% và lên đến 10% đối với những người có HbA1c là 6,1-6,4%.
Thêm các yếu tố nguy cơ không phải là đường huyết (Bảng 1) vào chẩn đoán tiền ĐTĐ làm tăng đáng kể nguy cơ mắc bệnh ĐTĐ, đạt gần 30% mỗi năm.
Mất bù từ tiền ĐTĐ dẫn đến bệnh ĐTĐ xuất hiện nhanh chóng trong giai đoạn sau và có thể đảm bảo theo dõi chặt chẽ hơn cho những người gần ngưỡng bệnh ĐTĐ cũng như điều chỉnh yếu tố nguy cơ sớm hơn.
7.2. Biến chứng tim mạch
Thật hấp dẫn khi tưởng tượng ngưỡng thấp
HbA1c mà bệnh nhân được bảo vệ hoàn toàn khỏi các biến chứng ĐTĐ . Điều này này đã được chứng minh ít đơn giản hơn so với được thừa nhận rộng rãi.
Những người mắc bệnh tiền ĐTĐ có thể bị các biến chứng vi mạch, mạch máu lớn và ngoài mạch máu giống như những người mắc bệnh ĐTĐ, chỉ với tỷ lệ mắc thấp hơn. Hơn nữa, dữ liệu tồn tại và các nghiên cứu đang tiếp tục cho thấy lợi ích rõ ràng từ can thiệp sớm cho những người bị tiền ĐTĐ. Mặc dù các thử nghiệm cho đến nay đã tập trung vào việc giảm glucose trong tiền ĐTĐ để giảm nguy cơ, giảm phổ các yếu tố nguy cơ tim mạch – mà nguy cơ gộp – có thể còn quan trọng hơn.
7.2.1. Biến chứng vi mạch
Bệnh ĐTĐ vẫn là nguyên nhân hàng đầu gây mù, suy thận và cắt cụt chi trên toàn thế giới. Điểm chuẩn cho chăm sóc bệnh tiểu đường rõ ràng dựa trên việc ngăn ngừa các biến chứng vi mạch như vậy. Tuy nhiên, các biến chứng của bệnh tiểu đường tăng lên khi tăng đường huyết, ngay cả trong phạm vi nồng độ glucose ở mức tiền ĐTĐ.
Ví dụ, gần 10% người tham gia DPP bị bệnh võng mạc ĐTĐ, không có bệnh ĐTĐ trong một phân tích cắt ngang . Hơn nữa, dữ liệu từ NHANES cho thấy nguy cơ mắc bệnh võng mạc tăng cao nhất xảy ra ở mức HbA1c là 5,5% , được coi là tiêu chuẩn theo tiêu chuẩn ADA và WHO hiện tại.
Bệnh viêm đa dây thần kinh cũng được báo cáo là phổ biến hơn trong tiền ĐTĐ, ảnh hưởng đến 13% số người mắc IGT và 11,3% với IFG so với 7,4% với NGT
Cuối cùng, Microalbumin niệu tăng gấp đôi tỷ lệ mắc khi khởi phát IFG hoặc IGT, trong khi tiến triển của nó xuất hiện chậm hơn ở ngưỡng chẩn đoán cho bệnh ĐTĐ.
Xu hướng gần đây cho thấy bệnh thận mãn tính (được định nghĩa là mức lọc cầu thận (GFR) < 60 ml / phút / 1,73 m2) hiện đang phổ biến ở những người mắc bệnh tiền ĐTĐ như chính bệnh ĐTĐ.
Có lẽ đáng ngạc nhiên hơn tỷ lệ mắc và tỷ lệ mắc bệnh vi mạch máu ở những người bị tiền ĐTĐ là dữ liệu cho thấy lợi ích từ các can thiệp sớm. Ví dụ, Nghiên cứu kết quả DPP (DPPOS) đã chứng minh tỷ lệ thấp hơn 21% của điểm cuối vi mạch tổng hợp (bệnh võng mạc, bệnh thận và / hoặc bệnh lý thần kinh) ở những phụ nữ được chọn ngẫu nhiên để can thiệp lối sống tích cực và sau 15 năm sau ngẫu nhiên và Tỷ lệ lưu hành thấp hơn 28% trong các nhóm điều trị khi bệnh tiểu đường được ngăn chặn.
Trong khoảng 600 người tham gia tiền ĐTĐ tham gia Nghiên cứu Béo phì Thụy Điển (SOS), điểm cuối vi mạch tổng hợp thấp hơn 82% ở những người trải qua phẫu thuật giảm cân (bariatric surgery) trung bình 19 năm sau thủ thuật – kích thước hiệu quả lớn hơn nhiều so với những người này người tham gia nghiên cứu bị ĐTĐ hoặc glucose bình thường.
Cuối cùng, bệnh lý võng mạc đã giảm 47% trong 20 năm theo dõi của Nghiên cứu Da Qing
– một nghiên cứu cho thấy giảm trung bình 1,8 kg trong thời gian can thiệp.
Nhìn chung, ngày càng có nhiều bằng chứng cho thấy những người mắc bệnh tiền ĐTĐ có nguy cơ mắc các biến chứng kinh điển của bệnh ĐTĐ và những điều này có thể được ngăn ngừa bằng can thiệp sớm (Hình 3A).
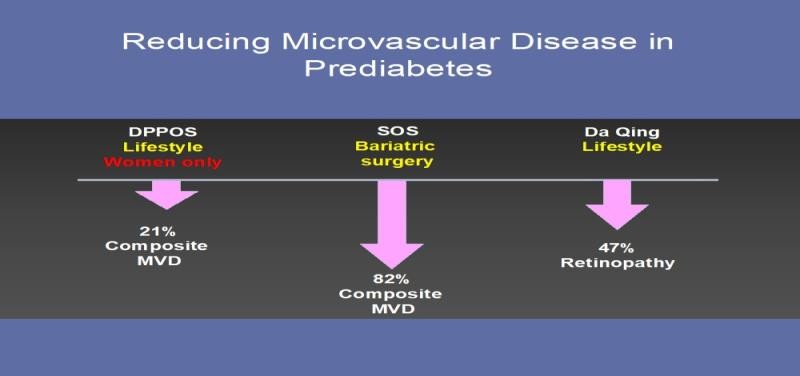
Figure 3A. Trials demonstrating a reduction in microvascular disease in people with prediabetes
7.2.2. Biến chứng mạch máu lớn
Năm 2010, một phân tích tổng hợp của Ford và cộng sự minh họa tăng khoảng 20% nguy cơ mắc bệnh tim mạch (CVD) ở những người bị tiền ĐTĐ, không phân biệt loại IFG hoặc IGT, các tiêu chí được sử dụng để xác định hoặc phát triển bệnh ĐTĐ.
Tuy nhiên, là một biến liên tục, nguy cơ CVD xuất hiện liên quan chặt chẽ hơn với glucose sau 2 giờ so với glucose lúc đói. Năm 2018, dữ liệu cắt ngang nối tiếp từ NHANES
cho thấy sự tương đồng đáng ngạc nhiên về tỷ lệ mắc bệnh nhồi máu cơ tim và đột quỵ ở những người mắc bệnh tiền ĐTĐ so với bệnh ĐTĐ, do sự sụt giảm nghiêm trọng của bệnh nhồi máu cơ tim và đột quỵ ở những người mắc bệnh tiểu đường. Phát hiện này ngụ ý rằng CVD hiện có thể phổ biến ở những người tiền ĐTĐ như với bệnh ĐTĐ.
Giống như bệnh lý vi mạch, dữ liệu tồn tại rằng can thiệp sớm cũng ngăn ngừa bệnh mạch máu lớn ở những người bị tiền ĐTĐ (Hình 3B).
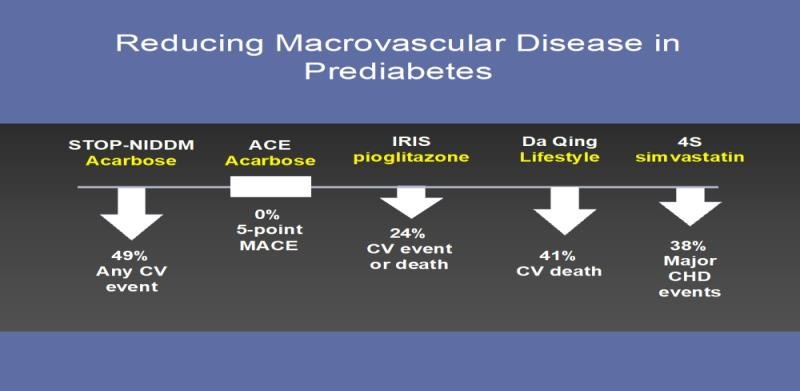
Hình 3B. Các nghiên cứu ghi nhận giảm biến chứng mạch máu lớn ở người tiền ĐTĐ
Nghiên cứu đầu tiên cho rằng đây có thể là trường hợp xuất phát từ phân tích STOP-NIDDM
– một thử nghiệm sử dụng acarbose để ngăn ngừa hoặc trì hoãn bệnh ĐTĐ ở những người mắc bệnh tiền ĐTĐ. Phân tích này cho thấy xác suất thấp hơn bất ngờ 49% đối với bất kỳ sự kiện bệnh TMo trong nhóm được chọn ngẫu nhiên đối với Acarbose. Điều thú vị là, thử nghiệm đã được lặp đi lặp lại, mang lại lợi ích như một giả thuyết tiên nghiệm và không thành công trong việc tóm tắt lại những phát hiện trước đó. Sự khác biệt về liều lượng thuốc và chủng tộc có thể hoặc không thể giải thích sự khác biệt.
Tuy nhiên, pioglitazone đã được chứng minh là làm giảm các sự kiện bệnh TM trong 4,8 năm ở những người kháng insulin sau 6 tháng sau đột quỵ với A1c trung bình là 5,8%. Tương tự như vậy, Nghiên cứu Da Qing cho thấy tỷ lệ tử vong bệnh TM thấp hơn 41% và tỷ lệ tử vong do mọi nguyên nhân thấp hơn 29%, trong khi vẫn ngăn ngừa bệnh tiểu đường, 23 năm theo dõi sau ngẫu nhiên . Dữ liệu bệnh TM từ DPPOS được mong đợi trong thời gian ngắn với dự đoán lớn rằng tiền ĐTĐ cuối cùng có thể được công nhận là một hình thức sớm của bệnh ĐTĐ cần phải can thiệp. Tuy nhiên, cũng như bệnh ĐTĐ, lợi ích từ các nghiên cứu nói trên dường như không chỉ giới hạn ở khả năng hạ thấp nồng độ glucose trong máu mà từ lợi ích mở rộng của chúng trong việc giảm các yếu tố nguy cơ bệnh TM khác.
7.3. Biến chứng ngoài mạch máu
Mặc dù thay đổi các yếu tố nguy cơ chủ yếu tập trung vào việc ngăn ngừa các biến chứng kinh điển của bệnh ĐTĐ, đang được trả giá cho một phạm vi lớn hơn của bệnh đi kèm. Một
nghiên cứu gần đây đã cho thấy những bất thường về cấu trúc não ở những người bị tiền ĐTĐ có liên quan đến chứng sa sút trí tuệ, đột quỵ và trầm cảm và đưa ra giả thuyết rằng kiểm soát glucose máu có thể đảo ngược những bất thường nêu trên. Về mặt chức năng, những thay đổi não này dẫn đến tốc độ xử lý chậm hơn và suy giảm nhận thức.Suy giảm nhận thức nhẹ được tăng tốc bởi sự hiện diện của tiền ĐTĐ dẫn đến chứng sa sút trí tuệ. Một cách khẳng định, suy giảm nhận thức và chứng sa sút trí tuệ làm giảm đáng kể chất lượng cuộc sống cho cả bệnh nhân lẫn những người chăm sóc họ. May mắn thay, kết quả được báo cáo của các bệnh nhân đang ngày càng được chú ý như một điểm cuối khoa học và có thể cung cấp thêm lý do để điều trị tiền ĐTĐ. Các kết quả lâu dài đang được dự đoán từ nghiên cứu DPPOS (dự kiến 2020-2025) cũng bao gồm kiểm tra hiệu quả điều trị đối với rối loạn nhận thức, các khía cạnh của lão hóa, chất lượng cuộc sống, chăm sóc sức khỏe và ung thư.
8. CAN THIỆP TIỀN ĐÁI THÁO ĐƯỜNG
Với sự gia tăng toàn cầu về tỷ lệ mắc bệnh ĐTĐ típ 2, tập trung vào phòng ngừa đã tăng cường. Các thử nghiệm lâm sàng trong phòng ngừa bệnh tiểu đường trên toàn cầu đã thu hút những người tham gia phổ biến với tiền ĐTĐ không được điều trị (chủ yếu là IGT) do nguy cơ mắc bệnh ĐTĐ quá cao. Các phương pháp phòng ngừa bệnh ĐTĐ bao gồm điều chỉnh lối sống tích cực (Hình 2A) hoặc điều trị bằng thuốc sử dụng thuốc hạ glucose (Hình 2B) hoặc dùng thuốc chống béo phì (Hình 2C ).
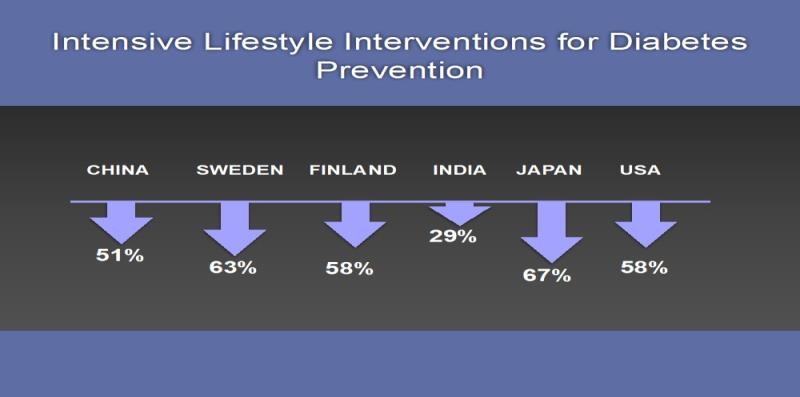
Hình 2A. Thử nghiệm can thiệp lối sống trong dự phòng ĐTĐ
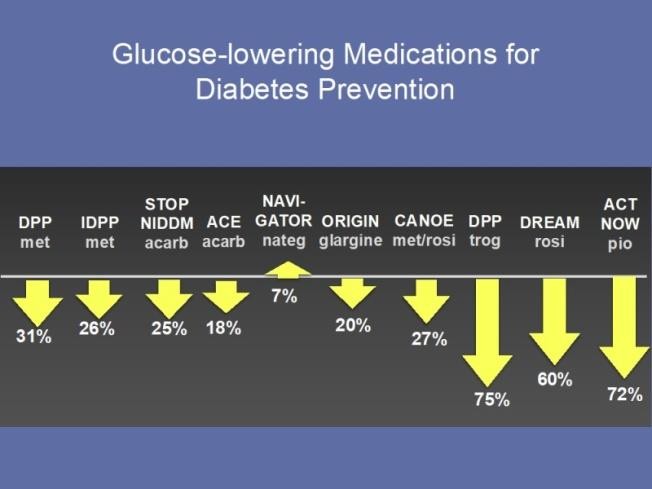
Hình 2B. Thử nghiệm sử dụng thuốc hạ đường huyết trong dự phòng ĐTĐ
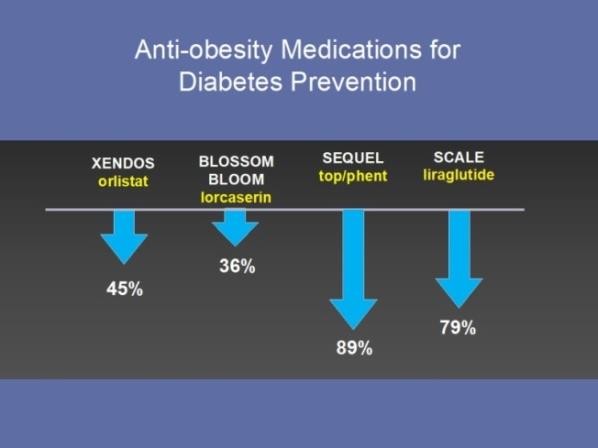
Hình 2C. Thử nghiệm dùng thuốc chống béo phì trong dự phòng ĐTĐ
Can thiệp lối sống đã sử dụng chế độ ăn ít chất béo (<30% calo từ chất béo; <10% từ chất béo bão hòa) và tập thể dục cường độ vừa phải
~ 150 phút/ tuần với mục đích giảm 5 – 7% trọng lượng. Ngoại trừ Thử nghiệm NAVIGATOR (73), kết quả tập thể chứng minh rằng tỷ lệ mắc bệnh ĐTĐ có thể giảm 20-89% trong 2,4-6 năm ở nhiều nhóm dân tộc.
Mặc dù thành công trong số các chiến lược khác nhau được sử dụng, chỉ có sửa đổi lối sống chuyên sâu đã được ủng hộ trên toàn cầu. Chương trình giáo dục thay đổi lối sống được thiết kế cho Chương trình phòng chống bệnh đái tháo đường Hoa Kỳ (DPP) đóng vai trò là nền tảng cho DPP quốc gia (NDPP) – nỗ lực dịch thuật đưa kết quả thử nghiệm lâm sàng vào thế giới thực. Một phân tích tổng hợp gần đây của 63 ấn phẩm xuất phát từ các bản dịch quốc tế về giáo trình lối sống thử nghiệm lâm sàng đã chứng minh giảm 3% nguy cơ tuyệt đối và giảm 29% nguy cơ tương đối cho những người tham gia tích cực, ngay cả khi giảm cân khiêm tốn .
Bắt đầu dùng Metformin ở những người bị tiền ĐTĐ được khuyến cáo ở những người dưới 65 tuổi có chỉ số khối cơ thể (BMI) ≥ 25. Cho đến nay, chỉ có ~ 0,7% người mắc bệnh ĐTĐ ở Hoa Kỳ được điều trị bằng Metformin . Cần lưu ý rằng không có loại thuốc nào được Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) chấp thuận để điều trị tiền ĐTĐ – thậm chí không phải Metformin – vì FDA không công nhận tiền ĐTĐ là bệnh. Trên thực tế, khái niệm đơn thuần về một căn bệnh trước đó đã tạo ra một câu hỏi hóc búa về lâm sàng và quy định.
Vào năm 2008, FDA đã ban hành hướng dẫn cho các loại thuốc phát triển công nghiệp trong điều trị hoặc phòng ngừa bệnh đái tháo đường nói rằng họ sẽ xem xét phê duyệt liệu pháp điều trị bệnh tiền ĐTĐ nếu thuốc có thể cho thấy lợi ích lâm sàng (ví dụ như trì hoãn hoặc giảm bớt các biến chứng vi mạch hoặc mạch lớn). Bằng chứng ngày càng cũng cố cho điều này.
Sự phục hồi glucose máu trở về bình thường
Trong các thử nghiệm lâm sàng cho đến nay, các can thiệp được coi là thành công nếu bệnh ĐTĐ được ngăn chặn hoặc trì hoãn, nhưng nhiều người tham gia vẫn bị tiền ĐTĐ. Có thể cho rằng, phòng ngừa bệnh ĐTĐ và các biến chứng của nó nằm ở sự phục hồi của glucose máu bình thường hơn là trong việc duy trì tiền ĐTĐ. Điều này đã được xác nhận bởi một phân tích từ Nghiên cứu kết quả chương trình phòng chống bệnh ĐTĐ (DPPOS). Phân tích này cho thấy nguy cơ mắc bệnh ĐTĐ thấp hơn 56% trong 10 năm từ những người ngẫu nhiên có thể đạt được chỉ số đường huyết trong DPP so với những người vẫn bị tiền ĐTĐ.
Ngoài ra, phục hồi glucose bình thường làm giảm các yếu tố nguy cơ TM mặc dù ít sử dụng thuốc để hạ lipid và hạ huyết áp. Khái niệm
rằng bệnh ĐTĐ và nguy cơ bệnh TM có thể giảm đáng kể trong thời gian dài thông qua việc theo đuổi tiêu chuẩn và giảm thiểu yếu tố nguy cơ bệnh TM thể hiện sự thay đổi lớn trong suy nghĩ hiện tại của chúng ta và đã nhanh chóng đạt được sự đồng thuận là mục tiêu cho những người mắc bệnh tiền ĐTĐ. Các dự đoán lâm sàng và tính toán về khả năng hồi quy có thể được sử dụng để chọn và tác động đến bệnh nhân. Điều quan trọng là, việc phục hồi lượng đường trong máu – trái ngược với phòng ngừa bệnh tiểu đường – là có thể thực hiện được trên lâm sàng.
Chính xác làm thế nào đạt được glucose máu bình thường ít rõ ràng. Dữ liệu từ DPP sẽ cho rằng chỉ điều chỉnh lối sống, chứ không phải metformin, là hữu ích trong việc đạt được chỉ số đường huyết ở những người bị tiền ĐTĐ (Hình 4).
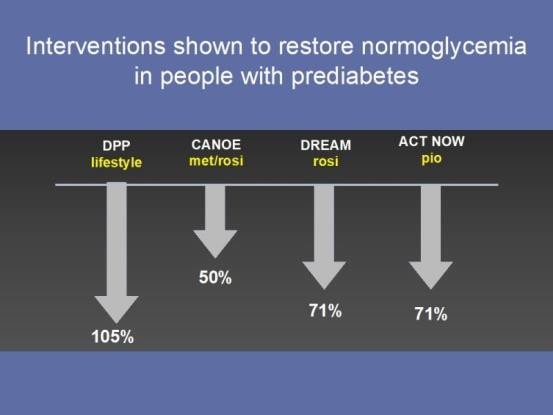
Hình 4. Can thiệp lối sống dạt glucose máu bình thường ở người tiền ĐTĐ.
Đáng chú ý, sửa đổi lối sống đã được chứng minh là đặc biệt hiệu quả ở phụ nữ và người cao tuổi. Nhóm thiazolidinediones (TZD,) cũng đã chứng minh khả năng phục hồi lượng đường trong máu ở những người bị tiền ĐTĐ và có thể được chấp nhận nhiều hơn trong dân số này khi an toàn bệnh TM của họ đã được thiết lập. Các thử nghiệm dài hạn cho thấy lợi ích của việc điều trị tiền đái tháo đường trở lại với đường máu bình thường đang diễn ra và dữ liệu ban đầu rất phấn khích (Perreault 2019).
9. KẾT LUẬN
Khi thực hiện theo các bước đề xuất nhằm sàng lọc và chẩn đoán tiền ĐTĐ đã nêu ở trên,
bước tiếp theo là tiếp xúc với bệnh nhân bị tiền ĐTĐ nhằm hướng dẫn về mục đích của chẩn đoán và điều trị. Nếu nồng độ HbA1c khoảng 5,7-6,0% thì có nguy cơ tiến triễn ĐTĐ lên tới 25% mổi 5 năm, trong khi đó HbA1c trong khoảng 6.0-6.4% thì nguy cơ lên tới 50% mổi 5 năm và thời gian tiền ĐTĐ có nguy cơ tiến triễn bệnh ĐTĐ trong cuộc đời có thể đến 70% Hơn nữa, những người tiền ĐTĐ có thể bị biến chứng như bệnh ĐTĐ nếu không kiểm soát. Can thiệp sớm có thể ngăn ngừa bệnh ĐTĐ hơn 50% nếu có thể đạt được chỉ tiêu bình thường – ngay cả khi thoáng qua. Các biện pháp như thay đổi lối sống tích cực và sử dụng TZD đã được chứng minh là có khả năng đạt được điều này và Metformin cũng đã được khuyên dùng cho những người trẻ tuổi, thừa cân mắc bệnh tiền ĐTĐ mặc dù nó có thể không đạt được chỉ tiêu bình thường. Thay đổi yếu tố nguy cơ bệnh vi mạch và mạch lớn là rất quan trọng. Nồng độ glucose huyết tương và HbA1c nên được theo dõi và sàng lọc bệnh ĐTĐ cần được thực hiện hàng năm.
Tiền ĐTĐ hiện đã ảnh hưởng đến gần một tỷ người trên toàn thế giới với một tỷ lệ khá cao tiền ĐTĐ tiến triển đến bệnh ĐTĐ típ 2 và tăng nguy cơ biến chứng cả vi mạch, mạch máu lớn và thậm chí tử vong. Cùng với các nỗ lực tập trung vào việc ngăn ngừa sự tiến triển tiền ĐTĐ thành bệnh ĐTĐ và các biến chứng là rất quan trọng. Mặc dù can thiệp lối sống tích cực và sử dụng các loại thuốc khác nhau đã được chứng minh là có hiệu quả để ngăn ngừa hoặc trì hoãn tiến triễn thành bệnh ĐTĐ ở những người bị tiền ĐTĐ, nhưng cũng đã chậm. Điều này cũng đúng ngay cả khi có dữ liệu mới đưa ra cho thấy lợi ích to lớn của các can thiệp sớm. Vì vậy để nhận ra tiền ĐTĐ là một căn bệnh có nên chăng xóa bỏ thuật ngữ “ Tiền ĐTĐ” bằng nó là ” Bệnh ĐTĐ Sớm” và tích cực điều trị là tốt nhất.
TÀI LIỆU THAM KHẢO
- American Diabetes Association, 2010. Standards of medical care in diabetes– 2010. Diabetes Care. 2010;33 Suppl 1:S11–61.
- Moin T, Li J, Duru OK, Ettner S, Turk N, Keckhafer A, Ho S, Mangione CM, 2015. Metformin prescription for insured adults with prediabetes from 2010 to 2012: a retrospective cohort Ann Intern Med. 2015;162(8):542–548.
- American Diabetes Association, 2019. Classification and Diagnosis of Diabetes: Standards of Medical Care in Diabetes- 2019. Diabetes Care. 2019;42 Suppl 1:S13–S28.
- Bergman M, Manco M, Sesti G, Dankner R, Pareek M, Jagannathan R, Chetrit A, Abdul-Ghani M, Buysschaert M, Olsen MH, Nilsson PM, Medina JL, Roth J, Groop L, Del Prato S, Raz I, Ceriello A,
- Petition to replace current OGTT criteria for diagnosing prediabetes with the 1-hour post-load plasma glucose>/=155mg/dl (8.6mmol/L). Diabetes Res Clin Pract. 2018;146:18–33.
- Vistisen D, Witte DR, Brunner EJ, Kivimaki M, Tabak A, Jorgensen ME, Faerch K, 2018. Risk of Cardiovascular Disease and Death in Individuals With Prediabetes Defined by Different Criteria: The Whitehall II Diabetes Care. 2018;41(4):899–906.
- Cobb J, Eckhart A, Motsinger-Reif A, Carr B, Groop L, Ferrannini E, 2016. alpha- Hydroxybutyric Acid Is a Selective Metabolite Biomarker of Impaired Glucose Tolerance. Diabetes Care. 2016;39(6):988– 995.
- Holman RR, Coleman RL, Chan JCN, Chiasson JL, Feng H, Ge J, Gerstein HC, Gray R, Huo Y, Lang Z, McMurray JJ, Ryden L, Schroder S, Sun Y, Theodorakis MJ, Tendera M, Tucker L, Tuomilehto J, Wei Y, Yang W, Wang D, Hu D, Pan C., ACE Study Group, 2017. Effects of acarbose on cardiovascular and diabetes outcomes in patients with coronary heart disease and impaired glucose tolerance (ACE): a randomised, double-blind, placebo-controlled trial. Lancet Diabetes Endocrinol. 2017;5(11):877–886.
- Bohula EA, Scirica BM, Inzucchi SE, McGuire DK, Keech AC, Smith SR, Kanevsky E, Murphy SA, Leiter LA, Dwyer JP, Corbalan R, Hamm C, Kaplan L, Nicolau JC, Ophuis TO, Ray KK, Ruda M, Spinar J, Patel T, Miao W, Perdomo C, Francis B, Dhadda S, Bonaca MP, Ruff CT, Sabatine MS, Wiviott , CAMELLIA- TIMI 61 Investigators, 2018. Effect of lorcaserin on prevention and remission of type 2 diabetes in overweight and obese patients (CAMELLIA-TIMI 61): a randomised, placebo-controlled trial. Lancet. 2018;392(10161):2269–2279.
- le Roux CW, Astrup A, Fujioka K, Greenway F, Lau DC, Van Gaal L, Ortiz RV, Wilding JP, Skjoth TV, Manning LS, Pi- Sunyer X, SCALE Obesity and Prediabetes, 2017. 3 years of liraglutide versus placebo for type 2 diabetes risk reduction and weight management in individuals with prediabetes: a randomised, double-blind trial. Lancet. 2017.
- Nesto R, Fain R, Li Y, Shanahan Evaluation of lorcaserin on progression of prediabetes to type 2 diabetes and reversion to euglycemia. Postgrad Med. 2016;128(4):364–370.
- Galaviz KI, Weber MB, Straus A, Haw JS, Narayan KMV, Ali MK. Global Diabetes Prevention Interventions: A Systematic Review and Network Meta-analysis of the Real-World Impact on Incidence, Weight, and Glucose. Diabetes 2018;41(7):1526–1534.
- American Diabetes Association. Prevention or Delay of Type 2 Diabetes: Standards of Medical Care in Diabetes- 2019. Diabetes Care. 2019;42 Suppl 1:S29–S33.
- Ali MK, Bullard KM, Saydah S, Imperatore G, Gregg Cardiovascular and renal burdens of prediabetes in the USA: analysis of data from serial cross- sectional surveys, 1988-2014. Lancet Diabetes Endocrinol. 2018;6(5):392–403.Diabetes Prevention Program Research Group. Long-term effects of lifestyle intervention or metformin on diabetes development and microvascular complications over 15-year follow-up: the Diabetes Prevention Program Outcomes Lancet Diabetes Endocrinol. 2015;3(11):866–875. 15.Carlsson LM, Sjoholm K, Karlsson C, Jacobson P, Andersson-Assarsson JC, Svensson PA, Larsson I, Hjorth S, Neovius M, Taube M, Carlsson B, Peltonen M. Long-term incidence of microvascular disease after bariatric surgery or usual care in patients with obesity, stratified by baseline glycaemic status: a post-hoc analysis of participants from the Swedish Obese Subjects study. Lancet Diabetes Endocrinol. 2017;5(4):271–279.
- Perreault L, Faerch K, Gregg Can Cardiovascular Epidemiology and Clinical Trials Close the Risk Management Gap Between Diabetes and Prediabetes? Curr Diab Rep. 2017;17(9):77. 17.Kernan WN, Viscoli CM, Furie KL, Young LH, Inzucchi SE, Gorman M, Guarino PD, Lovejoy AM, Peduzzi PN, Conwit R, Brass LM, Schwartz GG, Adams HP Jr, Berger L, Carolei A, Clark W, Coull B, Ford GA, Kleindorfer D, O’Leary JR, Parsons MW, Ringleb P, Sen S, Spence JD, Tanne D, Wang D, Winder TR. IRIS Investigators. Pioglitazone after Ischemic Stroke or Transient Ischemic Attack. N Engl J Med. 2016;374(14):1321–1331.
- van Agtmaal MJM, Houben A, de Wit V, Henry RMA, Schaper NC, Dagnelie PC, van der Kallen CJ, Koster A, Sep SJ, Kroon AA, Jansen JFA, Hofman PA, Backes WH, Schram MT, Stehouwer CDA. Prediabetes Is Associated With Structural Brain Abnormalities: The Maastricht Diabetes Care. 2018;41(12):2535–2543.
- van Bussel FC, Backes WH, van Veenendaal TM, Hofman PA, van Boxtel MP, Schram MT, Sep SJ, Dagnelie PC, Schaper N, Stehouwer CD, Wildberger JE, Jansen Functional Brain Networks Are Altered in Type 2 Diabetes and Prediabetes: Signs for Compensation of Cognitive Decrements? The Maastricht Study. Diabetes. 2016;65(8):2404–2413.
- Garber AJ, Abrahamson MJ, Barzilay JI, Blonde L, Bloomgarden ZT, Bush MA, Dagogo-Jack S, DeFronzo RA, Einhorn D, Fonseca VA, Garber JR, Garvey WT, Grunberger G, Handelsman Y, Hirsch IB, Jellinger PS, McGill JB, Mechanick JI, Rosenblit PD, Umpierrez GE. Consensus Statement by the American Association of Clinical Endocrinologists and American College of Endocrinology on the Comprehensive Type 2 Diabetes Management Algorithm – 2019 Executive Endocr Pract. 2019;25(1):69– 100.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam



