HƯỚNG DẪN CHẨN ĐOÁN VÀ ĐIỀU TRỊ
BỆNH VÕNG MẠC DO ĐÁI THÁO ĐƯỜNG
Nguyễn Quang Bảy, Trần Hữu Dàng, Nguyễn Thị Nhất Châu
Chịu trách nhiệm chính:
Ngày nhận bài:
Ngày phản biện khoa học:
Ngày duyệt bài:
1. ĐẠI CƯƠNG
Bệnh võng mạc Đái tháo đường (ĐTĐ) là hệ quả trực tiếp của tăng đường huyết mạn tính gây phá hủy mao mạch trên võng mạc, dẫn đến sự rò rỉ mao mạch và tác nghẽn mao mạch, có thể gây giảm thị lực và mù hoàn toàn. Trong khi ĐTĐ có thể gây nên bệnh đục thủy tinh thể, glocom (tăng nhãn áp), giảm khả năng tập trung thị lực và chứng song thị, cần phải tập trung vào bệnh võng mạc ĐTĐ do tỷ lệ mới mắc đang gia tăng nhanh chóng, và đây là dạng bệnh gây giảm thị lực có thể phòng tránh được.
Vì bệnh ĐTĐ đang tăng lên nhanh chóng trên toàn thế giới nên tỷ lệ các biến chứng do ĐTĐ, gồm cả bệnh võng mạc ĐTĐ, cũng đang ngày càng gia tăng. Trong số 425 triệu người bệnh ĐTĐ trên thế giới năm 2017 , khoảng hơn 1/3 sẽ có bệnh võng mạc ĐTĐ ở mức độ nào đó. Ước tính đang có khoảng 93 triệu người bị giảm thị lực vì ĐTĐ. Trong vòng 15 năm sau khi bị ĐTĐ, khoảng 60 – 85% bệnh nhân ĐTĐ typ 2 sẽ bị bệnh võng mạc do ĐTĐ
Bệnh võng mạc ĐTĐ là một chỉ dấu của tăng nguy cơ bị biến chứng hoặc tử vong (chủ yếu do bệnh tim mạch), nhất là ở giai đoạn bệnh võng mạc tăng sinh.
2. CƠ CHẾ BỆNH SINH CÁC BIẾN CHỨNG MẮT DO ĐTĐ
2.1. Tăng đường huyết mạn tính: Là nguyên nhân chính gây bệnh võng mạc ĐTĐ. Trong nghiên cứu DCCT: điều trị insulin tích cực đạt HbA1C 7,9% làm giảm 76% số ca bệnh võng mạc mới xuất hiện so với điều trị thường quy, và rất hiếm gặp bệnh võng mạc tiến triển ở những bệnh nhân có HbA1C dưới 7%.
Nghiên cứu UKPDS cho kết quả tương tự, cứ giảm 1% HbA1C thì làm giảm 37% sự phát triển của bệnh võng mạc.
2.2. Rối loạn tự điều hòa dòng máu võng mạc
Thông thường, dòng máu võng mạc được giữ ổn định cho đến khi huyết áp động mạch trung bình tăng 40%. Tuy nhiên cơ chế tự điều hòa này bị phá vỡ khi có tăng đường huyết. Tăng dòng máu tại võng mạc sẽ làm tăng áp lực xé lên thành mạch, kích thích sản xuất các chất gây hoạt mạch, dò rỉ và tăng tích lũy dịch ở lớp áo ngoài của mạch máu võng mạc, hậu quả gây phù hoàng điểm.
2.3. Do Sorbitol (Polyol)
Men glucokinase chỉ đủ để chuyển hóa mức glucose sinh lý, khi glucose máu gia tăng glucose xâm nhập vào trong tế bào sẽ bị chuyển hóa 1 phần thành sorbitol do men aldose reductase, tiếp đó thành fructose. Quan sát thấy sự sao chép đa hình thái gen aldose reductase có liên quan đến bệnh võng mạc giai đoạn sớm ở một số BN hóa ĐTĐ typ 2.
Tiêu thụ NADPH trong quá trình sản xuất sorbitol có thể gây ra các stress oxi hóa, và sự tích lũy sorbitol có thể làm thay đổi hoạt tính Na/K-ATPase, bất hoạt chuyển hóa phosphatidylinositol, tăng sản xuất prostaglandin, và thay đổi hoạt tính của protein kinase C. Protein Kinase C có vai trò quan trọng trong cơ chế bệnh sinh bệnh võng mạc vì nó điều biến hoạt tính của VEGF cũng như điều hòa tính thấm thành mạch, và có thể kích thích tích lũy sorbitol nhiều hơn
Tích lũy sorbitol trong tế bào của thủy tinh thể càng nổi trội khi có tăng đường huyết. Nó làm tăng áp lực thẩm thấu trong tế bào (kéo nước vào trong tế bào và gây sưng phù tế bào), và làm giảm nồng độ myoinositol trong tế bào, cả 2 đều có thể tương tác với chuyển hóa của tế bào. Tích lỹ sorbitol cũng có vai trò quan trọng gây đục thủy tinh thể do tăng đường huyết vì nó gây sưng phù các tế bào sợi trong thủy tinh thể, có thể dẫn tới vỡ thủy tinh thể.
2.4. Do các sản phẩm đường hóa cao cấp (AGE):
Khi tăng đường huyết mạn tính, glucose sẽ gắn với các acid amin tự do hoặc protein trong huyết thanh hoặc trong mô. Quá trình đường hóa không enzyme này, lúc đầu hình thành các sản phẩm đường hóa sớm, có thể phân tách được, nhưng về sau sẽ tạo thành các sản phẩm đường hóa cao cấp không phân tách được. Nồng độ AGE cao ở các bệnh nhân ĐTĐ sẽ gây lắng đọng tại các mô, và nó có thể liên kết với collagen, khởi đầu cho các biến chứng vi mạch. AGE cũng có thể lắng đọng và gây ra đục thủy tinh thể.
Thêm vào đó, sự gắn AGE với các thụ thể của nó tạo ra các mẩu gốc tự do, từ đó gây ra viêm các mạch máu. Người ta chứng minh được các gốc tự do tăng lên trong dịch kính của các BN có bệnh võng mạc ĐTĐ tăng sinh, và có mối tương quan giữa tăng nồng độ gốc tự do với mức độ nặng của bệnh võng mạc tăng sinh. Có bằng chứng về ức chế hệ renin-angiotensin bằng thuốc chẹn thụ thể in vitro có thể ức chế được các phản ứng viêm do AGE tại tế bào nội mạc nhờ ức chế tạo ra các gốc tự do
2.5. Vi huyết khối mạch võng mạc
Từ lâu người ta đã nghi ngờ có vi tắc các mạch máu võng mạc ở các BN ĐTĐ, dựa trên các thực nghiệm và mổ tử thi. Vi huyết khối mạch võng mạc gây tắc các mao mạch và dò rỉ các mao mạch võng mạc. Tăng kết dính của bạch cầu với tế bào nội mạc võng mạc là 1 trong những thay đổi sớm nhất ở tại võng mạc, trước khi xuất hiện các tổn thương thấy được trên lâm sàng và có thể có liên quan đến tăng tính thấm mạch máu. Mất tính toàn vẹn của nội mạc dẫn đến thiếu máu võng mạc, gây giải phóng các yếu tố tăng trưởng như IGF-1, yếu tố tăng trưởng nguồn gốc tiểu cầu (PDGF), yếu tố tăng trưởng nguyên bào sợi (FGF) và VEGF.
2.6. Các yếu tố tăng trưởng
Thực nghiệm thấy sự phát triển các tân tạo mạch chịu ảnh hưởng phần nào bởi sự tương tác giữa IGF-1 và VEGF. Vai trò của IGF-1 được khẳng định bởi các quan sát lâm sàng thấy bệnh võng mạc thường tồi đi trong năm đầu sau khi điều trị insulin tích cực, do làm tăng nồng độ IGF-1, và có thể được phục hồi khi có tổn thương tuyến yên hoặc cắt tuyến yên, làm giảm nồng độ IGF-1
VEGF được sản xuất chủ yếu bởi nhiều loại tế bào võng mạc, đáp ứng với tình trạng thiếu oxy. Ở võng mạc người ĐTĐ, mức độ bắt màu khi nhuộm miễn dịch VEGF tỷ lệ thuận với độ nặng của bệnh võng mạc, và nồng độ VEGF trong dịch kính tăng. VEGF thúc đẩy sự phát triển các tân mạch và có thể tăng cả tính thấm mao mạch.
Erythropoietin cũng được cho là yếu tố thúc đẩy tăng sinh mạch trong bệnh võng mạc ĐTĐ. Erythropoietin tương quan với bệnh võng mạc còn mạnh hơn VEGF. Tăng nồng độ erythropoietin có ở cả bệnh nhân phù hoàng điểm mà không có thiếu máu võng mạc hay bệnh võng mạc tăng sinh.
2.7. Carbonic anhydrase
Nồng độ carbonic anhydrase tăng trong dịch kính các BN có bệnh võng mạc tăng sinh so với BN ĐTĐ không có bệnh võng mạc hoặc không có ĐTĐ. Thêm vào đó, tiêm carbonic anhydrase tại mắt làm tăng tính thấm mạch máu ở võng mạc tương đương với VEGF, thông qua việc hoạt hóa bradykinin, 1 chất hoạt mạch. Đây có thể là đích điều trị trong tương lai
2.8. Các yếu tố di truyền có thể ảnh hưởng đến mức độ nặng của bệnh võng mạc. Trong số 467 người thân trực hệ của 372 bệnh nhân trong nghiên cứu DCCT bị ĐTĐ, bệnh võng mạc nặng cao gấp 3 lần trong số những người thân của BN có bệnh võng mạc so với những người thân của BN không có bệnh võng mạc.
Tuy nhiên chúng ta vẫn chưa rõ các yếu tố di truyền tác động thế nào đến bệnh võng mạc. Một khả năng là sự đa hình thái của các thụ thể glycoprotein Ia/II trên màng tiểu cầu của collagen. Trong 1 nghiên cứu bệnh chứng, nguy cơ bị bệnh võng mạc ở các BN ĐTĐ typ 2 có gen đa hình thái Bgl II đồng hợp tử tăng có ý nghĩa so với những người không có gen đa hình thái. Tiểu cầu ở những người có gen đa hình thái này có thể tương tác với collagen đường hóa dễ dàng hơn những người không có, sớm dẫn đến bị tổn thương mạch máu võng mạc.
2.9. Một số yếu tố khác làm tăng nguy cơ bị bệnh võng mạc ĐTĐ
- Yếu tố chủng tộc: ví dụ người Hispanic, người Mỹ gốc Phi.
- Thuốc: Có 1 số trường hợp phù hoàng điểm xảy ra ở BN điều trị rosiglitazone, có thể do nguy cơ bị giữ nước hoặc bị suy tim
- Liên quan với bệnh thận: Mối liên quan giữa bệnh võng mạc và bệnh thận ĐTĐ độc lập với mức độ tăng đường huyết và thời gian bị ĐTĐ, gợi ý rằng 2 biến chứng này có thể có cơ chế chung. Albumin niệu (> 200mcg/phút) là yếu tố dự báo bệnh võng mạc ở người Hispanic nhưng không rõ ở người da trắng
3. PHÂN LOẠI BỆNH MẮT DO ĐTĐ
3.1. Bệnh võng mạc ĐTĐ và phù hoàng điểm.
Bệnh võng mạc ĐTĐ được chia thành 2 thể chính là tăng sinh và không tăng sinh, dựa trên sự có mặt hoặc không của các tân mạch tại võng mạc. Bệnh ban đầu có thể gây ra vài triệu chứng nhẹ, nhưng trong giai đoạn tiến triển có thể dẫn tới mù mắt.
3.1.1. Bệnh võng mạc ĐTĐ chưa tăng sinh: Trong giai đoạn này các bất thường vi mạch được giới hạn tại võng mạc. Khoảng 80% bệnh nhân bị bệnh võng mạc ĐTĐ là ở giai đoạn chưa tăng sinh.
3.1.2. Bệnh võng mạc ĐTĐ tăng sinh: Khi võng mạc bị thiếu oxy, trong nỗ lực để cung cấp máu cho khu vực bị thiếu máu, tân mạch phát triển từ võng mạc đi vào buồng dịch kính.
Bệnh võng mạc ĐTĐ tăng sinh có thể gây mất thị lực trầm trọng do xuất huyết dịch kính, kéo bong võng mạc và tăng nhãn áp do tân mạch.
Bảng 1. Phân loại bệnh võng mạc ĐTĐ theo “Phân loại Quốc tế bệnh Võng mạc ĐTĐ”, làm cơ sở cho việc điều trị phù hợp.

3.1.3. Phù hoàng điểm (Macular edema) do ĐTĐ:
Phù hoàng điểm được định nghĩa là sự dày lên của phần trung tâm của võng mạc là hoàng điểm. Nguyên nhân: dày màng đáy và giảm số lượng các tế bào quanh mạch => tăng tính thấm thành mạch và dò các thành phần huyết tương vào võng mạc, => phù võng mạc.
Khoảng 11% bệnh nhân ĐTĐ có phù hoàng điểm, nó có thể xảy ra ở bất cứ giai đoạn nào của bệnh võng mạc. Khoảng 1-3% bệnh nhân bị mất thị lực do phù hàng điểm.
Có thể phát hiện phù hoàng điểm bằng bằng kính hiển vi đèn khe hoặc chụp ảnh đáy mắt với đồng tử giãn trên không gian 3 chiều. Chụp cắt lớp vi tính quang học (optical coherence tomography) là phương pháp nhạy cảm nhất để xác định vị trí và độ trầm trọng của phù hoàng điểm.
Bảng 2. Xếp loại phù hoàng điểm do ĐTĐ
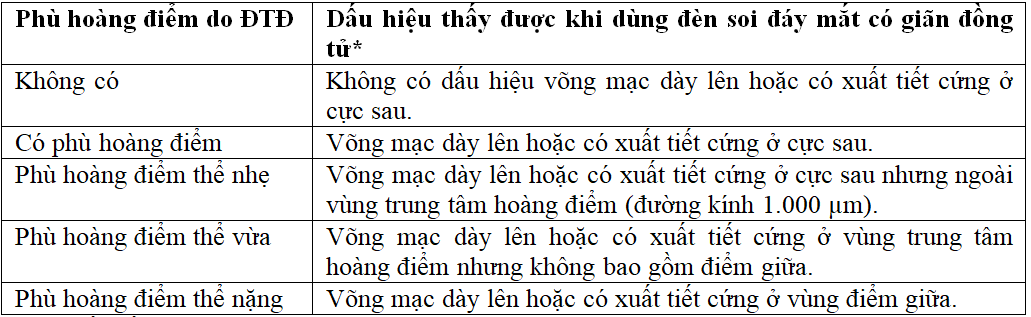
* Xuất tiết cứng là hậu quả của phù võng mạc hiện tại hoặc trước đây.
3.2. Các bệnh về mắt có thể bị trầm trọng hơn do tác động của ĐTĐ
Những bệnh mắt này không phải là hậu quả trực tiếp nhưng nó phổ biến hơn, và thường diễn tiến xấu đi nhanh hơn ở những bệnh nhân ĐTĐ. Dù nó ít có khả năng gây mất thị lực nhưng vẫn cần được quan tâm.
3.2.1. Những thay đổi khúc xạ: Đường huyết cao có thể gây ra những thay đổi độ khúc xạ của mắt.
3.2.2. Song thị: là nhận thức đồng thời 2 hình ảnh của 1 đối tượng duy nhất do tổn thương các dây thần kinh chi phối cơ vận nhãn kiểm soát phối hợp chuyển động mắt. ĐTĐ là nguyên nhân hàng đầu gây ra tổn thương thần kinh phá vỡ chuyển động bình thường của mắt.
3.2.3. Đục thủy tinh thể, có thể xuất hiện ở 1 hoặc cả 2 mắt. Đục thủy tinh thể bông tuyết với các đốm mờ trắng có thể ảnh hưởng đến người ĐTĐ típ 1, kiểm soát đường huyết không tốt. Đục thủy tinh thể ở người già do tuổi tác xảy ra sớm hơn đối với nhóm người bị ĐTĐ hơn là người không mắc bệnh.
3.2.4. Glocom (tăng nhãn áp): Là 1 nhóm các tình trạng bệnh lý tiến triển mà hệ quả là tổn thương dây thần kinh thị giác. Nó thường xảy ra khi thủy dịch tích tụ tại bán phần trước của mắt. Glocom có thể gây mất thị lực vĩnh viễn ở mắt bị bệnh, giảm tầm nhìn ngoại vi và kết quả là mất thị lực không thể phục hồi.
- Glocom góc mở mạn tính phát triển từ từ theo thời gian và thường không có triệu chứng cho đến khi bệnh đã tiến triển đáng kể.
- Glocom góc đóng đặc trưng bởi đau mắt đột ngột và các triệu chứng khác, được coi là 1 cấp cứu y tế.
- Glocom tân mạch có thể gặp trong 1 số trường hợp của bệnh võng mạc ĐTĐ tăng sinh.
4. CHẨN ĐOÁN BỆNH MẮT ĐTĐ
4.1. Thời điểm khám mắt:
Nhiều BN có bệnh võng mạc ĐTĐ nhưng không có triệu chứng cho đến khi giai đoạn muộn (là thời điểm điều trị thường không có hiệu quả vì quá muộn). Các BN có thể có 1 vài triệu chứng tùy thuộc loại bệnh mắt như mắt như có rèm che do chảy máu dịch kính… nhưng không đặc hiệu.
Vì vậy tất cả những bện nhân ĐTĐ phải thường xuyên được tầm soát võng mạc ĐTĐ để ngăn sự tiến triển và phát triển của suy giảm thị lực do ĐTĐ gây ra, đặc biệt ở những người bị ĐTĐ lâu vì thời gian mắc ĐTĐ là yếu tố nguy cơ cao nhất cho sự phát triển của bệnh võng mạc ĐTĐ. Khám mắt định kỳ là cách duy nhất để xác định mức độ của bệnh võng mạc ĐTĐ.
Bảng 3. Tần suất đi khám mắt của các BN ĐTĐ

4.2. Cách thức khám mắt:
Việc tầm soát nên được thực hiện bởi nhân viên y tế đã được đào tạo về soi đáy măt hoặc chụp ảnh võng mạc, không nhất thiết phải là bác sĩ nhãn khoa hoặc chuyên gia võng mạc.
Để tầm soát biến chứng mắt cho bệnh nhân ĐTĐ phải khám lâm sàng toàn diện bao gồm:
4.2.1. Hỏi tiền sử bệnh
- Thời gian bị đái tháo đường
- Kiểm soát đường huyết trước đây (xét nghiệm HbA1c nếu có)
- Thuốc sử dụng – đặc biệt là insulin hoặc các thuốc điều trị tăng đường huyết, thuốc hạ huyết áp và thuốc là giảm mỡ trong máu.
- Tiền sử bệnh toàn thân như bệnh thận, tăng huyết áp hệ thống, tình trạng mỡ trong máu và thai kỳ.
- Tiền sử bệnh mắt và các triệu chứng về mắt hiện tại.
4.2.2. Khám mắt
- Thử thị lực: dùng bảng thị lực có độ tương phản cao và vạch đo thị lực. Có thể thay thế bằng bảng thị lực khoảng cách gần hoặc xa với kính lỗ để xem thị lực có bị suy giảm không. Nếu thị lực dưới 6/12 (tương đương 20/40) thì nên chuyển đến chuyên khoa mắt.
- Khám bằng kính sinh hiển vi đèn khe
- Đo áp lực nội nhãn
- Soi góc tiền phòng (khi có tân mạch mống mắt, hoặc nhãn áp cao)
- Kiểm tra đáy mắt để đánh giá bệnh võng mạc ĐTĐ và phù hoàng điểm bằng cách sử dụng: kính sinh hiển vi đèn khe khám kết hợp nhỏ giãn đồng tử hoặc chụp ảnh đáy mắt có nhỏ thuốc giãn đồng tử hoặc chụp ảnh đáy mắt không nhỏ thuốc giãn đồng tử với đồng tử giãn nở.
- Ngoài ra, có thể sử dụng chụp mạch huỳnh quang để khảo sát rõ nguyên nhân giảm thị lực, xác định mao mạch rò rỉ và sử dụng làm hướng dẫn để điều trị phù hoàng điểm, nhưng không cần chụp mạch huỳnh quang. Chụp cắt lớp vi tính mắt (OCT) là phương pháp nhạy nhất để xác định các vùng và mức độ nghiêm trọng của phù hoàng điểm để theo dõi.
Kết quả khám mắt phải được ghi đầy đủ vào hồ sơ bệnh án.
5. PHÒNG BỆNH: Có thể phòng biến chứng mắt do ĐTĐ bằng cách:
5.1. Kiểm soát đường huyết tốt làm giảm tỷ lệ mới mắc và tiến triển của bệnh võng mạc ở cả BN ĐTĐ typ 1 và typ 2. Mục tiêu HbA1C < 7,0%
5.2. Kiểm soát huyết áp: kiểm soát tốt huyết áp làm giảm tỷ lệ mới mắc bệnh võng mạc, và có thể làm giảm cả tiến triển của bệnh võng mạc cũng như giảm nguy cơ bị xuất huyết dịch kính. Mục tiêu huyết áp < 140/90 mmHg. Tuy nhiên không có đủ bằng chứng về loại thuốc hạ huyết áp nào có tác dụng tốt hơn, kể cả thuốc ức chế mẹn chuyển hay chẹn thụ thể angiotensin
5.3. Thuốc hạ lipid máu: có bằng chứng cho thấy fenofibrate có tác dụng ngăn ngừa bệnh võng mạc tiến triển đến giai đoạn cần điều trị laser hơn (nghiên cứu FIELD). Trong nhánh nghiên cứu ACCORD, điều trị fenofibrate làm giảm tiến triển bệnh võng mạc ĐTĐ (6,5% so với 10,2%; 95%CI 0,42 – 0,87). Cơ chế tác dụng của Fenofibrate lên bệnh võng mạc ĐTĐ là:
- Điều hòa vận chuyển qua lại lipid máu tại võng mạc => ngăn cản tích lũy và ngộ độc mỡ, và bắt giữ các gốc tự do => bảo vệ võng mạc khỏi các stress oxi hóa.
- Chống chết theo chương trình của các tế bào nội mạc.
- Ngăn ngừa sự thoái hóa tế bào thần kinh võng mạc, một tổn thương sớm và quan trọng xảy ra trước các bất thường về mạch máu
- Tác dụng chống oxi hóa và chống viêm cùng 1 số yếu tố nguy cơ khác của biến chứng vi mạch và bệnh võng mạc.
- Bảo vệ chống phá vỡ hàng rào mạch máu võng mạc
- Tác dụng chống tăng sinh mạch.
- Lợi ích bảo vệ võng mạc của fenofibrate không phụ thuộc bệnh nhân có rối loạn lipid hay không.
5.4. Thuốc chống kết tập tiểu cầu: vì thiếu máu có đóng góp vào biến chứng mắt ở BN ĐTĐ, nên thuốc chống kết tập tiểu cầu được nghiên cứu điều trị dự phòng. Tuy nhiên các thử nghiệm ngẫu nhiên lớn thấy aspirin không có tác dụng lên sự xuất hiện hay tiến triển của bệnh võng mạc tăng sinh, xuất huyết dịch kính hay mất thị lực.
5.5. Các biện pháp khác: Một số nghiên cứu về các thuốc có thể phòng ngừa hoặc làm chậm tiến triển của bệnh võng mạc ĐTĐ đang được tiến hành như Omega-3 liều ≥ 500mg/ngày hay chất ức chế Carbonic anhydrase.
Calcium dobesilate, là thuốc có tác dụng làm giảm tính thấm mao mạch, giảm kết dính tiểu cầu, và giảm độ nhớt của máu… được dùng ở 1 số nước để điều trị bệnh võng mạc ĐTĐ nhưng không thấy tác dụng ngăn ngừa phù hoàng điểm ở những BN có bệnh võng mạc ĐTĐ không tăng sinh.
6. ĐIỀU TRỊ BỆNH VÕNG MẠC ĐTĐ
Nguyên tắc:
- Phải kiểm soát tốt các yếu tố nguy cơ, các bệnh toàn thân đi kèm.
- Phải thảo luận với bệnh nhân và người nhà về các biện pháp giúp kiểm soát các yếu tố nguy cơ cũng như các biện pháp điều trị biến chứng mắt.
- Điều trị biến chứng mắt phụ thuộc giai đoạn bệnh, bao gồm điều trị tân mạch võng mạc trong bệnh võng mạc ĐTĐ tăng sinh và làm giảm tính thấm thành mạch và giảm dò dịch trong phù hoàng điểm.
6.1. Bệnh võng mạc không tăng sinh:
Mất thị lực ở BN bệnh võng mạc không tăng sinh chủ yếu là do phù hoàng điểm hoặc thiếu máu hoàng điểm. Vì thế thường không cần điều trị bệnh võng mạc không tăng sinh nhẹ và vừa, trừ khi phù hoàng điểm có triệu chứng lâm sàng, phù hoàng điểm trung tâm, và/hoặc phù hoàng điểm nặng. Khi có phù hoàng điểm nặng thì tiêm anti-VEGF nội nhãn hoặc điều trị laser (quang đông khư trú) được lựa chọn đầu tiên. Anti-VEGF được chứng minh làm giảm tốc độ tiến triển và giảm mức độ nặng của bệnh võng mạc không tăng sinh. Chưa rõ tác dụng của anti-VEGF lên tiến triển bệnh võng mạc ĐTĐ không tăng sinh nhưng không có phù hoàng điểm.
Ở 1 số bệnh nhân ĐTĐ typ 2 có bệnh võng mạc không tăng sinh nặng hoặc rất nặng, và có nguy cơ cao tiến triển sang giai đoạn tăng sinh thì điều trị laser toàn bộ võng mạc có tác dụng làm giảm tiến triển bệnh. Tuy nhiên có 1 số yếu tố lâm sàng có thể ảnh hưởng đến quyết định điều trị laser toàn võng mạc, bao gồm tiền sử bệnh võng mạc tăng sinh, hoặc giảm thị lực mắt bên kia, kiểm soát đường huyết kém, hoặc nguy cơ cao bị mất theo dõi.
6.2. Bệnh võng mạc tăng sinh:
6.2.1. Mục tiêu điều trị là cải thiện hoặc bảo tồn thị lực, giảm tốc độ tiến triển và tần suất bị xuất huyết dịch kính, và sửa bong võng mạc khi cần.
6.2.2. Hướng điều trị:
Anti-VEGF thường được sử dụng như là điều trị hỗ trợ cho laser toàn võng mạc và/hoặc cắt dịch kính trong 1 số trường hợp bị bệnh võng mạc tăng sinh. Cắt dịch kính có thể có tác dụng cho những trường hợp bệnh võng mạc tăng sinh tiến triển đến xuất huyết dịch kính hoặc bong võng mạc hoặc mất thị lực.
Những trường hợp có bệnh võng mạc tăng sinh nặng có xuất huyết dịch kính và/hoặc co kéo hoàng điểm thì được khuyến cáo cắt dịch kính sớm.
6.2.3. Điều trị laser toàn bộ hoặc tiêm anti-VEGF.
Lựa chọn laser toàn võng mạc hay tiêm anti-VEGF là điều trị đầu tay cho bệnh võng mạc tăng sinh phải dựa trên từng BN cụ thể, bao gồm mức độ co kéo màng hay xuất huyết dịch kính, phù hoàng điểm hay có bệnh mắt khác như glocom. Ngoài ra phải tính đến khả năng và mong muốn của BN được theo dõi.
- Laser quang đông toàn bộ là lựa chọn tốt cho BN bị bệnh võng mạc tăng sinh nhưng không có phù hoàng điểm, BN có bệnh võng mạc tăng sinh giai đoạn sớm, bao gồm những người có nguy cơ tiến triển nhanh.
- Tiêm anti-VEGF vào dịch kính là lựa chọn tốt cho BN có nguy cơ cao và có bệnh võng mạc ĐTĐ tăng sinh nặng có kèm phù hoàng điểm.
- Kết quả sơ bộ thấy ranibizumab và aflibercept không tốt hơn nhưng cũng không tồi hơn so với laser toàn võng mạc, xét về khía cạnh thị lực.
- Điều trị anti-VEGF định kỳ có thể cải thiện sự tăng sinh mạch tại võng mạc và giảm nhu cầu phải điều trị laser. Tuy nhiên nguy cơ bệnh võng mạc tăng sinh tái phát hoặc tiến triển lại tăng lên khi ngừng anti-VEGF. Laser toàn võng mạc ngăn ngừa mất thị lực bền vững hơn so với anti-VEGF. Ngoài ra cũng chưa rõ hiệu quả lâu dài và tính an toàn của anti-VEGF.
6.2.4. Cắt dịch kính:
Chỉ định: xuất huyết dịch kính không làm sạch được hoặc để phòng ngừa phải điều trị quang đông, bong võng mạc liên quan đến hoàng điểm, co kéo vùng sát hoàng điểm gây mất thị lực… những trường hợp này được khuyến cáo cắt dịch kính sớm
Laser thất bại trong việc ngắn các tân mạch sẽ đưa đến giảm thị lực nặng do xuất huyết dịch kính lan rộng. Thêm vào sự chảy máu từ các mạch dễ vỡ, xuất huyết dịch kính còn gây co kéo hoặc tăng sinh mạch sợi dẫn đến bong mạch máu võng mạc. Máu ở khoang sau sẽ vẫn có màu đỏ và sẽ được hấp thụ sau vài tuần đến vài tháng. Ngược lại, máu trong dịch kính sẽ chuyển màu trắng và được hấp thụ chậm hơn. Loại bỏ các dịch kính mờ sau khi chiếu laser võng mạc có thể phục hồi được thị lực về mức như khi võng mạc còn nguyên vẹn
6.2.5. Các điều trị khác:
Tiêm glucocorticoid nội nhãn, ví dụ triamcinolone và fluocinolone cũng làm giảm các tân mạch. Tuy nhiên so với anti-VEGF thì glucocorticoid làm tăng áp lực trong hốc mắt, gây đục thủy tinh thể nên không được sử dụng thường quy trong điều trị bệnh võng mạc ĐTĐ tăng sinh.
6.3. Điều trị phù hoàng điểm do ĐTĐ:
Nếu phát hiện bệnh võng mạc ĐTĐ và có phù hoàng điểm thì cần chuyển đến 1 cơ sở chuyên khoa mắt để được điều trị kịp thời với laser quang đông và/hoặc sử dụng các phương pháp điều trị anti VEGF (tiêm thuốc nội nhãn ức chế yếu tố tăng trưởng nội mạc mạch máu) nhằm ngăn ngừa giảm thị lực, ổn định thị lực và trong 1 số trường hợp thậm chí có thể cải thiện thị lực nếu được thực hiện sớm, đặc biệt với bệnh nhân có phù hoàng điểm.
6.3.1. Tiêm anti-VEGF nội nhãn:
Cơ sở của điều trị tiêm anti-VEGF nội nhãn là:
- VEGF đóng vai trò quan trọng trong việc hình thành tân mạch và vỡ hàng rào máu võng mạc, gây bệnh võng mạc ĐTĐ
- Nồng độ VEGF tăng trong dịch kính ở bệnh võng mạch ĐTĐ tăng sinh.
- Bệnh nhân ĐTĐ có bệnh võng mạc tăng sinh có nồng độ VEGF cao hơn ở thủy dịch.
Các BN có thể cần tiêm nhiều mũi (7-10) trong vòng vài tháng – năm, do đó cần được theo dõi chặt. Có thể cân nhắc điều trị laser khư trú cho những BN có phù hoàng điểm nhưng tuân thủ kém và không đi khám lại. Không khuyến cáo điều trị dự phòng phù hoàng điểm không có ý nghĩa lâm sàng hoặc không liên quan đến hoàng điểm trung tâm
Các tác dụng phụ của tiêm anti-VEGF gồm tăng thoáng qua áp lực nội nhãn nhiễm khuẩn mắt tại chỗ tiêm, xuất huyết kết mạc. Có khoảng 9-12% BN có tăng áp lực nội nhãn lên khoảng 10 mmHg. Tỷ lệ nhiễm khuẩn mắt rất thấp, chỉ chiếm khoảng 0,1% BN.
6.3.2. Laser quang đông khư trú là 1 phương pháp điều trị phù hoàng điểm. Laser có thể trực tiếp lên các vi phình mạch và lên các vi mạch ở trugn tâm của vòng xuất tiết, cách hoàng điểm ít nhất 500 microns, hoặc có thể tác động lên vùng võng mạc bị phù mà không điều trị trực tiếp lên các mạch máu vùng võng mạc bị tổn thương. Có thể điều trị laser nhắc lại, quyết định điều trị dựa trên sự dày võng mạc hoặc dò rỉ dịch được phát hiện bằng chụp thấu kính (OCT) và có thể chụp mạch huỳnh quang. BN phải được cảnh báo về các tác dụng phụ của điều trị Laser để đảm bảo họ được chuẩn bị sẵn sàng và yên tâm khi điều trị như đau, giảm thị lực, nhìn mờ…
6.3.3. Điều trị phối hợp tiêm anti-VEGF với quang đông khư trú có hiệu quả không rõ ràng
6.3.4. Điều trị Glucocorticoid:
Tiêm glucocorticoid nội nhãn triamcinolone hoặc dexamethasone hay fluocinolone acetonide có thể có tác dụng cho những trường hợp phù hoàng điểm kháng trị. Tuy nhiên tác dụng chỉ thoáng qua và có nguy cơ bị các tác dụng phụ, gồm glocom và đục thủy tinh thể.
6.3.5. Cắt dịch kính điều trị phù hoàng điểm: có thể có ích trong 1 số trường hợp phù hoàng điểm nặng. Tuy nhiên kết quả rất dao động. Trong trường hợp bệnh võng mạc ĐTĐ tiến triển kèm xuất huyết dịch kính, có thể cần phải chỉ định phẫu thuật hút dịch kính.
6.4. Điều trị bệnh mắt ĐTĐ ở một số đối tượng đặc biệt:
6.4.1. Phụ nữ có thai:
Các BN ĐTĐ nữ chuẩn bị có thai phải được kiểm tra mắt toàn diện, và được tư vấn về nguy cơ xuất hiện và/hoặc tiến triển của bệnh võng mạc ĐTĐ. Các BN ĐTĐ phải được khám ở 3 tháng đầu và theo dõi chặt tới 1 năm sau đẻ. Những phụ nữ bị ĐTĐ thai kỳ không có nguy cơ bị bệnh võng mạc ĐTĐ nên không cần khám hay theo dõi về mắt.
Điều trị bệnh võng mạc ở phụ nữ có thai tương tự như những BN khác. Cả điều trị laser và cắt dịch kính đều có thể thực hiện được an toàn trong khi mang thai nếu cần. Không có nghên cứu về tiêm anti-VEGF ở phụ nữ có thai
6.4.2. BN đang điều trị thuốc chống kết tập tiểu cầu hoặc thuốc chống đông.
Các bệnh nhân cần phẫu thuật mắt vẫn có thể dùng được thuốc chống kết tập tiểu cầu hoặc thuốc chống đông. Mặc dù nguy cơ chảy máu có thể tăng lên khi có thai, nhưng nếu dừng các thuốc này thì lại tăng nguy cơ đột quỵ hoặc huyết khối. Nhìn chung phẫu thuật mắt có nguy cơ chảy máu rất thấp.
TÀI LIỆU THAM KHẢO:
- Massimo Porta, Anna Viola Taulaigo. The changing role of the endocrinologist in the care of patients with diabetic retinopathy. Endocrine (2014) 46: 199 – 208
- International Diabetes Federation (2015). Chăm sóc mắt do đái tháo đường: hướng dẫn dành cho nhân viên y tế: 38 trang
- Uptodate (2019): Diabetic Retinopathy
- Một số tài liệu khác…
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

