NHẬN XÉT VỀ CÁC RỐI LOẠN ĐIỆN GIẢI Ở
HỘI CHỨNG THẬN HƯ TRẺ EM
Lê Thị Lệ Thủy1, Lê Thỵ Phương Anh2,
Hoàng Thị Thủy Yên2, Nguyễn Thị Hồng Đức3
1Trường Đại học Y Tây Nguyên
2Trường Đại học Y Dược Huế
3Bệnh viện Trung ương Huế
TÓM TẮT
Mục tiêu: Đánh giá các rối loạn điện giải và mối tương quan của chúng với các đặc điểm lâm sàng, cận lâm sàng ở hội chứng thận hư trẻ em tại trung tâm Nhi khoa Huế và khoa Nhi bệnh viện Trường Đại học Y Dược Huế. Phương pháp: Nghiên cứu mô tả cắt ngang các trường hợp bệnh. Kết quả: Nghiên cứu rối loạn điện giải trên 51 trẻ em được chẩn đoán hội chứng thận hư tại trung tâm Nhi khoa Huế và khoa Nhi bệnh viện Trường Đại học Y Dược Huế thấy chiếm ưu thế với nồng độ Natri, Canxi máu giảm, Kali máu bình. Không có mối tương quan giữa rối loạn điện giải với các triệu chứng phù, tăng huyết áp. Có sự tương quan nghịch mức độ vừa giữa sự giảm albumin máu và thay đổi nồng độ Calci (rs=-0,35, p<0,05), và có sự tương quan thuận mức độ vừa giữa sự giảm nồng độ Ca2+ với tỷ số Pro/Cre niệu, rs=0,32, p< 0,05. Kết luận: Rối loạn điện giải trong HCTH thường gặp là Giảm natri và Canxi máu. Đáng lưu ý là nồng độ Canxi máu giảm có mối tương quan với mức độ và diễn tiến của bệnh.
Từ khóa: rối loạn điện giải, giảm Canxi máu, giảm Nattri máu, Kali máu, hội chứng thận hư
ABSTRACT
Electrolyte abnormalities in childhood nephrotic syndrome
Objective: evaluate the level of thyroid auto- antibodies in children with autoimmune goiter thyroid at Hue Pediatric Centre and Pediatric Departement – Hue Medicine and Pharmacy University. Method: cross sectional study. Results: in 51 patients with childhood nephrotic syndrome at Hue Pediatric Centre and Pediatric Departement – Hue Medicine and Pharmacy University, the majority is hyponatremia, hypocalcemia and normal plasma potassium concentration. There is no significantly difference between the electrolyte abnormalities with edema, hypertension. Hypocalcemia level has the medium negative relationship with hypoalbuminemia level (rs =- 0,35 with p<0,05) and has the medium positive relationship with urine protein creatinine ration (rs = 0,32 with p<0,05). Conclusion: The majority electrolyte abnormalities in childhood nephrotic syndrome is hyponatremia and hypocalcemia. It is noticeable that hypocalcemia has the relationship with the progressive of the disease.
Keywords: electrolyte abnormalities, hyponatremia, hypocalcemia, potassium, childhood nephrotic syndrome.
1. ĐẶT VẤN ĐỀ
Các chất điện giải đóng vai trò rất quan trọng trong việc duy trì các hoạt động của tế bào và tổ chức, mỗi loại chất điện giải đều có những chức năng sinh lý riêng, khi có rối loạn sẽ gây ra các biểu hiện bệnh lý khác nhau. Thận là cơ quan điều chỉnh cơ bản tình trạng nước và điện giải trong cơ thể. Các rối loạn nước và điện giải là biến chứng rất thường gặp trong hội chứng thận hư, nhưng do tình trạng tự thích nghi dần của cơ thể và hoạt động bù trừ của các nephron thận khoẻ mạnh do vậy các biểu lâm sàng của các rối loạn điện giải thường không rõ ràng và điển hình như trong các tổn thương thận cấp tính. Điều này dễ làm cho chúng ta bỏ sót các triệu chứng, không điều trị kịp thời làm cho bệnh càng nặng nề hơn.
Những rối loạn về nước điện giải cũng rất thường gặp ở trẻ hội chứng thận hư tuy nhiên chúng tôi nhận thấy các triệu chứng thường rất nghèo nàn mặc dù những thay đổi về mặt xét nghiệm là đã được xác định.
Nghiên cứu này nhằm mục tiêu đánh giá các rối loạn điện giải và mối tương quan của chúng với các đặc điểm lâm sàng, cận lâm sàng ở hội chứng thận hư trẻ em.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
- Đối tượng:
51 bệnh nhân được chẩn đoán hội chứng thận hư tại trung tâm Nhi khoa Huế và khoa Nhi bệnh viện Trường Đại học Y Dược Huế.
Tiêu chuẩn chọn bệnh:
– Bệnh nhi được chẩn đoán HCTH lần đầu theo tiêu chuẩn [10]:
+ Phù.
+ Protein niệu > 50mg/kg/24 giờ và/hoặc protein/creatinin niệu > 200 mg/mmol, hoặc protein 3 khi dùng que thấm nước tiểu.
+ Protid máu <60 g/l.
+ Albumin máu giảm < 25g/l.
– Bệnh nhi được chẩn đoán HCTH tái phát theo tiêu chuẩn [10]
Bệnh nhi đã được chẩn đoán và điều trị ít nhất 1 liệu trình tấn công và có protein niệu 3+ trong 3 ngày liên tiếp hoặc Protein / Creatinin niệu > 200 mg/mmol, có thể có kèm theo phù.
– Được làm xét nghiệm điện giải đồ lúc vào viện.
Tiêu chuẩn loại trừ:
– Bệnh nhân không đồng ý tham gia nghiên cứu.
– Bệnh nhân không đủ tiêu chuẩn chọn bệnh.
Định nghĩa của một số biến nghiên cứu:
Các điện giải:
Na+ : Bình thường : 135 – 145 mmol/l.
Giảm : < 135 mmol/l.
Tăng: > 145 mmol/l.
K+ : Bình thường: 3,5 – 5 mmol/l.
Giảm: < 3,5 mmol/l.
Tăng: > 5mmol/l.
Ca++ : Bình thường: 1,1 – 1,2 mmol/l.
Giảm: < 1,1 mmol/l.
Tăng: > 1,4 mmol/l [11].
-HCTH thể đơn thuần: bệnh nhi có đủ tiêu chuẩn chẩn đoán HCTH, không kèm hội chứng thận viêm.
– HCTH thể không đơn thuần: bệnh nhi có đủ tiêu chuẩn chẩn đoán HCTH kèm hội chứng thận viêm [6].
Các mức độ phù:
– Không phù.
– Phù nhẹ: phù mặt hoặc chi.
– Phù vừa: Phù mặt và chi.
– Phù nặng: Phù toàn thân, tràn dịch các màng tự nhiên như tràn dịch màng bụng, màng phổi, bìu [6].
– Albumin:
Bình thường > 25 g/l.
Giảm nhẹ : 20 – 25 g/l.
Giảm vừa: 15 – 20 g/l.
Giảm nặng: < 15 g/l [5].
- Phương pháp nghiên cứu: mô tả cắt ngang
- Xử lý số liệu: sử dụng phần mềm Medcal 12.3.0
- Đạo đức nghiên cứu: Bệnh nhân tự nguyện tham gia và có quyền rút lui khỏi nghiên cứu bất cứ thời điểm nào và các thông tin bệnh nhân được mã hóa, giữ bí mật.
3. KẾT QUẢ
- Đặc điểm chung
Độ tuổi trung bình của nhóm nghiên cứu là 7,42 ± 4,38, trong đó nhóm từ 1-5 tuổi chiếm tỷ lệ cao nhất là 43,1%. Trong nghiên cứu tỷ lệ nam/nữ xấp xỉ 3,3/1, đa số ở vùng nông thôn chiếm 82,4%. Bệnh nhân nhập viện thể đơn thuần là chiếm đa số (chiếm tỷ lệ 92,2%), so với thể không đơn thuần chiếm tỷ lệ 11,8/1, trong đó HCTH tái phát chiếm tỷ lệ tương đương HCTH lần đầu, với tỷ lệ xấp xỉ 1,3/1.
- Nồng độ các chất điện giải ở HCTH trẻ em
Bảng 1. Tỷ lệ các rối loạn điện giải ở HCTH trẻ em
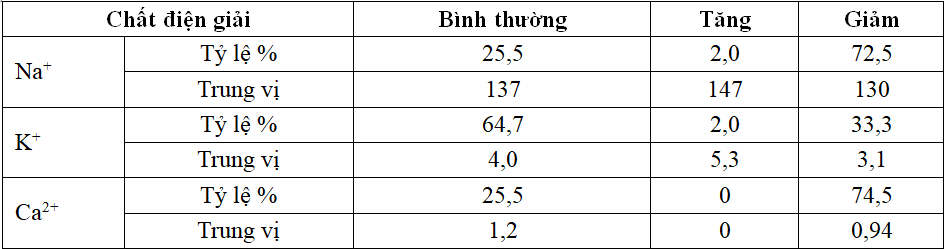
Nhận xét: Đa số bệnh nhân HCTH có giảm Natri và Canxi máu trong khi nồng độ kali máu chủ yếu bình thường.
- Liên quan giữa rối loạn điện giải với các thể HCTH
Bảng 2. Liên quan giữa rối loạn điện giải với các thể HCTH
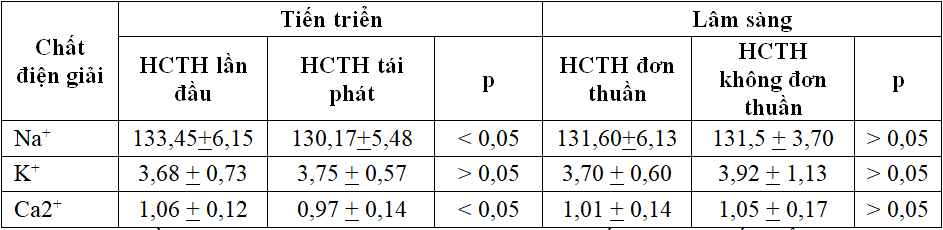
Nhận xét: Nồng độ Natri và Canxi máu giảm có ý nghĩa thống kê theo tiến triển lâm sàng của bệnh trong khi nồng độ Kali máu không có sự khác biệt giữa hai thể HCTH lần đầu và tái phát. Sự khác biệt nồng độ các chất điện giải theo thể lâm sàng không có ý nghĩa thống kê (p > 0,05).
- Liên quan giữa rối loạn điện giải và tăng huyết áp
Bảng 3. Liên quan giữa rối loạn điện giải và tăng huyết áp.
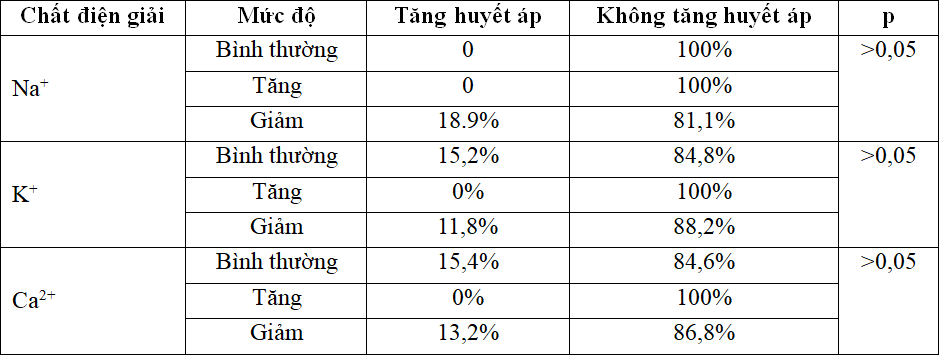
Nhận xét: Không có sự tương quan giữa tăng huyết áp với các rối loạn điện giải ở trẻ mắc HCTH (p>0,05).
- Tương quan giữa rối loạn điện giải với một số triệu chứng lâm sàng, cận lâm sàng chính
Bảng 4. Tương quan giữa rối loạn điện giải với một số triệu chứng lâm sàng, cận lâm sàng chính của HCTH
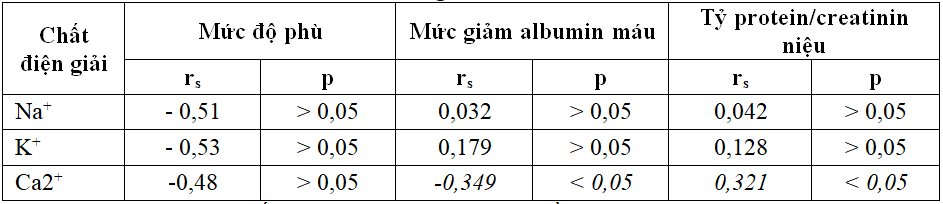
Nhận xét: Không có mối tương quan giữa thay đổi nồng độ Natri, Kali máu với mức độ phù, giảm albumin máu, tỷ protein/creatinin niệu ở trẻ HCTH, p> 0,05.
Có sự tương quan nghịch mức độ vừa giữa sự giảm albumin máu và thay đổi nồng độ Calci, và có sự tương quan thuận mức độ vừa giữa sự giảm nồng độ Ca++ với tỷ số Pro/Cre niệu, p< 0,05.
BIỆN LUẬN
- Đặc điểm nồng độ điện giải trong HCTH
Ở thời điểm lúc vào viện nồng độ ion Na+ giảm chiếm đa số trong bệnh HCTH vào viện (72,5%), có trung vị 130 mmol/l và có 2,0% tăng nồng độ natri máu, chiếm tỷ lệ thấp nhất (Bảng 1).
Kết quả này có cao hơn so với trong nghiên cứu của tác giả Trần Thị Lan Anh với 47,5% bệnh nhân hạ natri máu[2], và thấp hơn so với nghiên cứu của tác giả Lê Văn An 100% bệnh nhân có Na+ huyết thanh giảm, thấp nhất 115 và cao nhất 139 mmol/l[1]. Nhiều nghiên cứu cho thấy tỷ lệ bệnh nhân hạ natri máu tương đối cao.
Natri máu trong máu thường thấp, tuy nhiên tổng lượng natri trong cơ thể có thể tăng, nhưng do tình trạng giữ nước (phù) làm pha loãng nồng độ Na+ trong máu vì thận đáp ứng với tình trạng giảm thể tích tuần hoàn hay với sự tăng tiết hormon ADH không thích hợp gây giữ nước. [4]
Tình trạng Natri máu tăng ít gặp trong các bệnh lý cầu thận mạn tính, có thể gặp do tình trạng giảm ăn quá mức trong thời gian dài hoặc hạn chế uống nước quá mức [7]. Tương tự kết quả nghiên cứu cho thấy chỉ có 2,0% tăng nồng độ Na+ máu.
Nồng độ K+ đa phần là bình thường (64,7 %) với trung vị 4,0 mmol/l, và có tỉ lệ nhỏ tăng nồng độ K+ máu (2,0%) (Bảng 1). Tương tự kết quả nghiên cứu của tác giả Lê Văn An, nồng độ K+ máu giảm không đáng kể[1].
Trong HCTH nồng độ K+ giảm chủ yếu do dùng thuốc lợi tiểu trong quá trình điều trị. Song trong nghiên cứu thời điểm định lượng nồng độ K+ máu là lúc bệnh nhân mới nhập viện, chưa được điều trị furocemid trước đó nên nồng độ K+ đa phần là bình thường. Có tỷ lệ nhỏ (33,3%) nồng độ K+ máu giảm có thể do tác dụng phụ trong quá trình điều trị corticoid kéo dài, kèm chế độ ăn thiếu Kali tại nhà.[7]
Trẻ HCTH vào viện có nồng độ Ca++ giảm chiếm tỷ lệ lớn nhất (74,5 %), trung vị 0,94 mmol/l và không có trường hợp tăng nồng độ Ca++ nào (Bảng 1). Tác giả Lê Văn An thấy, 95% Ca++ máu giảm, thấp nhất 0,7 và cao nhất 1,2 mmol/l. Sự giảm nồng độ Ca++ có liên quan tới quá trình điều trị với p< 0,05 [1]. Theo Jose Strauss và cộng sự năm 1986, nghiên cứu trên 58 trẻ (độ tuổi trung bình là 10,1) có hội chứng thận hư với cầu thận bình thường thấy có tình trạng hạ calci máu, Calci toàn phần ở bệnh nhân HCTH trong giai đoạn tái phát là 8,2 + 0,17 mg/dl và trong giai đoạn bệnh ổn định là 9,7 + 0,08 mg/dl cao hơn có ý nghĩa thống kê[12].
Điều này có thể giải thích giảm canxi máu trong HCTH được ghi nhận do mất protein ra nước tiểu cũng như giảm hấp thu canxi ở ruột. Người ta thấy có hiện tượng tăng đáp ứng của hormon cận giáp trong thận hư và có sự giảm nồng độ của 25(OH)D3; 1,25(OH)2D3 và 24,25(OH)2D3 trong huyết thanh mà người ta cho rằng do mất qua nước tiểu. [9]
- Liên quan giữa rối loạn điện giải với thể HCTH
Bảng 2 cho thấy nhóm HCTH lần đầu và tái phát nồng độ Na+ đều giảm, tỉ lệ giảm Na+ máu ở nhóm tái phát cao hơn nhóm lần đầu, trung bình 130,17 + 5,48 mmol/l. Có sự khác biệt về thay đổi nồng độ Na+ so với thể tiến triển HCTH, p<0,05. Trong khi đó không có khác biệt về thay đổi nồng độ Na+ so với thể HCTH đơn thuần và không đơn thuần, p>0,05.
Điều này được giải thích do chế độ ăn nhạt quá mức và kéo dài ở những bệnh nhân HCTH tái phát. Qua nghiên cứu này chúng tôi muốn nhấn mạnh về chế độ ăn cho bệnh nhân khi điều trị ngoại trú để bác sĩ điều trị và người thân lưu ý để có chế độ điều trị và chăm sóc hợp lý hơn, giảm thiểu tình trạng rối loạn Na+ trong quá trình điều trị.
Nồng độ K+ máu đa phần bình thường ở bệnh HCTH, sự thay đổi nồng độ K+ máu không liên quan đến thể lâm sàng hay tiến triển của bệnh, p>0,05.
Có sự khác biệt giữa nồng độ Ca++ máu so với thể HCTH tiến triển, p< 0,05, trong đó Ca++ máu giảm nặng ở nhóm HCTH tái phát, trung bình 0,97 + 0,14 mmol/l (Bảng 2).
Jose Strauss và cộng sự năm 1986 cũng cho kết quả tương tự, nghiên cứu trên 58 trẻ (độ tuổi trung bình là 10,1) có hội chứng thận hư với cầu thận bình thường thấy có tình trạng hạ calci máu đột ngột trong giai đoạn tái phát, hầu hết là thoáng qua, và bình thường lại khi bệnh thuyên giảm [12].
80% gắn với albumin huyết tương, 20% còn lại gắn với globumin huyết tương. Sự gắn kết của calci với albumin huyết tương bị ảnh hưởng bởi nồng độ ion H+ trong máu. Khi nồng độ ion H+ trong máu tăng lên sẽ làm giảm sự gắn kết calci với albumin huyết tương. Lượng calci không khuếch tán phụ thuộc vào nồng độ protein toàn phần trong máu, khi lượng protein toàn phần trong máu giảm thì nồng độ calci toàn phần trong máu giảm [3].
Ở thể HCTH tái phát thấy có nồng độ albumin giảm nhiều nhất đồng thời được điều trị corticoid kéo dài, Ca++ bị ảnh hưởng bởi giảm nồng độ albumin và tác dụng phụ của thuốc dẫn đến giảm calci máu. Ở thể HCTH đơn thuần và không đơn thuần, sự thay đổi nồng độ Ca++ máu không có ý nghĩa, p > 0,05.
- Phân bố tăng huyết áp với nồng độ các chất điện giải trong HCTH
Ở bảng 3 thấy không có sự thay đổi giữa các chất điện giải với tình trạng tăng huyết áp ở bệnh HCTH, p>0,05.
Kết quả này tương đương với nghiên cứu của Trần Thị Lan Anh với tình trạng huyết áp bình thường chiếm tỷ lệ 75%. Sự thay đổi giữa nồng độ Na+, K+, Ca++ và THA không có ý nghĩa, do ở bệnh HCTH, tăng huyết áp xảy ra bởi nhiều nguyên nhân như do phản ứng thần kinh khi giảm thể tích nội mạch gây kích thích hệ renin-angiotensin, hoặc do bệnh lý tại thận, hoặc đôi khi do huyết khối tĩnh mạch thận. THA được báo cáo 21% ở trẻ dưới 6 tuổi có tổn thương cầu thận tối thiểu và có thể lên đến 50% ở các thể tổn thương mô bệnh học thận khác.[8]
- Liên quan giữa mức độ phù, giảm albumin máu, tỷ số protein/creatinin niệu với rối loạn điện giải của bệnh HCTH.
Bảng 4 không có mối tương quan giữa thay đổi nồng độ các chất điện giải trong máu với mức độ phù ở trẻ HCTH, p> 0,05
Rối loạn điện giải bị ảnh hưởng bởi nhiều yếu tố, có thể do phù gây ra bởi hiện tượng pha loãng, do chế độ ăn uống kiêng muối kéo dài, hoặc dùng một số thuốc như lợi tiểu Furocemid, Corticoid trong chế độ điều trị dẫn tới rối loạn điện giải. Không có tương quan giữa nồng độ albumin máu với Na+,K+ , p> 0,05, tuy nhiên có sự tương quan nghịch mức độ vừa giữa sự giảm albumin máu và thay đổi nồng độ Calci (với rs = – 0,35), khi tình trạng giảm albumin càng tăng thì nồng độ Ca++ máu giảm càng nhiều, p< 0,05. Điều này tương tự nghiên cứu của các tác giả Lê Văn An[1], và một số y văn cho thấy albumin càng giảm thì nồng độ Ca++ giảm theo, và phù hợp với cơ chế vận chuyển Calci trong máu.
Có sự tương quan thuận mức độ vừa giữa sự giảm nồng độ Ca++ với tỷ số Pro/Cre niệu, khi tỷ số pro/cre niệu tăng càng nhiều thì sự giảm nồng độ Ca++ máu càng nhanh (với rs = 0,321), p< 0,05. Điều này được giải thích do 80% calci gắn với albumin huyết tương, 20% còn lại gắn với globumin huyết tương. Sự gắn kết của calci với albumin huyết tương bị ảnh hưởng bởi nồng độ ion H+ trong máu. Khi nồng độ ion H+ trong máu tăng lên sẽ làm giảm sự gắn kết calci với albumin huyết tương.
Lượng calci không khuếch tán phụ thuộc vào nồng độ protein toàn phần trong máu, khi lượng protein toàn phần trong máu giảm càng nhiều, gây ra tình trạng protein thất thoát qua đường niệu tăng, làm tỷ số pro/cre niệu tăng lên thì nồng độ calci toàn phần trong máu giảm càng nhiều [3]. Như vậy ta thấy nồng độ canxi máu có mối tương quan mới diễn tiến của bệnh HCTH.
5. KẾT LUẬN
Rối loạn điện giải trong HCTH thường gặp là Giảm natri và Canxi máu, trong khi nồng độ kali chủ yếu bình thường. Đáng lưu ý là nồng độ Canxi máu giảm có mối tương quan với mức độ và diễn tiến của bệnh.
TÀI LIỆU THAM KHẢO
- Lê Văn An (2001), Rối loạn điện giải trong hội chứng thận hư, Báo cáo nghiên cứu khoa học, Đại học Y Dược Huế.
- Trần Thị Lan Anh (2015), Đánh giá tình trạng hạ Natri máu ở bệnh nhân Hội chứng thận hư nguyên phát điều trị nội trú tại khoa Thận – Tiết niệu Bệnh viện Bạch Mai, Luận văn tốt nghiệp bác sĩ đa khoa, Đại học Y Hà Nội.
- Hà Hoàng Kiệm (2010), “Rối loạn chuyển hóa Calci-phosphat và bệnh xương ở bệnh nhân suy thận mạn”, Thận học lâm sàng, Hoàng Trọng Sáng, Nhà xuất bản Y học, pp. 798-819.
- Marin Kollef và Warren Isakow (PGS.TS Đặng Quốc Tuấn và cs dịch) (2012), “Các bất thường điện giải”, Hồi sức cấp cứu tiếp cận theo phác đồ dịch từ The Washington Mannual of Critical Care Medicine Chủ tịch hội HSCC-CĐ Việt Nam, pp. 269-314.
- Dương Thị Thúy Nga (2011), Nhận xét kết quả điều trị hội chứng thận hư tiên phát kháng corticosteroid tại khoa thận – tiết niệu bệnh viện Nhi Trung Ương, Luận văn thạc sỹ y học, Trường đại học Y Hà Nội.
- Alcázar A. R. (2008), “Electrolyte and acid-base balance disorders in advanced chronic kidney disease“, Article in Spanish,Nefrologia, pp.:87-93.
- Anochie I., Eke F. và Okpere A. (2006), “Childhood Nephrotic Syndrome: Change in pattern and response to steroids“, Journal of National Medical Association, 98, pp. 1977 -1981.
- Larry A. Greenbaum (2011), “Pathophysiology of Body Fluids and Fluid Therapy”, Nelson Textbook of Pediatrics, Sauders Elsevier, Philadelphia, pp. 191 – 251.
- Kanis J. A và Hamdy A.T (1998), “Hypo – hypercalcemia”, Oxford texbook of Clinical nephrologie, Oxford universyti press, pp. 226 – 247.
- Mark F.R. và Abejo R.N. “Fluids and Electrolytes”, Lecture notes on fluid and electrolytes, Sti College Global City.
- Niaudet P. và Boyer O. (2009), “Idiopathic nephrotic syndrome in children “, Spinger, pp. 667-702.
- Wang Y.P., Liu A.M. và Dai Y.W. et al (2005), “The treatment of relapsing primary nephrotic syndrome in children“, Journal of Zhejiang University SCIENCE B, 6B(7), pp. 682 – 685.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

