LIÊN QUAN GIỮA THỰC TRẠNG KIỂM SOÁT GLUCOSE MÁU
VỚI MỨC ĐỘ TỔN THƯƠNG MẠCH VÀNH Ở BỆNH NHÂN
ĐÁI THÁO ĐƯỜNG TÝP 2 ĐÃ ĐẶT STENT MẠCH VÀNH
Nguyễn Thị Lựu1, Nguyễn Khoa Diệu Vân2
1Bệnh viện Nội tiết Trung ương, 2Trường Đại học Y Hà Nội
ABSTRACT
Ojectives: Relationship between the status of glycemic control with severity of coronary artery disease in Stent implantation diabetes type 2 mellitus patients. Method: In this cross sectional analytical study a total of 120 Stent implantation diabetes type 2 mellitus patients. They were divided into groups according to the level of HbA1c: Group patients have HbA1c < 7,5% and group patients have HbA1c ≥ 7,5%. Vessel score and Gensini score was calculated from coronary angiogram and compare between groups. Results: The mean age: 66,4 ± 7,6, male: 65%. The mean HbA1c: 8,17 ± 1,62 (%). Single vessel disease were significantly higher in group – HbA1c < 7,5% compared to group – HbA1c≥ 7,5% (34,7% vs 15,5% in group – HbA1c < 7,5% vs group – HbA1c ≥ 7,5%, p<0,05). Triple vessel disease were significantly higher in group – HbA1c ≥ 7,5% compared to group – HbA1c < 7,5% (40,8% vs 22,4%, p<0,05). Mean vessel score was higher in group – HbA1c ≥ 7,5% compared to group – HbA1c < 7,5% (2,25±0,71 vs 1,88±0,75, p<0,05). Mean Gensini score was higher in group – HbA1c ≥ 7,5% compared to group – HbA1c < 7,5% (71,0±47,15 vs 50,54±41,15, p<0,05). There were significant positive logistic correlation between HbA1c and vesels and gensini score (p<0,05). Conclution: The lower glycemic control, the worse severity coronary artery damage (according to Vessel score and Gensini score). HbA1c is an independent factor that affects the severity of coronary artery damage.
Keywords: glycemic control, Stent implantation, coronary artery disease.
Chịu trách nhiệm chính: Nguyễn Thị Lựu
Ngày nhận bài: 8.9.2017
Ngày phản biện khoa học: 15.9.2017
Ngày duyệt bài: 20.9.2017
I. ĐẶT VẤN ĐỀ
Đái tháo đường là một trong những vấn đề lớn về sức khỏe toàn cầu, bệnh ngày càng gia tăng nhanh chóng trên toàn thế giới, đặc biệt là các nước đang phát triển trong đó có Việt Nam [1, 2]. Theo báo của Liên đoàn Đái tháo đường quốc tế IDF sự phổ biến của bệnh ĐTĐ đã tới mức đại dịch toàn cầu. Ước tính năm 2015 số người mắc ĐTĐ trên toàn thế giới là 415 triệu người, đến năm 2040 con số sẽ là 642 triệu người [2]. Cùng với sự gia tăng của bệnh ĐTĐ, các biến chứng mạn tính cũng tăng dần theo như: biến chứng thần kinh, vi mạch và mạch máu lớn. Trong đó biến chứng tim mạch góp phần làm tăng nguy cơ tử vong cao gấp hai đến bốn lần [3]. Theo các số liệu từ nhiều nghiên cứu khoảng 70% tử vong ở BN ĐTĐ là do các biến chứng tim mạch, trong đó bệnh mạch vành (BMV) là chủ yếu [4]. Nhiều nghiên cứu cho thấy bệnh nhân ĐTĐ mà không có bệnh lý mạch vành trước đó thì nguy cơ tử vong tương đương với bệnh nhân đã có BMV mà không ĐTĐ [5]. Bệnh mạch vành có thể xuất hiện sau ĐTĐ một thời gian hoặc ngay từ khi mới chẩn đoán. Thêm vào đó, tổn thương mạch vành ở bệnh nhân ĐTĐ týp2 thường lan tỏa, phức tạp, nhiều mạch bị tổn thương do tình trạng tăng glucose máu mạn tính, tăng đề kháng insulin, tăng TG, giảm HDL-C. Tăng glucose máu mạn tính là nguyên nhân gây biến chứng tim mạch ở bệnh nhân ĐTĐ, đồng thời cũng là nguyên nhân gây ảnh hưởng đến kiểm soát các yếu tố nguy cơ tim mạch như tăng huyết áp, rối loạn lipid máu… Theo dữ liệu từ nhiều nghiên cứu kiểm soát glucose máu là yếu tố chính góp phần làm giảm biến cố tim mạch ,giảm tỉ lệ tàn tật và tử vong. Trong nghiên cưu UKPDS-35, điều trị tích cực giảm 1% HbA1c làm giảm 21% tỉ lệ tử vong chung, 37% tỉ lệ các biến chứng mạch máu nhỏ và 14% tỉ lệ nhồi máu cơ tim [6]. Tuy nhiên việc kiểm soát glucose máu còn gặp nhiều khó khăn do đó đa số bệnh nhân không đạt được mục tiêu điều trị. Ở Mỹ 37% đạt mục tiêu HbA1c <7% [7], 30% BN ở Australia đạt mục tiêu điều trị [8] trong khi đó ở châu Á có > 50% không đạt mục tiêu HbA1c < 7%: 70% BN Việt Nam tham gia nghiên cứu không đạt mục tiêu điều trị [9]. Liệu KSGM có phải là yếu tố độc lập với BMV hay không? Đã có nhiều nghiên cứu BMV ở BN ĐTĐ, tuy nhiên để giúp cho các nhà lâm sàng có cái nhìn khách quan hơn tại một cơ sở y tế đầu ngành là bệnh viện Bạch Mai trên những BN ĐTĐ týp 2 đã can thiệp mạch vành lần đầu nên chúng tôi tiến hành nghiên cứu này.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
1.Đối tượng nghiên cứu
Gồm các bệnh nhân đã đặt stent mạch vành lần đầu và được chẩn đoán ĐTĐ týp 2 điều trị tại Viện Tim mạch Quốc gia từ tháng 12 năm 2015 đến tháng 7 năm 2016.
Tiêu chuẩn lựa chọn bệnh nhân
Bệnh nhân đưa vào nghiên cứu phải thỏa mãn tất cả các điều kiện sau:
– Đã được can thiệp đặt stent mạch vành lần đầu ổn định.
– Bệnh nhân đã dược chẩn đoán ĐTĐ typ 2 theo tiêu chuẩn của ADA 2014 [3]
– Đang điều trị bệnh đái tháo đường.
Tiêu chuẩn loại trừ bệnh nhân
+ Loại trừ những bệnh nhân không đồng ý phối hợp để tham gia nghiên cứu
+ ĐTĐ týp1
+ ĐTĐ týp 2 đặt stent MV lần đầu nhưng chưa ổn định.
+ Chẩn đoán xác định ĐTĐ týp 2 nhưng mắc các bệnh sau:
- Có bệnh mạch vành và đã can thiệp từ trước.
- Tiền sử hoặc hiện tại có tai biến mạch não hoặc bệnh động mạch ngoại vi.
- Bệnh nhân bị suy thận
- Có các bệnh nội tiết phối hợp ảnh hưởng đến chức năng cơ tim: hội chứng Cushing, basedow, to đầu chi, u thượng thận…
- Nghiện rượu hoặc viêm gan virus, đã có biến chứng viêm gan, xơ gan, suy gan.
- Có bệnh cấp tính kèm theo: nhiễm trùng nặng, tăng áp lực thẩm thấu…
- Tuổi > 80
2. Phương pháp nghiên cứu
Thiết kế nghiên cứu: nghiên cứu mô tả cắt ngang
Cỡ mẫu: Mẫu thuận tiện
120 bệnh nhân đủ tiêu chuẩn vào nghiên cứu, chúng tôi chia làm 2 nhóm : nhóm HbA1c ≥ 7,5% và nhóm HbA1c < 7,5%. Dựa trên kết quả chụp mạch vành qua da, chúng tôi đánh giá mức độ tổn thương mạch vành dựa trên số nhanh mạch vành bị tổn thương và điểm Gensini.
A. Điểm mạch (Số nhánh nhánh mạch vành bị tổn thương) [10]: Số nhánh mạch vành xơ vữa hẹp có ý nghĩa ( > 50% ĐMV trái và/hoăc giảm dòng chảy > 70%). Cho điểm từ 0 đến 3 phụ thuộc vào số mạch máu liên quan.
– Điểm 0 : không có nhánh mạch vành bị tổn thương
– Điểm 1 : một nhánh mạch vành bị tổn thương
– Điểm 2 : hai nhánh mạch vành bị tổn thương
– Điểm 3 : ba nhánh mạch vành bị tổn thương.
B. Phân loại tổn thương ĐMV theo thang điểm Gensini [11] Các bước tính điểm Gensini
- Xác định vị trí ĐM bị tổn thương và hệ số đi kèm
- Xác định tỉ lệ (%) hẹp và cho điểm
Tính điểm Gensini của BN: là tổng điểm Gensini ở các vị trí hẹp MV
Bảng 2.1. Tính điểm tổn thương ĐMV theo thang điểm Gensini
 3. Xử lý số liệu: Số liệu của nghiên cứu được xử lý bằng phần mềm SPSS 22.0, dùng so sánh trung bình, tương quan giữa hai biến định lượng với hệ số tương quan Spearman, hồi quy logistic để tìm hiểu mối tương quan đa biến.
3. Xử lý số liệu: Số liệu của nghiên cứu được xử lý bằng phần mềm SPSS 22.0, dùng so sánh trung bình, tương quan giữa hai biến định lượng với hệ số tương quan Spearman, hồi quy logistic để tìm hiểu mối tương quan đa biến.
III. KẾT QUẢ NGHIÊN CỨU
1. Đặc điểm chung của nhóm đối tượng nghiên cứu
Bảng 3.1. Tuổi trung bình và giới của BN nghiên cứu
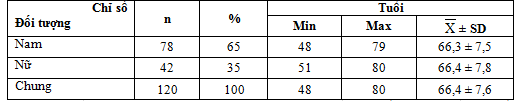 Nhận xét: Tuổi trung bình của BN nghiên cứu là 66,4 ± 7,6, tuổi nhỏ nhất là 48 và tuổi cao nhất là 80. Số BN nam nhiều hơn BN nữ chiếm tỉ lệ 65%. Tỉ lệ nam/nữ = 1,87.
Nhận xét: Tuổi trung bình của BN nghiên cứu là 66,4 ± 7,6, tuổi nhỏ nhất là 48 và tuổi cao nhất là 80. Số BN nam nhiều hơn BN nữ chiếm tỉ lệ 65%. Tỉ lệ nam/nữ = 1,87.
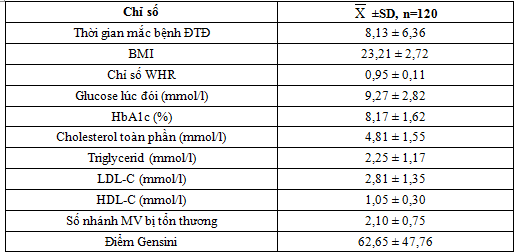
Bảng 3.2. Một số đặc điểm lâm sàng và cận lâm sàng của đối tượng nghiên cứu
 3.2. Liên quan thực trạng kiểm soát glucose máu với mức độ tổn thương mạch vành
3.2. Liên quan thực trạng kiểm soát glucose máu với mức độ tổn thương mạch vành
Bảng 3.3. Liên quan giữa HbA1c với số nhánh mạch vành bị tổn thương nặng
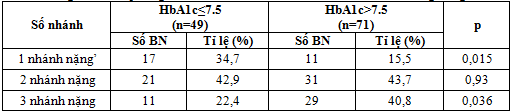 Nhận xét: Tổn thương nặng 1 nhánh ĐMV phần lớn gặp ở nhóm có HbA1c ≤ 7,5% hơn so với nhóm HbA1c > 7,5% (34,7% và 15,5% với p<0,05). Tổn thương nặng 3 nhánh ĐMV chủ yếu gặp ở nhóm HbA1c > 7,5% so với nhóm HbA1c ≤7,5% (40,8% và 22,4% với p<0,05).
Nhận xét: Tổn thương nặng 1 nhánh ĐMV phần lớn gặp ở nhóm có HbA1c ≤ 7,5% hơn so với nhóm HbA1c > 7,5% (34,7% và 15,5% với p<0,05). Tổn thương nặng 3 nhánh ĐMV chủ yếu gặp ở nhóm HbA1c > 7,5% so với nhóm HbA1c ≤7,5% (40,8% và 22,4% với p<0,05).
Bảng 3.4. Trung bình số nhánh mạch vành bị tổn thương nặng giữa hai nhóm HbA1c
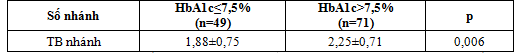 Nhận xét: Trung bình số nhánh mạch vành bị tổn thương nặng cao hơn có ý nghĩa thống kê ở nhóm HbA1c≥7,5% so với nhóm HbA1c < 7,5% (2,25±0,71 và 1,88±0,75 với P<0,05).
Nhận xét: Trung bình số nhánh mạch vành bị tổn thương nặng cao hơn có ý nghĩa thống kê ở nhóm HbA1c≥7,5% so với nhóm HbA1c < 7,5% (2,25±0,71 và 1,88±0,75 với P<0,05).
Bảng 3.5. Mối liên quan giữa thời gian mắc bệnh ĐTĐ với số nhánh ĐMV
bị tổn thương nặng
 Nhận xét: Thời gian mắc bệnh bệnh ĐTĐ càng ngắn thường gặp tổn thương 1 nhánh ĐMV nhiều hơn (53,6%). 40,2% BN có tổn thương nặng từ 2 nhánh ĐMV trở lên có thời gian mắc bệnh ĐTĐ > 10 năm. Tuy nhiên không có sự khác biệt có ý nghĩa về tổn thương 1 nhánh và ≥ 2 nhánh ở những BN có thời gian mắc bệnh > 10 năm.
Nhận xét: Thời gian mắc bệnh bệnh ĐTĐ càng ngắn thường gặp tổn thương 1 nhánh ĐMV nhiều hơn (53,6%). 40,2% BN có tổn thương nặng từ 2 nhánh ĐMV trở lên có thời gian mắc bệnh ĐTĐ > 10 năm. Tuy nhiên không có sự khác biệt có ý nghĩa về tổn thương 1 nhánh và ≥ 2 nhánh ở những BN có thời gian mắc bệnh > 10 năm.
Bảng 3.6. Mô hình logistic HbA1c và các yếu tố khác với có hay không có
tổn thương ≥ 2 nhánh ĐMV
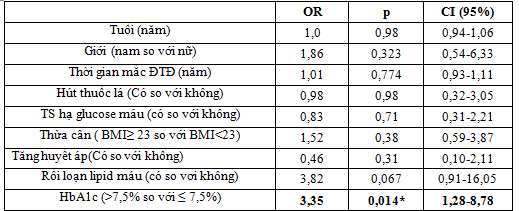 (* P có ý nghĩa thống kê)
(* P có ý nghĩa thống kê)
Nhận xét: Sau khi điều chỉnh các yếu tố tuổi, giới, tăng huyết áp, rối loạn mỡ máu, béo phì, tiền sử hạ glucose máu, tiền sử gia đình mắc bệnh ĐTĐ, thời gian mắc bệnh ĐTĐ thấy HbA1c >7,5% làm tăng nguy cơ tổn thương nặng nhiều nhánh ĐMV lên gấp 3,35 lần so với HbA1c ≤ 7,5% (p=0,014, 95%CI:1,28-8,78).
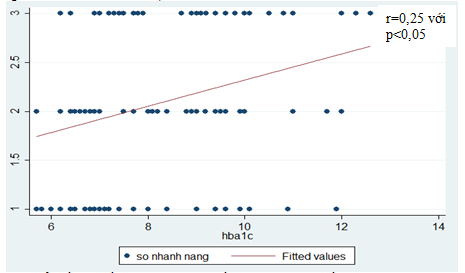 Biểu đồ 3.1.Mối tương quan giữa nồng độ HbA1c với số nhánh mạch vànhbị tổn thương nặng.
Biểu đồ 3.1.Mối tương quan giữa nồng độ HbA1c với số nhánh mạch vànhbị tổn thương nặng.
Nhận xét: Giữa nồng độ HbA1c với số nhánh mạch vành bị tổn thương nặng có mối tương quan đồng biến yếu với r=0,25, P<0,05.
Bảng 3.7. Trung bình điểm Gensini giữa nhóm HbA1c < 7,5%
và nhóm HbA1c ≥ 7,5%.
 Nhận xét: Trung bình điểm Gensini ở nhóm HbA1c >7,5% cao hơn có ý nghĩa so với nhóm HbA1c ≤ 7,5% (50,54±41,15 và 71,0±47,15P<0,05).
Nhận xét: Trung bình điểm Gensini ở nhóm HbA1c >7,5% cao hơn có ý nghĩa so với nhóm HbA1c ≤ 7,5% (50,54±41,15 và 71,0±47,15P<0,05).
Bảng 3.24. Liên quan giữa điểm gensini với HbA1c
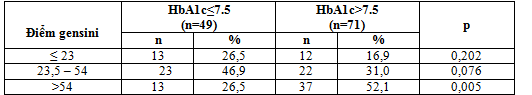 Nhận xét: Mức độ tổn thương nặng ĐMV ở nhóm HbA1c > 7,5% cao hơn có ý nghĩa so với nhóm HbA1c ≤ 7,5%
Nhận xét: Mức độ tổn thương nặng ĐMV ở nhóm HbA1c > 7,5% cao hơn có ý nghĩa so với nhóm HbA1c ≤ 7,5%
Bảng 3.8. Mô hình hồi qui Logistic giữa HbA1c và một số yếu tố nguy cơ tim mạch
với có hay không có điểm Gensini > 54 điểm
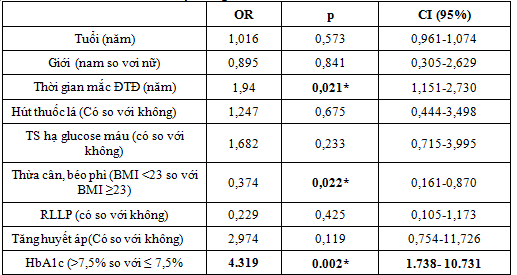 (p có ý nghĩa thống kê)
(p có ý nghĩa thống kê)
Nhận xét:
– Nguy cơ tổn thương nặng ĐMV tăng gấp 4,319 lần ở nhóm HbA1c >7,5% so với nhóm HbA1c ≤ 7,5%.
– Nguy cơ tổn thương nặng ĐMV ở nhóm BMI < 23 chỉ bằng 0,37 lần so với nhóm BMI≥ 23.
– Thời gian mắc bệnh ĐTĐ càng tăng thì nguy cơ BMV càng tăng với OR=1,94, CI95%: 1,15 -2,73. P = 0,021
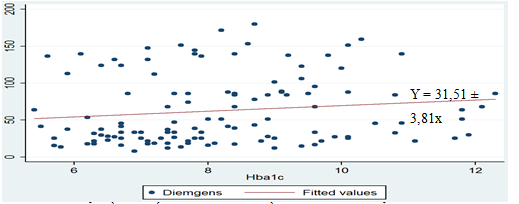
Biểu đồ 3.2. Mối tương quan giữa nồng độ HbA1c với điểm Gensini
Nhận xét: Có mối tương quan đồng biến yếu giữa nồng độ HbA1c với điểm Gensini với r=0,255, P<0,05.
IV. BÀN LUẬN
4.1 Đặc điểm về tuổi: Trong nghiên cứu của chúng tôi, tuổi trung bình của nhóm bệnh nhân nghiên cứu là 66,4 ± 7,6 tuổi. Lứa tuổi nghiên cứu của chúng tôi cũng tương tự như một số tác giả nghiên cứu về bệnh ĐTĐ có biến cố mạch vành như tác giả Tô Bắc Dũng [12] (62,5 ± 9,9), tác giả Tahir Saleem[13](66,4± 13).
4.2. Đặc điểm về giới: Nam giới là một yếu tố nguy cơ bệnh ĐMV, tỉ lệ nam giới mắc bệnh mạch vành cao hơn nữ giới 3 – 4 lần. 65% BN trong nghiên cứu là nam, thấp hơn nghiên cứu của tác giả Salim là 88,5%[14], tác giả Tahir saleem[13] là 75,5%. Theo chúng tôi, sự khác biệt này có thể có liên quan đến việc lựa chọn BN vào nghiên cứu, thêm vào đó là sự khác biệt về chủng tộc, văn hóa, lối sống và thói quen sinh hoạt giữa các nước.
4.3. Thời gian mắc bệnh đái tháo đường
Thời gian mắc bệnh ĐTĐ là một yếu tố nguy cơ độc lập của tử vong do BMV[15]. Cứ tăng mỗi 10 năm mắc bệnh ĐTĐ thì nguy cơ BMV tăng 1,38 lần và nguy cơ tử vong do BMV tăng 1,86 lần. Trong nghiên cứu của chúng tôi, thời gian mắc bệnh trung bình của BN nghiên cứu tương đối dài 8,1 ± 6,4 năm, thấp hơn tác giả Tahir[13] (12 năm 10 tháng). Sự khác biệt này có thể do đối tượng nghiên cứu khác nhau.
4.4. Đặc điểm BMI, chỉ số vòng eo/vòng hông
BMI trung bình của đối tượng nghiên cứu ở mức tương đối cao 23,21 ±2,72. BN thừa cân và béo phì chiếm tỉ lệ cao nhất là 50,8%. Bệnh nhân thừa cân và béo phì trong nghiên cứu của chúng tôi cũng tương tự như nghiên cứu của tác giả Phan Hồng Hạnh là 55,32%[16]. Chỉ số eo/hông trung bình trong nghiên cứu là 0,95 ± 0,11 trong đó 100% BN nữ béo trung tâm và nam giới là 87,2%. Như vậy chỉ số BMI của BN nghiên cứu không quá cao nhưng chỉ số eo/hông lại cao, trong khi chỉ số này lại là một trong những yếu tố để đánh giá tình trạng kháng insulin và cũng là một trong những yếu tố nguy cơ đối với biến chứng tim mạch ở BN ĐTĐ týp 2. Phải chăng đây cũng là một yếu tố làm ảnh hưởng tới những khó khăn trong kiểm soát glucose máu cũng như làm tăng tỉ lệ THA và biến chứng tim mạch ở BN ĐTĐ týp 2 tại Việt Nam. Nhận định này của chúng tôi cũng giống như tác giả Trần Thị Thanh Huyền.
4.5.Đặc điểm HbA1c: Trong nghiên cứu này, nồng độ HbA1c trung bình của chúng tôi ở mức cao 8,17 ± 1,62%, tương tự của tác giả Tahir Saleem[13] là 8,4 ± 2,39 %, của tác giả Seng Loong [17] 7,7 ± 1,95. Khi xem xét các dữ liệu trong nghiên cứu UKPDS cho thấy cứ giảm 1% HbA1c sẽ giảm 21% tử vong liên quan đến ĐTĐ, giảm 14% nhồi máu cơ tim, giảm 34% biến chứng vi mạch và giảm 43% bệnh mạch máu ngoại vi. Ngược lại, cứ tăng 1% HbA1c làm tăng 20 – 30% biến cố tim mạch và tử vong do tất cả các nguyên nhân ở cả nam và nữ không bị ĐTĐ [18]. Do đó kiểm soát tốt HbA1c là hy vọng có thể cải thiện được các kết quả lâm sàng khác.
Nhiều nghiên cứu chứng minh rằng việc KSGM ở các nước đang phát triển kém hơn các nước đang phát triển như Nhật Bản, Đức. Sự khác biệt này có thể là do BN ở các nước đang phát triển ăn nhiều Carbonhydrat, thiếu hoạt động thể lực, thiếu kiến thức về bệnh ĐTĐ, tiềm lực kinh tế.
4.6. Liên quan giữa HbA1c với mức độ tổn thương mạch vành
Có nhiều nghiên cứu chỉ ra mối liên quan giữa tăng nguy cơ bệnh tim mạch với nồng độ HbA1c, độc lập với yếu tố nguy cơ truyền thống. Tăng đường máu mạn tính làm tăng nguy cơ biến cố tim mạch và tử vong do mọi nguyên nhân ở bệnh nhân ĐTĐ týp 2. Trong DCCT chỉ ra rằng kiểm soát đường máu tích cực làm giảm biến chứng mạch máu nhỏ, mạch máu lớn và biến chứng thận [19]. Còn trong nghiên cứu VADT khi theo dõi kiểm soát glucose máu và biến cố tim mạch ở bệnh nhân ĐTĐ týp 2, sau gần 10 năm theo dõi cho thấy kiểm soát đường máu tích cực giảm 8,6% biến cố tim mạch chính so với điều trị cơ bản, tuy nhiên không làm giảm tử vong do mọi nguyên nhân, không làm giảm tử vong do nguyên nhân tim mạch [20]. Trong ACCORD, ở nhóm kiểm soát đường máu tích cực làm giảm biến cố tim mạch, nhồi máu cơ tim không tử vong, tử vong do mọi nguyên nhân nhưng không có ý nghĩa thống kê [21].
Trong nghiên cứu của chúng tôi, trung bình số nhánh mạch vành bị tổn thương nặng ở nhóm HbA1c > 7,5% cao hơn nhóm HbA1c ≤ 7,5%(2,25±0,71 và 1,88± 0,75 với p<0,05).Tổn thương nặng 1 nhánh ĐMV thường gặp ở nhóm HbA1c ≤ 7,5% hơn so với nhóm HbA1c > 7,5% (34,7% và 15,5% với P<0,05). Tổn thương nặng 3 nhánh ĐMV cao thường gặp ở những BN có HbA1c > 7,5% hơn so với những BN có HbA1c ≤ 7,5% (40,8% và 22,4% với P<0,05) và tổn thương nặng ĐMV tính theo điểm gensini thường gặp ở BN kiểm soát glucose máu không chấp nhận hơn là BN có kiểm soát glucose máu ở mức chấp nhận (52,1% và 26,5% với P<0,05). Như vậy, kiểm soát glucose máu càng kém thì tổn thương ĐMV càng cặng tính theo số nhánh ĐMV bị tổn thương nặng và điểm Gensini. Chúng tôi cũng nhận thấy rằng không có mối liên quan giữa tăng huyết áp, rối loạn lipid máu, thừa cân – béo phì, hút thuốc lá, tiền sử gia đình ĐTĐ, tiền sử hạ đường máu với số nhánh mạch vành bị tổn thương nặng. Nhận định này của chúng tôi có thể là do số BN nghiên cứu của chúng tôi còn ít, chúng tôi làm xét nghiệm sau khi BN can thiệp mạch vành lần đầu và số liệu của chúng tôi là số liệu cắt ngang nên chưa thấy ảnh hưởng của các yếu tố nguy cơ trên với mức độ tổn thương mạch vành.
Những phát hiện trong nghiên cứu của chúng tôi cho thấy thời gian mắc bệnh ĐTĐ càng dài thì số nhánh MV bị tổn thương nặng càng nhiều. Như vậy, rõ ràng thời gian mắc bệnh ĐTĐ là yếu tố ảnh hưởng đến mức độ tổn thương mạch vành và làm cho BN phải vào can thiệp. Tuy nhiên khi đưa vào mô hình phân tích đa biến thì nhận thấy thời gian mắc bệnh ĐTĐ không phải là yếu tố độc lập ảnh hưởng tới mức độ tổn thương mạch vành. Mặt khác trong nghiên cứu này, chúng tôi nhận thấy có mối tương quan tuyến tính yếu giữa nồng độ HbA1c với mức độ tổn thương mạch vành (tính theo số nhánh mạch vành bị tổn thương và điểm Gensini với r=0,25, p<0,01 và r= 0,255, p <0,01). Điều này chứng tỏ rằng kiểm soát glucose máu càng kém thì tổn thương mạch vành càng nặng. Kết quả nghiên cứu của chúng tôi cũng tương tự với kết quả trong nghiên cứu của Salim (2015) [14],
Trong nghiên cứu này sau khi điều chỉnh các yếu tố tuổi, giới, tăng huyết áp, rối loạn mỡ máu, béo phì, tiền sử hạ đường máu, tiền sử gia đình mắc bệnh ĐTĐ nhận thấy nguy cơ tổn thương nặng nhiều nhánh ĐMV gấp 3,35 lần ở nhóm HbA1c > 7,5% so với nhóm HbA1c ≤ 7,5% (p=0,014, 95%CI:1,28-8,78). Chúng tôi cũng tìm thấy có mối tương quan giữa thời gian mắc bệnh ĐTĐ với mức độ tổn thương nặng ĐMV theo thang điểm Gensini (OR=1,94 CI95%: 1,15-2,73 với p<0,05). Tuy nhiên khi đưa vào mô hình phân tích đa biến thấy rằng HbA1c là yếu tố độc lập ảnh hưởng đến mức độ tổn thương ĐMV chứ không phải là các yếu tố khác như tuổi, giới, thời gian mắc bệnh ĐTĐ, hút thuốc lá, TS hạ glucose máu, THA, rối loạn lipid máu. Nhận định này của chúng tôi tương tự tác giả Seng Loong và cs (2014) nhận thấy nguy cơ tổn thương xơ vữa nặng ĐMV tăng 6,82 lần ở nhóm HbA1c ≥ 7% so với nhóm HbA1c < 7%[17] và tác giải Tahir Saleem và cs(2008) [13].
V. KẾT LUẬN
– Kiểm soát glucose máu càng kém thì tổn thương động mạch vành (tính theo số nhánh MV bị tổn thương, điểm Gensini) càng nặng.
– HbA1c là yếu tố độc lập ảnh hưởng đến mức độ tổn thương mạch vành.
TÀI LIỆU THAM KHẢO
- Tạ văn Bình, chủ biên (2007), Những nguyên lý nền tảng bệnh đái tháo đường – tăng glucose máu, Nhà xuất bản y học, 16-63, 237-252, 513-563.
- International Diabets Fedratio (2015), Diabetes atlas, 7ed, Brusels, Belgium.
- American Diabetes Association (2014), “Standards of Medical Care in Diabetes – 2014“, Diabetes Care, 37, Supplements 1, tr. S 14-S 80.
- P. McEwan, J. E. Williams, J. D. Griffiths và các cộng sự. (2004), “Evaluating the performance of the Framingham risk equations in a population with diabetes“, Diabet Med, 21(4), tr. 318-23.
- Haffner SM (2000), “Coronary heart disease in patients with diabetes.“, N Engl J Med, 342(14), tr. 1040-2.
- I. M. Stratton, A. I. Adler, H. A. Neil và các cộng sự. (2000), “Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes (UKPDS 35): prospective observational study“, Bmj, 321(7258), tr. 405-12.
- S. H. Saydah, J. Fradkin và C. C. Cowie (2004), “Poor control of risk factors for vascular disease among adults with previously diagnosed diabetes“, JAMA, 291(3), tr. 335-42.
- Wendy Bryant, Jerry R Greenfield, Donald J Chisholm và các cộng sự. (2006), “Diabetes guidelines: easier to preach than to practise?“, Med J Aust, 185(5), tr. 305-9.
- R. O. Yeung, Y. Zhang, A. Luk và các cộng sự. (2014), “Metabolic profiles and treatment gaps in young-onset type 2 diabetes in Asia (the JADE programme): a cross-sectional study of a prospective cohort“, Lancet Diabetes Endocrinol, 2(12), tr. 935-43.
- B. R. Chaitman, M. G. Bourassa, K. Davis và các cộng sự. (1981), “Angiographic prevalence of high-risk coronary artery disease in patient subsets (CASS)“, Circulation, 64(2), tr. 360-7.
- Gennsini G G (1983), “A more meaningful scoring system for derterming the servirity of coronary heart disease.“, Am J Cardiol, 53(3), tr. 606.
- Tô Bắc Dũng (2007), Nhận xét về một số yếu tố nguy cơ ở bệnh nhân Đái tháo đường týp 2 đã được can thiệp động mạch vành qua da trong 3 năm (2005-2007), Bộ môn Nội, Trường đại học Y Hà Nội.
- T. Saleem, K. H. Mohammad, M. M. Abdel-Fattah và các cộng sự. (2008), “Association of glycosylated haemoglobin level and diabetes mellitus duration with the severity of coronary artery disease“, Diab Vasc Dis Res, 5(3), tr. 184-9.
- Mahmod Mohammad Salim, Malik Fazila Tun Nesa, Rahman Mohammad Arif và các cộng sự. (2015), “Association of Glycosylated Haemoglobin Level with the Severity of Coronary Artery Disease in NSTEMI Diabetic Patients“, Bangladesh cardiovascular Journal, 8(1), tr. 43-48.
- C. S. Fox, L. Sullivan, R. B. D’Agostino, Sr. và các cộng sự. (2004), “The significant effect of diabetes duration on coronary heart disease mortality: the Framingham Heart Study“, Diabetes Care, 27(3), tr. 704-8.
- Phan hồng Hạnh (2014), Nghiên cứu đặc điểm hình ảnh tổn thương động mạch vành bằng phương pháp chụp động mạch vành chọn lọc qua da ở người cao tuổi mắc đái tháo đường týp 2, Trường đại học Y Hà nội.
- Seng Loong Ng, Nik Fathanah Nik Ali, Wan Mohamad Wan Mohd Izani và các cộng sự. (2014), “PW137 The Relationship Between Hba1c Level And Coronary Artery Stenosis Severity In Diabetic Patients With Coronary Artery Disease-An East Coast Malaysia Study“, Global Heart, 9(1, Supplement), tr. e287-e288.
- K. T. Khaw, N. Wareham, S. Bingham và các cộng sự. (2004), “Association of hemoglobin A1c with cardiovascular disease and mortality in adults: the European prospective investigation into cancer in Norfolk“, Ann Intern Med, 141(6), tr. 413-20.
- “Effect of intensive diabetes management on macrovascular events and risk factors in the Diabetes Control and Complications Trial“ (1995), Am J Cardiol, 75(14), tr. 894-903.
- R. A. Hayward, P. D. Reaven, W. L. Wiitala và các cộng sự. (2015), “Follow-up of glycemic control and cardiovascular outcomes in type 2 diabetes“, N Engl J Med, 372(23), tr. 2197-206.
- W. C. Cushman, G. W. Evans, R. P. Byington và các cộng sự. (2010), “Effects of intensive blood-pressure control in type 2 diabetes mellitus“, N Engl J Med, 362(17), tr. 1575-85.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

