NGHIÊN CỨU ĐẶC ĐIỂM CANXI HÓA ĐỘNG MẠCH VÀNH BẰNG CHỤP
VI TÍNH ĐA LÁT CẮT TIM Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG TÝP 2
CÓ BIẾN CHỨNG BỆNH MẠN TÍNH GIAI ĐOẠN CUỐI
Cao Tấn Phước1, Hoàng Trung Vinh2
Bệnh viện Trưng Vương – TP. Hồ Chí Minh
Học viện Quân y
SUMMARY
The characteristics of coronary artery calcification by cardiac msct in diabetic end-stage kidney disease patients
Objective: The survey of the characteristics of the coronary arteries calcification by using cardiac MDCT in diabetic end-stage kidney disease patients. Subjects and methods: cross-sectional description, comparison between 73 diabetic end-stage kidney disease patients (diabetic group) and 68 end-stage kidney disease patients (control group). All patients were clinically examined and measured serum biochemical indices. Cardiac MDCT was performed for all patients. Result: The rate of patients who had coronary arteries calcification in diabetic group (89,1%) was significant higher than in control group (42,6%). The mean of CACSs in diabetic group were significant higher than in control group. The proportion of CACS levels in diabetic group (44,6%; 32,3%; 23,1%) was not significant to control group (58,6%; 27,6%; 13,8%). The proportion of CACS of coronary arterial branches in diabetic group was not significant to control group. Coronary arteries calcification in diabetic group was significantly related with and hypocalcemia but not significantly related with aging ≥ 60 years old, period of kidney failure ≥ 2 years, period of hypertention≥ 5 years, elevated serum phosphor and PTH concentration. Conclusion: The rate of the coronary arteries calcification was significant higher in diabetic end-stage of chronic kidney disease patients but characteristics of coronary arteries calcification of whom was not significantly different from end-stage kidney disease patients causing by others. Hypocalcemia may cause increasing the CACS in diabetic end-stage kidney patients but aging ≥ 60 years old, period of kidney failure ≥ 2 years, period of hypertention ≥ 5 years, elevated serum phosphor and PTH concentration were not significantly related.
Keywords: coronary artery calcification, diabetes, end-stage renal disease, MSCT
Chịu trách nhiệm chính:
Ngày nhận bài:
Ngày phản biện khoa học:
Ngày duyệt bài:
1. ĐẶT VẤN ĐỀ
Đái tháo đường týp 2 là bệnh rối loạn chuyển hóa gây ra nhiều biến chứng tim mạch trong đó hay gặp là bệnh động mạch vành. Bên cạnh tổn thương hẹp ĐMV do tổn thương nội mạc, tình trạng canxi hóa ĐMV cũng được chứng minh là yếu tố nguy cơ xuất hiện các biến cố mạch vành. Canxi hóa ĐMV gây ra bởi rối loạn do đái tháo đường gồm nhiều yếu tố: hoạt hóa yếu tố viêm, tress oxy hóa, kháng insulin, rối loạn lipid máu và tăng phosphor trong máu.Ở bệnh nhân đái tháo đường có biến chứng bệnh thận mạn tính lại xuất hiện thêm các yếu tố gây canxi hóa ĐMV như rối loạn chuyển hóa canxi, phospho và cường cận giáp thứ phát. Hậu quả lâu dài khi suy thận tiến triển đến giai đoạn cuối là dẫn tới gia tăng sự lắng đọng canxi ởthành động mạchvành, làm tăng độ cứng động mạch, giảm sức đàn hồi và tưới máu nuôi cơ tim cũng như thuận lợi cho việc hình thành các mảng vữa xơ động mạch, làm gia tăng nguy cơ bệnh tim thiếu máu cục bộ ở bệnh nhân đái tháo đường có biến chứng bệnh thận mạn giai đoạn cuối. Chụp cắt lớp vi tính đa lát cắt tim là phương pháp không xâm nhập có giá trị nhất giúp đánh giá mức độ canxi hóa động mạch vành, giúp phân tầng nguy cơ bệnh tim thiếu máu cục bộ. Vì vậy, chúng tôi thực hiện đề tài:“Nghiên cứu đặc điểm canxi hóa động mạch vành dựa vào chụp vi tính đa lát cắt tim ở bệnh nhân đái tháo đường týp 2 có biến chứng bệnh thận mạn giai đoạn cuối”.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu:
Gồm 73 BN đái tháo đường týp 2 có biến chứng bệnh thận mạn tính giai đoạn cuối (nhóm bệnh) và 68 BN bệnh thận mạn tính giai đoạn cuối do các nguyên nhân khác (nhóm chứng bệnh) điều trị tại Bệnh viên Trưng Vương từtháng 03/2011 đến tháng 04/2015.
Tiêu chuẩn lựa chọn đối tượng:
* Nhóm bệnh (BN đái tháo đường biến chứng bệnh thận mạn gđ cuối):
+ Được chẩn đoán đái tháo đường týp 2 theo tiêu chuẩn Liên đoàn quốc tế năm 2011
+ Thời gian phát hiện đái tháo đường trên 5 năm
+ Mức lọc cầu thận < 15ml /phút/1,73m2
+ Chưa lọc máu chu kỳ.
* Nhóm chứng bệnh (BN bệnh thận mạn tính không do đái tháo đường):
+ Được chẩn đoán suy thận mạn do các nguyên nhân khác nhau không phải đái tháo đường
+ Mức lọc cầu thận < 15ml /phút/1,73m2
+ Chưa lọc máu chu kỳ.
Tiêu chuẩn loại trừ đối tượng nghiên cứu
+ Suy tim mạn tính độ 4, rối loạn nhịp tim nặng.
+ Đột quỹ não giai đoạn cấp tính.
+ Hội chứng mạch vành cấp
+ Nhiễm khuẩn toàn thân mức độ nặng.
2.2. Phương pháp nghiên cứu:
Thiết kế nghiên cứu: tiến cứu, mô tả, cắt ngang, so sánh nhóm bệnh và nhóm chứng.
Một số tiêu chuẩn, phân loại sử dụng trong nghiên cứu
+ Phân chia giai đoạn bệnh thận mạntheo Hội Thận quốc tế KDOGO-2012
+Chẩn đoán đái tháo đường týp 2 theo Liên đoàn đái tháo đường quốc tế IDF-2012
+ Chẩn đoán tăng huyết áp theo JNC VII-2003.
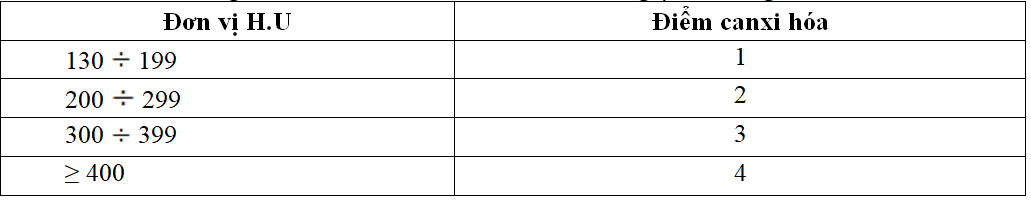
+ Tính điểm canxi hóa động mạch vành dựa vào nguyên tắc Agatston, với phần mềm có sẵn trên máy chụp MSCT. Trên mỗi lát cắt tính điểm canxi hóa (CACS) dựa vào mức độ cản quang trên một đơn vị diện tích (mm2) có canxi hóa ĐMV.
Bảng 2.1. Điểm canxi hóa ĐMV dựa vào nguyên tắc Agatston
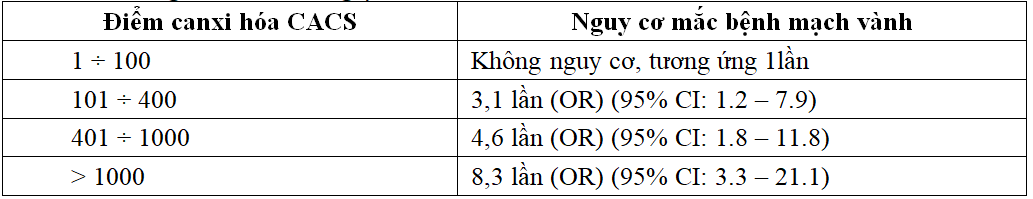
Bảng 2.2. Dự báo nguy cơ mắc bệnh mạch vành dựa vào điểm canxi hóa
3. KẾT QUẢ NGHIÊN CỨU
Bảng 3.1. Đặc điểm chung đối tượng nghiên cứu (n =141)
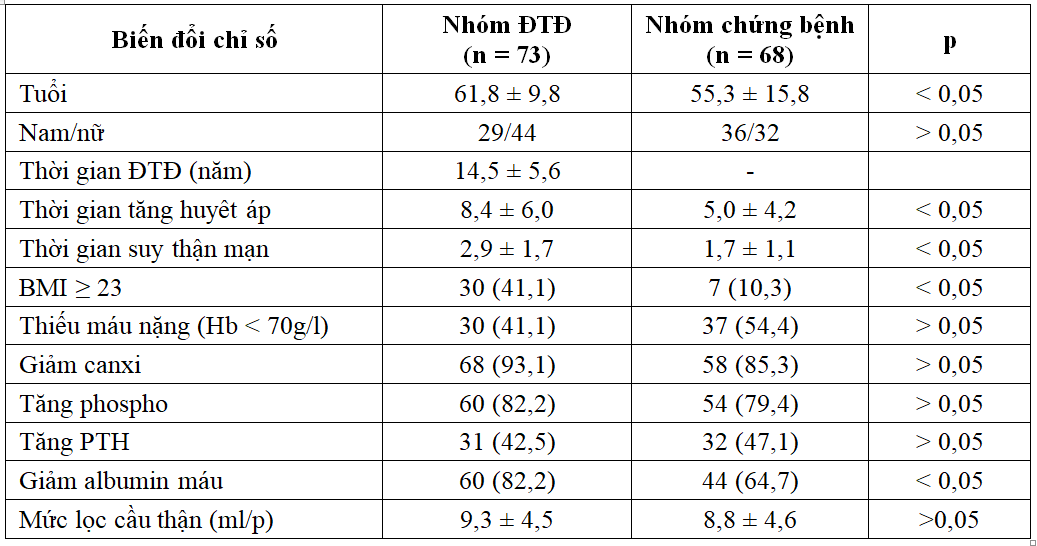
+ Tuổi trung bình, thời gian phát hiện tăng huyết áp, thời gian phát hiện suy thận mạn, tỷ lệ bệnh nhân có dư cân béo phì, giảm albumin máu ở nhóm đái tháo đường cao hơn nhóm chứng bệnh.
+ Tỷ lệ về giới, tỷ lệ bệnh nhân thiếu máu nặng, giảm canxi, tăng phospho, tăng PTH máu, giá trị trung bình mức lọc cầu thận ở 2 nhóm khác biệt không có ý nghĩa thống kê.
Bảng 3.2. So sánh tỷ lệ bệnh nhân có canxi hóa động mạch vành (n = 141)
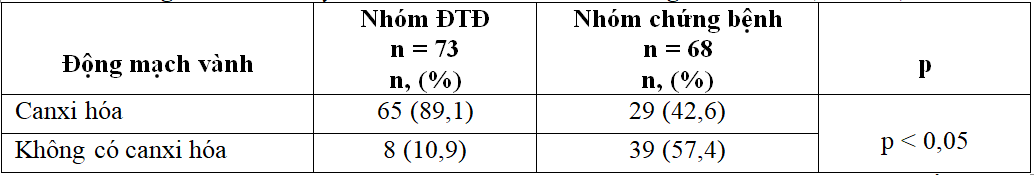
Tỷ lệ bệnh nhân có canxi hóa động mạch vành ở BN đái tháo đường có biến chứng BTMTGDC cao hơn có ý nghĩa so với BTMTGDC do các nguyên nhân khác.
Bảng 3.3. So sánh tỷ lệ bệnh nhân dựa vào phân mức nguy cơ bệnh động mạch vành
theo thang điểm CACS (n = 94)
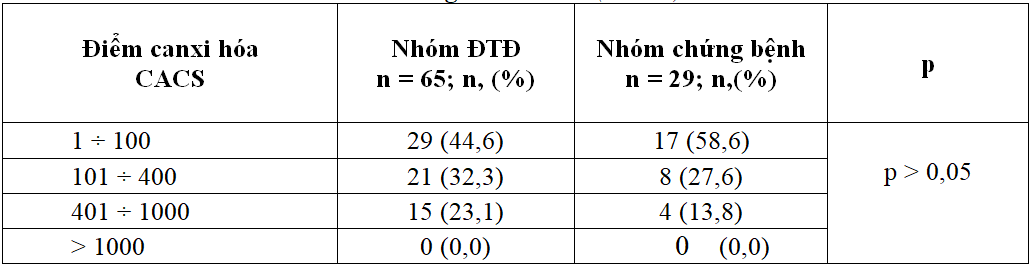
Tỷ lệ bệnh nhân theo phân mức nguy cơ bệnh ĐMV dựa vào điểmcanxi hóa CACS ởbệnh nhân ĐTĐ có biến chứng BTMTGDC khác biệt không có ý nghĩa so với nhóm chứng bệnh (BTMTGDC do các nguyên nhân khác).
Bảng 3.4. So sánh giá trị trung bình điểm canxi hóa chung,
từng nhánh động mạch vành (n = 141)
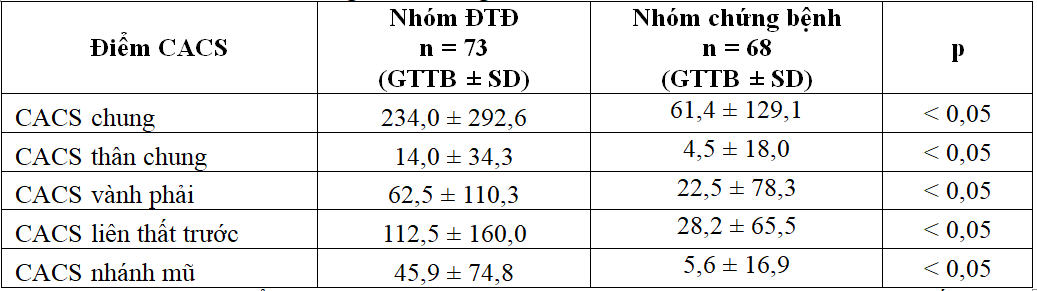
Giá trị trung bình điểm CACS chung, từng nhánh ĐMV ở BN đái tháo đường có biến chứng BTMTGĐC cao hơn có ý nghĩa so với BN BTMTGĐC do các nguyên nhân khác.
Bảng 3.5. Tỷ lệ bệnh nhân dựa vào số nhánh động mạch vành bị can xi hóa (n=94)
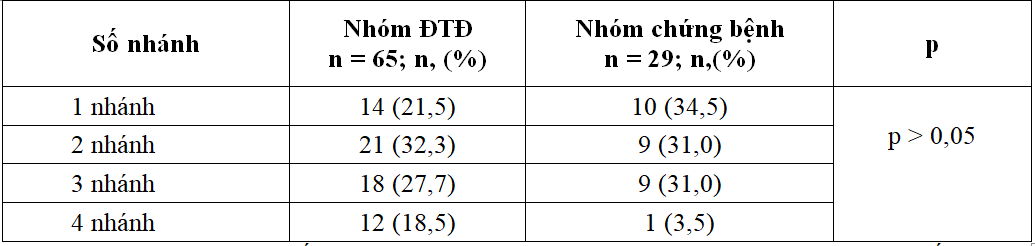
Tỷ lệ bệnh nhân theo số nhánh ĐMV có canxi hóa ở BN đái tháo đường có biến chứng BTMTGĐC khác biệt chưa có ý nghĩa so với BN BTMTGĐC do các nguyên nhân khác.
Bảng 3.6. Mối liên quan giữa sự xuất hiện canxi hóa ĐMV với một số yếu tố, chỉ số
ở BN đái tháo đường biến chứng BTMTGĐC
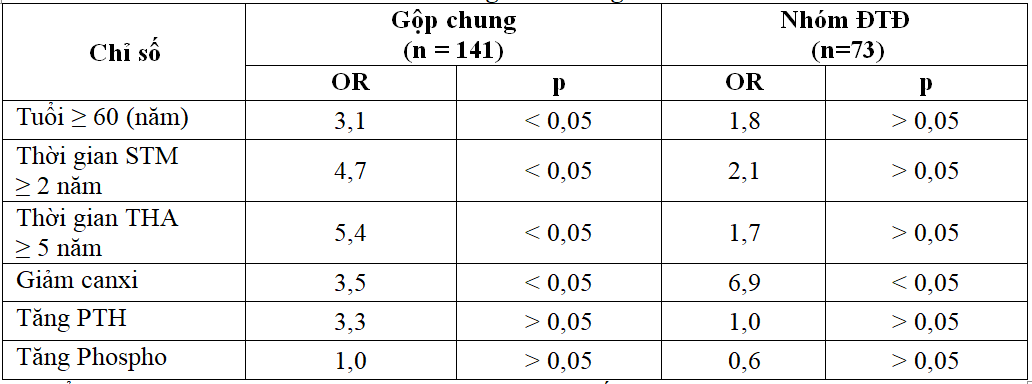
Tuổi ≥ 60, thời gian STM ≥ 2 năm, thời gian THA ≥ 5 năm, tăng PTH và tăng phospho máu liên quan chưa có ý nghĩa với sự xuất hiện canxi hóa ĐMV ở BN đái tháo đường biến chứng BTMTGĐC trong khi giảm canxi máu liên quan có ý nghĩa.
4. BÀN LUẬN
Đái tháo đường týp 2 xuất hiện chủ yếu ở tuổi trên 40, biến chứng thận thường xuất hiện sau từ 5 – 10 năm phát hiện ĐTĐ, tiến triển dần tới suy thận mạn tính giai đoạn cuối. Do đó, những BN suy thận mạn tính do đái tháo đường thường ở lứa tuổi trung niên và tuổi già, thời điểm phát hiện biến đổi giảm chức năng thận cũng sớm hơn so với suy thận do các nguyên nhân khác do BN thường xuyên phải theo dõi điều trị kiểm soát glucose máu trước đó. Bên cạnh đó, tăng huyết áp là biểu hiện hay gặp ở bệnh nhân đái tháo đường. Kết quả nghiên cứu cho thấy tuổi trung bình của nhóm ĐTĐ cao hơn có ý nghĩa so với nhóm chứng bệnh (bảng 3.1).Thời gian phát hiện suy thận mạn và tăng huyết áp ở nhóm ĐTĐ cũng cao hơn có ý nghĩa so với nhóm chứng bệnh (bảng 3.1). Dư cân, béo phì là yếu tố nguy cơ đồng thời là đặc điểm thường tồn tại ở BN đái tháo đường, kết quả nghiên cứu cho thấy tỷ lệ dư cân béo phì ở nhóm ĐTĐ cao hơn so với nhóm chứng bệnh (bảng 3.1). Các đối tượng nghiên cứu dù suy thận do các nguyên khác nhau nhưng cùng ở giai đoạn cuối bệnh thận mạn nên các rối loạn đặc trưng chưa cho thấy sự khác biệt, tỷ lệ BN thiếu máu, giảm canxi máu, tăng phospho, tăng PTH và mức lọc cầu thận là tương đương nhau ở 2 nhóm (bảng 3.1).
Đái tháo đường được đặc trưng bởi rối loạn chuyển hóa glucose trong cơ thể, dẫn tới các rối loạn thứ phát khác, làm tổn thương các cơ quan, ảnh hưởng chức phận các cơ quan cũng như sự sống còn của cơ thể. Bệnh động mạch vành là một trong các biến chứng hay gặp ở BN đái tháo đường týp 2. Cơ chế bệnh sinh hẹp ĐMV ở bệnh nhân ĐTĐ đã được làm sang tỏ, bên cạnh quá trình hình thành trực tiếp các mảng xơ vữa gây hẹp lòng mạch, theo nhiều con đường khác nhau đái tháo đường còn tác động tới quá trình canxi hóa thành ĐMV, làmtăng nguy cơ hẹp ĐMV rõ rệt, cũng như tiên lượng khả năng hồi phục khi có hẹp ĐMV gây thiếu máu cơ tim. Các rối loạn ở BN đái tháo đường được nhắc tới như là nguyên nhân gây canxi hóa mạch máu bao gồm quá trình viêm mạch, stress oxy hóa, kháng insulin, rối loạn lipid máu và tăng phosphor trong máu.
Ở bệnh nhân ĐTĐ có biến chứng bệnh thận mạn tính sẽ xuất hiện thêm các rối loạn đặc trưng nhưrối loạn chuyển hóa canxi, phospho và cường cận giáp thứ phát, làm gia tăng canxi hóa động mạch. Tình trạng canxi hóa ĐMV ở những BN đó nặng nề hơn so với đái tháo đường chưa có giảm chức năng thận hoặc bệnh thận mạn giai đoạn cuối do các nguyên nhân khác. Kết quả nghiên cứu cho thấy tỷ lệ BN có canxi hóa ĐMVở nhóm đái tháo đường có biến chứng BTMTGĐC cao hơn có ý nghĩa so với nhóm chứng bệnh(bảng 3.2).
Tỷ lệ BN có canxi hóa ĐMV trong nghiên cứu của chúng tôi cao hơn so với kết quả nghiên cứu của Nguyễn Văn Công (58,5%; 2012) ở đối tượng là bệnh nhân đái tháo đường chưa có suy thận. Như vậy, tiến triển bệnh lý suy thận mạn ở bệnh nhân đái tháo đườnglàm gia tăng canxi hóa ĐMV. Mức độ canxi hóa càng nhiều sẽ làm gia tăng nguy cơ các biến cố tim mạch, đánh giá mức độ canxi hóa động mạch vành là cơ sở phân tầng nguy cơ bệnh động mạch vành (bảng 2.2), nghiên cứu của các tác giả cho thấy nguy cơ mắc bệnh tim thiếu máu cục bộ của nhóm bệnh nhân có điểm CACS > 100 tăng lên trên 3 lần. Kết quả nghiên cứu cho thấy nhóm bệnh nhân có nguy cơ cao (CACS ≥ 100) ở nhóm đái tháo đường (55,4%) cao hơn so với nhóm chứng bệnh (41,4%)nhưng sự khác biệt chưa có ý nghĩa thống kê (bảng 3.3). Phân tích điểm canxi hóa của từng nhánh ĐMV cho thấy giá trị trung bình điểm CACS của từng nhánh ở BN ĐTĐ có biến chứng BTMTGĐC cao hơn có ý nghĩa so với nhóm chứng bệnh, nguy cơ bệnh ĐMV ở các nhánh liên quan tới tình trạng canxi hóa mạch máu là như nhau (bảng 3.4). Canxi hóa ĐMV gây ra bởi rối loạn do ĐTĐ và suy thận là khác nhau nhưng cùng đặc điểm chung là có tính chất lan tỏa, tỷ lệ số nhánh ĐMV có canxi hóa ĐMV ở nhóm ĐTĐ khác biệt chưa có ý nghĩa so với nhóm chứng bệnh (bảng 3.5).
Phân tíchở BN ĐTĐ có biến chứng BTMTGĐC cho thấy sự xuất hiện canxi hóa ĐMV liên quan có ý nghĩa với giảm canxi máu mà không cho thấy sự liên quan với các yếu tố như: tuổi ≥ 60, thời gian STM ≥ 2 năm, thời gian THA ≥ 5 năm, tăng PTH, tăng phosphor máu (bảng 3.6). Trong khi đó, khi phân tích gộp chung các BN BTMTGĐC do các nguyên nhân bao gồm cả đái tháo đường và các nguyên nhân khác cho thấy sự xuất hiện canxi hóa ĐMV liên quan có ý nghĩa với tuổi ≥ 60, thời gian STM ≥ 2 năm, thời gian THA ≥ 5 năm (bảng 3.6). Điều đó có thể ngoại suy rằng yếu tố rối loạn chuyển hóa do ĐTĐ ảnh hưởng mạnh mẽ tới sự xuất hiện canxi hóa ĐMV đã làm sai lệch ảnh hưởng của các yếu tố khác tới sự xuất hiện canxi hóa. Kết quả phân tíchcho thấy chưa có mối liên quan giữa tăng nồng độ phospho, PTH với canxi hóa ĐMV (bảng 3.6) kể cả khi phân tích riêng rẽ nhóm bệnh đái tháo đường cũng như khi gộp chung BTMTGĐC do các nguyên nhân khác nhau. Về mặt bệnh sinh và các nghiên cứu theo dõi dọc cho thấy mối liên quan chặt chẽ giữa sự biến đổi của các chỉ số trên với canxi hóa động mạch, quá trình này diễn biến không đồng nhất ở các bệnh nhân khác nhau, ở từng thời điểm khác nhau trên một bệnh nhân. Trong nghiên cứu này sử dụng phân tích cắt ngang với các đối tượng không hoàn toàn đồng nhất về các yếu tố nguy cơ khác gây canxi hóa ĐMV nên có thể sẽ chưa thấy được mối liên quan đó.
5. KẾT LUẬN
Khảo sát đặc điểm canxi hóa động mạch vành dựa vào chụp vi tính đa lát cắt tim ở 73 bệnh nhân đái tháo đường biến chứng bệnh thận mạn tính giai đoạn cuối có so sánh với 68 bệnh nhân BTMTGĐC do các nguyên nhân khác cho thấy:
+ Tỷ lệ bệnh nhân có canxi hóa động mạch vành, giá trị trung bình điểm CACS ở nhóm đái tháo đường biến chứng BTMTGĐC cao hơn có ý nghĩa so với nhóm chứng bệnh.
+ Đặc điểm canxi hóa ĐMV (phân mức điểm CACS, số nhánh canxi hóa) ở nhóm đái tháo đường biến chứng BTMTGĐC khác biệt chưa có ý nghĩa so với nhóm chứng bệnh.
+ Canxi hóa động mạch vành gia tăng ở những bệnh nhân đái tháo đường có canxi máu giảm, liên quan chưa có ý nghĩa với tuổi ≥ 60, thời gian STM ≥ 2 năm, thời gian THA ≥ 5 năm, tăng phospho, PTH máu.
TÓM TẮT
Mục tiêu: Khảo sát đặc điểm canxi hóa động mạch vành (ĐMV) dựa vào chụp vi tính đa lát cắt tim (MSCT) ở bệnh nhân đái tháo đường týp 2 biến chứng bệnhthận mạn giai đoạn cuối (BTMGĐC) có so sánh với nhóm chứng bệnh. Đối tượng và phương pháp nghiên cứu: gồm 73 BN đái tháo đường týp 2 có biến chứng bệnh thận mạn tính giai đoạn cuối thuộc nhóm nghiên cứu và 68 BN bệnh thận mạn tính giai đoạn cuối do các nguyên nhân khác thuộc nhóm chứng bệnh, điều trị tại Bệnh viện Trưng Vương từ tháng 03/2011 đến tháng 04/2015. Các bệnh nhân được khám lâm sàng, xét nghiệm thường quy, xét nghiệm phospho, PTH máu; chụp vi tính đa lát cắt tim. Điểm canxi hóa động mạch vành được xác định dựa vào nguyên lý tính điểm Agatston sử dụng phần mềm Smart Score có sẵn trên máy chụp MSCT. Kết quả: Tỷ lệ BN có canxi hóa động mạch vành ở nhóm ĐTĐ biến chứng BTMTGĐC (89,1%) cao hơn có ý nghĩa so với nhóm chứng bệnh (42,6%). Tỷ lệ BN theo các mức điểm CACS ở nhóm bệnh (44,6%; 32,3%; 23,1%) khác biệt chưa có ý nghĩa so với nhóm chứng bệnh (58,6%; 27,6%; 13,8%). Sự xuất hiện canxi hóa ĐMV ở BN ĐTĐ có biến chứng BTMTGĐC liên quan có ý nghĩa với giảm canxi máu, liên quan chưa có ý nghĩa với các yếu tố tuổi ≥ 60, thời gian STM ≥ 2 năm, thời gian THA ≥ 5 năm, tăng phospho, PTH máu. Kết luận: Canxi hóa động mạch vành phát hiện dựa vào chụp MSCT gặp với tỷ lệ cao hơn ở bệnh nhân đái tháo đường có bệnh thận tính giai đoạn cuối so với bệnh thận mạn tính giai đoạn cuối do các nguyên nhân khác. Đặc điểm canxi hóa ĐMV ở nhóm đái tháo đường khác biệt chưa có ý nghĩa so với nhóm BTMTGĐC do các nguyên nhân khác. Giảm canxi máu liên quan có ý nghĩa tới sự xuất hiện canxi hóa ĐMV ở BN ĐTĐ biến chứng BTMTGĐC trong khi các yếu tố tuổi ≥ 60, thời gian STM ≥ 2 năm, thời gian THA ≥ 5 năm, tăng phospho, PTH máu liên quan chưa có ý nghĩa.
Từ khóa: canxi hóa ĐMV, đái tháo đường, bệnh thận mạn tính giai đoạn cuối, MSCT
TÀI LIỆU THAM KHẢO
- Nguyễn Văn Công (2012), “Nghiên cứu đặc điểm tổn thương động mạch vành, mối liên quan với microalbumin niệu và một số yếu tố nguy cơ bệnh mạch vành ở bệnh nhân đái tháo đường typ 2”. Luận án Tiến sĩ Y học-chuyên ngành Nội – Nội tiết, Học viện Quân y, Hà Nội.
- Chistiakov D.A, Sobenin I.A et al (2014) “Mechanisms of medial arterial calcification in diabetes”, Current Pharmaceutical Design, Vol20, pp 1-14.
- Schurgin S, Rich S, et al (2001) “Increased prevalence of significant coronary artery calcification in patients with diabetes” Diabetes Care, Vol 24 (2), pp 335-8.
- Vliegenthart R, Oudkerk M, Hofman A, et al. (2005), “Coronary calcification improves cardiovascular risk prediction in the elderly”. Circulation, 112(4), 572-577.
- Joosen I.A, Schiphof F, et al (2012), “Relation between mild to moderate chronic kidney disease and coronary artery disease determined with coronary CT angiography”. PLoS One, 7(10), e47267.
- Wald R, Sarnak M.J, et al (2008), “Disordered mineral metabolism in hemodialysis patients: an analysis of cumulative effects in the Hemodialysis (HEMO) Study”. Am J Kidney Dis, 52(3), pp 531-540.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

