ĐÁNH GIÁ MỘT SỐ YẾU TỐ LIÊN QUAN TỚI CÁC BIẾN CHỨNG
CẦU THẬN VÀ BIẾN CHỨNG VÕNG MẠC Ở BỆNH NHÂN
ĐÁI THÁO ĐƯỜNG TYP 2
PGS. Đỗ Trung Quân, ThS. Đỗ Anh Phong
Đại Học Y Hà Nội
ABSTRACT
Objectives: to assess some risk factors of diabetic nephropathy and diabetic retinopathy in type 2 diabetic patients in outpatient department on demand, Bach Mai hospital
Subjects: 176 type 2 diabetic patients in outpatient department on demand, Bach mai hospital from 1/2015 to 8/2015.Methods: cross-sectional prospective study. Results: There were 176 patients in our study. The mean age of the study was 60,58±10,9; the rate female to male was 1,55. There was a strong relationship between the rate of diabetic nephropathy and diabetic retinopathy and the time of diabetes, hypertension, blood glucose (p< 0,05). There was a relationship between the rate of diabetic retinopathy and ACR (p= 0,0005).
Chịu trách nhiệm chính:Đỗ TrungQuân
Ngày nhận bài: 15.9.2016
Ngày phản biện khoa học: 1.10.2016
Ngày duyệt bài: 15.10.2016
I. TÓM TẮT
Mục tiêu: Đánh giá một số yếu tố liên quan tới các biến chứng cầu thận và biến chứng võng mạc mắt ở bệnh nhân đái tháo đường type 2 điều trị ngoại trú tại bệnh viện Bạch Mai.Đối tượng nghiên cứu: 176 bệnh nhân đái tháo đường type2 khám và điều trị ngoại trú tại khoa khám bệnh theo yêu cầu bệnh viện Bạch Mai từ tháng 01/2015 đến tháng 08/2015. Thiết kế nghiên cứu: mô tả cắt ngang, tiến cứuKết quả: Có 176 bệnh nhân tham gia nghiên cứu, tuổi trung bình là 60,58±10,9; tỉ lệ nữ/nam là 1,55. Có mối liên quan chặt chẽ giữa tỉ lệ biến chứng thận và biến chứng mắt với thời gian mắc bệnh đái tháo đường, tăng huyết áp, tình trạng kiểm soát glucose máu (p< 0,05). Có mối liên quan chặt chẽ giữa tỉ lệ biến chứng mắt với ACR với p = 0,0005.
II. ĐẶT VẤN ĐỀ
Đái tháo đường là một trong bốn bệnh không lây nhiễm (đái tháo đường, tim mạch, ung thư, tâm thần) có tỉ lệ gia tăng và phát triển nhanh nhất trên thế giới. Theo thống kê của Tổ Chức Y tế thế giới, năm 2013 có 382 triệu người kèm theo các biến chứng mới gây tàn tật, đe dọa tính mạng và con số này dự đoán sẽ khoảng 552 triệu người mắc bệnh đái tháo đường, chiếm khoảng 5,4% dân số toàn cầu năm 2030.
Bệnh đái tháo đường gây ra nhiều biến chứng mạn tính nguy hiểm. Biến chứng thận là biến chứng hết sức nghiêm trọng đối với bệnh nhân đái tháo đường, theo báo cáo năm 2000 thì đái tháo đường chiếm gần một nửa trong số bệnh nhân suy thận mạn giai đoạn cuối tại Mỹ. Sự gia tăng số bệnh nhân suy thận mạn giai đoạn cuối do đái tháo đường là một vấn đề có tính thời sự toàn cầu. Biến chứng mắt trên bệnh nhân đái tháo đường rất hay gặp. Đăc biệt là bệnh võng mạc đái tháo đường.
Theo WHO tỷ lệ bệnh võng mạc đái tháo đường chiếm từ 20% đến 40% người bị đái tháo đường, giới hạn này tùy từng quốc gia và khu vực. Để góp phần vào việc phát hiện sớm và quản lý tốt các biến chứng mạn tính do đái tháo đường nhằm nâng cao chất lượng cuộc sống cho bệnh nhân đái tháo đường type 2, chúng tôi tiến hành đề tài này với mục tiêu
Đánh giá một số yếu tố liên quan tới các biến chứng cầu thận và biến chứng võng mạc mắt ở bệnh nhân đái tháo đường type 2.
III. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Đối tượng nghiên cứu:
Bao gồm tất cả các bệnh nhân đã được chẩn đoán xác định là đái tháo đường type2 khám và điều trị ngoại trú tại khoa khám bệnh theo yêu cầu bệnh viện Bạch Mai từ tháng 01/2015 đến tháng 08/2015.
Bệnh nhân được chẩn đoán đái tháo đường theo tiêu chuẩn của ADA 2012:
– Đường huyết tương bất kỳ ≥ 11,1 mmol/l kèm theo triệu chứng của tăng đường huyết (khát nhiều, tiểu nhiều, ăn nhiều, gầy sút cân).
– Đường huyết tương lúc đói (ít nhất sau 8 giờ không ăn) ≥ 7 mmol/l trong 2 buổi sáng khác nhau.
– Đường huyết tương 2 giờ sau khi uống 75g glucose ≥ 11,1 mmol/l (Nghiệm pháp tăng đường huyết).
– HbA1c (định lượng bằng phương pháp sắc ký lỏng) ≥ 6,5%
– Loại trừ khỏi nghiên cứu những bênh nhân sau:
– Tất cả các bệnh nhân không thỏa mãn các tiêu chuẩn chọn nêu trên
– Những bệnh nhân đái tháo đường
type 1.
– Đái tháo đường thai kỳ.
– Các đái tháo đường khác thứ phát sau basedow, hội chứng Cushing…
– Những bệnh nhân đái tháo đường type 2, nhưng không làm đầy đủ các xét nghiệm theo dõi biến chứng mắt, thận.
– Những bệnh nhân đã có bệnh mắt, thận trước khi bị bệnh đái tháo đường; có các bệnh ảnh hưởng đến mắt như cận thị, tắc động mạch võng mạc, các bệnh về máu.
– Bệnh nhân có bạch cầu trong nước tiểu.
-Bệnh nhân không đồng ý tham gia
nghiên cứu
Phương pháp nghiên cứu:
- Thiết kế nghiên cứu: mô tả cắt ngang, tiến cứu
- Thời gian và địa điểm nghiên cứu: từ tháng 1/2015 đến tháng 8/2015, tại khoa KCBTYC, bệnh viện Bạch Mai
- Cỡ mẫu: Lấy mẫu thuận tiện
Các đối tượng nghiên cứu được hỏi bệnh, khám lâm sàng theo mẫu bệnh án thống nhất, được lấy máu xét nghiệm glucose máu lúc đói, HbA1c, bilan lipid, creatinin máu, xét nghiệm tổng phân tích nước tiểu, định lượng albumin, creatinin niệu, tỉ số albumin/creatinin, khám lâm sàng mắt và chụp đáy mắt.
IV. KẾT QUẢ
4.1. Đặc điểm chung của nhóm nghiên cứu:
4.1.1. Nhóm tuổi bệnh nhân nghiên cứu
Bảng 1. Nhóm tuổi bệnh nhân nghiên cứu
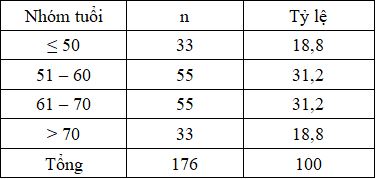
Nhận xét: Trong nhóm bệnh nhân nghiên cứu, người trẻ nhất là 35 tuổi và già nhất là 86, tuổi trung bình: 60,58 ± 10,9.
4.1.2. Phân bố tỷ lệ theo giới trong nhóm nghiên cứu
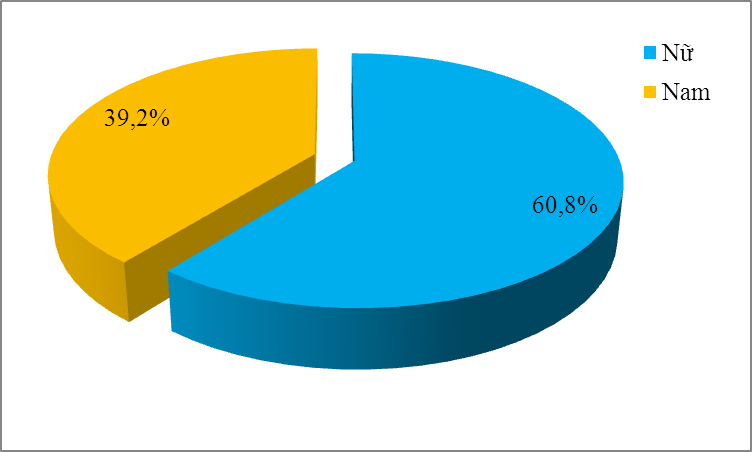
Biểu đồ 1.Đặc điểm về giới
Nhận xét: Trong 176 bệnh nhân nghiên cứu số bệnh nhân nữ là 107 bệnh nhân chiếm 60,8%, số bệnh nhân nam là 69 bệnh nhân chiếm 39,2%. Tỷ lệ nữ/nam = 1,55.
4.2. Mối liên quan giữa biến chứng thận với một số yếu tố:
4.2.2. Liên quan giữa tỷ lệ Microalbumin/ creatinin niệu(ACR) với huyết áp
Bảng 2. Liên quan giữa ACR với thời gian phát hiện bệnh
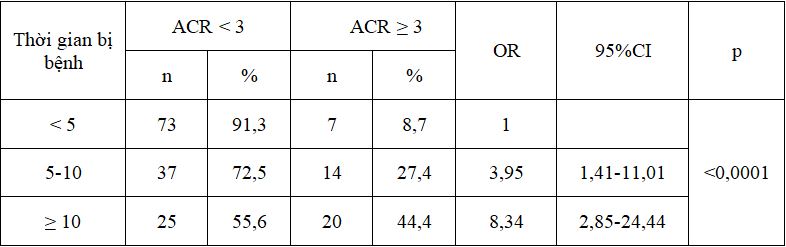
Nhận xét: Nhóm bệnh nhân có thời gian bị bệnh 5-10 năm và ≥ 10 nguy cơ có ACR ≥3 cao gấp 3,95 và 8,34 lần so với nhóm bệnh nhân có thời gian mắc bệnh < 5 năm, sự khác biệt có ý nghĩa thống kê với p<0,0001.
(Chúng tôi gộp 2 nhóm có protein niệu vì nhóm có Macroalbumin quá ít khó so sánh)
4.2.2. Liên quan giữa tỷ lệ Microalbumin/creatinin niệu(ACR) với huyết áp
Bảng 3. Liên quan giữa ACR với huyết áp
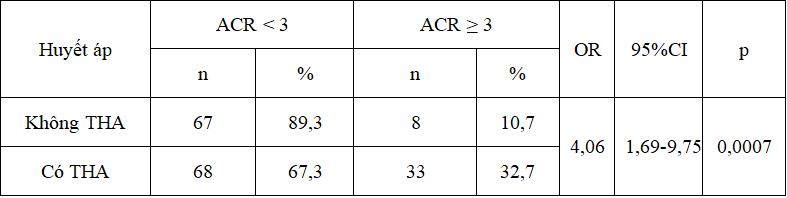
Nhận xét: Nhóm bệnh nhân có tăng huyết áp nguy cơ có ACR ≥3 cao gấp 4,06 lần so với nhóm bệnh nhân không có tăng huyết áp, sự khác biệt có ý nghĩa thống kê với p=0,0007.
4.2.3. Liên quan giữa tỷ lệ Microalbumin/ creatinin niệu (ACR) với HbA1c
Bảng 4. Liên quan giữa ACR với HbA1c
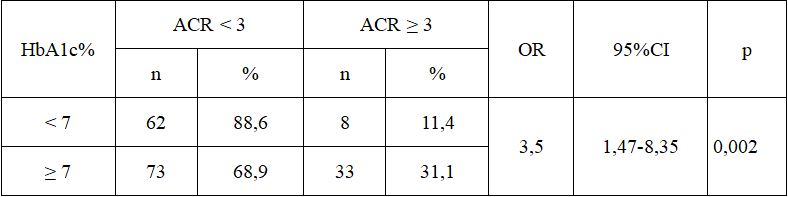
Nhận xét: Nhóm bệnh nhân có HbA1c ≥ 7% nguy cơ có ACR ≥3 cao gấp 3.5 lần nhóm bệnh nhân có lượng HbA1c < 7%, sự khác biệt có ý nghĩa thống kê với p=0,002.
4.3. Mối liên quan giữa biến chứng mắt với một số yếu tố:
4.3.1.Thời gian phát hiện bệnh đái tháo đường
Bảng 5. Phân bố bệnh võng mạc theo thời gian mắc bệnh
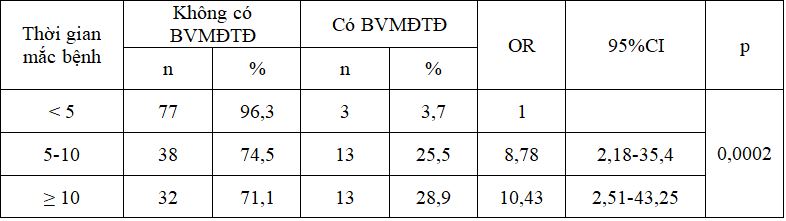
Nhóm có thời gian mắc bệnh đái tháo đường từ 5-10 năm và ≥ 10 năm thì nguy cơ mắc bệnh võng mạc cao gấp 8,78 và 10,43 lần so với nhóm bệnh nhân mắc bệnh <5 năm, sự khác biệt có ý nghĩa thống kê với p=0,0002.
4.3.2. Liên quan giữa bệnh võng mạc và HbA1c
Bảng 6. Liên quan giữa bệnh VM và HbA1c
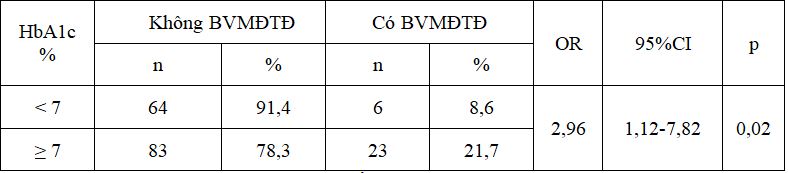
Nhóm có lượng HbA1c ≥ 7% nguy cơ mắc bệnh võng mạc cao gấp 2,96 lần so với nhóm bệnh nhân HbA1c < 7%, sự khác biệt có ý nghĩa thống kê với p=0,02.
4.3.3. Liên quan giữa bệnh võng mạc và tăng huyết áp
Bảng 7. Liên quan giữa bệnh VM và tăng huyết áp
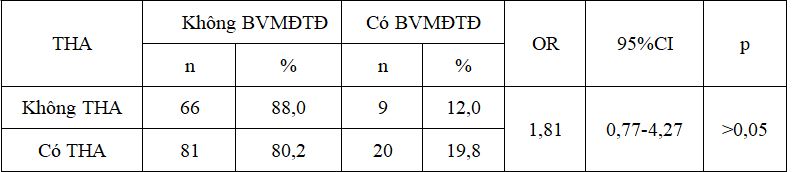
Nhóm tăng huyết áp nguy cơ mắc bệnh võng mạc đái tháo đường cao gấp 1,81 lần nhóm bệnh nhân không tăng huyết áp, sự khác biệt chưa có ý nghĩa thống kê (p>0,05).
4.3.4. Liên quan giữa bệnh võng mạc và tỷ lệ Microalbumin/creatinin niệu(ACR)
Bảng 8. Liên quan giữa bệnh VM và ACR
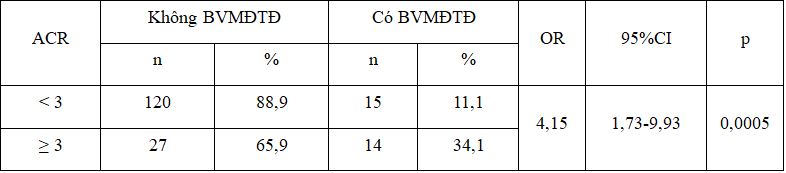
Nhóm có tỷ lệ ACR ≥ 3 nguy cơ mắc bệnh võng mạc do đái tháo đường cao gấp 4,15 lần so với nhóm bệnh nhân ACR > 3, sự khác biệt có ý nghĩa thống kê với p=0,0005.
V. BÀN LUẬN
5.1. Đặc điểm chung của nhóm nghiên cứu:
5.1.1 Đặc điểm về tuổi
Qua phân tích số liệu thu được ở 176 bệnh nhânđái tháo đường type 2, độ tuổi trung bình của các đối tượng nghiên cứu trong nghiên cứu
là 60,58 ± 10,9, tuổi trẻ nhất là 35 tuổi, lớn nhất là 86 tuổi, các bệnh nhân chủ yếu tập trung trong độ tuổi 51 – 70 tuổi chiếm 62,4%.
Độ tuổi trung bình ở đối tượng nghiên cứu của chúng tôi gần giống như trong các nghiên
cứu của các tác giả Nguyễn Đức Thọ, Lê Thị Diệu Hồng 61,1 ± 9,25, Hồ Xuân Sơn 56,03 ± 4,9, Hồ Hữu Hóa 60,3 ± 9,7 [2].
5.1.2. Đặc điểm về giới
Trong tổng số 176 bệnh nhân được nghiên cứu, số bệnh nhân nữ là 107, chiếm tỷ lệ 60,8%, số bệnh nhânnam là 69 chiếm tỷ lệ
39,2%. Tỷ lệ nam/nữ là 1,55. Tỷ lệ này phù hợp với nhiều nghiên cứu, tác giả Lệ Thị Phương khi nghiên cứu biến chứng cầu thận ở bệnh nhân đái tháo đường type 2 trong tổng số 316 bệnh nhân được nghiên cứu, số bệnh nhân nữ là 175 người, chiếm tỷ lệ 55,4% [3]. Tác giả Hồ Xuân Sơn tỷ lệ nữ chiếm 69,8%, nam 30,2%, tác giả Trần Xuân Trường, Nguyễn Chí Dũng, Phan Sỹ An tỷ lệ nữ 53,3%, nam 46,7% [2].
5.2. Mối liên quan giữa biến chứng thận với một số yếu tố:
5.2.1. Liên quan giữa ACR với thời gian phát hiện đái tháo đường
Thời gian phát hiện đái tháo đường ở nhóm bệnh nhân dưới 5 năm có ACR (+) chiếm tỷ lệ 8,7%, ở nhóm bệnh nhân 5-10 năm chiếm tỷ lệ 27,4%, ở nhóm bệnh nhân ≥ 10 năm chiếm tỷ lệ 44,4%.Trong đó nhóm bệnh nhân có thời gian bị bệnh 5-10 năm và ≥ 10 nguy cơ có ACR ≥3 cao gấp 3,95 và 8,34 lần so với bệnh nhân có thời gian mắc bệnh < 5 năm, sự khác biệt có ý nghĩa thống kê với p<0,0001. Nghiên cứu của chúng tôi cũng giống với Nghiên cứu của tác giả Võ Xuân Sang, Trương Quang Bình nhận thấy có sự liên quan giữa thời gian phát hiện bệnh và MAU, nhóm MAU (+) có thời gian phát hiện bệnh là 6,65 ± 5,31 năm, nhóm MAU (-) có thời gian phát hiện bệnh là 4,84 ± 3,74 năm, có ý nghĩa thống kê [4]. Relimpio khảo sát mức thải trừ albumin niệu và bệnh tim mạch trên bệnh nhân đái tháo đường type 2 ở Tây Ban Nha cho thấy: tuổi bệnh ở nhóm MAU (-) là 12,6 ± 9,6 năm, nhóm MAU (+) là 13,5 ± 9,6 năm, nhóm tiểu đạm đại thể là 13,5 ± 9,6 năm, sự khác biệt có ý nghĩa thống kê (p <0,01)[5]. Điều này cho thấy khi bệnh nhân có thời gian phát hiện bệnh càng lâu thì khả năng xuất hiện đạm niệu rất lớn.
5.2.2. Liên quan giữa ACR với huyết áp
Nghiên cứu của chúng tôi cho thấy có mối liên quan giữa tỷ lệ ACR với mức độ tăng huyết áp, trong đó nhóm bệnh nhân có tăng huyết áp nguy cơ có ACR ≥3 cao gấp 4,06 lần so với nhóm bệnh nhân không có tăng huyết áp, sự khác biệt có ý nghĩa thống kê với p=0,0007. Trong đái tháo đường type 2 tình trạng xuất hiện MAU thường phối hợp với kháng insulin, nhạy cảm muối. Tăng huyết áp tâm thu là yếu tố quan trọng trong tiến triển MAU. Tăng huyết áp và bệnh thận đái tháo đường làm nặng nhau góp phần tạo vòng xoáy tiến triển tăng huyết áp, bệnh thận và bệnh tim mạch. Theo Batty Stults ở bệnh nhân đái tháo đường type 2, tỉ lệ tăng huyết áp là 50% ở thời điểm phát hiện bệnh, tăng lên tới 80% khi có microalbumin niệu và tới hơn 90% khi có macroalbumin niệu [6]. Như vậy, có thể thấy tăng huyết áp có vai trò quan trọng trong sự phát triển của bệnh thận đái tháo đường. Ở bệnh nhân đái tháo đường, tăng huyết áp vừa là hậu quả vừa là yếu tố thúc đẩy sự tiến triển của bệnh lý cầu thận.
5.2.3. Liên quan giữa ACR với HbA1c
Nghiên cứu của chúng tôi cho thấy HbA1c ≥ 7% có nguy cơ ACR(+) gấp 3,5 lần những trường hợp HbA1c < 7% có ý nghĩa thống kê (p = 0,002). Tác giả Hồ Hữu Hóa so sánh về tỉ lệ HbA1c giữa nhóm MAU (+) và nhóm MAU (-) thấy có sự khác biệt có ý nghĩa thống kê về tỉ lệ HbA1c dưới 6,5% giữa 2 nhóm, những trường hợp HbA1c > 6,5% có nguy cơ MAU (+) cao gấp 2,79 lần so với những trường hợp HbA1c bình thường [2]. Nghiên cứu của tác giả Nguyễn Thị Thanh Nga, bệnh nhân kiểm soát glucose máu kém (HbA1c > 7%) có nguy cơ tổn thương thận lớn hơn BN kiểm soát glucose máu tốt (HbA1c < 7%) (46,3% so với 27,8%) có ý nghĩa thống kê (p < 0,001)[7].
Nghiên cứu của chúng tôi cho thấy có sự liên quan rõ rệt giữa nồng độ HbA1c trung bình và ACR, những trường hợp ACR(+) nồng độ trung bình HbA1c lớn hơn trường hợp ACR (-). Trong đó nhóm bệnh nhân có HbA1c ≥ 7% nguy cơ có ACR(+) cao gấp 3.5 lần nhóm bệnh nhân có lượng HbA1c < 7%, sự khác biệt có ý nghĩa thống kê với p=0,002.
Trong nghiên cứu UKPDS, sau gần 10 năm theo dõi, HbA1c trong nhóm kiểm soát đường huyết chặt là 7,0% và trong nhóm điều trị qui ước là 7,9%. So với điều trị qui ước, kiểm soát đường huyết chặt chẽ giảm 25% (p = 0,0099) nguy cơ bị các biến chứng vi mạch trong đó có bệnh thận.
5.3. Mối liên quan giữa biến chứng mắt với một số yếu tố:
5.3.1. Liên quan giữa bệnh võng mạc với thời gian phát hiện đái tháo đường.
Qua nghiên cứu chúng tôi nhận thấy tỷ lệ bệnh võng mạc đái tháo đường tăng lên theo thời gian mắc bệnh. Ở nhóm < 5 năm tỷ lệ bệnh võng mạc là 3,7%, từ 5 – 10 năm là 25,5% và sau 10 năm tỷ lệ này là 28,9% bệnh nhân có bệnh võng mạc.Kết quả này thấp hơn so với các nghiên cứu của các tác giả nước ngoài như nghiên cứu ở Wisconsin cho thấy: sau 3 năm mắc bệnh võng mạc là 8%, sau 5 năm là 25%, sau 10 năm là 60% và sau 15 năm là 80% [8].Sở dĩ có sự khác biệt này có lẽ là do đặc điểm lâm sàng của hai mẫu nghiên cứu khác nhau và do phương pháp nghiên cứu khác nhau.
5.3.2. Liên quan giữa bệnh võng mạc với huyết áp
Qua nghiên cứu 176 bệnh nhân chúng tôi nhận thấy nguy cơ tổn thương võng mạc ở nhóm đái tháo đường có tăng huyết áp cao gấp 1,81 lần (19,8%) so với nhóm đối tượng đái tháo đường không có tăng huyết áp (12,0%) với p > 0,05. Điều này cũng đã được nhiều tác giả trong và ngoài nước công nhận. Điều khó phân biệt là bệnh võng mạc có trước hay tăng huyết áp có trước? Trong nghiên cứu UKPDS, 38% người bệnh đái tháo đường type 2 mới được chẩn đoán đã có tăng huyết áp . Quá trình phát triển của bệnh võng mạc có kết hợp chặt chẽ với việc kiểm soát nồng độ glucose máu. Nếu giảm được mỗi 10 mmHg huyết áp trung bình, kết hợp với giảm 10 – 16% nguy cơ các biến chứng vi mạch [9]. Nhiều nghiên cứu khác đã chứng minh có sự kết hợp giữa huyết áp và bệnh võng mạc. Người ta cũng đã chứng minh ảnh hưởng của kết quả điều trị huyết áp trung bình đến bệnh võng mạc. Ví dụ nếu huyết áp trung bình là 144/82 mmHg so với 154/87 mmHg ở nhóm kiểm soát kém chặt chẽ hơn sẽ giảm 37% các biến chứng vi mạch đái tháo đường. Các đối tượng nghiên cứu được theo dõi trong thời gian trung bình là 8,5% năm. Nếu kiểm soát tốt cả huyết áp và lượng glucose máu thì sẽ giảm 34% nguy cơ tiến triển của bệnh võng mạc và giảm 47% tổn thất thị lực ở mức độ vừa [9].
5.3.3. Liên quan giữa bệnh võng mạc với HbA1c
Trong nghiên cứu này phần lớn người bệnh chưa quản lý tốt đường máu, với glucose máu đói > 7,2 mmol/l là 57,4% và HbA1c ≥ 7% là 60,2%. Nhóm kiểm soát HbA1c không đạt yêu cầu có nguy cơ tổn thương võng mạc cao hơn nhóm có HbA1c máu ở mức đạt yêu cầu là 2,96 lần (p = 0,02). Nghiên cứu của chúng tôi cũng phù hợp với các tác giả khác trên thế giới. Khi nghiên cứu về mối liên quan giữa bệnh võng mạc và việc kiểm soát chuyển hóa Guilauseau P.J đã đưa ra nhận xét rằng việc kiểm soát tốt glucose máu có mối liên kết chặt chẽ với sự phát triển bệnh võng mạc đái tháo đường [.. Nghiên cứu UKPDS cũng đã chứng minh rằng việc kiểm soát tốt tình trạng glucose máu làm giảm biến chứng vi mạch 25% ở nhóm người bệnh điều trị tích cực, khi giảm được 1% HbA1c sẽ làm giảm 35% nguy cơ các biến chứng vi mạch, trong đó có bệnh võng mạc [9]. Trong nghiên cứu DCCT, điều trị tích cực làm giảm sự tiến triển của bệnh võng mạc được xác định như tăng 3 mức trên thang ETDRS 76% ở nhóm dự phòng tiên phát và 54% ở nhóm dự phòng thứ phát, giảm sự tiến triển đến bệnh võng mạc không tăng sinh nặng 47% và giảm 56% điều trị laser. Nghiên cứu này cũng đi đến kết luận chắc chắn rằng giảm glucose máu sẽ giảm nguy cơ bệnh võng mạc. Như vậy việc kiểm soát tốt lượng glucose máu là yếu tố quan trọng hàng đầu không chỉ làm chậm sự tiến triển của bệnh võng mạc đái tháo đường, mà còn làm giảm mức độ nặng của bệnh võng mạc.
5.3.4. Liên quan giữa bệnh võng mạc với ACR
Nghiên cứu của chúng tôi cho thấy có mối liên quan giữa ACR và bệnh võng mạc. Nhóm đối tượng có ACR (+) có nguy cơ mắc bệnh võng mạc cao hơn nhóm ACR (-) gấp 4,15 lần (34,1% so với 11,1%), với p = 0,0005. Kết quả này thấp hơn so với nghiên cứu của Nguyễn Thanh Thủy tại bệnh viện Chợ Rẫy (72% so với 14,81%)[1]. Nghiên cứu này cũng phù hợp với các nghiên cứu năm 1991 tại Đan Mạch, Gall và cộng sự khi nghiên cứu trên 549 người bệnh ĐTĐ type 2 đã nhận thấy tỷ lệ bệnh võng mạc đái tháo đường tăng đáng kể ở những người có MAU dương tính so với MAU âm tính (43% so với 25%. Điều này cũng chứng minh nhận xét “khi người bệnh đái tháo đường có MAU dương tính, có nghĩa là họ đã chuyển sang một giai đoạn tiến triển mới”.
TÀI LIỆU THAM KHẢO
- Nguyễn Thanh Thủy, Nguyễn Thy Khuê (2001), Khảo sát sự tương quan giữa Microalbumin và bệnh võng mạc trên bệnh nhân ĐTĐ, Kỷ yếu toàn văn các đề tài khoa học, NXB Y học, tr. 302-308.
- Hồ Hữu Hóa (2009), Chẩn đoán sớm biến chứng thận bằng xét nghiệm MAU ở BN đái tháo đường type 2 điều trị ngoại trú tại Bệnh viện đa khoa Trung ương Thái Nguyên, Luận văn thạc sĩ y học, Trường Đại Học Y Dược Thái Nguyên.
- Lê Thị Phương (2011), Nghiên cứu biến chứng cầu thận ở BN ĐTĐ type 2 tại bệnh viện Đa khoa Tỉnh Thái Bình, Luận văn thạc sĩ y học, Trường ĐH Y Hà Nội.
- Võ Xuân Sang, Trương Quang Bình (2010), Khảo sát MAU ở BN ĐTĐ type 2, Tạp chí nghiên cứu y học thành phố Hồ Chí Minh, tập 14, tr. phụ bản số 1/2010.
- Relimpio F, Pumar A, Losada F, Molina J, Maynar A, Acosta D et al(1997), Urinary albumin excretion rate and cardiovascular disease in Spaniard type 2 diabetic patients, Diabetes Res Clin Pract, 36(2):127-134.
- Tults B, Jones RE (2006). Management of hypertension in diabetes. Diabetes Spectr 19(1), 25-31.
- Nguyễn Thị Thanh Nga (2009), Tỉ lệ và đặc điểm tổn thương thận ở BN ĐTĐ type 2 điều trị tại bệnh viện Nguyễn Trãi thành phố Hồ Chí Minh, Tạp chí Y học thực hành (644+645) số 2/2009.
- Agasdh C.D and et al (1997). Metabolic control is associated with progression of retinopathy and nephronpathy in patients with IDDM. Dialogue diabetes literature review service. 53-54.
- Elirabet Agardh and Carl – David Agardh (2004). Diabetic retinopathy. International textbook of diabetes mellitus. Third edition. 11.87-12.05.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam