LIÊN QUAN GIỮA BIẾN CHỨNG THẬN VỚI MỘT SỐ THÔNG SỐ
Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG TYP 2
PGS. TS. Hoàng Trung Vinh, TS. Phạm Quốc Toản
Học viện Quân y
SUMMARY
The relationship between nephropathy and some index in patients of type 2 diabetes mellitus
Objective: To assess the relationship between urinary albumin/creatinine ration (ACR), glomerular filtration rate (GFR) and age, duration of disease, anthropometry, hypertension. Subjects and methods: 173 patients of type 2 diabetic mellitus was examined nephropathyby urinary albumin/creatinine ratio (ACR) and glomerular filtration rate (GFR) by MDRD equation. Results: The ACR have significantly positive relationship with duration of disease, body mass index, waist circumference, systolic blood pressure. The GFR have significantly negative relationship with age, duration of disease, body mass index, systolic blood pressure, positive relationship with hemoglobin. Conclusion: Elevated age, long duration of disease, obese, hypertension increased ACR, decreased GFR in patients of type 2 diabetes mellitus.
Keywords: type 2 diabetes mellitus, diabetic nephropathy, urinary albumin/creatinine ratio (ACR), glomerular filtration rate (GFR)
Chịu trách nhiệm chính:
Ngày nhận bài:
Ngày phản biện khoa học:
Ngày duyệt bài:
ĐẶT VẤN ĐỀ
Đái tháo đường typ 2 là bệnh chuyển hóa tiến triển mạn tính, kéo dài gây nhiều biến chứng cơ quan đích. Trong số các biến chứng thì tổn thương thận là biểu hiện xuất hiện sớm, để lại hậu quả nặng nề. Tại Mỹ cứ 3 BN T2ĐTĐ có một trường hợp tổn thương thận trong khi đó tỷ lệ đó đối với tăng huyết áp là 1/7. Trong số các trường hợp bệnh thận mạn giai đoạn cuối mới phát hiện hàng năm có đến 44% là do đái tháo đường.
Biểu hiện chủ yếu tổn thương thận do T2ĐTĐ là sự xuất hiện albumin niệu vi hoặc đại thể thông qua tỷ số albumin/creatinin niệu (ACR) và/hoặc giảm mức lọc cầu thận, hậu quả cuối cùng của tổn thương thận là bệnh thận mạn tính giai đoạn cuối phải điều trị thay thế.
Hiện nay phân chia giai đoạn bệnh thận theo KDIGO được áp dụng rộng rãi, thuận tiện, dễ áp dụng chung cho bệnh thận mạn trong đó có bệnh thận mạn do T2ĐTĐ.
Tỷ lệ và mức độ tổn thương thận liên quan với một số yếu tố nguy cơ hoặc thông số khác. Khảo sát mối liên quan giữa biểu hiện tổn thương thận với một số thông số làm cơ sở cho chẩn đoán, tiên lượng và dự phòng thích hợp. Đề tài nghiên cứu nhằm mục tiêu: Tìm hiểu mối liên quan giữa ACR, mức lọc cầu thận với một số thông số ở bệnh nhân đái tháo đường typ 2.
1. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
1.1. Đối tượng
173 BN T2ĐTĐ được điều trị nội trú.
1.1.1. Tiêu chuẩn lựa chọn
+ Đái tháo đường typ 2 theo tiêu chuẩn ADA – 2016.
+ Chẩn đoán lần đầu hoặc đã được chẩn đoán, hướng dẫn điều trị.
+ Làm đủ xét nghiệm trong đó có ACR và MLCT.
1.1.2. Tiêu chuẩn loại trừ
+ Đang có biến chứng cấp tính hoặc bệnh cấp tính kèm theo.
+ Có biến chứng mạn tính nặng như suy tim, xơ gan, bệnh ở giai đoạn cuối, đang điều trị thay thế thận.
+ Đã được chẩn đoán bệnh thận mạn tính tiên phát trước khi xuất hiện đái tháo đường.
1.2. Phương pháp
Thiết kế nghiên cứu: tiến cứu, mô tả, cắt ngang
1.2.1. Nội dung nghiên cứu
+ Khai thác tiền sử, bệnh sử.
+ Khám lâm sàng các cơ quan.
+ Xét nghiệm.
– Công thức máu.
– Hóa sinh máu trong đó có creatinin, glucose, HbA1C.
– Ước lượng MLCT dựa vào công thức MDRD
MLCTcrc (mL/phút/l1,73) = 186 x ([Pcr]/88,4) – 1,154 x (tuổi) – 0,203 x (0.742 nếu là nữ)
Trong đó: Pcr là nồng độ creatinin huyết thanh tính bằng tính bằng µmol/L.
Công thức được lập thành phần mềm tại trang web: http://egfrcalc.renal.org/
– Xét nghiệm albumin, creatinin niệu để tính ACR dựa vào mẫu nước tiểu sáng sớm. Định lượng creatinin niệu bằng phương pháp Jaffe; albumin niệu bằng kỹ thuật quang phổ so màu trên máy Beckam Coulter AU 2700. Đơn vị tính ACR mg/mmol.
1.2.2. Tiêu chuẩn chẩn đoán phân loại sử dụng trong nghiên cứu
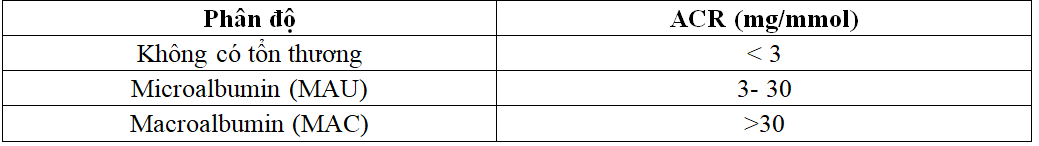
Bảng 2.1. Phân độ tổn thương thận dựa vào ACR
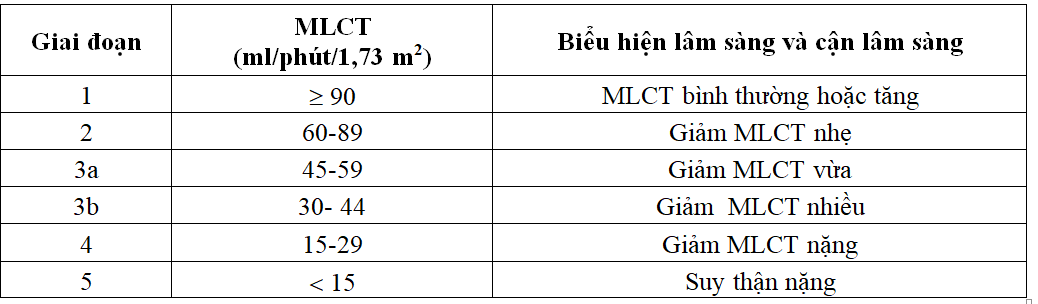
Bảng 2.2. Phân loại giai đoạn bệnh thận theo KDIGO 2012
1.2.3. Xử lý số liệu và đạo đức y học trong nghiên cứu
+ Xử lý số liệu bằng phần mềm EPI-INFO 6.04.
+ Nghiên cứu không vi phạm đạo đức y học.
2. KẾT QUẢ
Bảng 2.1. Liên quan giữa ACR với tuổi, giới tính và thời gian phát hiện bệnh (n=173)
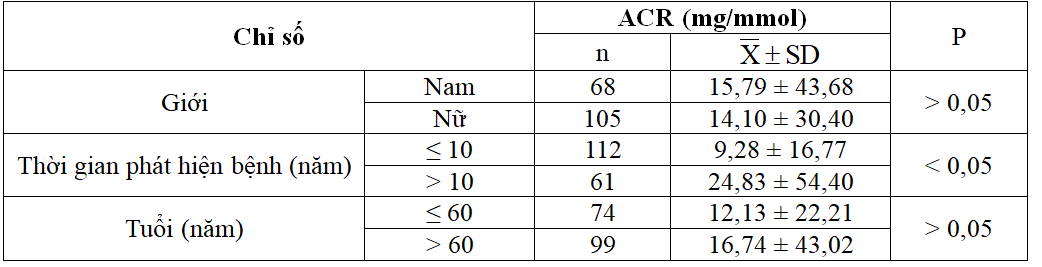
+ Thời gian phát hiện bệnh > 10 năm có ACR cao hơn so với ≤ 10 năm.
+ ACR liên quan không có ý nghĩa với giới và lứa tuổi > 60
Bảng 2.2. Liên quan giữa ACR với biểu hiện lâm sàng (n = 173)
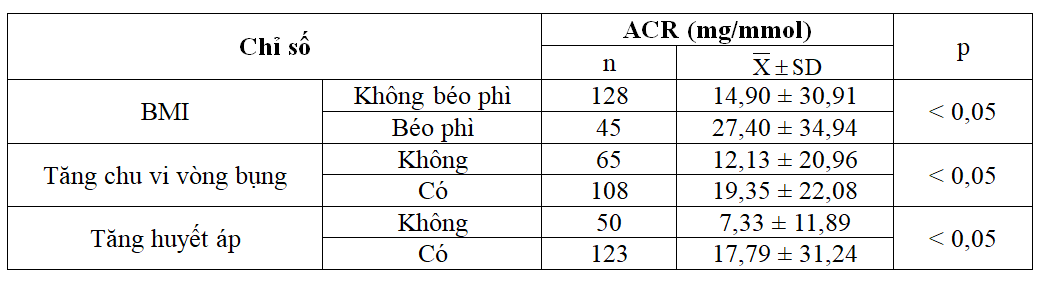
ACR ở bệnh nhân béo phì, tăng chu vi vòng bụng, tăng huyết áp đều cao hơn có ý nghĩa so với không béo, chu vi vòng bụng bình thường và không tăng huyết áp.
Bảng 2.3. Liên quan giữa MLCT với tuổi, giới tính và thời gian phát hiện bệnh (n = 173)
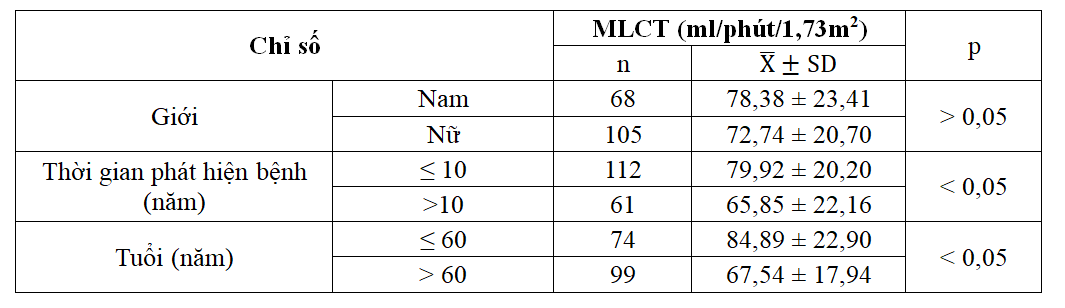
+ MLCT ở bệnh nhân với thời gian phát hiện bệnh > 10 năm, tuổi > 60 thấp hơn có ý nghĩa so với bệnh nhân với thời gian phát hiện bệnh ≤ 10 năm, ≤ 60 tuổi.
+ MLCT liên quan chưa có ý nghĩa với giới.
Bảng 2.4. Liên quan giữa MLCT với biểu hiện lâm sàng (n = 173)
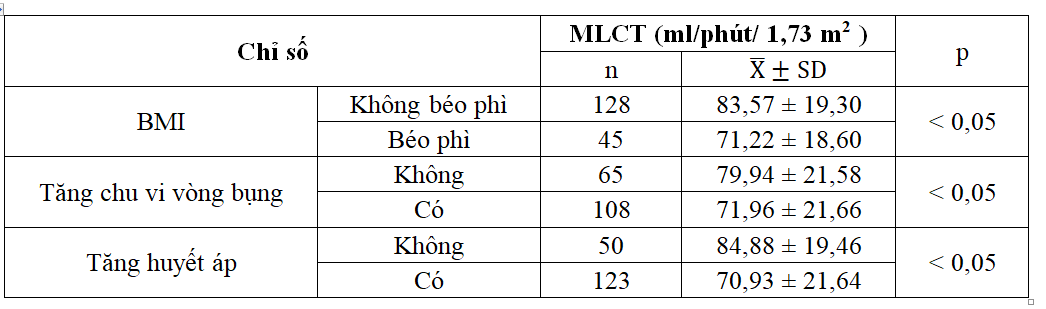
MLCT ở bệnh nhân béo phì, tăng chu vi vòng bụng, tăng huyết áp thấp hơn có ý nghĩa so với bệnh nhân không béo phì, chu vi vòng bụng bình thường, không tăng huyết áp.
Bảng 2.5. Tương quan giữa ACR với một số yếu tố (n=173)
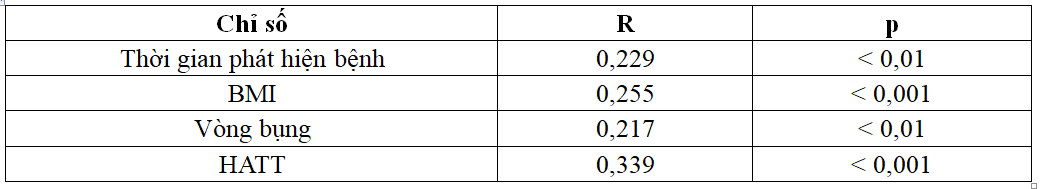
ACR tương quan thuận có ý nghĩa với BMI, chu vi vòng bụng và huyết áp tâm thu
Bảng 2.6. Tương quan giữa MLCT với một số yếu tố (n=173)
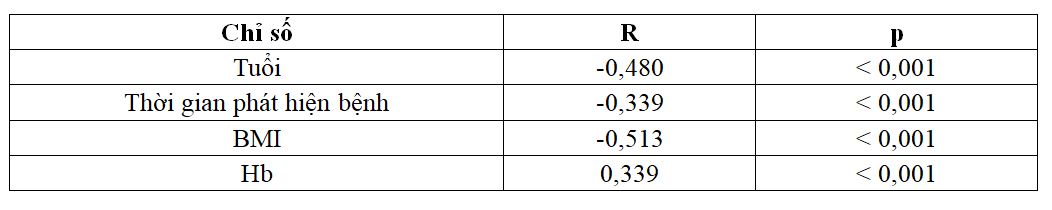
+ MLCT tương quan nghịch có ý nghĩa với tuổi, thời gian phát hiện bệnh, BMI.
+ MLCT tương quan thuận với Hb.
3. BÀN LUẬN
3.1. Liên quan giữa ACR, mức lọc cầu thận với tuổi, giới.
Xem xét ACR theo từng độ tuổi, chúng tôi nhận thấy ACR trung bình ở nhóm > 60 tuổi là 16,74 mg/mmol cao hơn ACR ở nhóm ≤ 60 tuổi là 12,13 mg/mmol nhưng không có sự khác biệt có ý nghĩa thống kê giữa hai nhóm (p > 0,05). Kết quả nghiên cứu của chúng tôi phù hợp với nhiều nghiên cứu khác Hồ Hữu Hóa nghiên cứu 116 BN ĐTĐ typ 2 không có sự khác nhau giữa MAU theo từng độ tuổi, nghiên cứu của Đỗ Quốc Thiên Hương cũng cho thấy tỉ lệ xuất hiện MAU cao dần theo tuổi so với những người 60 – 70 tuổi thì tỉ lệ xuất hiện MAU của những người từ 71 – 80 tuổi là cao gấp 1,11 lần, của những người trên 80 tuổi cao gấp 1,23 lần [1],[4], [9].
Khi xem xét MLCT theo tuổi nghiên cứu của chúng tôi cho thấy MLCT trung bình ở nhóm > 60 tuổi là 67,54 thấp hơn MLCT trung bình ở nhóm ≤ 60 tuổi là 84,89 sự khác biệt này có ý nghĩa thống kê giữa hai nhóm (p < 0,05). Khi tiến hành so sánh tỉ lệ nghiên cứu chúng tôi cho thấy tỉ lệ BN giữa các MLCT với tuổi khác nhau có ý nghĩa thông kê (p < 0,05). Kết quả này giống với nghiên cứu của Nguyễn Thị Kim Hoa, Lê Tuyết Hoa, MLCT thấp nhất ở người cao tuổi [5],[7].
Nghiên cứu của tác giả Hồ Hữu Hóa tỉ lệ MAU (+) ở các BN ĐTĐ nam là 55,6% và ở các BN nữ là 43,4%, không thấy có sự khác biệt có ý nghĩa thống kê về MAU giữa hai giới (p > 0,05) [4]. Nghiên cứu của Đỗ Quốc Thiên Hương, tỉ lệ xuất hiện MAU ở nam giới là 44,8% chỉ bằng 0,82 lần so với nữa giới nhưng sự khác biệt này không có ý nghĩa thống kê (p > 0,05) [1]. Nghiên cứu của Hà Thị Hồng Cẩm cũng cho thấy không có mối liên quan giữa ACR và giới [3].
Trong nghiên cứu của chúng tôi, ACR trung bình ở nam giới là 15,79 mmol/L, nữ giới là 14,10 mmol/L, sự khác biệt này không có ý nghĩa thống kê (p > 0,05). Khi tiến hành so sánh tỉ lệ thì thấy tỉ lệ BN giữa các mức ACR với giới khác nhau không có ý nghĩa thông kê (p > 0,05).
3.2. Liên quan giữa ACR, mức lọc cầu thận với thời gian phát hiện bệnh, chỉ số nhân trắc, huyết áp.
Thời gian phát hiện bệnh > 5 năm có tổn thương thận (46,5%) lớn hơn những trường hợp có thời gian phát hiện < 5 năm( 27,8%). Nguyễn Đức Phát và Hoàng Trung Vinh nghiên cứu 299 BN ĐTĐ typ 2 cũng cho thấy thời gian phát hiện bệnh lớn hơn 5 năm là yếu tố nguy cơ gia tăng có ý nghĩa ở BN ĐTĐ typ 2 [6].Trần Thị Ngọc Thư nghiên cứu 72 BN được chẩn đoán bị ĐTĐ typ 2 khi so sánh GTTB ACR với thời gian bị bệnh cho thấy có mối liên quan giữa ACR và thời gian phát hiện bệnh (p < 0,05) [8] .
Thời gian phát hiện bệnh càng dài thì tỉ lệ tổn thương thận càng cao, mức độ tổn thương thận càng nặng. Khi BN đã tổn thương thận ở giai đoạn protein niệu thì tốc độ tiến triển sang STMT là tương đối nhanh. Ở những bệnh nhân này trung bình mỗi năm MLCT giảm khoảng 10 -12 mL/phút. Nếu BN có protein niệu dương tính với MLCT khoảng 60 mL/phút thì ước chừng sau 5 – 10 năm sẽ xuất hiện STMT giai đoạn cuối. Điều đó giải thích vì sao số lượng BN STMT do ĐTĐ typ 2 phải điều trị bằng các biện pháp thay thế ngày càng gia tăng nhanh chóng, nhất là ở các nước phát triển [10], [11], [12]. Nghiên cứu của Trần Thị Thi cho thấy ở nhóm BN ĐTĐ2 GTTB MAU theo BMI không có sự khác biệt với (p > 0,05). Nghiên cứu của Trần Thị Ngọc Thư cho thấy nhóm BMI ≥ 23 có giá trị trung bình ACR cao hơn nhóm có BMI < 23, sự khác biệt không có ý nghĩa thống kê (p > 0,05) [8]. Nghiên cứu của Dụng Thị Kim Hạnh ghi nhận VB là yếu tố nguy cơ tương quan thận với albumin niệu [2]. Nghiên cứu của Hồ Hữu Hóa cho thấy những trường hợp vòng bụng tăng nguy cơ MAU (+) cao gấp 3,3 lần những trường hợp vòng bụng ở ngưỡng bình thường [4]. Đây chính là yếu tố ảnh hưởng tới những khó khăn trong kiểm soát glucose máu cũng như làm tăng tỉ lệ tăng HA và biến chứng thận ở bệnh nhân ĐTĐ týp 2 ở Việt Nam. Nhận định này của chúng tôi cũng giống như nhiều tác giả trong nước và nước ngoài khác.
Nghiên cứu của Dụng Thị Kim Hạnh cho thấy nguy cơ biến chứng cầu thận ở BN có tăng vòng bụng cao gấp 2,36 lần so với BN không tăng vòng bụng [2]. Béo bụng dẫn đến sự tích tụ quá mức các mô mỡ trong nội tạng. Chính các tế bào mỡ trong nội tạng cơ thể làm thay đổi các chất cytokines trong cơ thể và hậu quả làm tăng tryglyceride và glucose trong máu.
Điều này đồng nghĩa với việc người béo bụng sẽ phải đối mặt với nguy cơ tai biến mạch máu não hay nhồi máu cơ tim và bệnh thận cao gấp 3 lần so với người không có hội chứng chuyển hóa. Nghiên cứu của chúng tôi cho thấy GTTB MLCT ở nhóm có tăng chu vi vòng bụng giảm hơn nhóm không có tăng chu vi vòng bụng. Khi tiến hành so sánh tỉ lệ cho thấy có sự khác biệt có ý nghĩa thống kê (p < 0,05).
Khi xem xét MLCT với THA chúng tôi nhận thấy GTTB MLCT ở nhóm có THA cao hơn nhóm không THA (p < 0,05). So sánh tỉ lệ BN giữa các MLCT với THA thấy có sự khác nhau có ý nghĩa thống kê (p < 0,05). Kết quả này giống với nghiên cứu của Nguyễn Thị Kim Hoa, MLCT ở BN THA thấp hơn nhóm không THA, sự khác nhau này có ý nghĩa thống kê (p < 0,05). Nghiên cứu của Dụng Thị Kim Hạnh cũng ghi nhận nhóm THA có nguy cơ biến chứng cầu thận cao gấp 2,15 lần nhóm không có THA [7].
4. KẾT LUẬN
Khảo sát biểu hiện tổn thương thận dựa vào ACR và MLCT ở 173 BN T2ĐTĐ đã xác định được một số mối liên quan:
+ Tuổi cao, thời gian phát hiện bệnh lâu dài, dư cân, béo phì, tăng huyết áp làm gia tăng ACR và giảm mức lọc cầu thận. Mức lọc cầu thận tương quan thuận với Hb.
+ ACR và mức lọc cầu thận liên quan chưa có ý nghĩa với giới.
TÓM TẮT
Mục tiêu: Tìm hiểu mối liên quan giữa biểu hiện tổn thương thận dựa vào tỷ số albumin/creatinin niệu (ACR) và mức lọc cầu thận (MLCT) với một số thông số ở bệnh nhân đái tháo đường typ 2 (BN T2ĐTĐ). Đối tượng và phương pháp: 173 BN T2ĐTĐ được khảo sát tổn thương thận dựa vào tỷ số albumin/creatinin niệu (ACR) và mức lọc cầu thận (MLCT) theo công thức MDRD. Kết quả: ACR tương quan thuận với thời gian phát hiện bệnh, BMI, chu vi vòng bụng, huyết áp tâm thu. Mức lọc cầu thận tương quan nghịch với tuổi, thời gian phát hiện bệnh, BMI, huyết áp tâm thu; tương quan thuận Hb. Kết luận: Tuổi cao, thời gian phát hiện bệnh lâu dài, dư cân, béo phì, tăng huyết áp làm gia tăng ACR và giảm mức lọc cầu thận.
Từ khóa: đái tháo đường typ 2, bệnh thận do đái tháo đường, tỷ số albumin/creatinin niệu (ACR), mức lọc cầu thận (MLCT).
TÀI LIỆU THAM KHẢO
- Đỗ Quốc Thiên Hương (2014), “Nghiên cứu lâm sàng, cận lâm sàng, biến chứng thận ở bệnh nhân cao tuổi mắc bệnh đái tháo đường typ 2 tại tỉnh Bình Dương”, Luận văn Bác sĩ chuyên khoa cấp II, Học viện Quân Y.
- Dụng Thị Kim Hạnh(2015), Nghiên cứu biến chứng cầu thận ở bệnh nhân đái tháo đường Tuýp 2 mới phát hiện, in Bệnh viện Đa khoa Bình Thạnh.
- Hà Thị Hồng Cẩm, Vũ Thị Thanh Huyền (2015), “Giá trị của chỉ số albumin / creatinin nước tiểu trong theo dõi biến chứng cầu thận ở bệnh nhân đái tháo đường”, Tạp chí nghiên cứu y học, 94(2), 41-48.
- Hồ Hữu Hóa (2009), “Chẩn đoán sớm biến chứng thận bằng xét nghiệm Microalbumin niệu ở bệnh nhân đái tháo đường týp 2 điều trị ngoại trú tại Bệnh viện Đa khoa Trung ương Thái Nguyên”, Luận Văn Thạc sĩ y học, Đại học y Thái Nguyên.
- Lê Tuyết Hoa (2014), “Tỉ lệ giảm độ lọc cầu thận ở người bệnh đái tháo đường typ 2 điều trị ngoại trú tại BV Nguyễn Tri Phương”, Y học TP. Hồ Chí Minh, 18(6), 91-98.
- Nguyễn Đức Phát, Hoàng Trung Vinh (2012), “Tỷ lệ, đặc điểm biến chứng thận ở bệnh nhân đái tháo đường typ 2”, Y học thực hành, 6, 52-54.
- Nguyễn Thị Kim Hoa (2010), “Nghiên cứu mức lọc cầu thận ở bệnh nhân đái tháo đường tại Bệnh viện Trung ương Huế”, Y học thực hành, 1(696), 16-19.
- Trần Thị Ngọc Thư (2013), “Nghiên cứu microalumin niệu và một số yếu tố nguy cơ ở bệnh nhân đái tháo đường typ 2”, binhdinhhospital, available.
- 9. Inker Lesley A, Astor Brad C, Fox Chester H, et al. (2014), “KDOQI US commentary on the 2012 KDIGO clinical practice guideline for the evaluation and management of CKD”, American Journal of Kidney Diseases, 63(5), 713-735.
- 10. Wu AYT, Kong NCT, De Leon FA, et al. (2005), “An alarmingly high prevalence of diabetic nephropathy in Asian type 2 diabetic patients: the MicroAlbuminuria Prevalence (MAP) Study”, Diabetologia, 48(1), 17-26.
- 11. Yuyun Matthew F, Khaw Kay-Tee, Luben Robert, et al. (2004), “Microalbuminuria, cardiovascular risk factors and cardiovascular morbidity in a British population: the EPIC-Norfolk population-based study”, European Journal of Cardiovascular Prevention & Rehabilitation, 11(3), 207-213.
- Retnakaran Ravi, Cull Carole A, Thorne Kerensa I, et al. (2006), “Risk factors for renal dysfunction in type 2 diabetes”, Diabetes, 55(6), 1832-1839.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

