TÌNH HÌNH CHĂM SÓC CHẾ ĐỘ DINH DƯỠNG CHO BỆNH NHI HỘI CHỨNG THẬN HƯ TẠI TRUNG TÂM NHI KHOA BỆNH VIỆN TRUNG ƯƠNG HUẾ NĂM 2013 – 2014
ThS.BS CKII Võ Thị Diệu Hiền*CN.ĐD.Nguyễn Thị Hồng Thắm**
*Khoa Điều Dưỡng Trường Đại học Y Dược Huế
** Sinh viên Điều DưỡngTrường Đại học Y Dược Huế
ABSTRACT
Nephrotic syndrome are manifestations of various glomerular diseases [1], [2], [3], [6]. Early detection, timely treatment, performed relatively light diet and sensible diet can help patients recover sooner, preventing complications and prolong recurrence.Objectives: 1. To find out the rate of the child with nephrotic syndrome having need of education about nutrition. 2. To understand the nursing care of nutrition for nephrotic syndrome patients. Patients and methods: A intervention study in longitudinal follow – up of 40 child with nephrotic syndrome at Hue Pediatrics central, Hue central Hospital from 5/2013 to 3/2014. Results: The result of sutdy reveals the rate of patient having need of education about nutrition in nephrotic syndrome is 100%. The nursing care of nutrition to the child with nephrotic syndrome: As for applying nutrition: limit sodium 100%, high protein 100%, limit lipid and no lipid from animals 100%, drink water follow urine balance 100%. Conclusions: Need to pay more attention to diet care for pediatric patients with nephrotic syndrome.
Keyword: nephrotic syndrome, diet, Vietnam, taking care of nutrition.
Chịu trách nhiệm chính: Võ Thị Diệu Hiền
Ngày nhận bài: 13.11.2016
Ngày phản biện khoa học: 26.11.2016
Ngày duyệt bài: 1.12.2016
1. ĐẶT VẤN ĐỀ
Hội chứng thận hư là biểu hiện của các bệnh lý cầu thận khác nhau [1], [2], [3], [6]. Hội chứng thận hư hiện vẫn chưa có phương thức điều trị triệt để, hay tái phát, còn để lại di chứng về nhiều mặt: sức khỏe, tinh thần, kinh tế,… cho bệnh nhi và gia đình. Việc phát hiện sớm, điều trị kịp thời, thực hiện chế độ ăn nhạt tương đối và chế độ dinh dưỡng hợp lý có thể giúp bệnh nhi hồi phục sớm, phòng tránh các biến chứng và kéo dài thời gian tái phát. Trong điều kiện kinh tế đang phát triển, dân trí nước ta chưa cao, trang thiết bị và nhân viên y tế chưa hoàn thiện thì việc điều trị và chăm sóc bệnh nhi viêm cầu thận cấp và hội chứng thận hư còn là một vấn đề khó khăn để đem lại sức khỏe tốt nhất cho trẻ em. Đặc biệt vấn đề chăm sóc chế độ ăn chưa được chú trọng đúng mức [2]. Xuất phát từ đó chúng tôi tiến hành nghiên cứu đề tài“Nghiên cứu tình hình chăm sóc chế độ dinh dưỡng cho bệnh nhi hội chứng thận hư tại Trung tâm Nhi khoa Bệnh viện Trung Ương Huế năm 2013 – 2014”với mục tiêu:
1.Tìm hiểu tỷ lệ bệnh nhi có nhu cầu được hướng dẫn chế độ ăn trong bệnh lý hội chứng thận hư.
2.Tìm hiểu tình hình chăm sóc chế độ ăn cho bệnh nhi hội chứng thận hư.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
2.1.1. Đối tượng nghiên cứu
40 bệnh nhi bị HCTHTP đơn thuần đang điều trị tại phòng thận – tiết niệu, Trung tâm Nhi khoa, Bệnh viện Trung Uơng Huế từ tháng 5/2013 đến tháng 3/2014.
2.1.2. Tiêu chuẩn chọn bệnh: Bệnh nhi được chẩn đoán hội chứng thận hư[1]
2.1.3. Tiêu chuẩn loại trừ
– Bệnh VCTC kết hợp HCTH
– Bệnh nhi và gia đình không hợp tác
2.2. Phương pháp nghiên cứu
2.2.1. Thiết kế nghiên cứu
Nghiên cứu với phương pháp can thiệp theo dõi dọc
2.2.2. Xử lý số liệu
Xử lí số liệu bằng phần mềm Medcalc, Excel.
3.KẾT QUẢ
3.1.Tỷ lệ bệnh nhi có nhu cầu được hướng dẫn chăm sóc chế độ ăn
Bảng 3.1. Nhu cầu được hướng dẫn chế độ ăn của bệnh nhi hội chứng thận hư
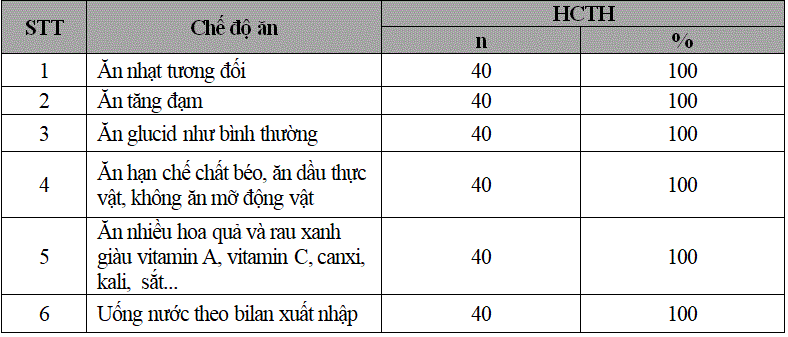
100% bệnh nhi HCTH có nhu cầu được hướng dẫn chăm sóc về các chế độ ăn nhạt tương đối, ăn tang đạm và ăn nhiều hoa quả giàu vitamin A, vitamin C, canxi, kali, sắt…,
3.2.Tìm hiểu tình hình chăm sóc chế độ ăn cho bệnh nhi
Bảng 3.2.Tình hình chăm sóc chế độ ăn cho bệnh nhi hội chứng thận hư
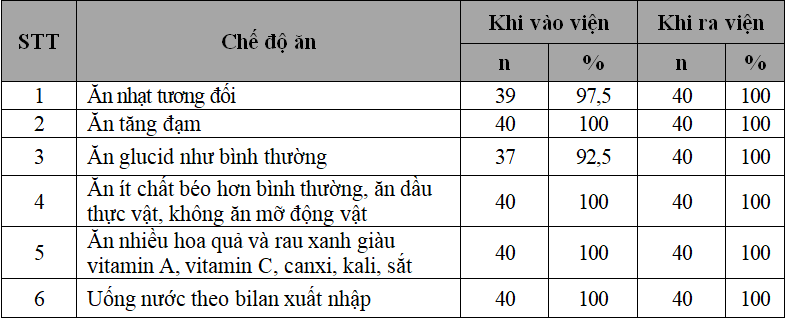
– Khi vào viện 97,5% bệnh nhi HCTH ăn nhạt tương đối, 100% bệnh nhi ăn tăng đạm, ăn ít chất béo hơn bình thường, ăn dầu thực vật, không ăn mỡ động vật và uống nước theo bilan xuất nhập, 92,5% bệnh nhi ăn glucid như bình thường.
– Khi ra viện, 100% bệnh nhi thực hiện đúng các chế độ ăn trên.
Bảng 3.3.Tình hình thay đổi mức độ phù của bệnh nhi khi vào viện và khi ra viện
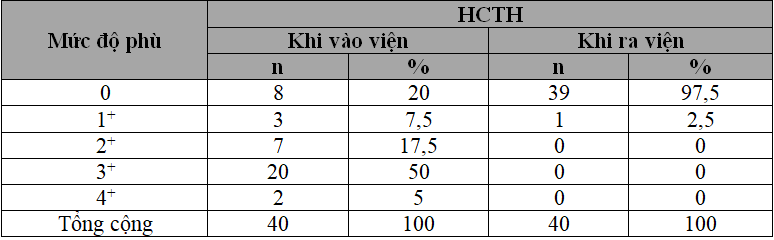
Khi vào viện, 80% bệnh nhi có phù trong đó đa số là mức độ phù nặng (chiếm 50%). Khi ra viện có 39/40 bệnh nhi HCTH không có phù chiếm tỷ lệ 97,5%.
Bảng 3.4. Tình hình thay đổi số lượng nước tiểu của bệnh nhi
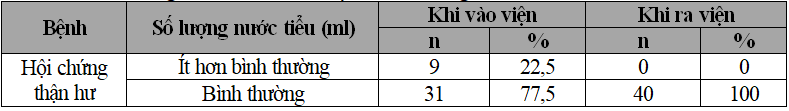
Khi vào viện, 77,5% bệnh nhi HCTH có lượng nước tiểu bình thường. Khi ra viện, 100% bệnh nhi HCTH có lượng nước tiểu bình thường.
Bảng 3.5. Tình hình thay đổi màu sắc nước tiểu của bệnh nhi
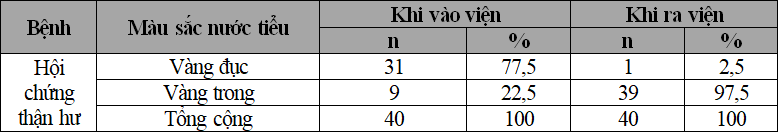
Khi ra viện, 97,5% bệnh nhi HCTH có nước tiểu vàng trong.
Bảng 3.6 Tình hình xảy ra biến chứng của bệnh nhi hội chứng thận hư
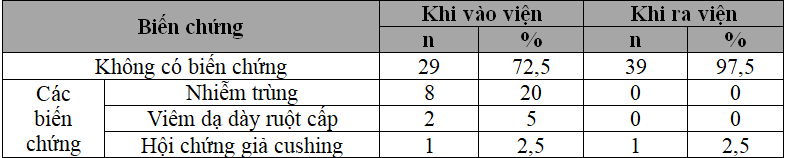
– Khi vào viện, 5% bệnh nhi HCTH có biến chứng viêm dạ dày ruột cấp, 2,5% bệnh nhi có hội chứng giả cushing.
– Khi ra viện, 97,5% bệnh nhi HCTH không có biến chứng, 2,5% bệnh nhi có hội chứng giả cushing.
3.5.Tình hình thay đổikết quả cận lâm sàng
Bảng 3.7.Tình hình xét nghiệm cận lâm sàng ở bệnh nhi hội chứng thận hư
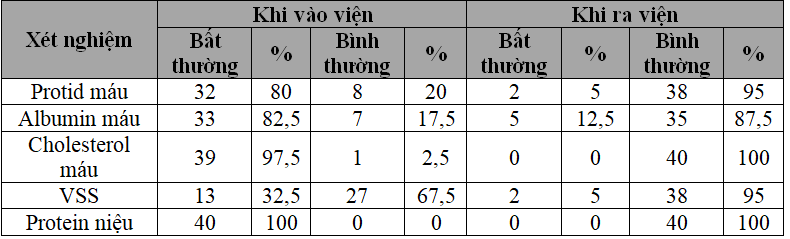
Khi ra viện, 95% bệnh nhi HCTH có protid máu bình thường, 87,5% bệnh nhi có albumin máu bình thường, 100% bệnh nhi có cholesterol máu bình thường, 95% bệnh nhi có VSS bình thường, 100 bệnh nhi có protein niệu bình thường.
4. BÀN LUẬN
4.1. Tỷ lệ bệnh nhi có nhu cầu được hướng dẫn chế độ ăn
Kết quả nghiên cứu cho thấy trong 40 bệnh nhi HCTH thì 100% bệnh nhi HCTH có nhu cầu chăm sóc chế độ ăn. Điều này nói lên bệnh nhi và gia đình đều nhận thức được vai trò của ăn trong bệnh lý hội chứng thận hư. Nhiệm vụ của người điều dưỡng là đáp ứng nhu cầu đó.
4.2.Tình hình chăm sóc chế độ ăn cho bệnh nhi hội chứng thận hư
Khi vào viện có 39/40 bệnh nhi HCTH chiếm 97,5% ăn nhạt tương đối sau khi được hướng dẫn chế độ ăn và có 1 bệnh nhi chiếm 2,5% ăn bình thường. Điều này là do trẻ có thói quen ăn mặn trước đó và bị HCTH lần đầu nên trẻ khó chấp nhận việc thay đổi chế độ dinh dưỡng trong thời gian đầu, trẻ giấu người nhà và nhân viên y tế ăn mặn như bình thường. Số bệnh nhi HCTH ăn glucid như bình thường là 92,5%, có 7,5% bệnh nhi ăn glucid ít hơn bình thường do trẻ mệt mỏi nhiều, ăn uống kém khi vào viện.
Kết quả trên của chúng tôi tương tự nghiên cứu của Nguyễn Thị Minh Thành [5]: 31/35 bệnh nhi chiếm 88,57% ăn nhạt tương đối khi vào viện.
100% bệnh nhi ăn đúng theo các chế độ ăn khác mà điều dưỡng viên tư vấn khi vào viện và 100% bệnh nhi ăn đúng theo hướng dẫn khi ra viện. Kết quả này cũng tương tự như nghiên cứu của Nguyễn Thị Minh Thành [5]: 100% bệnh nhi ăn nhạt tương đối khi ra viện. Có được kết quả này là do bệnh nhi và người nhà được giáo dục tốt về dinh dưỡng và có sự hỗ trợ của các tổ chức từ thiện cho các gia đình bệnh nhi khó khăn.
– Kết quả lâm sàng
Trong 40 bệnh nhi HCTH khi vào viện, 80% bệnh nhi có phù trong đó đa số là mức độ phù nặng (chiếm 50%). Khi ra viện có 39/40 bệnh nhi HCTH không có phù chiếm tỷ lệ 97,5%.
Kết quả nghiên cứu của chúng tôi cũng tương tự như của Hồ Viết Hiếu (2005) [3], của Nguyễn Thị Anh Phương (2009) [4]: 100% bệnh nhi HCTH khi vào viện đều có phù.
Có được kết quả này là do bệnh nhi đáp ứng với điều trị, tuân thủ chế độ ăn nhạt, chế độ dinh dưỡng, chế độ uống nước, chế độ vận động, sự chăm sóc chu đáo và tận tình của người nhà và nhân viên y tế.
Khi vào viện có 31/40 bệnh nhi chiếm 77,5% có lượng nước tiểu bình thường, 9/40 bệnh nhi chiếm 22,5% có lượng nước tiểu ít hơn bình thường. Khi ra viện có 40/40 bệnh nhi chiếm 100% có lượng nước tiểu bình thường. Số lượng nước tiểu tăng lên là nhờ vào bệnh nhi giảm phù, đáp ứng với điều trị và chăm sóc chế độ ăn.
Kết quả của chúng tôi cũng tương tự nghiên cứu của Nguyễn Thị Minh Thành [5]: 34/35 bệnh nhi HCTH chiếm 97,14% có lượng nước tiểu bình thường khi ra viện.
Khi vào viện, số bệnh nhi có nước tiểu vàng đục là 31/40, chiếm 77,5%. Số bệnh nhi có nước tiểu vàng trong 9/40, chiếm 22,5%. Đến khi ra viện, số bệnh nhi có nước tiểu vàng đục là 1/40, chiếm 2,5%, bệnh nhi có nước tiểu vàng trong gồm 39/40, chiếm 97,5%.
Điều này cũng phù hợp với nghiên cứu của Donna L. Wong [7].
Có được kết quả như trên là nhờ vào quá trình chăm sóc chế độ ăn hợp lý của gia đình và của nhân viên y tế.
– Tình hình biến chứng của bệnh nhi HCTH.
Khi vào viện, bệnh nhi chưa có biến chứng gì gồm 29/40 chiếm 72,5%, bệnh nhi đã có biến chứng chiếm 27,5%, trong đó biến chứng nhiễm trùng có 8/40 bệnh nhi chiếm tỷ lệ 20%, viêm dạ dày ruột cấp gồm 2/40 bệnh nhi chiếm 5%, hội chứng giả cushing có 1/40 bệnh nhi, chiếm 2,5%.
Khi ra viện, bệnh nhi HCTH không có biến chứng chiếm tỷ lệ cao 97,5%, có 2,5% bệnh nhi có hội chứng giả cushing.
Bệnh nhi được chăm sóc tốt về mặt dinh dưỡng, tư vấn và dự phòng tốt các biến chứng nên đã giảm được khá lớn biến chứng xảy ra, đặc biệt là giảm các biến chứng nặng cho bệnh nhi.
– Kết quả cận lâm sàng
- Khi ra viện có sự tốt lên về kết quả cận lâm sàng:
+ Khi vào viện có 80% bệnh nhi có protid máu bất thường, khi ra viện 95% bệnh nhi có protid máu bình thường.
+ Khi vào viện có 82,5% bệnh nhi có albumin máu bất thường, khi ra viện có 87,5% bệnh nhi có albumin máu bình thường.
+ Khi vào viện, 97,5% bệnh nhi có cholesterol máu bất thường, khi ra viện không có bệnh nhi nào có cholesterol máu bất thường.
+ 32,5% bệnh nhi có VSS tăng khi vào viện, 95% bệnh nhi có VSS bình thường khi ra viện.
+ 100% bệnh nhi có protein niệu dương tính khi vào viện, 100% bệnh nhi có protein niệu âm tính khi ra viện.
Kết quả này cũng tương tự như kết quả nghiên cứu của Hồ Viết Hiếu [3], Nguyễn Thị Anh Phương [4].
Có được kết quả tốt này là do bệnh nhi đáp ứng với điều trị và chăm sóc của điều dưỡng, đặc biệt là chăm sóc chế độ ăn.
5. KẾT LUẬN
–100% bệnh nhi HCTH có nhu cầu hướng dẫn chăm sóc chế độ ăn
– Tình hình chăm sóc chế độ ăn cho bệnh nhi hội chứng thận hư
+ Khi vào viện Khi vào viện 97,5% bệnh nhi HCTH ăn nhạt tương đối, 100% bệnh nhi ăn tăng đạm, ăn ít chất béo hơn bình thường, ăn dầu thực vật, không ăn mỡ động vật và uống nước theo bilan xuất nhập, 92,5% bệnh nhi ăn glucid như bình thường
+Khi ra viện 100% bệnh nhi ăn đúng theo hướng dẫn.
6. KIẾN NGHỊ
- Giáo dục về chế độ dinh dưỡng trong bệnh HCTH cho gia đình và bệnh nhi khi vào viện và ra viện
- Giáo dục về nguyên nhân gây bệnh, các biện pháp phòng ngừa các biến chứng
TÓM TẮT
Hội chứng thận hư (HCTH) là biểu hiện của các bệnh lý cầu thận khác nhau [1], [2], [3], [6]. Việc phát hiện sớm, điều trị kịp thời, thực hiện chế độ ăn nhạt tương đối, chế độ dinh dưỡng hợp lý có thể giúp bệnh nhi hồi phục sớm, phòng tránh các biến chứng. Mục tiêu: 1.Tìm hiểu tỷ lệ bệnh nhi có nhu cầu được hướng dẫn chế độ ăn trong bệnh lý hội chứng thận hư. 2.Tìm hiểu tình hình chăm sóc chế độ ăn cho bệnh nhi hội chứng thận hư. Đối tượng và phương pháp nghiên cứu: phương pháp can thiệp theo dõi dọc gồm 40 bệnh nhi HCTH tại Trung tâm Nhi khoa BV TW Huế từ tháng 5/2013 đến tháng 3/2014. Kết quả: Tỷ lệ bệnh nhi có nhu cầu được hướng dẫn chế độ ăn trong bệnh lý HCTH 100%. Tình hình chăm sóc chế độ ăn cho bệnh nhi HCTH: thực hiện chế độ ăn: ăn nhạt tương đối 100%, ăn tăng đạm 100%, ăn giảm chất béo không ăn mỡ động vật 100%, uống nước theo bilan xuất nhập 100%. Kết luận: Cần chú trọng hơn nữa việc chăm sóc chế độ ăn cho bệnh nhi HCTH
Từ khóa: hội chứng thận hư, chế độ ăn, Việt Nam, chăm sóc chế độ ăn
TÀI LIỆU THAM KHẢO
- Lê Văn An, Nguyễn Thị Anh Phương (2011), ” Chăm sóc một số bệnh thận thường gặp ở trẻ em”, Điều Dưỡng Nhi khoa, NXB ĐH Huế tr 197 -211.
- Hà Phan Hải An, Nguyễn Ngọc Sáng (2007), “ Hội chứng thận hư tiên phát ở trẻ em”, Hội chứng thận hư tiên phát ở người lớn và trẻ em, tr 63 – 66, 107 – 123.
- Hồ Viết Hiếu (2005), “Nghiên cứu hiệu quả điều trị “statins” trong rối loạn lipid máu ở HCTH tiên phát ở trẻ em”, Đề tài nghiên cứu khoa học cấp Bộ, Bộ Giáo dục và Đào tạo, mã số B2005 – 10 – 05.
- Nguyễn Thị Anh Phương (2009), “Nghiên cứu hiệu quả điều trị của Atorvastatin trong rối loạn Lipid máu ở bệnh nhi HCTH tiên phát đơn thuần”, Luận văn thạc sĩ y học, trường Đại học Y dược Huế.
- Nguyễn Thị Minh Thành (2010), “Nghiên cứu bước đầu về chăm sóc bệnh nhi hội chứng thận hư tại khoa Nhi Bệnh viện Trung Ương Huế năm 2009 – 2010”, Luận văn tốt nghiệp cử nhân điều dưỡng, trường Đại học Y Dược Huế.
- Brooker C., Nicol M. (2003), Nursing patient with urinary disorders, pp 685 – 695.
7. Donna L.W. (1999), “The child with renal dysfunction”, Whaley and Wong’s nursing care of infant and children,pp. 1398 – 1399
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam