VAI TRÒ CỦA CÁC YẾU TỐ NGUY TỐ NGUY TỐ NGUY CƠ KHÔNG TRUYỀN THỐNG TRONG DỰ BÁO BIẾN CỐ TIM MẠCH Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG TYPE 2 CÓ TĂNG HUYẾT ÁP
Trần Thị Trúc Linh, TS. Lê Văn Truyền, GS.TS. Nguyễn Hải Thủy*
Đại học Y Dược Cần Thơ.*Trường Đại Học Y Dược Huế
ABSTRACT
Role of Non-traditional risk factors for predicting cardiovascular events in type 2 diabetic patients with hypertension.
Objectives: This studyinvestigates the role of non-traditional risk factors for predicting the cardiovascular events and mortality in type 2 diabetic patients with hypertension. Patients and Methods: Longitudinal prospective study during 12 months in 56 type 2 diabetic patients with hypertension .Results: The cardiovascular events and mortality was 14 cases (30,36%) in which 8 cases of cardiovascular events and 9 cases of overall deaths. In the group with cardiovascular events, the HbA1C, NT-proBNP and carotid plaque were the independent cardiovascular risk factors with OR were 6.3; 10.65; 8.62, respectively
(p< 0.05). The cut off of HbA1C was 8.8% and NT-proBNP 136.1 pg/ml for predicting the cardiovascular events in type 2 diabetic patients with hypertension, p< 0.05. In the mortality group, the UACR was 5.17 mg/mmol and NT-proBNP was 245.75 pg/ml for predicting the mortality in these patients (p<0.05).Conclusions: During 12 months, the NT-proBNP, HbA1C were non traditional risk factors for predicting cardiovascular events and the UACR, NT-proBNP for predicting the mortality in type 2 diabetic patients with hypertension.
Chịu trách nhiệm chính: Trần Thị Trúc Linh
Ngày nhận bài: 10.6.2016
Ngày phản biện khoa học: 25.6.2016
Ngày duyệt bài: 1.7.2016
I. ĐẶT VẤN ĐỀ
Bệnh đái tháo đường cùng với những biến chứng của nó mà trong đó phổ biến nhất là biến chứng tim mạch đã, đang và sẽ là gánh năng cho nền kinh tế, xã hội của cả thế giới và mỗi quốc gia.
Bệnh nhân ĐTĐ có nguy cơ tử vong và biến cố tim mạch cao hơn nhiều so với các đối tượng khác. Thật vậy, đã có khá nhiều nghiên cứu với thời gian theo dõi kéo dài, trên số lượng lớn bệnh nhân ĐTĐ như nghiên cứu RICARHD, LIFE, STENO-2, IDNTđã ghi nhận nguy cơ mắc bệnh tim mạch cũng như tỷ lệ tử vong trên đối tượng này cao gấp 2-3 lần. Mặc dù, các yếu tố nguy cơ tim mạch không truyền thống vẫn đã và đang là mục tiêu hàng đầu trong điều trị, nhưng cũng không thể giải thích được tỷ lệ và nguy cơ biến cố tim mạch gia tăng trên bệnh nhân ĐTĐ.
Chính vì thế, trong những năm gần đây, các nhà khoa học đã tiến hành tìm hiểu về các yếu tố nguy cơ tim mạch không truyền thống trên các đối tượng cao như ĐTĐ, THA, HCCH. Với mong muốn đánh giá vai trò dự báo biến cố tim mạch của các YTNC không truyền thống ở bệnh nhân ĐTĐ type 2, chúng tôi tiến hành đề tài này với mục tiêu: Khảo sát vai trò dự báo biến cố tim mạch và tử vong của một số yếu tố nguy cơ không truyền thống trên bệnh nhân đái tháo đường type 2 có THA.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CƯU
2.1. Đối tượng: 56 bệnh nhân được chẩn đoán là ĐTĐ type 2 có THA theo ADA 2009 nhập viện ĐKTW Cần Thơ và được theo dõi điều trị từ tháng 10/2012 đến tháng 10/2013.
Tiêu chuẩn loại trừ: đái tháo đường type 1 và các type khác, suy tim, suy thận, bệnh lý cấp tính nghiêm trọng (shock nhiễm trùng, bỏng, hội chứng suy hô hấp), tiền sử chẩn đoán suy tim do bệnh lý tim mạch khác như thiếu máu cơ tim, bệnh van tim…
2.2 Phương pháp nghiên cứu: mô tả cắt ngang, tiến cứu.
2.2.1 Thu thập số liệu:
Bệnh nhân ĐTĐ type 2 có THA nhập viện được khám lâm sàng thu thập những chỉ số năm sinh, giới tính, năm chẩn đoán ĐTĐ, năm chẩn đoán THA, BMI, Vòng eo, hút thuốc lá. Bệnh nhân được thực hiện các xét nghiệm sinh hóa: bilan lipid máu, CRPhs, Microalbumin niệu, NT-proBNP, Siêu âm tim. Theo dõi, giáo dục, điều chỉnh chế độ điều trị và đánh giá lại thời gian trung bình > 12 tháng.
III. KẾT QUẢ VÀ BÀN LUẬN
3.1. Đặc điểm của nhóm có và không có biến cố tim mạch và tử vong tại thời điểm ban đầu
Bảng 3.1: Đặc điểm lâm sàng ban đầu của đối tượng nghiên cứu
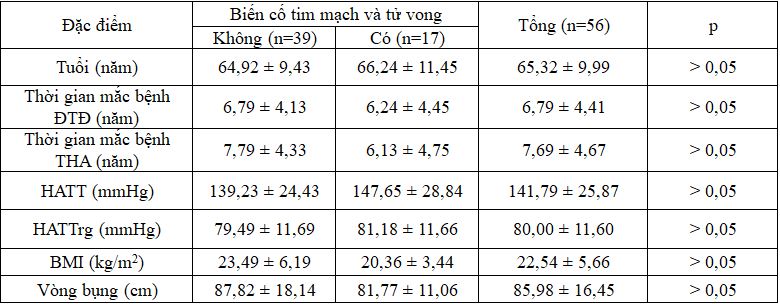
Không có sự khác biệt về đặc điểm chung gồm tuổi, thời gian mắc bệnh đái tháo đường, thời giam mắc bệnh tăng huyết áp, huyết áp tâm thu, huyết áp tâm trương, BMI, vòng bụng của hai nhóm có và không có biến cố tim mạch tử vong, với p > 0,05.
Bảng 3.2: Đặc điểm cận lâm sàng ban đầu của đối tượng nghiên cứu
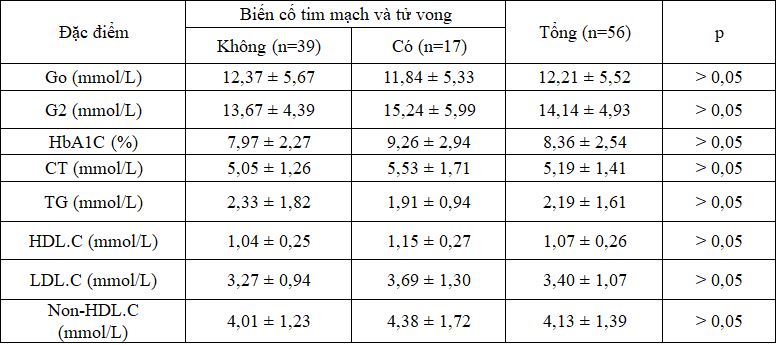
Sự khác biệt về đặc điểm cận lâm sàng gồm glucose đói, glucose sau ăn, HbA1C, Cholesterol toàn phần, Triglyceride, HDL.C, LDL.C, Non-HDL.C giữa hai nhóm có và không có biến cố tim mạch tử vong không có ý nghĩa thống kê, với p > 0,05.
Bảng 3.3: Đặc điểm ban đầu một số yếu tố nguy cơ tim mạch không truyền thống
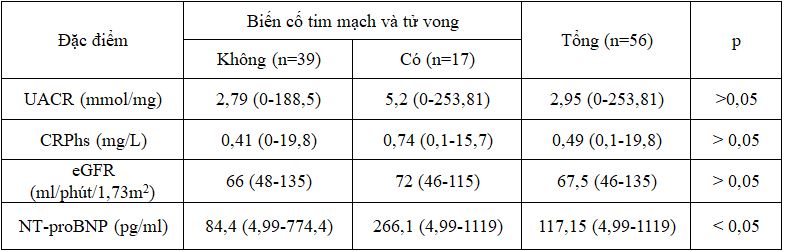
Khác biệt về giá trị trung vị của UACR, CRPhs, eGFR giữa hai nhóm có và không có biến cố tim mạch tử vong, không có ý nghĩa thống kê với p > 0,05.
Có sự khác biệt có ý nghĩa thống kê về gia strị trung vị của nồng độ NT-proBNP giữa hai nhóm có và không có biến cố tim mạch tử vong, với p < 0,05.
Bảng 3.4. Phân bố tỷ lệ biến cố tim mạch và tử vong
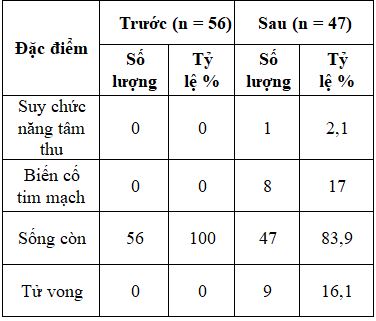
Có 17% trường hợp có biến cố tim mạch mới xảy ra và 16,1% trường hợp tử vong sau thời gian theo dõi ngắn hạn 12 tháng.
3.2. Đặc điểm khác biệt giữa hai nhóm bệnh nhân có và không có biến cố tim mạch, hai nhóm có và không có tử vong sau thời gian theo dõi 12 tháng
Bảng 3.5: Đặc điểm khác biệt giữa nhóm có và không có biến cố tim mạch
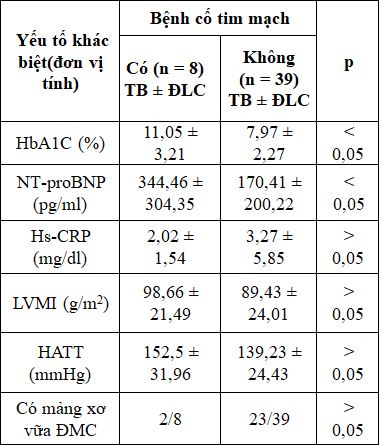
Giá trị trung bình của HbA1C, trung vị của NT-proBNP khác biệt có ý nghĩa thống kê giữa nhóm có và không có biến cố tim mạch, p < 0,05.
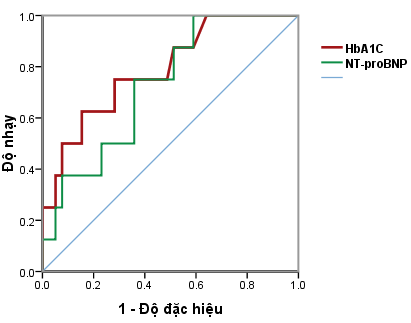
Đồ thị 3.1. Đường cong ROC của HbA1C, NT-proBNP dự đoán biến cố tim mạch
Bảng 3.6. Phân tích đa biến yếu tố nguy cơ của biến cố tim mạch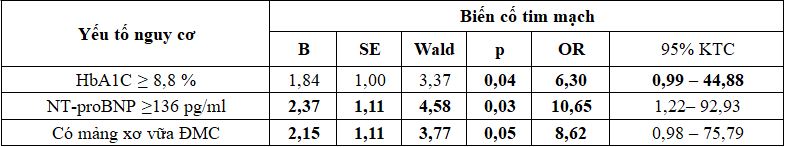
Phân tích hồi quy logistic đa biến, HbA1C, NT-proBNP và mảng xơ vữa ĐMC là YTNC độc lập với các chỉ số mục tiêu khác của biến cố tim mạch, với p < 0,05.
Bảng 3.7. Đặc điểm khác biệt giữa nhóm tử vong và sống còn
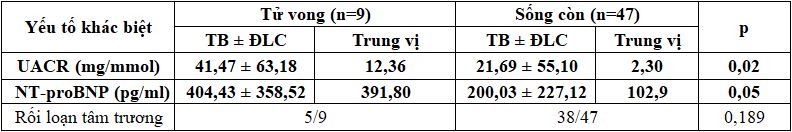
Giá trị trung bình của HbA1C, trung vị của NT-proBNP khác biệt có ý nghĩa thống kê giữa nhóm tử vong và nhóm sống còn, p < 0,05.
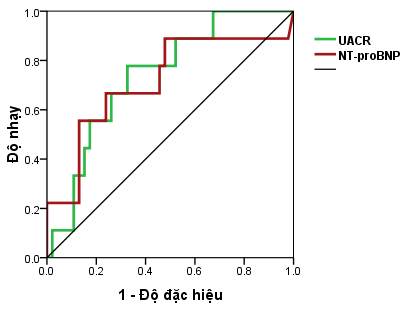
Đồ thị 3.2: Đường cong ROC của UACR trong dự báo tử vong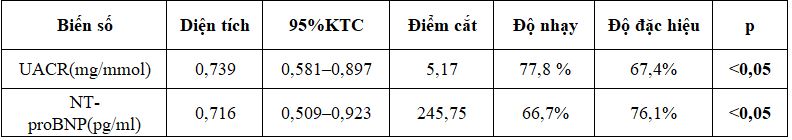
IV. BÀN LUẬN
4.1. Đặc điểm của nhóm có và không có biến cố tim mạch và tử vong tại thời điểm ban đầu
Qua thời gian theo dõi 12 tháng, chúng tôi tiến hành đánh giá ngẫu nhiên lại trên 56 đối tượng ghi nhận, có 9 trường hợp tử vong do tất cả các nguyên nhân chiếm tỷ lệ 16,1%. Một số trường hợp có triệu chứng và được điều trị nhồi máu cơ tim, tuy nhiên một số trường hợp không có biểu hiện lâm sàng, có 17% trường hợp có rối loạn vận động vùng mới xuất hiện, 2,1% có suy chức năng tâm thu mới xảy ra.
So sánh trước và sau thời gian theo dõi, chúng tôi ghi nhận có 21 trường hợp chiếm 45% có tổn thương tim mạch mới xảy ra bao gồm bất thường hình thái mới, bất thường chức năng tâm thu, tâm trương mới, và rối loạn vận động mới phát hiện qua siêu âm. Tiến hành phân tích hồi quy logistic đa biến cho thấy sự thay đổi nồng độ Triglycerid là yếu tố ảnh hưởng độc lập với các chỉ số mục tiêu khác trên tổn thương tim mạch mới với hệ số OR là 1,8, p<0,05.
Tương tự, nghiên cứu DYDA qua thời gian 24 tháng theo dõi, có 83 trong 173 bệnh nhân có rối loạn chức năng tâm trương mới phát hiện chiếm 47,98% nhưng không có dấu chỉ điểm sinh học nào dự báo tình trạng này [80].
Nghiên cứu Steno 2 qua thời gian can thiệp đa yếu tố kéo dài trung bình 7,8 năm, kết quả có 24 bệnh nhân chiếm 30% tử vong trong nhóm can thiệp tích cực so với 40 bệnh nhân chiếm 50% tử vong trong nhóm can thiệp thông thường. Kết quả này cho thấy gánh nặng bệnh tật và tử vong do tim mạch trên bệnh nhân ĐTĐ và THA quá lớn, vì thế các nhà tim mạch và nội tiết đã không ngừng nghiên cứu các thang điểm đánh giá nguy cơ tim mạch cho bệnh nhân ĐTĐ hay những khuyến cáo điều trị tích cực tối ưu, kiểm soát đa phương diện, đa yếu tố nhằm phòng ngừa, hạn chế sự tiến triển tổn thương cơ quan đích. Sau thời gian hướng dẫn, cung cấp kiến thức, tư vấn cho bệnh nhân, đánh giá ngẫu nhiên sau 12 tháng, chúng tôi ghi nhận những tổn thương tim mạch mới chưa biểu hiện lâm sàng gia tăng đáng kể bao gồm các tổn thương tim mạch mới xuất hiện so với ban đầu về hình thái, chức năng tâm trương thất trái, bệnh cơ tim thiếu máu cục bộ im lặng có rối loạn vận động vùng mới xuất hiện trên siêu âm tim, dầy IMT động mạch cảnh mới, tai biến mạch máu não và tiểu đạm mới so với ban đầu.
4.2. Đặc điểm khác biệt giữa hai nhóm bệnh nhân có và không có biến cố tim mạch, hai nhóm có vàkhông có tử vong sau thời gian theo dõi 12 tháng
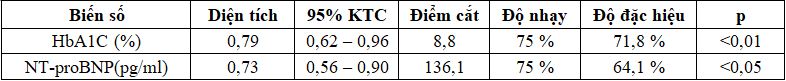
Rối loạn vận động vùng mới, suy tim tâm thu, nhồi máu cơ tim mới, tai biến mạch máu não, suy thận mới xuất hiện chiếm 17%, có khác biệt so với ban đầu với p < 0,0001. Giá trị trung bình của HbA1C, trung vị của NT-proBNP khác biệt có ý nghĩa thống kê giữa nhóm có và không có rối loạn vận động vùng, p < 0,05. Nồng độ HbA1C 8,8%, có nguy cơ bệnh tim thiếu máu cục bộ với diện tích dưới đường cong là 0,79 (95% KTC: 0,62 – 0,96;
p <0,01), độ nhạy 75%, độ đặc hiệu 71,8%. Nồng độ NT-proBNP là 136,1 pg/ml có khả năng dự đoán bệnh tim thiếu máu cục bộ với diện tích dưới đường cong là 0,73 (95% KTC: 0,56 – 0,90; p <0,05), độ nhạy 75%, độ đặc hiệu 64,1%.
Phân tích hồi quy logistic đa biến, HbA1C, NT-proBNP và mảng xơ vữa ĐMC là yếu tố nguy cơ độc lập với các chỉ số mục tiêu khác của bệnh tim thiếu máu cục bộ, với p < 0,05.
Bên cạnh đó, có 16,1% trường hợp tử vong chung do mọi nguyên nhânsau thời gian theo dõi đánh giá lại sau 12 tháng. Có sự khác biệt có ý nghĩa thống kê của giá trị trung vị UACR, NT-proBNP giữa hai nhóm tử vong và sống còn với p < 0,05. Nồng độ UACR > 5,17 mg/mmol có khả năng dự báo nguy cơ tử vong với diện tích dưới đường cong là 0,739 (95% KTC: 0,581 – 0,897; p <0,05), độ nhạy 77,8%, độ đặc hiệu 67,4%. Nồng độ NT-proBNP là 245,75 pg/ml có khả năng dự báo nguy cơ tử vong với diện tích dưới đường cong là 0,716 (95% KTC: 0,509– 0,923; p <0,05), độ nhạy 66,7%, độ đặc hiệu 76,1%. Phân tích hồi quy logistic đa biến, yếu tố nguy cơ tử vong độc lập trên bệnh nhân ĐTĐ týp 2 có THA là UACR, rối loạn tâm trương và NT-proBNP, với p < 0,05.Nghiên cứu DYDA, phân tích hồi qui logistic đa biến, trong số các dấu chỉ điểm sinh học mới như NT-proBNP, UACR, các thông số siêu âm tim, chỉ có trung bình HbA1C 6,7% là yếu tố tiên đoán độc lập cho kết cục tử vong do tất cả các nguyên nhân hay nhập viện với OR là 1,3 (95% KTC: 1,05 – 1,62; p=0,02).
V. KẾT LUẬN
– Nồng độ HbA1C và NT-proBNP có khả năng dự đoán biến cố tim mạch trên bệnh nhân đái tháo đường týp 2 có tăng huyết áp sau thời gian theo dõi trung bình khoảng 12 tháng.
– Nồng độ UACR và NT-proBNP khả năng dự đoán nguy cơ tử vong trên bệnh nhân đái tháo đường týp 2 có tăng huyết áp sau thời giantheo dõi trung bình khoảng
12 tháng.
TÓM TẮT
Mục tiêu:Khảo sát vai trò dự báo biến cố tim mạch và tử vong của một số yếu tố nguy cơ không truyền thống trên bệnh nhân đái tháo đường type 2 có THA.Đối tượng và phương pháp nghiên cứu: 56 bệnh nhân ĐTĐ týp 2 có THA được theo dõi 12 tháng với các YTNC không truyền thống. Kết quả: Qua theo dõi 12 tháng trên bệnh nhân ĐTĐ típ 2 có THA, thu được: 17 cas xảy ra biến cố tim mạch và tử vong chiếm 30,36%, trong đó có 8 cas biến cố tim mạch và 9 cas tử vong chung. Nhóm biến cố tim mạch, nồng độ HbA1C, NT-proBNP và mảng XVĐM cảnh là YTNC tim mạch độc lập với OR lần lượt là 6,3; 10,65; 8,62, với p < 0,05. HbA1C 8,8%, có khả năng dự đoán biến cố tim mạch với diện tích dưới đường cong là 0,79 (95% KTC: 0,62 – 0,96; p <0,01), độ nhạy 75%, độ đặc hiệu 71,8% và NT-proBNP là 136,1 pg/ml có khả năng dự đoán biến cố tim mạch với diện tích dưới đường cong là 0,73 (95% KTC: 0,56 – 0,90; p <0,05), độ nhạy 75%, độ đặc hiệu 64,1%.+ Nhóm tử vong có nồng độ UACR > 5,17 mg/mmol và NT-proBNP là 245,75 pg/ml có khả năng dự đoán tử vong với diện tích dưới đường cong lần lượt là 0,739 (95% KTC: 0,581 – 0,897; p <0,05); 0,716 (95% KTC: 0,509– 0,923; p <0,05). Kết luận:Nồng độ HbA1C và NT-proBNP có khả năng dự đoán biến cố tim mạch, đồng thời UACR, NT-proBNP cũng có khả năng dự đoán tử vong trên bệnh nhân ĐTĐ týp 2 có tăng huyết áp sau thời gian theo dõi trung bình khoảng 12 tháng.
TÀI LIỆU THAM KHẢO
- Đào Thị Dừa, Nguyễn Tá Đông, Cao Văn Minh (2012), “Khảo sát một số YTNC tim mạch ở bệnh nhân đái tháo đường”, Tạp chí Nội tiết Đái tháo đường, Kỷ yếu toàn văn các đề tài khoa học Hội nghị NT và ĐTĐ Toàn Quốc lần thứ VI, Quyển II, (7), tr. 600-605.
- Nguyễn Tá Đông, Huỳnh Văn Minh, Nguyễn Hải Thủy, Hoàng Anh Tiến (2010),” Tỷ lệ tử vong và các biến cố tim mạch ở bệnh nhân ĐTĐ týp 2 sau 05 năm”, Tạp chí Nội khoa, Kỷ yếu toàn văn các đề tài khoa học Hội nghị NTĐTĐ- RLCH Miền Trung và Tây Nguyên mở rộng lần thứ VII Đà lạt, 23-24/12/2010, (4), tr. 1136-1142.
- American Diabetes Association (2011), Standards of Medical Care in Diabetes-2011, Diabetes Care, 34 (1), pp. 11-61.
- Dawson A., Morris A.D., Struthers A.D., et al (2005), The epidemiology of left ventricular hypertrophy in type 2 diabetes mellitus, Diabetologia, 48, pp. 1971-1979.
- Gaege P., Lund-Andersen H., Parving H.H., et al (2008), Effect of a Multifactorial Intervention on Mortality in Type 2 Diabetes, N Engl J Med, 358(6), pp. 580-591.
- Gomez-Marcos M.A., Recio-Rodriguez J.I., Rodriguez-Sanchez E., et al (2011), Carotid Intima Media Thickness in diabetics and hypertensive patients, Rev Esp Cardiol, 64(7), pp. 622-625.
- Masson S., Latini R., Cioffi G., et al (2013), Cardiovascular Biomarkers, Cardiac Dysfunction, and Outcomes in Patients with Type 2 Diabetes: A Prospective, Multicenter Study, Diabetes Care, 36(9), pp. 137-138.
- Reinhard H, Hansen P.R,Wiinberg N., et al (2012), NT-proBNP, echocardiographic abnormalities and subclinical coronary artery disease in high risk type 2 diabetic patients, Cardiovascular Diabetology, 11, : 19-29.
- Ryden L., Grant P.J., Anker S.D., et al (2013), ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD, European Heart Journal, 34, pp. 3035-3087.
- The Look AHEAD Research Group (2013), Cardiovascular effects of intensive lifestyle intervention in type 2 diabetes, N Engl J Med, 369, pp. 145-154.
- Mitri J, Muraru MD, Pittas AG. Vitamin D and type 2 diabetes:a systematic review. Eur J Clin Nutr 2011; 65: 1005-1015[PMID: 21731035 DOI: 10.1038/ejcn.2011.118]
- Wang TJ, Pencina MJ, Booth SL, Jacques PF, Ingelsson E,Lanier K, Benjamin EJ, D’Agostino RB, Wolf M, Vasan RS.Vitamin D deficiency and risk of cardiovascular disease.Circulation 2008; 117: 503-511 [PMID: 18180395 DOI: 10.1161/CIRCULATIONAHA.107.706127]
- Zittermann A, Iodice S, Pilz S, Grant WB, Bagnardi V, GandiniS. Vitamin D deficiency and mortality risk in the generalpopulation: a meta-analysis of prospective cohort studies.Am J Clin Nutr 2012; 95: 91-100 [PMID: 22170374.DOI:10.3945/ajcn.111.014779]
- Duranton F, Rodriguez-Ortiz ME, Duny Y, Rodriguez M,Daurès JP, Argilés A. Vitamin D treatment and mortality inchronic kidney disease: a systematic review and meta-analysis.Am J Nephrol 2013; 37: 239-248 [PMID: 23467111 DOI:10.1159/000346846]
- Bittner V, Wenger NK, Waters DD, DeMicco DA, Messig M,LaRosa JC. Vitamin D levels do not predict cardiovascularevents in statin-treated patients with stable coronary disease.Am Heart J 2012; 164: 387-393 [PMID: 22980306 DOI: 10.1016/j.ahj.2012.06.016]
- Pilz S, Kienreich K, Tomaschitz A, Lerchbaum E, MeinitzerA, März W, Zittermann A, Dekker JM. Vitamin D and cardiovasculardisease: update and outlook. Scand J Clin LabInvest Suppl 2012; 243: 83-91 [PMID: 22536768 DOI: 10.3109/00365513.2012.681972]
- Joergensen C, Reinhard H, Schmedes A, Hansen PR, WiinbergN, Petersen CL, Winther K, Parving HH, Jacobsen PK, Rossing P. Vitamin D levels and asymptomatic coronary arterydisease in type 2 diabetic patients with elevated urinaryalbumin excretion rate. Diabetes Care 2012; 35: 168-172 [PMID:22040839 DOI: 10.2337/dc11-1372]
- Joergensen C, Gall MA, Schmedes A, Tarnow L, ParvingHH, Rossing P. Vitamin D levels and mortality in type 2diabetes. Diabetes Care 2010; 33: 2238-2243 [PMID: 206062
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam