YẾU TỐ NGUY CƠ, ĐẶC ĐIỂM LÂM SÀNG,
CẬN LÂM SÀNG Ở BỆNH NHÂN TIỀN ĐÁI THÁO ĐƯỜNG
BS.CKII. Phan Văn Đoàn*, PGS.TS .Hoàng Trung Vinh**
*Trường CĐ Y-Dược Kiên Giang,** Học viện Quân y
ABSTRACT
Risk factors, clinical AND paraclinical charasteristics in PRE-DIABETIC PATIENTS
Aim: This study surveyed the percentage of some risk factors, clinical and subclinical features in pre-diabetes patients. Subjects and Methods: 202 prediabetes patients diagnosed with IDF – 2010 Standard were examined in their eating habits, physical activities, diseases and associated syndromes. Their insulin, C-peptide and lipid levels were also quantitated. Results: The proportion of pre-diabetes patients with: blood glucose> 5.6 mmol/l – 25.3% pure; second hour of glucose tolerance test: 17.3%; a combination of two criteria: 57.4%. Risk factors or diseases, accompanied syndromes: Less activities: 54.5%; alcohol: 22.8%; Smoking: 15.3%; family history of diabetes: 26.8%; dyslipidemia: 80.7%; high blood pressure (hypertension): 43.1%; metabolic syndrome: 59.4%; Ischemic heart diseases: 15.3%; gout: 10.9%; overweight: 27.7%; obese: 37.6%; increased abdominal circumference: 62.9%. C-peptide and insulin increased respectively 72.3% and 89.1%. Cholesterol, LDL-C, triglycerides, respectively 69.3%, 54.0% and 48.5%; decreased HDL-C: 19.8%. Conclusions: Pre-diabetes patients had as many risk factors, clinical and subclinical features as diabetes patients in different proportions.
Keywords: Prediabetes, type 2 diabetes, risk factors.
Chịu trách nhiệm chính: Phan Văn Đoàn
Ngày nhận bài: 1.6.2016
Ngày phản biện khoa học: 14.6.2016
Ngày duyệt bài: 1.7.2016
1. ĐẶT VẤN ĐỀ:
Tỷ lệ BN TĐTĐ ngảy càng tăng trong cộng đồng. Đa số BN ĐTĐ týp2 đều chuyển từ TĐTĐ sang, cho nên số BN ĐTĐ đồng thời cũng gia tăng. Tiền ĐTĐ cũng có nhiều đặc điểm gần gủi và tương đồng với ĐTĐ týp 2 bao gồm YTNC, cơ chế bệnh sinh, một phần tiên lượng và điều trị. Tuy vậy điểm khác biệt cơ bản của BN TĐTĐ so với ĐTĐ týp 2 là bệnh có thể đảo ngược, duy trì tình trạng bệnh trong một thời gian hoặc chuyển thể sang ĐTĐ týp 2 trên lâm sàng. Do vậy nhận biết một số đặc điểm lâm sàng, cận lâm sàng, các YTNC của BN TĐTĐ làm cơ sở cho các biện pháp điều trị thích hợp, có tác dụng dự phòng hoặc làm chậm sự xuất hiện của bệnh ĐTĐ týp 2. Đề tài nghiên cứu nhằm mục tiêu: Khảo sát tỷ lệ một số YTNC, đặc điểm lâm sàng, cận lâm sàng ở BN TĐTĐ.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1 Đối tượng
202 BN TĐTĐ được chẩn đoán dựa vào tiêu chuẩn của IDF – 2010 thuộc địa bàn một số huyện, thành phố của tỉnh Kiên Giang từ tháng 9/2012 đến tháng 10/2015 là đối tượng nghiên cứu.
2.1.1 Tiêu chuẩn lựa chọn đối tượng
+ Bệnh nhân thỏa mãn 1 trong 3 tiêu chuẩn chẩn đoán: Glucose máu lúc đói 5,6 – 6,9 mmol/l; glucose máu giờ thứ 2 của nghiệm pháp dung nạp glucose đường uống (G2) 7,8 – 11,0 mmol/l hoặc phối hợp cả 2 biểu hiện trên.
+ Tuổi > 40.
+ Có thể đã mắc một số bệnh mạn tính được xác định.
2.1.2 Tiêu chuẩn loại trừ
+ Bệnh nhân đã được chẩn đoán ĐTĐ các thể lâm sàng.
+ Đang sử dụng các thuốc ảnh hưởng đến glucose máu.
+ Đang mắc bệnh cấp tính hoặc mạn tính như suy gan, suy thận, suy tim.
2.2 Phương pháp:
Thiết kế nghiên cứu: Tiến cứu, mô tả, cắt ngang.
2.2.1 Nội dung nghiên cứu
+ Sàng lọc để lựa chọn các BN đủ tiêu chuẩn dựa vào công thức tính cỡ mẫu ước tính 1 tỷ lệ cho quần thể
![]()
Trong đó: p là tỷ lệ đối tượng TĐTĐ trong cộng đồng lựa chọn theo một kết quả nghiên cứu của tác giả trong nước ở đối tượng > 45 là 26,8%. Thay vào công thức tính được n = 198. Thực tế số lượng là 202.
+ Các BN được hỏi tiền sử sức khỏe, một số thói quen ăn uống, sinh hoạt.
+ Khám lâm sàng: xác định chỉ số BMI, đo huyết áp.
+ Xét nghiệm hóa sinh máu lúc đói định lượng glucose, G2, insulin, c-peptid, lipid máu, HbA1c.
1.2.2 Các tiêu chuẩn chẩn đoán sử dụng trong nghiên cứu
+ Tiêu chuẩn chẩn đoán ĐTĐ, TĐTĐ theo IDF – 2010.
+ Xác định chỉ số nhân trắc (BMI, chu vi vòng bụng) theo tiêu chuẩn của IDF dành cho người dân Châu Á – Thái Bình Dương.
+ Tăng huyết áp theo JNC VII.
+ RLLP máu theo hội tim mạch Việt Nam.
+ Insulin: Tăng khi > 11,64 µU/ml; giảm khi < 6,28 µU/ml ( ± 2SD).
+ C-peptid: Tăng khi > 1,29 ng/ml; giảm khi < 0,4 ng/ml.
+ Xử lý số liệu theo chương trình
SPSS 17.0.
3. KẾT QUẢ NGHIÊN CỨU
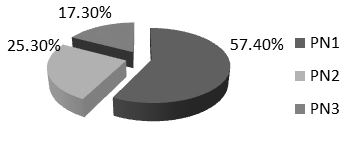
Biểu đồ 2.1: Tỷ lệ đối tượng dựa vào biểu hiện chẩn đoán TĐTĐ (n=202)
+ PN1 (Phân nhóm 1): G0: 5,6 – 6,9 mmol/l và G2: 7,8 – 11 mmol/l
+ PN2 (Phân nhóm 2): G0 5,6 – 6,9 mmol/l và G2 < 7,8 mmol/l
+ PN3 (Phân nhóm 3): G0< 5,6 mmol/l và G2: 7,8 – 11 mmol/l.
Nhận xét:
– BN thuộc các phân nhóm có tỷ lệ khác nhau.
– Số trường hợp chiếm tỷ lệ cao nhất là sự phối hợp tăng glucose máu và rối loạn dung nạp glucose
– BN chiếm tỷ lệ thấp nhất là RLDNG.
Bảng 2.1 Tỷ lệ yếu tố nguy cơ và bệnh kèm theo
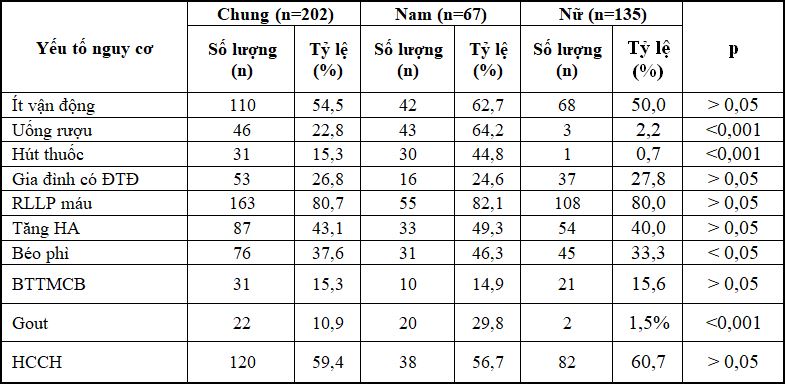
– Đối tượng thuộc nhóm nghiên cứu có một số yếu tố nguy cơ đã được xác định với tỷ lệ khác nhau.
– Trong các yếu tố nguy cơ thì RLLP máu chiếm tỷ lệ cao nhất (80,7%) thấp nhất là hút thuốc (15,3%).
– Tỷ lệ uống rượu, hút thuốc và béo phì của nam cao hơn nữ có ý nghĩa.
Bảng 2.2: Tỷ lệ bệnh nhân dựa vào chỉ số nhân trắc
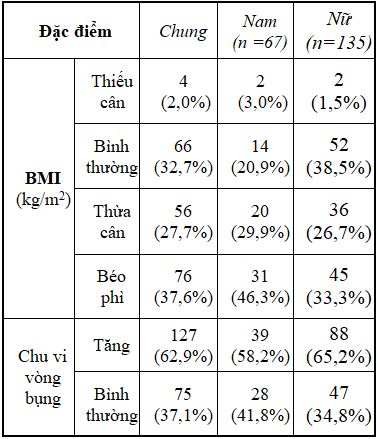
– Tỷ lệ béo phì ở nghiên cứu là cao nhất (37,6%), thiếu cân thấp nhất (2,0%).
– Bệnh nhân tăng chu vi vòng bụng chiếm tỷ lệ cao hơn so với bình thường (62,9% so với 37,1%)
Bảng 2.3: Tỷ lệ BN dựa vào sự biến đổi một số chỉ số xét nghiệm
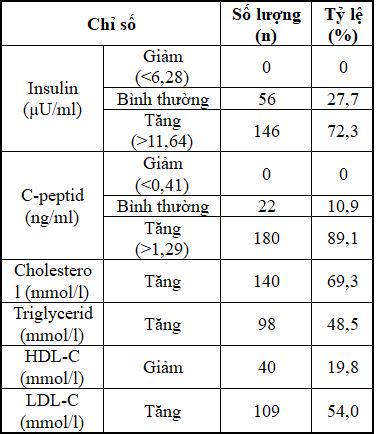
– BN có tăng cholesterol, triglycerid, LDL-Cdao động trong khoảng 54,0% – 69,3%.-
– BN có nồng độ insulin, C-peptid ở mức tăng là chủ yếu và chiếm tỷ lệ cao.
– Có 19,8% trường hợp giảm HDL-C.
4. BÀN LUẬN
Mặc dù những người có trạng thái TĐTĐ hầu hết không có những triệu chứng lâm sàng như ăn nhiều, uống nhiều, tiểu nhiều và gầy sút cân, nhưng vẫn được gọi là BN TĐTĐ, bởi những BN này có một số biểu hiện liên quan đến cơ chế bệnh sinh, các YTNC hay gặp ở BN TĐTĐ.
Các nghiên cứu khác tại Việt nam về đối tượng bệnh nhân TĐTĐ hoặc ĐTĐ týp 2 đều cho thấy, tỷ lệ bệnh nhân có BMI ≥ 23 kg/m2 đều chiếm tỷ lệ cao [5],[4],[2].
Tỷ lệ BN THA trong nghiên cứu là 43,1%, nhóm BN nam có tỷ lệ THA là 49,3%, nhóm nữ thấp hơn tỷ lệ THA là 40,0%. Tỷ lệ bệnh nhân THA trong nghiên cứu là 43,1%, nhóm bệnh nhân nam có tỷ lệ THA là 49,3%, nhóm nữ thấp hơn tỷ lệ THA là 40,0%.
Trong nghiên cứu của chúng tôi có tới 81,2% bệnh nhân TĐTĐ có rối loạn ít nhất 1 thành phần lipid máu. Tỷ lệ tăng cholesterol trong nghiên cứu là 69,3%, tăng TG là 48,5%, tăng LDL-C là 54,0% và giảm HDL-C là 19,8%. Nồng độ trung bình các chỉ số cholesterol, TG, LDL-C nhóm bệnh nhân TĐTĐ cao hơn, nồng độ HDL-C thấp hơn nhóm chứng có ý nghĩa p< 0,001. Khi so sánh với các tác giả trong và ngoài nước chúng tôi nhận thấy kết quả này hoàn toàn tương đồng. Nghiên cứu của Trần Thị Đoàn trên 160 bệnh nhân TĐTĐ thấy tỷ lệ rối loạn ít nhất 1 thành phần lipid máu là 79,4%. Tỷ lệ tăng cholesterol, TG, LDL-C lần lượt là 21,2%, 51,9% và 22,5%, tỷ lệ bệnh nhân TĐTĐ có giảm HDL-C là 40,6% [3]. Nghiên cứu của Ariel D và cộng sự cũng cho thấy nồng độ cholestrol, TG, LDL-C trung bình nhóm bệnh nhân TĐTĐ cao hơn, HDL-C trung bình thấp hơn nhóm chứng khoẻ mạnh, p< 0,001 [8]. Như vậy, các nghiên cứu trong và ngoài nước trên bệnh nhân TĐTĐ đều cho kết quả tương tự và kết luận bệnh nhân TĐTĐ có kèm theo RLLP máu là phổ biến.
Nhiều nghiên cứu trên thế giới đã cho thấy, TĐTĐ liên quan đến HCCH [1],[6],[7]. Các thành tố của HCCH bao gồm béo bụng, THA, tăng TG, giảm HDL-C và tăng glucose máu lúc đói. Nghiên cứu của chúng tôi cho thấy có 62,9% bệnh nhân béo bụng, 66,3% tăng TG ≥ 1,7 mmol/l, 60,4% giảm HDL-C, 53,0% BN có HA ≥ 130/85 mmHg và 82,7% BN có glucose máu lúc đói ≥ 5,6 mmol/l. Tỷ lệ bệnh nhân TĐTĐ có HCCH là 59,4%. Như vậy, cũng có hơn ½ số BN nghiên cứu có HCCH. Những chỉ số đánh giá HCCH đều liên quan đến tình trạng béo phì của bệnh nhân. Béo phì, đặc biệt là béo phì dạng nam là nguy cơ của THA, TĐTĐ và ĐTĐ.
Kết quả nghiên cứu của chúng tôi cho thấy có 22,8% bệnh nhân TĐTĐ có uống rượu, 15,3% có hút thuốc, số bệnh nhân chủ yếu là nam giới. Thuốc lá và rượu là yếu tố góp phần làm thúc đẩy quá trình xơ vữa động mạch và làm tăng cholesterol gây hại như LDL-C, thuốc lá còn gây ra đề kháng insulin làm cho đường huyết tăng cao.
Các yếu tố nguy cơ liên quan xuất hiện TĐTĐ được y văn đưa ra bao gồm: ít vận động, tăng TG hoặc giảm HDL-C máu, gia đình có người mắc ĐTĐ, THA và béo phì. Tỷ lệ này lần lượt gặp trong nghiên cứu của chúng tôi là 54,5%, 80,7%, 26,8%, 43,1% và 37,6%. Trong tổng số 202 bệnh nhân nghiên cứu, bệnh nhân ít nhất cũng có 1 nguy cơ, có bệnh nhân có đủ cả 5 nguy cơ trên.
KẾT LUẬN
Khảo sát một số YTNC, đặc điểm lâm sàng, cận lâm sàng của 202 BN TĐTĐ có các kết luận sau:
+ Phân bố BN TĐTĐ theo các biểu hiện: Tăng glucose máu đơn thuần lúc đói 25,3%; tăng G2 đơn thuần: 17,3%; phối hợp đồng thời cả 2 chỉ số: 57,4%.
+ Tỷ lệ các YTNC hoặc bệnh, hội chứng kèm theo: Ít vận động: 54,5%; uống rượu 22,8%; hút thuốc: 15,3%; tiền sử gia đình có ĐTĐ: 26,8%; RLLP: 80,7%; tăng huyết áp: 43,1%; hội chứng chuyển hóa: 59,4%; BTTMCB: 15,3%; Guot: 10,9%;
+ Biến đổi nhân trắc: dư cân 27,7%; béo phì 37,6%; tăng chi vi vòng bụng: 62,9%.
+ Tăng insulin và c-peptid tương ứng 72,3% và 89,1%.
+ Tăng cholesterol, LDL-C, triglycerid lần lượt là 69,3%, 54,0% và 48,5%; giảm HDL-C: 19,8%.
TÓM TẮT
Mục tiêu nghiên cứu: Khảo sát tỷ lệ một số yếu tố nguy cơ (YTNC), đặc điểm lâm sàng, cận lâm sàng ở bệnh nhân tiền đái tháo đường (BN TĐTĐ). Đối tượng và phương pháp: 202 BN TĐTĐ chẩn đoán theo tiêu chuẩn IDF – 2010 được khai thác thói quen ăn uống, hoạt động thể lực, bệnh và hội chứng kèm theo. Định lượng insulin, c-peptid và lipid máu. Kết quả: Tỷ lệ BN TĐTĐ theo các biểu hiện: Glucose máu > 5,6 mmol/l: 25,3%; glucose giờ thứ hai của nghiệm pháp dung nạp (G2): 17,3%; phối hợp hai tiêu chuẩn: 57,4%. Yếu tố nguy cơ hoặc bệnh, hội chứng kèm theo: ít vận động: 54,5%; uống rượu: 22,8%; hút thuốc: 15,3%; tiền sử gia đình có ĐTĐ: 26,8%; rối loạn lipit máu (RLLP): 80,7%; tăng huyết áp (THA): 43,1%; hội chứng chuyển hóa (HCCH): 59,4%; bệnh tim thiếu máu cục bộ (BTTMCB): 15,3%; Gout: 10,9%; dư cân: 27,7%; béo phì: 37,6%; tăng chu vi vòng bụng: 62,9%. Tăng insulin và c-peptid tương ứng 72,3% và 89,1%. Tăng cholesterol, LDL-C, triglycerid lần lượt là 69,3%, 54,0% và 48,5%; giảm HDL-C: 19,8%. Kết luận: BN TĐTĐ có các YTNC, biểu hiện lâm sàng, cận lâm sàng tương tự như ở BN ĐTĐ týp 2.
TÀI LIỆU THAM KHẢO
- Lê Văn Bàng (2008), “Tiền đái tháo đường”. Kỷ yếu toàn văn các đề tài khoa học – Hội nghị nội tiết & đái tháo đường miền Trung lần thứ VI, tr. 79 – 89.
- Phan Phước Duyên, Võ Thị Diệu Hiền (2012),“Nghiên cứu tình trạng thừa cân béo phì ở người dân trong độ tuổi 30-60 tuổi tại xã Triệu Trung Huyện Triệu Phong tỉnh Quảng Trị”.Kỷ yếu toàn văn các đề tài khoa học – Hội nghị nội tiết & đái tháo đường toàn quốc lần thứ VI, tr 620 – 630.
- Trần Thị Đoàn (2012), “Nghiên cứu rối loạn lipid máu ở bệnh nhân tiền đái tháo đường được chẩn đoán lần đầu tại Bệnh viện Nội tiết Trung ương”, Luận văn cao học, Trường ĐH Y Hà nội.
- Nguyễn Thy Khê, Trần Minh Triết (2012), “Tỷ lệ đái tháo đường và các yếu tố nguy cơ ở nhóm công chức viên chức quận 10 thành phố Hồ Chí Minh. Nội tiết đái tháo đường”.Kỷ yếu toàn văn các đề tài khoa học – Hội nghị nội tiết & đái tháo đường toàn quốc lần thứ VI, tr. 333 – 341.
- Nguyễn Văn Lành (2014),“Thực trạng bệnh đái tháo đường, tiền đái tháo đường ở người Khmer tỉnh Hậu Giang và đánh giá hiệu quả một số biện pháp can thiệp”.Luận án Tiến sĩ y học, chuyên ngành Vệ sinh xã hội học và Tổ chức y tế. ĐHY TP.HCM.
- Goldberg R.B., Mather K. (2012),“Targeting the consequences of the metabolic syndrome in the Diabetes Prevention Program.”Arterioscler Thromb Vasc Biol. 32(9):2077-90.
- Leong A., Rahme E., Dasgupta K. (2014), “Spousal diabetes as a diabetes risk factor: A systematic review and meta- analysis”.BMC Med.12:12. doi: 10.1186/1741-7015-12-12.
- Parildar H., Gulmez O., Cigerli O., et al. (2013), “Carotid Artery Intima Media Thickness and HsCRP; Predictors for Atherosclerosis in Prediabetic Patients?”Pak J Med Sci. 29(2):495-9.
- Lindgren P, Lindström J, Tuomilehto J, et al; DPS StudyGroup. Lifestyle intervention to prevent diabetes in menand women with impaired glucose tolerance is cost-effective.Int J Technol Assess Health Care. 2007;23:177-183.
- Ramachandran A, Snehalatha C, Yamuna A, Mary S,Ping Z. Cost-effectiveness of the interventions in the primaryprevention of diabetes among Asian Indians: withintrialresults of the Indian Diabetes Prevention Programme(IDPP). Diabetes Care. 2007;30:2548-2552.
- Diabetes Prevention Program Research Group. Withintrialcost-effectiveness of lifestyle intervention or metforminfor the primary prevention of type 2 diabetes. DiabetesCare. 2003;26:2518-2523.
- Chiasson JL. Acarbose for the prevention of diabetes,hypertension, and cardiovascular disease in subjects withimpaired glucose tolerance: the Study to Prevent Non-Insulin-Dependent Diabetes Mellitus (STOP-NIDDM)Trial. Endocr Pract. 2006;12(suppl 1):25-30.l
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam