CÁC KHÁNG THỂ KHÁNG TIỂU ĐẢO TỤY Ở TRẺ EM ĐÁI THÁO ĐƯỜNG MỚI ĐƯỢC CHẨN ĐOÁN
Cấn Thị Bích Ngọc, Vũ Chí Dũng
Bệnh viện Nhi Trung ương
DOI: 10.47122/vjde.2020.42.11
ABSTRACT
Autoantibodies against islet cell antigens
in children with newly diagnosed diabetic patients
Type 1 diabetes is an autoimmune disease resulting from the destruction of the insulin-producing beta cells in the pancreas. There are many autoantibodies in patients with type 1 diabetes. In there, the 4 major autoantibodies are islet-cell cytoplasmic autoantibodies (ICA), glutamid acid decarboxylase antibody (GADA), islet antigen-2 antibody (IA-2A), and insulin autoantibodies (IAA). However, the quantification of IAA is no longer effective because the IAA is the most difficult to accurately measure and reproducible, especially when exogenous insulin is used. Therefore, antibodies to ZnT8 may improve the value of antibodies. Objective: To evaluate the changes in antibodies to ICA, GAD, IA-2, and ZnT8 in newly diagnosed diabetic patients. Method and Subjective: Case series report on 34 patients, who were first diagnosed from January 2019 to August 2020. Results: 34 patients (20 females and 20 males) were diagnosed at 6,2 ±4,2 years (3 days – 14 years), 9/34 patients had keto acidosis, 5 patients had obesity with BMI > 97th, 5 patients were diagnosed before 6 months of age (NDM). The patients who had obesity and NDM was negative with 4 autoantibodies. In 24 remain patients, 70.1% (17/24) had atleast 2 autoantibodies, 29.1% (7/24) had 4 autoantibodies, 12.5 % (3/24) had 3 autoantibodies, 29.1 % had 2 autoantibodies. Conclusion: Detection of pancreatic autoantibodies helps diagnose diabetes types and helps guide the treatment plan and control of diabetes.
Key words: autoantibodies in diabetes; type 1 diabetes mellitus, diabetes mellitus in children
TÓM TẮT
Bệnh ĐTĐ typ 1 là kết quả của quá trình tự miễn qua trung gian tế bào của tế bào beta tiểu đảo tụy. Có nhiều tự kháng thể xuất hiện ở người đái tháo đường typ 1. Trong đó có 4 tự kháng thể chính có giá trị trên lâm sàng và nghiên cứu là ICA, GADA, IA-2A và IAA. Tuy nhiên do IAA là khó đo chính xác và có thể tái tạo, đặc biệt khi sử dụng insulin ngoại sinh, việc định lượng IAA không còn hiệu lực. Do đó người ta sử dụng ZnT8. Mục tiêu: Đánh giá sự thay đổi các kháng thể ICA, GADA, IA-2A và ZnT8 ở bệnh nhân đái tháo đường mới được chẩn đoán. Phương pháp và đối tượng nghiên cứu: Nghiên cứu một loạt ca bệnh trên34 bệnh nhân đái tháo đường mới được chẩn đoán. Kết quả: 34 bệnh nhân đái đường, 20 nữ, 14 nam, tuổi chẩn đoán 6,2 ±4,2 tuổi (3 ngày – 14 tuổi). 9/34 bệnh nhân có nhiễm toan xê tôn ở thời điểm chẩn đoán, 5/34 bệnh nhân có béo phì với BMI > 97th. 24 bệnh nhân ĐTĐ không kèm theo béo phì, và 5 bệnh nhân ĐTĐ xuất hiện trước 6 tháng tuổi – ĐTĐ sơ sinh. 5/5 bệnh nhân ĐTĐ có béo phìvà 5/5 bệnh nhân ĐTĐ sơ sinh âm tính với cả 4 loại kháng thể. Trong số 24 bệnh nhân còn lại, tỷ lệ dương tính với ít nhất 2 loại kháng thể là 17/24 ,7/24 dương tính mạnh với cả 4 kháng thể, 3/24 dương tính 3 kháng thể, 7/24 dương tính với 2 kháng thể, 7/24 âm tính với cả 4 kháng thể. Kết luận: Phát hiện các tự kháng thể tiểu đảo tuỵ giúp chẩn đoán các thể đái đường và giúp định hướng kế hoạch điều trị cũng như kiểm soát đái đường.Key words: Tự kháng thể trong đái tháo đường, Đái tháo đường ở trẻ em
Chịu trách nhiệm chính: Vũ Chí Dũng
Ngày nhận bài: 15/8/2020
Ngày phản biện khoa học: 11/9/2020
Ngày duyệt bài: 6/11/2020
Email: [email protected]
Điện thoại: 0904242010
1. ĐẶT VẤN ĐỀ
Đái tháo đường (ĐTĐ) là một bệnh rối loạn chuyển hóa đặc trưng bởi tình trạng tăng glucose máu mạn tính kết hợp với sự suy giảm nhiều hay ít chuyển hóa carbonhydrate, lipid và protein. Bệnh được phân loại thành nhiều thể khác nhau, mỗi thể có phương pháp điều trị khác nhau. Tuy nhiên một số trường hợp rất khó có thể phân biệt được ở thời điểm chẩn đoán. Hai thể hay gặp nhất là ĐTĐ typ 1 và ĐTĐ typ 2. Theo quan điểm truyền thống, ĐTĐ typ 2 chỉ gặp ở người lớn và ĐTĐ typ 1 chỉ gặp ở trẻ em. Tuy nhiên, ở thời điểm hiện nay, quan điểm này không còn đúng nữa vì cả hai thể này đều có thể xảy ra ở cả hai nhóm tuổi. Trẻ em mắc ĐTĐ typ 1 có biểu hiện điển hình là đái nhiều, uống nhiều và khoảng 1/3 các trường hợp có nhiễm toan xê tôn ở thời điểm chẩn đoán [1]. ĐTĐ typ 1 có thể khởi đầu ở người lớn, tuy nhiên triệu chứng có thể không biểu hiện như ở trẻ em. Thỉnh thoảng bệnh nhân ĐTĐ typ 2 cũng có biểu hiện DKA, đặc biệt ở những dân tộc thiểu số [2]. Mặc dù việc chẩn đoán phân biệt thể ĐTĐ có thể gặp khó khăn khi chẩn đoán ở tất cả các nhóm tuổi. Tuy nhiên, nhờ sự phát triển của y học và khoa học kỹ thuật, việc chẩn đoán ngày càng trở nên dễ dàng hơn, trong đó có việc xác định các kháng thể tự miễn trong ĐTĐ.
Tự kháng thể kháng tiểu đảo tụy là một thuật ngữ chung cho nhóm tự kháng thể trực tiếp chống lại các tiểu đảo Langerhans hoặc, trong một số trường hợp, được định hướng cụ thể chống lại sự bài tiết insulin của tế bào β [3]. Tế bào β chết gây nên ĐTĐ typ 1 là kết quả của quá trình tự miễn qua trung gian tế bào [4] được khởi xướng bởi nhân tố môi trường chưa được biết đến [5] xảy ra với các cá nhân mang gen dự báo ĐTĐ [6].Có 4 tự kháng thể chính được sử dụng trong lâm sàng và nghiên cứu là islet-cell cytoplasmic autoantibodies (ICA) [7], glutamid acid decarboxylase antibody (GADA) [8], islet antigen-2 antibody (IA-2A) [9], vàinsulin autoantibodies (IAA) [10]. ZnT8A là một tự kháng thể mới được phát hiện có giá trị trong chẩn đoán đái tháo đường typ 1 [3]. Để hiểu rõ hơn về sự thay đổi các kháng hể kháng tiểu đảo tụy ở bệnh nhân ĐTĐ mới được chẩn đoán, chúng tôi tiến hành nghiên cứu này với mục tiêu: Đánh giá sự thay đổi các kháng thể ICA, GADA, IA-2A và ZnT8 ở bệnh nhân đái tháo đường mới được chẩn đoán.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu:
Đối tượng nghiên cứu gồm 34 bệnh nhân mới được chẩn đoán ĐTĐ tại khoa Nội tiết – Chuyển hóa – Di truyền, bệnh viện Nhi Trung ương từ tháng 1/2019-8/2019
Tiêu chuẩn lựa chọn:
Bệnh nhân được chẩn đoán ĐTĐ theo tiêu chuẩn [11]:
– Glucose máu lúc đói > 7,0 mmol/l, đói được được định nghĩa là không được cung cấp năng lượng ít nhất 8 giờ
– Hoặc: glucose máu 2 giờ sau test dung nạp glucose đường uống > 11,1 mmol/l.
– Hoặc HbA1c >6,5%,
– Hoặc bệnh nhân có triệu chứng điển hình của tăng glucose máu hoặc cơn tăng glucose máu, glucose máu ngẫu nhiên > 11,1 mmol/l
Bệnh nhân mới được chẩn đoán
Tiêu chuẩn loại trừ: loại trừ những trường hợp đã được chẩn đoán ĐTĐ trước đó và đang được điều trị. Những trường hợp có bệnh khác phối hợp: bệnh máu, cơ quan tạo máu, ác tính
2.2. Phương pháp nghiên cứu
Thiết kế nghiên cứu: Nghiên cứu một loạt ca bệnh bao gồm các triệu chứng lâm sàng, hóa sinh. Chọn mẫu theo phương pháp tiện ích. Các thông tin lâm sàng được thu thập: tuổi chẩn đoán, giới, các triệu chứng nhiễm toan xê tôn, cân nặng, chiều cao, BMI,
Các xét nghiệm: glucose, HbA1C, insulin, C-peptid, khí máu, cholesterol, triglyceride, HDL-cholesterol, LDL-cholesterol, các kháng thể IA-2A, GADA, ICA, ZnT8A.
Những bệnh nhân dưới 6 tháng tuổi sẽ được chiết tách DNA và được phân tích gen theo phương pháp giải trình tự gen thế hệ mới cho các gen đã được biết gây ĐTĐ sơ sinh ABCC8, AGPAT2, BSCL2, CISD2, COQ2, COQ9, EIF2S3, EIF2AK3,FOXP3, GATA4, GATA6, GCK, GLIS3, HNF1B, IER3IP1, IL2RA, INS, INSR, KCNJ11, LPL, LRBA, NEUROD, NEUROG3, NKX22, PDX1, PTF1A, RFX6, SLC2A2, SLC19A2, STAT3, WFS1 và ZFP57
3. KẾT QUẢ NGHIÊN CỨU
Trong thời gian từ tháng 1-8/2019, có 34 bệnh nhân đủ tiêu chuẩn nghiên cứu. Trong đó có 20 bệnh nhân nữ và 14 nam bệnh nhân nam. Tuổi chẩn đoán < 6 tháng có 5 bệnh nhân và > 6 tháng có 29 bệnh nhân.
3.1. Liên quan giữa triệu chứng lâm sàng và kháng thể
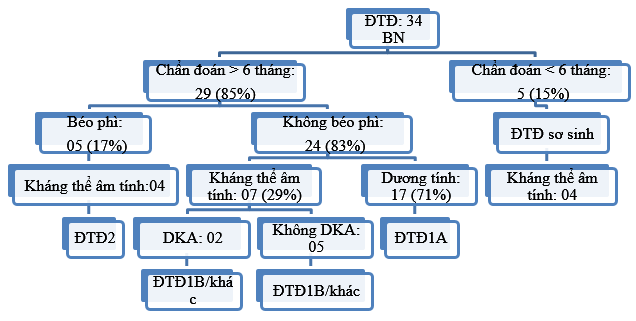
Hình 3.1. Sơ đồ phân loại đái tháo đường liên quan đến kháng thể.
3.2. Đặc điểm nhóm bệnh nhân chẩn đoán dưới 6 tháng tuổi
Bảng 3.1. Kết quả kháng thể ở bệnh nhân được chẩn đoán ĐTĐ trước 6 tháng tuổi
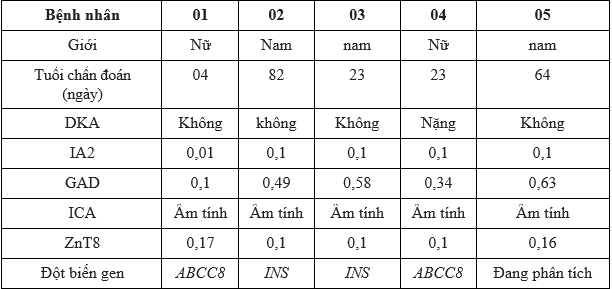
Nhận xét: Tất cả những bệnh nhân được chẩn đoán đái tháo đường trước 6 tháng tuổi đều âm tính với cả 4 kháng thể.
3.3. Đặc điểm của nhóm bệnh nhân có béo phì
Bảng 3.2. Đặc điểm lâm sàng và hóa sinh của bệnh nhân ĐTĐ có béo phì
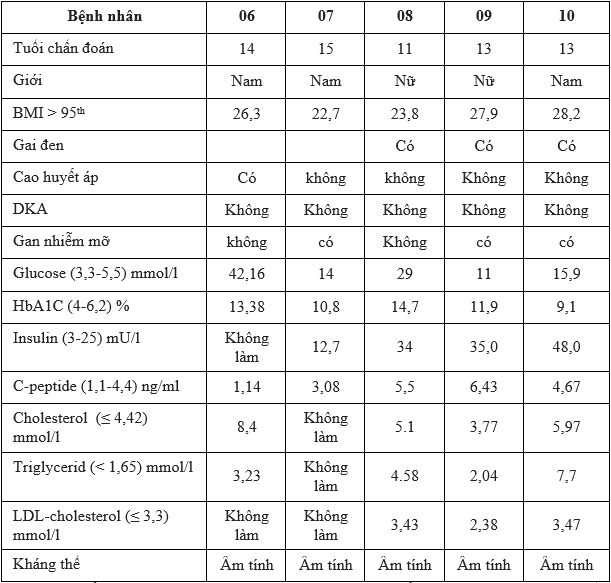
Nhận xét: Tất cả các trường hợp đái tháo đường có béo phì đều âm tính với cả 4 kháng thể. 4/4 trường hợp được đều có tăng triglyceride và hoặc cholesterol khi được làm xét nghiệm. 3/5 trường hợp có biểu hiện kháng insulin, 1 trường hợp không định lượng insulin do đã dùng insulin tại bệnh viện tỉnh trước khi đến bệnh viện nhi Trung ương.
3.4. Đặc điểm của nhóm đái tháo đường không có béo phì
Trong số 24 bệnh nhân đái tháo đường không có béo phì, tuổi chẩn đoán trung bình là 7,8 ± 3,4 tuổi, 16 nữ, 8 nam, có 17 bệnh nhân dương tính với ít nhất 1 kháng thể (71 %) 7 bệnh nhân âm tính với cả 4 kháng thể (29 %). Trong đó dương tính với cả 4 kháng thể là 7 bệnh nhân (41,1%), dương tính với 2 kháng thể là 7 bệnh nhân (41,1%), dương tính với 3 kháng thể là 3 bệnh nhân (17,6%).
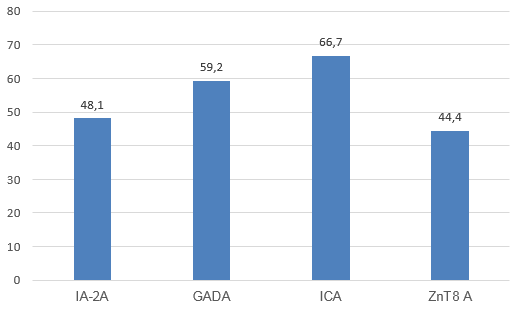
Biểu đồ 3.1. Tỷ lệ dương tính của các kháng thể ở bệnh nhân ĐTĐ không có béo phì
Bảng 3.3. Đặc điểm của bệnh nhân ĐTĐ không có béo phì âm tính với cả 4 kháng thể
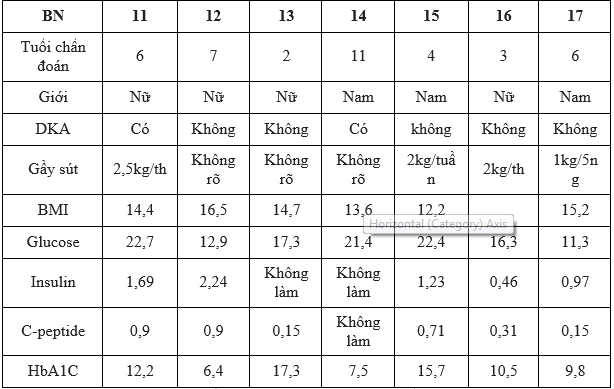
Nhận xét: 6/7 bệnh nhân có tuổi khởi phát không cao < 10 tuổi
4. BÀN LUẬN
Trong số 34 bệnh nhân nghiên cứu, tỷ lệ bệnh nhân được chẩn đoán dưới 6 tháng tuổi là 15% là những bệnh nhân âm tính với cả 4 kháng thể. ĐTĐ typ 1 do tự miễn rất hiếm gặp ở trẻ dưới 6 tháng tuổi, thậm chí một số trường hợp có kháng thể chống lại các kháng nguyên của tế bào beta. Tuy nhiên, hiện nay người ta phân loại những trường hợp có đột biến các gen liên quan đến chức năng miễn dịch như FOXP3, STAT3, hoặc LRBA không phải là ĐTĐ typ 1 [12]. Theo phân loại củaHiệp hội đái tháo đường trẻ em và vị thành niên quốc tế (ISPAD), những bệnh nhân này được phân loại là ĐTĐ sơ sinh [12] và những trường hợp này cần được làm xét nghiệm phân tích gen. Trong 5 bệnh nhân của chúng tôi, có 4 bệnh nhân đã được xác định nguyên nhân do đột biến gen, còn 1 bệnh nhân vẫn đang trong quá trình phân tích (Bảng 3.1) cả 5 bệnh nhân đều âm tính với cả 4 kháng thể kháng tiểu đảo tụy phù hợp với phân loại ĐTĐ sơ sinh [13].
Theo hiệp hội ISPAD, ĐTĐ typ 2 ở người trẻ thường xuất hiện quanh tuổi dậy thì và biểu hiện chính là béo phì [12]. ĐTĐ typ 2 xảy ra khi bài tiết insulin không đủ để đáp ứng nhu cầu tăng do kháng insulin, dẫn đến thiếu insulin tương đối và thường liên quan đến các bất thường chuyển hóa khác đặc trưng của kháng insulinKhông giống như ĐTĐ typ 1, không có quá trình tự miễn dịch xảy ra dẫn đến việc tiết insulin không đầy đủ trong ĐTĐ typ 2. Như vậy, theo phân loại của ISPAD, kết quả từ bảng 3.2 cho thấy, 5 bệnh nhân ĐTĐ có béo phì đều được chẩn đoán ở độ tuổi từ 11-15 tuổi, có biểu hiện kháng insulin, và có rối loạn lipid máu và hoặc tăng huyết áp, gan nhiễm mỡ được phân loại là ĐTĐ typ 2. Cả 5 bệnh nhân này đều âm tính với cả 4 kháng thể.
Theo phân loại của ISPAD, trong nghiên cứu của chúng tôi có 24 bệnh nhân ĐTĐ typ 1. Trong đó tỷ lệ dương tính với ít nhất một kháng thể là 71%. Kết quả từ biểu đồ 3.1 cho thấy, tỷ lệ kháng thể dương tính cao nhất là ICA, tiếp đến theo thứ tự lần lượt là GADA, IA-2A và ZnT8A. Kết quả của chúng tôi phù hợp với nghiên cứu của Bingley 2010[15];Winter 2011 [3], ICA và GADA được tìm thấy ở 60-70% các trường hợp mới được chẩn đoán ĐTĐ typ 1.
Năm 1974, dấu hiệu đầu tiên của phản ứng tự miễn dịch chống lại tiểu đảo tụy ở bệnh nhân ĐTĐ typ 1 mới được chẩn đoán được mô tả khi xét nghiệm miễn dịch huỳnh quang cổ điển đối với kháng thể kháng tế bào tiểu đảo tụy ICA được tiến hành [14].
Sau đó lần lượt các kháng thể khác được phát hiện như: GADA (năm 1982), IAA (năm 1983), IA-2A (năm 1994) và kháng thể được mô tả gần đây nhất là ZnT8A. Nghiên cứu của Andersen và cs [15]cho thấy tất cả những bệnh nhân dương tính với ICA đã được phân loại lâm sàng là ĐTĐ typ 1 và ICA dương tính hỗ trợ tích cực cho cơ chế tự miễn của ĐTĐ typ 1 và nên xét nghiệm ICA ở trẻ nhỏ và thanh thiếu niên bị ĐTĐ typ 1khi các tự kháng thể khác không được phát hiện [14] .
Đối với GADA và IA-2A, độ nhạy chẩn đoán phụ thuộc vào tuổi khởi phát và giới tính. GADA dương tính ở 70-80% người da trắng mới được chẩn đoán ĐTĐ typ 1, ít gặp hơn ở trẻ trai mắc bệnh ĐTĐ typ 1 trước 10 tuổi, nhưng ở trẻ lớn, thanh thiếu niên và thanh niên, độ nhạy chẩn đoán là 80% ở cả nam và nữ. IA-2Ađã được báo cáo dương tính ở 32-75% đối tượng mắc bệnh ĐTĐ typ 1 mới được chẩn đoán. Sự thay đổi tần số rộng này có thể do độ tuổi của quần thể nghiên cứu, tỷ lệ dương tính với IA-2A giảm khi tuổi khởi phát tăng [3]. Với tỷ lệ lưu hành bệnh cao ZnT8A rõ ràng trùng lặp với GADA, IA2A và IAA khi khởi phát bệnh. Tuy nhiên khi phân tích về mức độ phản ứng kháng thể, ZnT8 có khả năng là một dấu hiệu khởi phát ĐTĐ typ 1 độc lập. Các kháng thể riêng lẻ, IA2, GAD, INS và ZnT8 đã được phát hiện ở 72%, 68%, 55% và 63% bệnh nhân khởi phát mới (n = 223). Việc định lượng đồng thời các kháng thể GADA, IA2A và IAA hiện là tiêu chuẩn vàng để chẩn đoán, đã nâng mức phát hiện tự miễn dịch lên 94%. Các phép đo ZnT8A, nếu được thay thế riêng cho GADA, IA2A hoặc IAA, đã phát hiện một số bệnh nhân tiểu đường và đã làm giảm số lượng cá nhân âm tính tự kháng thể đái tháo đường từ 5,8% xuống 1,8% và tăng số người xét nghiệm dương tính với hai hoặc nhiều kháng thể từ 72% xuống 82% (n = 223, P = 0,013) [15].
Trong nghiên cứu của chúng tôi, ZnT8 đã giúp chẩn đoán thêm 1 trường hợp (5,8%) ĐTĐ typ 1 có dương tính với kháng thể kháng tiểu đảo tụy. Kết quả từ bảng từ bảng 3.3 cho thấy, 7 bệnh nhân có biểu hiện lâm sàng ĐTĐ typ 1 nhưng đều âm tính với cả 4 kháng thể. Kết quả này phù hợp với kết quả trong những nghiên cứu gần đây, tỷ lệ trẻ em và vị thành niên mới được chẩn đoán ĐTD typ 1 âm tính với cả 4 kháng thể GADA, IA-2A, IAA, và ZnT8A là 5-10% và tỷ lệ âm tính với cả 4 kháng thể cao hơn ở độ tuổi khởi phát cao hơn [15]. Tuy nhiên 7 bệnh nhân trong nghiên cứu của chúng tôi có tuổi khởi phát không cao, điều này có thể giải thích là các tự kháng thể này đã bị mất trước khi xuất hiện triệu chứng lâm sàng [14] hoặc cũng có thể những bệnh nhân này thuộc thể ĐTĐ đơn gen và cần phải có nghiên cứu sâu hơn về những bệnh nhân này.
5. KẾT LUẬN
Kháng thể âm tính: 100% ĐTĐ typ 2 và 100% ĐTĐ sơ sinh
Tỷ lệ trẻ khởi phát ĐTĐ > 6 tháng không béo phì dương tính với ít nhất 2 kháng thể là 71%, trong đó: ICA (70%), GAD (62,5%), IA2 (41,6%), ZnT8 (37,5%)
TÀI LIỆU THAM KHẢO
- Dabelea D., Rewers A., Stafford J.M. et al. (2014). Trends in the Prevalence of Ketoacidosis at Diabetes Diagnosis: The SEARCH for Diabetes in Youth Study. Pediatrics, 133(4), e938–e945.
- Newton C.A. and Raskin P. (2004). Diabetic Ketoacidosis in Type 1 and Type 2 Diabetes Mellitus: Clinical and Biochemical Differences. Arch Intern Med, 164(17), 1925–1931.
- Winter W.E. and Schatz D.A. (2011). Autoimmune Markers in Diabetes. Clin Chem, 57(2), 168–175.
- Michels A.W. and Eisenbarth G.S. (2010). Immunologic endocrine disorders. J Allergy Clin Immunol, 125(2), S226–S237.
- Peng H. và Hagopian W. (2006). Environmental factors in the development of Type 1 diabetes. Rev Endocr Metab Disord, 7(3), 149–162.
- Concannon P., Rich S.S., and Nepom G.T. (2009). Genetics of Type 1A Diabetes. N Engl J Med, 360(16), 1646–1654.
- Bottazzo G., Florin-Christensen A., and Doniach D. (1974). ISLET-CELL ANTIBODIES IN DIABETES MELLITUS WITH AUTOIMMUNE POLYENDOCRINE DEFICIENCIES. The Lancet, 304(7892), 1279–1283.
- Baekkeskov S., Aanstoot H.-J., Christgai S. et al. (1990). Identification of the 64K autoantigen in insulin-dependent diabetes as the GABA-synthesizing enzyme glutamic acid decarboxylase. Nature, 347(6289), 151–156.
- Verge C.F., Gianani R., Kawasaki E. et al. (1996). Prediction of type I diabetes in first-degree relatives using a combination of insulin, GAD, and ICA512bdc/IA-2 autoantibodies. Diabetes, 45(7), 926–933.
- Yang L., Zhou Z.G., Tan S.Z. et al. (2008). Carboxypeptidase-H autoantibodies differentiate a more latent subset of autoimmune diabetes from phenotypic type 2 diabetes among Chinese adults. Ann N Y Acad Sci, 1150, 263–266.
- (2018). 2. Classification and Diagnosis of Diabetes: Standards of Medical Care in Diabetes-2018. Diabetes Care.
- Hattersley A.T., Greeley S.A.W., Polak M. et al. (2018). ISPAD Clinical Practice Consensus Guidelines 2018: The diagnosis and management of monogenic diabetes in children and adolescents. Pediatr Diabetes, 19(S27), 47–63.
- Temple I.K., Gardner R.J., Mackay D.J.G. et al. (2000). Transient neonatal diabetes: Widening the understanding of the etiopathogenesis of diabetes. Diabetes N Y, 49(8), 1359–66.
- Andersson C., Kolmodin M., Ivarsson S.-A. et al. (2014). Islet cell antibodies (ICA) identify autoimmunity in children with new onset diabetes mellitus negative for other islet cell antibodies. Pediatr Diabetes, 15(5), 336–344.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam