QUẢN LÝ, ĐIỀU TRỊ NGOẠI TRÚ NGƯỜI BỆNH ĐÁI THÁO ĐƯỜNG TÍP 2 TẠI TRUNG TÂM Y TẾ THỊ XÃ LONG MỸ – HẬU GIANG
Phạm Thị Cà, Nguyễn Thanh Lâm, Trần Văn Lam.
Trung tâm Y tế thị xã Long Mỹ – Hậu Giang
DOI: 10.47122/vjde.2020.42.4
ABSTRACT
Inadequate glycaemic control and antidiabetic therapy among outpatients
with type 2 diabetes in Medical Center Long My Town
Diabetes mellitus has become an epidemic in recent years in Vietnam. Antidiabetic managements and treatment to reduce dangerous complications. Objectives: Determine the proportion of patients who are managed and adhere to treatment; the rate of achieving treatment goals and risk factors. Subjects and Methods: 147 patients diagnosed with type 2 diabetestreated in Medical CenterLong My Town, 72 were matched. Diagnostic criteria and subtypes of ADA diabetes. The method descrbed, interruting. Result: The average age is 62.82 ± 9.72 years. Female: 73.6% (male: 26.4%). Duration of infection was 5.63 ± 3.8 years. Blood Glucose concentration 9.68 ± 3.1 mmol/l; HbA1C is 8.51 ± 1.75. Combination treatment 81.9%; monotherapy 18.1%. Combined treatment: dyslipidemia is 77.8%; Hypertension was 58.3%. 63.7% of patients were managed and adhered to treatment. Results before and after treatment: blood glucose at good level from 40.3% to 61.1%; acceptable level from 26.4% to 15.3; unacceptable level from 33.3 to 23.6%. HbA1C is at a good level from 22.2% to 54.2%; acceptable level of 25% -19.4% and unacceptable level 52.8% -26.4%. Risk factors: duration of illness, occupation. Conclusion: Adherence to treatment contributes to increased glycemic control rates and HbA1C.
TÓM TẮT
Bệnh đái tháo đường đã trở thành dịch trong những năm gần đây tại Việt Nam. Quản lý và điều trị tốt nhằm giảm các biến chứng nguy hiểm. Mục tiêu: Xác định tỷ lệ người bệnh được quản lý, tuân thủ điều trị; tỷ lệ đạt mục tiêu điều trị và các yếu tố nguy cơ. Đối tượng và phương pháp: 147 người bệnh được chẩn đoán và điều trị đái tháo đường típ 2tại Trung tâm Y tế thị xã Long Mỹ. Tiêu chuẩn đoán và phân típ ĐTĐ của ADA. Phương pháp mô tả, cắt ngang. Kết quả: Tuổi trung bình là 62,82 ± 9,72. Nữ: 73,6% (nam: 26,4%). Thời gian mắc bệnh là 5,63 ± 3,8 năm. Nồng độ Glucose máu 9,68 ± 3,1; HbA1C là 8,51 ± 1,75. Điều trị phối hợp 81,9%; đơn trị liệu 18,1%. Điều trị kết hợp: rối loạn lipid máu là 77,8%; tăng huyết áp là 58,3%. 63,7% người bệnh được quản lý, tuân thủ điều trị. Kết quả trước và sau điều trị: glucose máu ở mức tốt từ 40,3%- 61,1%; mức chấp nhận từ 26,4% -15,3; mức không chấp nhận từ 33,3 còn 23,6%. HbA1C ở mức tốt từ 22,2%-54,2%; mức chấp nhận 25%-19,4% và mức không chấp nhận 52,8%-26,4%. Các yếu tố nguy cơ: thời gian mắc bệnh, nghề nghiệp. Kết luận: Tuân thủ điều trị góp phần tăng tỷ lệ kiểm soát đường huyết và HbA1C.
Chịu trách nhiệm chính: Phạm Thị Cà
Ngày nhận bài: 15/8/2020
Ngày phản biện khoa học: 11/9/2020
Ngày duyệt bài: 5/11/2020
Email: [email protected]
1. ĐẶT VẤN ĐỀ
Đái tháo đường được xếp vào bệnh xã hội với tỷ lệ người mắc bệnh có khuynh hướng ngày càng gia tăng, trong đó đái tháo đường type 2 là một trong những bệnh lý nội tiết-chuyển hóa thường gặp (chiếm 60-70%), bệnh có xu hướng trẻ hóa, tăng nhanh trong những năm gần đây.
Theo tài liệu Atlas về đái tháo đường của Liên đoàn Đái tháo đường Thế giới lần thứ 8 năm 2017, tỷ lệ hiện mắc đái tháo đường ở người trưởng thành (20-79 tuổi) là 8,8% và ước tính đến năm 2045, số người mắc bệnh đái tháo đường sẽ là 9,9% (629 triệu người) [9].
Tại Việt Nam, tỷ lệ bệnh này cũng gia tăng nhanh trở thành dịch, đặc biệt ở các thành phố lớn. Bệnh gây ra nhiều biến chứng và để lại nhiều di chứng trầm trọng, ảnh hưởng chất lượng cuộc sống của người bệnh một cách đáng kể, nhất là những trường hợp không được điều trị.
Mục tiêu của điều trị bệnh đái tháo đường là điều chỉnh tối ưu nồng độ glucose máu của người bệnh để dự phòng các biến chứng, để đạt được mục tiêu đó cần có sự phối hợp của người bệnh và ngành Y tế cần phải quản lý, theo dõi người bệnh thường xuyên có khoa học.
2. ĐỐI TƯỢNG-PHƯƠNG PHÁP NGHIÊN CỨU.
2.1. Đối tượng nghiên cứu và cỡ mẫu: Từ tháng 01 đến tháng 9 năm 2018, chọn tất cả bệnh nhân được chẩn đoán đái tháo đường típ 2 lần đầu hoặc đang được theo dõi điều trị định kỳ tại Trung tâm Y tế thị xã Long Mỹ, theo tiêu chuẩn chẩn đoán và phân típ đái tháo đường của ADA (American Diabetes Association) năm 2007.
2.2. Phương pháp nghiên cứu: nghiên cứu: tiến cứu, mô tả cắt ngang.
Địa điểm: Khoa khám bệnh, Trung tâm Y tế thị xã Long Mỹ.
3. KẾT QUẢ NGHIÊN CỨU
Trong thời gian nghiên cứu, có 147 hồ sơ bệnh án được lập, có 113 đối tượng đủ thời gian điều trị, nhưng trong đó 72 đối tượng đủ điều kiện chọn mẫu.
3.1. Đặc điểm của đối tượng quản lý và các yếu tố nguy cơ
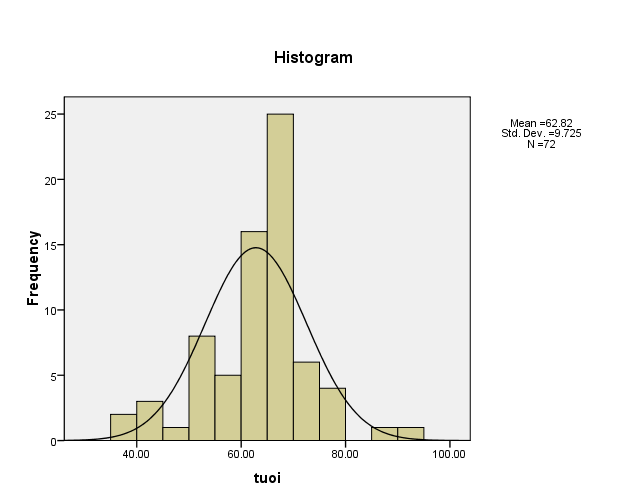
Biểu 3.1. Phân bố tuổi của đối tượng nghiên cứu
Nhận xét: Tuổi trung bình là 62,82 ± 9,72. Tuổi nhỏ nhất là là 37, lớn nhất là 93.
Bảng 3.1. Phân bố theo giới tính
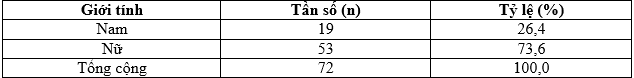
Nhận xét: Nữ chiếm tỷ lệ 73,6% và nam giới là 26,4%.
Bảng 3.2. Phân bố theo nghề nghiệp đối tượng nghiên cứu
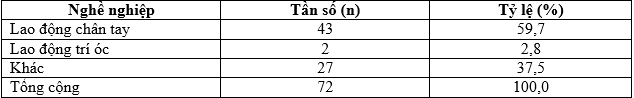
Nhận xét: Tỷ lệ lao động chân tay 59,7%; lao động trí óc là 2,8% và nhóm nghề khác là 37,5%.
Bảng 3.3. Phân bố theo thời gian mắc bệnh
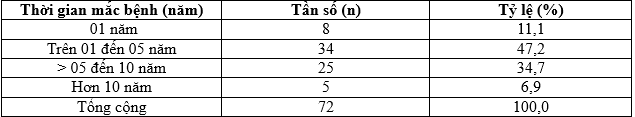
Nhận xét: Nhóm có thời gian mắc bệnh từ 1 năm đến 5 năm chiếm cao nhất 47,2%; nhóm từ 5 năm đến 10 năm, chiếm 34,7%; nhóm từ 01 năm là 11,1%; nhóm mắc bệnh trên 10 năm chiếm 6,9%. Thời gian mắc bệnh trung bình là 5,63 ± 3,8 năm; ngắn nhất là 01 năm và dài nhất là 19 năm.
Bảng 3.4. Tiền sử cá nhân có các bệnh lý đi kèm
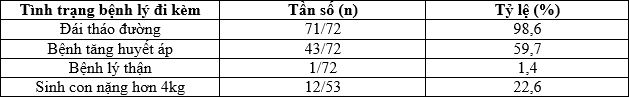
Nhận xét: Đối tượng đã biết mắc đái tháo đường là 98,6%; có bệnh lý tăng huyết áp đi kèm là 59,7%; tỷ lệ mắc bệnh thận đã biết là 1,4% và tiền sử sinh con nặng hơn 4 kg là 22,6%.
Bảng 3.5. Phân bố về tình trạng BMI của đối tượng nghiên cứu
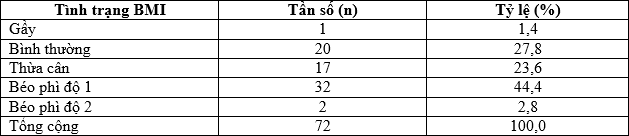
Nhận xét: Béo phì độ 1 chiếm tỷ lệ cao nhất là 44,4%; thừa cân chiếm 23,6%; béo phì độ 2 là 2,8%; người gầy là 1,4%.
Bảng 3.6. Các chỉ số trung bình cận lâm sàng
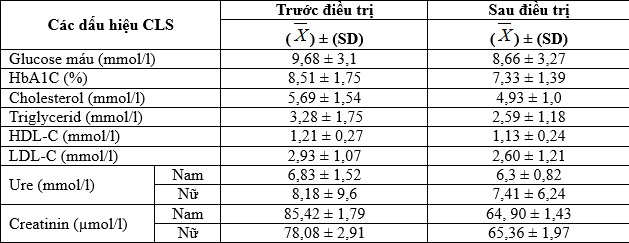
Nhận xét: Các chỉ số của Glucose máu 9,68 ± 3,1; chỉ số trung bình HbA1C là 8,51 ± 1,75 trước điều trị; sau điều trị giảm lần lượt là 8,66 ± 3,27 mmol/l và 7,33 ± 1,39 %. Các chỉ số trung bình của thành phần khác cũng giảm so với ban đầu.
Bảng 3.7. Phân bổ tình trạng rối loạn lipid máu theo giới tính
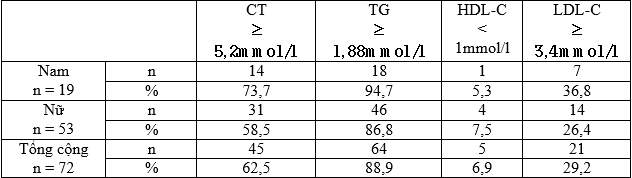
Nhận xét: Tình trạng rối loạn lipid máu là khá cao, đặc biệt tăng triglycerid chiếm 88,9%; tăng cholesterol chiếm 62,5%; tăng LDL-C là 29,2% và giảm HDL-C là 6,9%.
3.2. Các giải pháp quản lý và kết quả điều trị
Bảng 3.8. Các thuốc áp dụng điều trị đái tháo đường và các biểu hiện đi kèm
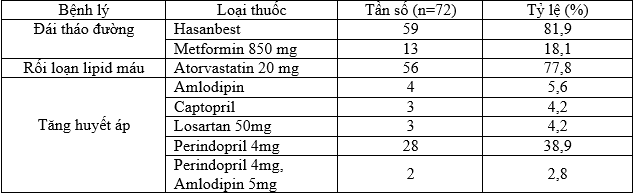
Nhận xét: Tỷ lệ sử dụng thuốc kiểm soát đường huyết phối hợp chiếm tỷ lệ 81,9%; Tỷ lệ sử dụng thuốc điều trị RLLP máu là 77,8% và thuốc kiểm soát huyết áp là 58,3%; nhóm thuốc ức chế men chuyển và thụ thể chiếm tỷ lệ cao.
Bảng 3.9. Các biểu hiện về lâm sàng trước và sau điều trị
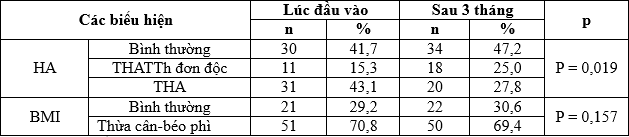
Nhận xét: Kiểm định chi bình phương McNemar, so sánh 02 tỷ lệ-đo lường lập lại thì tình trạng THA trước và sau điều trị có sự khác biệt với p <0,05.
Sử dụng kiểm định Wilcoxon, BMI tại 02 thời điểm của 01 nhóm qua thời gian điều trị chưa có sự khác biệt về thống kê (Z= -1,414; n = 72; p = 0,157.
Bảng 3.10. Các chỉ số về glucose và HbA1C trước và sau điều trị
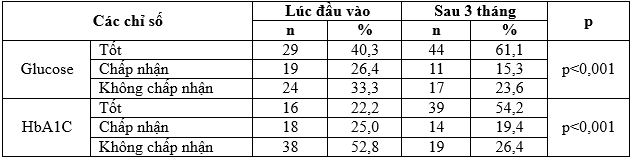
Nhận xét: Sử dụng phân tích phương sai ANOVA: sự khác biệt về kết quả của các cặp glucose máu và HbA1C đều có ý nghĩa thống kê lần lượt là (F2,69 = 19,65; p < ,001 và F2,69= 21,97; p < 0,001).
3.3. Mối liên quan giữa kết quả điều trị và các yếu tố
Bảng 3.11. Liên quan giữa nồng độ HbA1C sau điều trị với nhóm tuổi
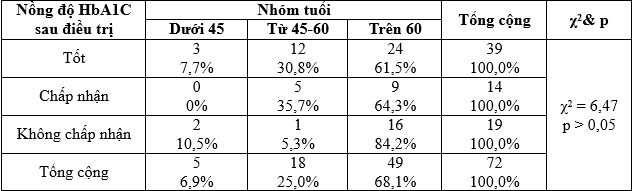
Nhận xét: Sự khác biệt về giảm mức độ HbA1C ở các nhóm tuổi chưa có ý nghĩa thống kê với χ2 = 6,47 và p > 0,05.
Bảng 3.12. Liên quan giữa nồng độ glucose máu sau điều trị và nghề nghiệp
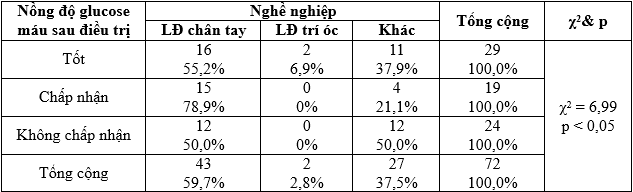
Nhận xét: Sự khác biệt có ý nghĩa thống kê giữa nhóm nghề và nồng độ glucose máu sau khi điều trị với χ2 = 6,99 và p < 0,05.
Bảng 3.13. Liên quan giữa nồng độ HbA1C sau điều trị với thời gian mắc bệnh
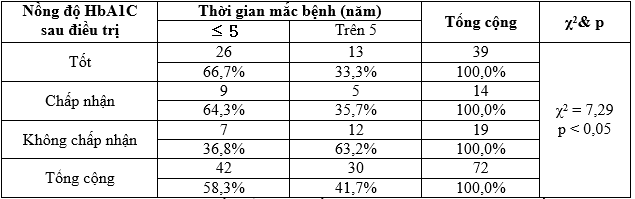
Nhận xét: Có sự khác biệt về kiểm soát nồng độ HbA1C và thời gian mắc bệnh với
χ2 = 7,29 và p < 0,05.
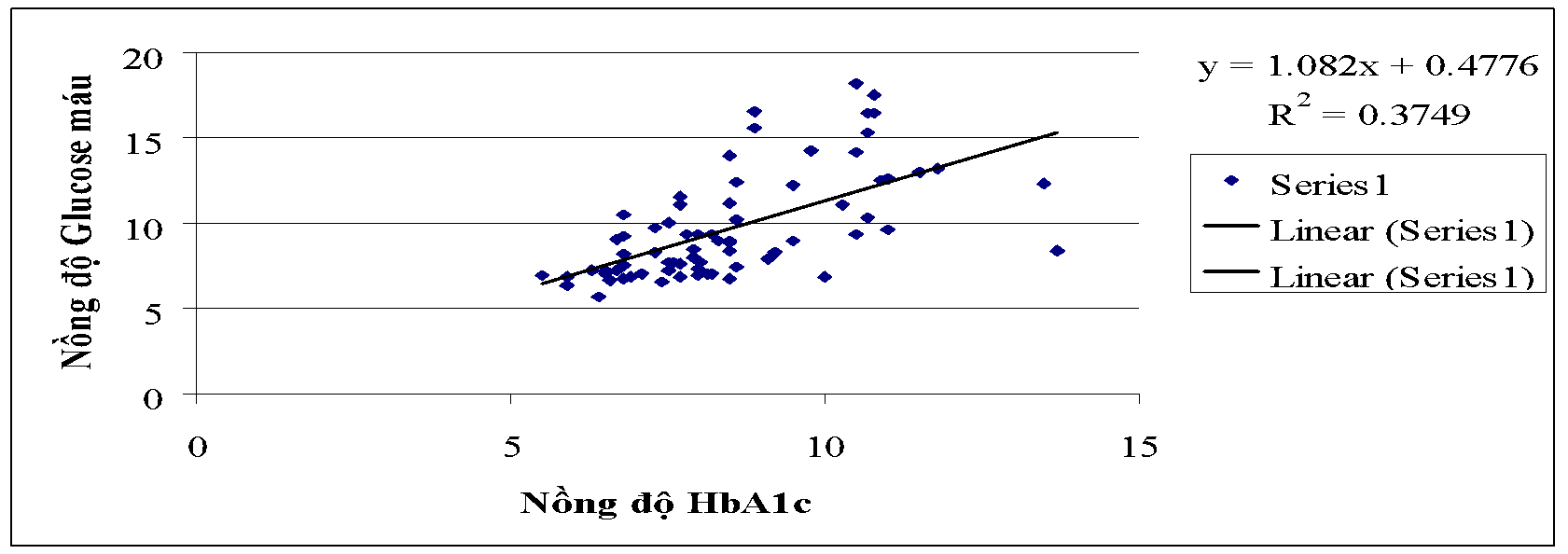
Biểu đồ 3.2. Mối tương quan giữa glucose máu và nồng độ HbA1C
Nhận xét: Tương quan thuận giữa nồng độ glucose máu và HbA1C, r = 0,612; n = 72; p < 0,001.
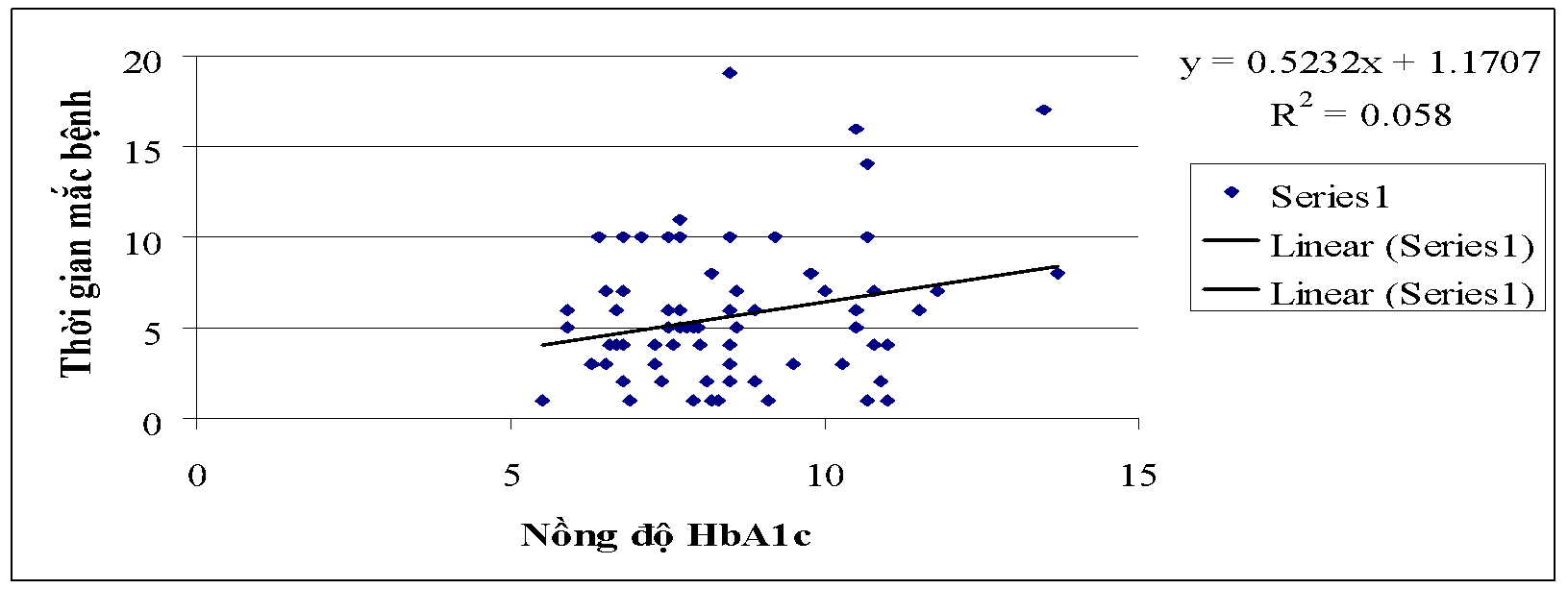
Biểu đồ 3.3. Mối tương quan giữa nồng độ HbA1C và thời gian mắc bệnh
Nhận xét: Tương quan giữa HbA1C và thời gian mắc r = 0,241; n = 72; p = 0,042.
4. BÀN LUẬN
4.1. Đặc điểm chung của bệnh nhân
Tuổi TB là 62,82 ± 9,72. Tuổi nhỏ là 37, lớn là 93 (Biểu 3.1); kết quả này tương đương với kết quả của Lê Văn Bổn và cộng sự là 62 ± 11 tuổi. Hồ Trường Bảo Long (62,33 ± 10,79); nhưng kết quả này cao hơn tác giả Đào Thị Dừa (54,7 ± 15,6 tuổi) [1], [2], [5]. Nghiên cứu của Nguyễn Thị Tuyết Mai cho kết quả tuổi trung bình (56,5 ± 9) thấp hơn kết quả của chúng tôi [7]. Tùy vào thiết kế nghiên cứu, đối tượng chọn bệnh khác nhau nên độ tuổi có phần chênh lệch nhau là có cơ sở.
Chúng tôi ghi nhận nữ mắc ĐTĐ cao hơn nam giới, lần lượt là 73,6% và 26,4% (bảng 3.1). Kết quả tương đương tác giả Lê Văn Bổn ở Qui Nhơn, có 73% là nữ, nam là 27%. Kết quả của Hồ Trường Bảo Long 65,2% và 34,5%. Nguyễn Kim Lương, ở Thái Nguyên cũng ghi nhận: tỷ lệ mắc bệnh ĐTĐ típ 2 ở nữ nhiều hơn ở nam [1], [5], [6]. Nguyễn Thị Tuyết Mai, ghi nhận nữ là 63% và nam là 37% [7].
Trong nghiên cứu (bảng 3.2), tỷ lệ lao động chân tay 59,7%; lao động trí óc là 2,8% và nhóm nghề khác là 37,5%, phù hợp cơ cấu phát triển kinh tế xã hội từng vùng. Mỗi nghiên cứu ở các địa phương có các đối tượng tham gia nghiên cứu khác nhau nên tỷ lệ dân tộc và nghề nghiệp khác nhau. Nghiên cứu của Nguyễn Thị Tuyết Mai tại An Giang, công, viên chức là 25,6%; buôn bán là 28,6%; làm nông là 40% và khác là 6,7% [7].
Các yếu tố tuổi tác, giới tính, chủng tộc là những yếu tố không thể thay đổi, điều chỉnh được trong quản lý và theo dõi điều trị đái tháo đường. Tuổi tác càng cao thì chức năng của các cơ quan cũng có hiện tượng “lão hóa” suy giảm chức năng sinh lý. Mặt khác, nữ giới ở độ tuổi cao cũng ảnh hưởng đến chức năng các cơ quan thông qua suy giảm nội tiết tố nữ… ảnh hưởng đến kết quả điều trị và biến chứng nguy hiểm của bệnh tật, nhất là đái tháo đường có biến chứng trên hệ tim mạch, thần kinh và tổn thương thận.
Kết quả tại (Bảng 3.3): thời gian mắc bệnh trung bình là 5,63 ± 3,8 năm; ngắn nhất là 01 năm và dài nhất là 19 năm. Kết quả này tương đương của Nguyễn Kim Lương thời gian bệnh trung bình là 5,82 ± 6,3 năm. Nguyễn Thị Tuyết Mai, ở An Giang là 7,4 ± 6 năm (ngắn là 01 năm và dài là 23 năm) [6], [7].
Qua nghiên cứu này chúng tôi ghi nhận béo phì độ 1 chiếm tỷ lệ là 44,4%; thừa cân là 23,6%; người có chỉ số cơ thể bình thường chiếm 27,8%; béo phì độ 2 là 2,8% và người gầy là 1,4% (Bảng 3.5). Tương đương với tác giả Nguyễn Thị Khang, có 61,4% người bệnh có béo phì [4]. Tình trạng tăng huyết áp như “người bạn đồng hành” với đái tháo đường typ 2, chúng tôi ghi nhận nam mắc bệnh tăng huyết áp đi kèm chiếm tỷ lệ 42,1% và nữ bị tăng huyết áp là 43,4%. Không có sự khác biệt về tình hình tăng huyết áp ở giới tính. Điều này cũng phù hợp với một số nghiên cứu khác.
Các chỉ số biểu thị bệnh lý đái tháo đường của đối tượng trước khi chọn vào nhóm nghiên cứu ở mức khá cao so với bình thường như: Glucose máu 9,68 ± 3,1 mmol/l; HbA1C là 8,51 ± 1,75 (%). Chỉ số ure và creatinin ở nữ giới (lần lượt là 8,18 ± 9,6 mmol/l và 78,08 ± 2,91 mmol/l) đều cao hơn nam giới (lần lượt là 6,83 ± 1,52 mmol/l và 85,42 ± 1,79 mmol/l), các chỉ số trung bình đã giảm tương đối nhiều sau thời gian theo dõi điều trị, cụ thể là Glucose máu từ 9,68 ± 3,1 mmol/l giảm xuống còn 8,66 ± 3,27 mmol/l, nồng độ HbA1C 8,51 ± 1,75% còn 7,33 ± 1,39%; Hồ Trường Bảo Long, nhận thấy nồng độ HbA1C là 9,0 ± 2,35% và không có sự khác biệt so với tuổi và giới. Nhưng có sự tương quan giữa HbA1C và LDL [5]. Nồng độ glucose của Viên Văn Đoan cao hơn của chúng tôi (12,1 ± 9,6mmol/l), và HbA1C là 8,1 ± 2,1% [3]. Và Nguyễn Thanh Sơn ở Hà Tĩnh, có nồng độ glucose máu 7,8 ± 2,93; HbA1C là 6,72 ± 1,11; Cholesterol TP là 5,08 ± 1,04, TG là 2,29 ± 2,04; HDL-Chol là 1,39 ± 0,47 và LDL-chol là 2,7 ± 0,92 [8]. Theo tác giả Yan. JH và cộng sự, khảo sát 493 bệnh nhân đái tháo đường típ 2 điều trị nội trú tại Quảng Đông Trung Quốc, HbA1C trung bình là 8,0 ± 2,3%, tỷ lệ HbA1C ≥ 6,5% là 75% [10].
4.2. Các giải pháp quản lý, kết quả điều trị và các yếu tố ảnh hưởng
Tỷ lệ người bệnh được quản lý đến thời điểm báo cáo bước đầu nghiên cứu này là 72/113 đối tượng, chiếm tỷ lệ 63,7%. Có nhiều loại thuốc với nhiều cách phối hợp khác nhau trong điều trị đái tháo đường típ 2. Thời gian điều trị bệnh lý này là rất lâu dài, gần như là suốt đời, do đó chi phí điều trị rất cao và tốn kém [2], [3].
Trong nghiên cứu của chúng tôi, tỷ lệ sử dụng thuốc kiểm soát đường huyết phối hợp Metformin 500/5 Glibenclamid (Hasanbest) chiếm tỷ lệ 81,9%; thuốc đơn độc Metformin 850 mg là 18,1%. Metformin là thuốc nền tảng điều trị ĐTĐ, nên dùng khi bắt đầu điều trị và có thể phối hợp khi cần thiết. Liều thông thường trong nghiên cứu là 1000mg-1700mg/ngày, thuốc ít gây hạ đường huyết. Khi metformin đơn độc không kiểm soát đường huyết thì phối hợp với thuốc khác, trong nhóm nghiên cứu này tỷ lệ phối hợp cao với Glibenclamid 5 mg, thuốc có khả năng hạ đường huyết nên dùng trước bữa ăn, liều từ 2-4 viên/ngày [2]. Sau khi điều trị, chúng tôi đã phân tích kết quả và nhận thấy sự khác biệt về nồng độ của glucose và HbA1C trước và sau điều trị đều có ý nghĩa thống kê lần lượt là (F2,69= 19,65; p < ,001 và F2,69= 21,97; p < 0,001) (Bảng 3.10). Cụ thể là kiểm soát nồng độ glucose máu ở mức độ kiểm soát tốt tăng từ 40,3% lên 61,1%; mức không chấp nhập đã giảm từ 33,3% xuống 23,6%. Tương tự, nồng độ HbA1C ở mức tốt tăng từ 22,2% lên 54,2% và mức độ không chấp nhận đã giảm từ 52,8% xuống còn 26,4%. Tác giả Đào Thị Dừa có một kết quả tương ứng: Đơn trị liệu chiếm 35,19% và phác đồ đa trị liệu là 31,48% và khi phối hợp thuốc thì tỷ lệ kiểm soát glucose tốt là 44,9% [2]. Kết quả của chúng tôi thấp hơn kết quả của nhóm tác giả Nguyễn Thanh Sơn ở Hà Tĩnh, tỷ lệ kiểm soát đường huyết tốt chiếm 70%; nhưng theo tác giả này người bệnh chưa được kiểm soát tốt về HA và LDL-Chol lần lượt là (65% và 52,5%). Không ghi nhận mối liên quan chặt chẽ giữa HbA1C và LDL-chol [8]. Theo nghiên cứu tại Trung Quốc, tình hình kiểm soát các rối loạn chuyển hóa trong bệnh cảnh ĐTĐ 2, nhất là chuyển hóa glucose huyết tương đối khá với tỷ lệ HbA1C > 6,5% đạt là 88% [10].
Kết quả nghiên cứu của chúng tôi, kiểm soát nồng độ glucose máu sau khi điều trị liên quan với nghề nghiệp của đối tượng, sự khác biệt có ý nghĩa thống kê với χ2 = 6,99 và p < 0,05 (Bảng 3.12). Việc kiểm soát mức độ HbA1C ở các đối tượng trong nhóm nghiên cứu này liên quan với thời gian mắc bệnh với χ2 = 7,29 và p < 0,05. Tỷ lệ nồng độ HbA1C ở mức kiểm soát tốt ở nhóm mắc bệnh dưới 05 năm là 66,7% cao hơn nhóm mắc bệnh trên 5 năm chỉ đạt 33,3%. Ở mức chấp nhận, thì nhóm mắc bệnh ngắn (5 năm) là 64,3% so với 35,7%. Ngược lại, mức không chấp nhận thì nhóm mắc bệnh dưới 5 năm thấp 36,8% (so 63,2% của nhóm mắc bệnh trên 5 năm. Nhưng, kiểm soát mức độ HbA1C không liên quan với tuổi và giới tính p > 0,05 (Bảng 3.11). Tương tự, Nguyễn Kim Lương , ghi nhận các chỉ số được kiểm soát ở các mức độ khác nhau, trong số kiểm soát glucose và HbA1C ở mức kém chiếm tỷ lệ cao (83,9% và 70,2%). Nhưng kiểm soát HA ở mức tốt chiếm tỷ lệ cao (67,9). Sau thời gian điều trị thì tỷ lệ kiểm soát chỉ số glucose và HbA1C ở mức độ kém cải thiện còn 41,8%; 33%. Theo tác giả này thời gian mắc bệnh càng lâu thì kiểm soát đường càng kém [6].
Nói tóm lại: tỷ lệ quản lý đối tượng người bệnh đái tháo đường typ 2 là 63,7%. Vấn đề hạn chế trong giải pháp này là chưa cải thiện được tình trạng cân nặng của đối tượng mặc dù tỷ lệ người bệnh mắc thừa cân-béo phì khá cao, chưa theo dõi được chế độ dinh dưỡng cho người bệnh, chưa đánh giá được các biến chứng về bệnh lý thận, các biến chứng tim mạch, mắt, thần kinh ở nhóm bệnh này. Tuy nhiên, kết quả điều trị có thay đổi trước và sau điều trị: nồng độ glucose máu ở mức tốt từ 40,3%- 61,1%; mức chấp nhận từ 26,4% -15,3; mức không chấp nhận từ 33,3 còn 23,6%. Nồng độ HbA1C ở mức tốt từ 22,2%-54,2%; mức chấp nhận 25%-19,4% và mức không chấp nhận 52,8%-26,4%. Tỷ lệ tăng huyết áp giảm từ 43,1% còn 27,8%.
5. KẾT LUẬN
Tuân thủ điều trị góp phần tăng tỷ lệ kiểm soát đường huyết và HbA1C. Thời gian mắc bệnh và nghề nghiệp là yếu tố nguy cơ của người đái tháo đường typ 2 trong nghiên cứu này.
TÀI LIỆU THAM KHẢO
- Lê Văn Bổn (2010), “Khảo sát hiện trạng bệnh nhân ĐTĐ 2 tại BVĐKQui Nhơn”. HN Nội tiết- ĐTĐ – Rối loạn chuyển hóa miền Trung và Tây Nguyên lần VII, tr. 203-214.
- Đào Thị Dừa (2010), “Tình hình bệnh nhân ĐTĐ điều trị nội trú tại BVTW Huế”. Nội tiết- ĐT-Rối loạn chuyển hóa miền Trung và Tây Nguyên lần VII, tr. 215-221.
- Viên Văn Đoan (2016), Kết quả kiểm soát 1số yếu tố nguy cơ tim mạch ở bệnh ĐTĐ được quản lý, điều trị ngoại trú tại BV Bạch Mai. Y học thực hành số 568, tr.285-289.
- Nguyễn Thị Khang (2010), Đánh giá kết quả điều trị Diamicron MR phối hợp với Metformin ở bệnh ĐTĐ2. HN Nội tiết- ĐTĐ-RLCH lần VII, tr. 187-197.
- Hồ Trường Bảo Long (2010), Khảo sát mối liên quan giữa HbA1C với bilan lipid ở bệnh nhân đái tháo đường típ 2. Hội nghị Nội tiết- Đái tháo đường – Rối loạn chuyển hóa miền Trung và Tây Nguyên lần VII, tr. 266- 274.
- Nguyễn Kim Lương (2010), “Nghiên cứu thực trạng bệnh đái tháo đường typ 2 đang điều trị ngoại trú tại Bệnh viện đa khoa trung ương Thái Nguyên”, Hội nghị Khoa học toàn quốc, chuyên ngành “Nội tiết và Chuyển hóa”, lần thứ hai. Tr. 261-267.
- Nguyễn Thị Tuyết Mai (2013), “Tìm hiểu những khó khăn và nguyện vọng của người bệnh đái tháo đường liên quan tuân thủ điều trị tại khoa Khám bệnh-Bệnh viện An Giang”, Hội nghị khoa học Bệnh viện An Giang năm 2013, tr.15-18.
- Nguyễn Thanh Sơn (2016), “Khảo sát mức độ kiểm soát đường huyết, huyết áp, bilan lipid ở nhóm bệnh nhân ĐTĐ 2 điều trị ngoại trú tại bệnh viện đa khoa tỉnh Hà Tĩnh, http://soytehatinhvn. truy cập 01/01/2017.
- Tài liệu tóm tắt atlas về đái tháo đường (2017), Liên đoàn Đái tháo đường Thế giới (IDF) ấn bản lần thứ 8, diabetesatlas.org, ngày 14/11/2017.
- Xu Z, Wang Y (1997), Chronic diabetic complications and treatment in Chinese diabetic patients, Chung- Hua-I-Hsuch- Tsa-chih, 77(2), pp. 119-22.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam