ĐẶC ĐIỂM LÂM SÀNG, CẬN LÂM SÀNG CỦA BỆNH ĐỘNG MẠCH CHI DƯỚI Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG TÍP 2
Nông Thùy Linh, Vũ Bích Nga
Đại học Y Hà Nội
DOI: 10.47122/vjde.2021.46.12
TÓM TẮT
Bệnh động mạch chi dưới là tình trạng bệnh lí của động mạch chủ bụng và các động mạch chi dưới trong đó lòng động mạch bị hẹp hoặc tắc hoàn toàn gây giảm tưới máu cơ và các bộ phận liên quan phía sau. Hậu quả của bệnh gây rối loạn chức năng, thiếu máu nuôi dưỡng và cuối cùng gây loét, hoại tử và cắt cụt chi, bệnh nhân trở thành người tàn phế, gánh nặng cho gia đình và xã hội. Đái tháo đường là một yếu tố nguy cơ chính đối với bệnh động mạch chi dưới. Mục tiêu: Nhận xét đặc điểm lâm sàng, cận lâm sàng, các yếu tố nguy cơ liên quan đến bệnh động mạch chi dưới hẹp từ 50% trở lên đường kính động mạch trên siêu âm Doppler mạch ở bệnh nhân đái tháo đường typ 2. Đối tượng và phương pháp nghiên cứu: Nghiên cứu mô tả cắt ngang, hồi cứu và tiến cứu gồm 44 bệnh nhân được chẩn đoán đái tháo đường typ 2 có bệnh động mạch chi dưới hẹp từ 50 % trở lên đường kính động mạch qua siêu âm Doppler mạch. Kết quả: Tuổi trung bình là 71.14 ± 11.44, tỉ lệ nam/nữ là 3.4/1. Triệu chứng cơ năng hay gặp nhất là đau cách hồi chiếm tỉ lệ 45.5%, triệu chứng thực thể thường gặp là bàn chân lạnh chiếm tỉ lệ 54.5%. Trên siêu âm Doppler mạch, hay gặp nhất hẹp 1 tầng động mạch chiếm tỉ lệ cao nhất 77.27%, tầng dưới gối chiếm tỉ lệ 63.64%. Sự khác biệt về mức độ hẹp của động mạch có ý nghĩa thống kê giữa nhóm hút thuốc lá và không hút thuốc lá, giữa nhóm bệnh nhân BMI ≥ 23 kg/m2 và nhóm BMI < 23 kg/m2; giữa nhóm CRPhs ≥ 0.5 mg/dl và nhóm CRPhs < 0.5 mg/dl, p < 0.05.
ABSTRACT
Clinical and subclinical features of lower extremity artery disease in type 2 diabetic patients
Nong Thuy Linh, Vu Bich Nga
Ha Noi Medical University
Background: Lower limb artery disease is a condition of the abdominal aorta and the lower extremities in which the lumen of the artery is narrowed or completely blocked, causing decreased perfusion of the muscles and it’s posterior parts. As a result of the disease causes dysfunction, nourishing anemia and eventually ulceration, necrosis and amputation, the patient becomes disabled, a burden on the family and society. Diabetes is a major risk factor for lower extremity artery disease. Objectives: To comment on clinical, subclinical features, and risk factors related to lower extremity artery disease of 50% or more of arterial diameter on vascular Doppler ultrasound in type 2 diabetic patients. Methods: Cross-sectional, retrospective and prospective descriptive studies including 44 patients diagnosed with type 2 diabetes with narrowed lower limb artery disease of 50% or more of the diameter on vascular Doppler ultrasound. Results: The mean age was 71.14
± 11.44, the male / female ratio was 3.4 / 1. The most common symptom of muscle function is pain in the way of recovery, accounting for 45.5%, the most common physical symptom is cold feet, accounting for 54.5%. On Vascular Doppler ultrasound, the most common one is the stenosis of the arteries, accounting for the highest proportion of 77.27%, the lower knee accounts for 63.64%. The differences were statistically significant between the smokers and the non- smokers, between the BMI ≥ 23 kg / m2 and the BMI <23 kg / m2; between CRPhs ≥ 0.5 mg / dl and CRPhs <0.5 mg / dl, p <0.05.
Keywords: clinical, subclinical features, lower extremity artery disease, type 2 diabetic patients.
Từ khóa: lâm sàng, cận lâm sàng, bệnh động mạch chi dưới, đái tháo đường typ 2
Chịu trách nhiệm chính: Nông Thùy Linh
Ngày nhận bài: 09/01/2021
Ngày phản biện khoa học: 09/02/2021 Ngày duyệt bài: 01/04/2021
Email: [email protected] Điện thoại: 0349583845
1. ĐẶT VẤN ĐỀ
Đái tháo đường là một bệnh lí mạn tính phổ biến. Thế giới đang có 415 triệu người lớn (20-79 tuổi) mắc đái tháo đường vào năm 2015. Dự đoán năm 2040, con số này sẽ là 642 triệu người. Tại Việt Nam, năm 2015 có 3.5 triệu người mắc đái tháo đường, dự đoán 2040 là 6.1 triệu người.1
Đái tháo đường xuất hiện ở đối tượng bệnh nhân ngày càng trẻ và gây ra những biến chứng nặng nề ngay từ lúc phát hiện, trong đó có biến chứng mạch máu lớn bao gồm bệnh động mạch chi dưới mạn tính. Bệnh động mạch chi dưới mạn tính gây giảm tưới máu cơ và các bộ phận liên quan phía sau động mạch bị tổn thương. Hậu quả gây rối loạn chức năng, thiếu máu nuôi dưỡng, cuối cùng gây loét, hoại tử và cắt cụt chi, bệnh nhân trở thành người tàn phế, gánh nặng chó gia đình, xã hội. Bệnh có nhiều yếu tố nguy cơ liên quan có thể phòng tránh.
Siêu âm Doppler mạch chi dưới là một trong những phương pháp chẩn đoán bệnh động mạch chi dưới. Phương pháp này có độ nhạy 90%, độ đặc hiệu 95%, ưu điểm nhanh gọn, không xâm lấn, phổ biến, chi phí thấp, có giá trị trong chẩn đoán và theo dõi điều trị. Bệnh động mạch chi dưới được chẩn đoán khi hẹp từ 50% đường kính động mạch trở lên trên siêu âm.2
Vì vậy chúng tôi tiến hành nghiên cứu với hai mục tiêu sau:
- Nhận xét đặc điểm lâm sàng, cận lâm
sàng của bệnh động mạch chi dưới hẹp từ 50% trở lên đường kính động mạch trở lên qua siêu âm Doppler mạch ở bệnh nhân đái tháo đường typ 2.
- Nhận xét một số yếu tố liên quan đến bệnh động mạch chi dưới hẹp từ 50% trở lên đường kính động mạch trở lên qua siêu âm Doppler mạch ở bệnh nhân đái tháo đường typ 2.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu:
Gồm 44 bệnh nhân được chẩn đoán đái tháo đường typ 2 có bệnh động mạch chi dưới hẹp từ 50 % trở lên đường kính động mạch trên siêu âm Doppler mạch tại bệnh viện Đại học Y Hà Nội từ 1/2019 đến 8/2020.
Tiêu chuẩn lựa chọn bệnh nhân:
Bệnh nhân được chẩn đoán xác định đái tháo đường typ 2.
Bệnh nhân được chẩn đoán bệnh động mạch chi dưới hẹp từ 50% trở lên đường kính động mạch ( bao gồm từ động mạch chậu chung đến động mạch mu chân hai bên) trên siêu âm Doppler mạch.
2.2. Phương pháp nghiên cứu:
Nghiên cứu mô tả cắt ngang, hồi cứu và tiến cứu
Địa điểm: Khoa khám bệnh, khoa Nội tiết hô hấp, Trung tâm tim mạch bệnh viện Đại học Y Hà Nội
Thời gian: Từ 1/2019 đến 8/2020 Chọn mẫu: Thuận tiện
2.3. Các bước tiến hành nghiên cứu:
Bệnh nhân có đủ tiêu chuẩn được lựa chọn vào nghiên cứu, được hỏi bệnh, khám bệnh, xét nghiệm máu. Xử lí số liệu bằng phần mềm SPSS 16.0.
3. KẾT QUẢ
1. Đặc điểm chung của đối tượng nghiên cứu:


2. Đặc điểm lâm sàng, cận lâm sàng của bệnh động mạch chi dưới ở bệnh nhân đái tháo đường typ 2:
2.1. Phân bố bệnh nhân theo nhóm tuổi
Tỷ lệ mắc bệnh cao nhất ở nhóm 70- 80 tuổi (34.1%) và nhóm 60-70 tuổi (34.1%), thấp nhất ở nhóm dưới 60 tuổi (13.6%). Nhóm trên 80 tuổi chiếm tỉ lệ 18.2%.
2.2. Tỉ lệ các triệu chứng lâm sàng
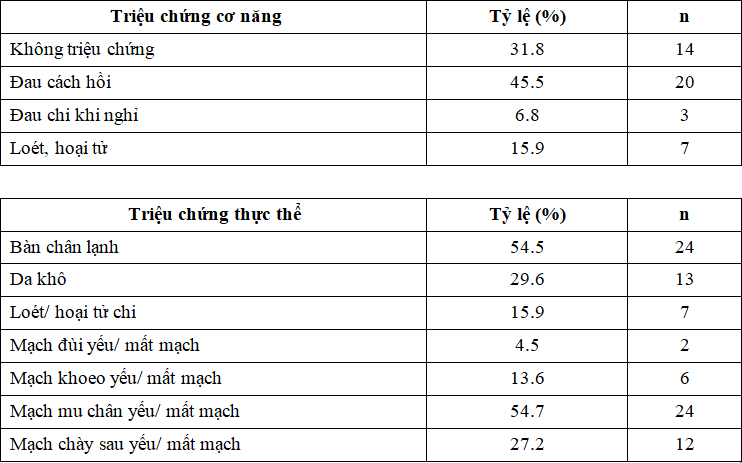
Nhận xét: Tỉ lệ bệnh nhân có triệu chứng đau cách hồi cao nhất (45.5%). Tỉ lệ bệnh nhân có triệu chứng loét, hoại tử chi thấp nhất (15.9%)
2.3. Phân bố bệnh nhân theo mức độ hẹp, tầng giải phẫu của động mạch tổn thương
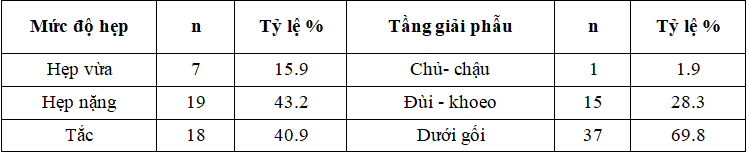
Nhận xét: Tỉ lệ nhóm bệnh nhân hẹp vừa thấp nhất (15.9%). Tỉ lệ nhóm bệnh nhân hẹp nặng và tắc tương đương nhau (43.9% và 40.9%). Tỉ lệ động mạch bị tổn thương cao nhất là tầng dưới gối, chiếm 69.8%, tầng chủ chậu ít bị tổn thương nhất với tỉ lệ 1.9%.
3. Mối liên quan giữa một số yếu tố nguy cơ với bệnh động mạch chi dưới ở bệnh nhân đái tháo đường typ 2:
3.1. Tỷ lệ của các yếu tố nguy cơ kết hợp với đái tháo đường
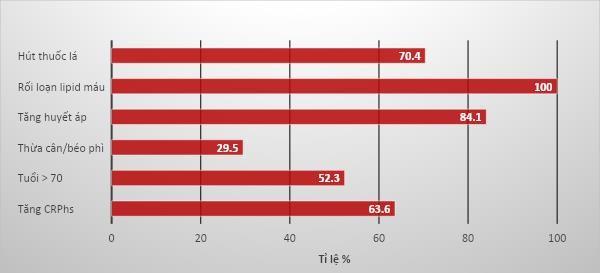
Nhận xét: Tăng huyết áp, rối loạn lipid máu là hai yếu tố nguy cơ phối hợp thường gặp nhất. Hút thuốc lá là một trong các yếu tố nguy cơ hàng đầu của bệnh động mạch chi dưới, chiếm tỉ lệ 70.4%.
3.2. Mối liên quan giữa một số yếu tố nguy cơ với mức độ tổn thương của động mạch chi dưới ở bệnh nhân đái tháo đường typ 2:
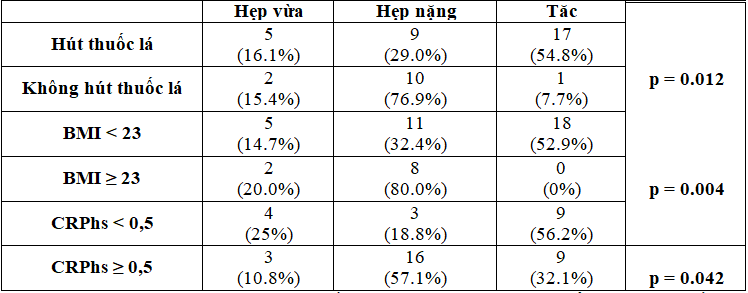
Nhận xét: Có sự khác biệt có ý nghĩa thống kê về mức độ nặng của bệnh động mạch chi dưới giữa nhóm không hút thuốc lá và hút thuốc lá, giữa nhóm BMI ≥ 23 kg/m2 và nhóm BMI < 23 kg/m2, giữa nhóm CRPhs ≥ 0.5 mg/dl và nhóm CRPhs < 0.5 mg/dl.
Chưa phát hiện sự khác biệt có ý nghĩa thống kê giữa nhóm tăng huyết áp và không tăng huyết áp, nhóm HbA1c ≥ 7% và nhóm
HbA1c < 7%, nhóm tuổi, thời gian mắc đái tháo đường, giữa rối loạn từng thành phần lipid máu.
4. BÀN LUẬN
1. Đặc điểm chung của đối tượng nghiên cứu:
Độ tuổi trung bình của nhóm bệnh nhân nghiên cứu của chúng tôi là 71.14 ± 11.44 tuổi, thấp nhất là 44 tuổi, cao nhất là 96 tuổi. Kết quả của chúng tôi cao hơn độ tuổi trung bình trong nghiên cứu của Jude, Olybo và cộng sự 3 năm 2001. Tương đương nghiên cứu của Vũ Thùy Thanh 4 năm 2012. Tỉ lệ nam/nữ là 3.4/1. Tỉ lệ nam nữ của chúng tôi cao hơn các nghiên cứu của Nguyễn Mạnh Hà 5 và Vũ Thùy Thanh. Tuổi càng tăng, số bệnh nhân nữ mắc bệnh càng tăng có lẽ do sự giảm estrogen gây rối loạn trong cơ thể, trong đó có béo phì.
2. Đặc điểm lâm sàng, cận lâm sàng của bệnh động mạch chi dưới ở bệnh nhân đái tháo đường typ 2.
Kết quả tỉ lệ các triệu chứng lâm sàng cơ năng của chúng tôi tương đương kết quả nghiên cứu của chúng tôi có sự tương đồng về tỉ lệ bệnh nhân có triệu chứng đau cách hồi so với nghiên cứu của Javed Akram, Aziz-ul- Hassan Aamir, Abdul Basi và cộng sự 6 tại Pakistan từ năm 2004 đến năm 2005. Nhưng có sự khác biệt với nghiên cứu của Lê Diệu Linh 7 và Nguyễn Mạnh Hà 5. Về các triệu chứng thực thể mà người thầy thuốc có thể khám được, triệu chứng bàn chân lạnh là hay gặp nhất, chiếm tỉ lệ 54.5%, sau đó là triệu chứng da khô chiếm tỉ lệ 29.6%, triệu chứng loét, hoại tử chi ít gặp nhất, chiếm tỉ lệ 15.9%. Trong phần thăm khám bắt mạch, tỉ lệ bắt mạch mu chân yếu, mất mạch chiếm tỉ lệ cao nhất (54.7%), tiếp sau là mạch chày sau yếu, mất mạch chiếm tỉ lệ 27.2%, mạch khoeo, mạch đùi yếu, mất mạch lần lượt là 13.6 và 4.5%. Kết quả này phù hợp với số lượng và loại mạch hẹp.
Các bệnh nhân của chúng tôi tổn thương động mạch chủ yếu là hẹp nặng và tắc hoàn toàn, chiếm tỉ lệ lần lượt là 43.2% và 40.9%, hay gặp nhất tổn thương động mạch tầng dưới gối. Tổn thương động mạch trên siêu âm có tính chất lan tỏa vị trí, bên phải và bên trái tổn thương như nhau, càng về phía hạ lưu càng tổn thương nặng.
3. Mối liên quan giữa một số yếu tố nguy cơ với bệnh động mạch chi dưới ở bệnh nhân đái tháo đường typ 2:
Trong nghiên cứu của chúng tôi, có sự khác biệt có ý nghĩa thống kê về mức độ nặng của bệnh động mạch chi dưới giữa nhóm không hút thuốc lá và hút thuốc lá, giữa nhóm BMI ≥ 23 kg/m2 và nhóm BMI < 23 kg/m2, giữa nhóm CRPhs ≥ 0.5 mg/dl và nhóm CRPhs < 0.5 mg/dl với p < 0.05. Chưa có sự khác biệt có ý nghĩa thống kê giữa nhóm tăng huyết áp và không tăng huyết áp, nhóm HbA1c ≥ 7% và nhóm HbA1c < 7%, nhóm tuổi, thời gian mắc đái tháo đường, giữa rối loạn từng thành phần lipid máu. Điều này phù hợp với nhiều nghiên cứu trong nước và ngoài nước.
Nghiên cứu PAD- SEARCH 8 trên 6625 bệnh nhân đái tháo đường có kết quả có mối liên quan giữa hút thuốc lá, rối loạn mỡ máu, tăng huyết áp, thừa cân, tăng CRPhs với bệnh động mạch chi dưới.
Có thể do nghiên cứu của chúng tôi chỉ gồm 44 bệnh nhân vì vậy một số nhóm yếu tố nguy cơ chưa có sự khác biệt có ý nghĩa thống kê. Đặc biệt xét theo chỉ số khối cơ thể, nhóm BMI < 23 kg/m2 có mức độ tổn thương mạch nặng hơn nhóm BMI ≥ 23 kg/m2. Giải thích cho tình trạng này có thể do bệnh nhân béo phì chú ý đi khám sớm hơn, được nghi ngờ nguy cơ và tầm soát bệnh tốt hơn, được điều trị tích cực và tuân thủ thuốc hơn, vì thế tiên lượng tốt hơn.
Ngoài ra có thể do chỉ số BMI có những hạn chế như đánh giá khối lượng nạc, chứ không nhiều mỡ trong cơ thể. Khắc phục những nhược điểm trên, chỉ số chu vi vòng bụng và tỉ lệ eo- mông kết hợp với BMI để đánh giá thừa cân, béo phì. Hoặc có thể do bệnh nhân mới bị giảm cân gần đây mà nghiên cứu của chúng tôi chưa đánh giá được.
5. KẾT LUẬN
- Triệu chứng đau cách hồi chiếm tỉ lệ cao nhất 45.5%. Mạch mu chân yếu, mất mạch chiếm tỉ lệ cao nhất 7%.
- Siêu âm Doppler mạch hẹp từ 50% đường kính động mạch chi dưới. Hẹp 1 tầng động mạch chiếm tỉ lệ cao nhất 77.27%. Tỷ lệ hẹp tầng trên gối là 36.36%, tỷ lệ tầng dưới gối là 63.64%.
- Sự khác biệt có ý nghĩa thống kê về mức độ nặng của bệnh động mạch chi dưới giữa nhóm hút thuốc lá và không hút thuốc lá, giữa nhóm bệnh nhân BMI ≥ 23 kg/m2 và nhóm BMI < 23 kg/m2; giữa nhóm CRPhs ≥ 0.5 mg/dl và nhóm CRPhs < 0.5 mg/dl, p < 0.05.
- Chưa phát hiện mối liên quan giữa tình trạng kiểm soát đường huyết, thời gian phát hiện đái tháo đường, tăng huyết áp, rối loạn lipid máu, tuổi cao và mức độ nặng của bệnh động mạch chi dưới, p > 0.05
TÀI LIỆU THAM KHẢO
- Chatterjee S, Khunti K, Davies MJ. Type 2 diabetes. The Lancet. 2017; 389(10085):2239-2251. doi:10.1016/S0140-6736(17)30058-2.
- Visser K, Myriam Hunink MG. Peripheral Arterial Disease: Gadolinium- enhanced MR Angiography versus Color- guided Duplex USA Meta-analysis. Radiology. 2000;216(1):67-77. doi:10.1148/radiology. 216.1. r00jl0367
- Jude EB, Oyibo SO, Chalmers N, Boulton AJM. Peripheral Arterial Disease in Diabetic and Nondiabetic Patients: A comparison of severity and outcome. Diabetes Care. 2001;24(8):1433-1437. doi:10.2337/ diacare. 8.1433
- Vũ Thùy Thanh. Nhận xét chỉ số cổ chân- cánh tay trong đánh giá mức độ tổn thương bệnh động mạch chi dưới ở bệnh nhân đái tháo đường type 2 có tổn thương bàn chân, Luận văn Thạc sĩ, BSNT, Đại học Y Hà Nội. 2012.
- Nguyễn Mạnh Hà. Nghiên cứu bệnh động mạch chi dưới mạn tính ở bệnh nhân có nguy cơ cao tại Viên Tim mạch Việt Nam, Luận văn Thạc sỹ. Đại Học Y Hà Nội.
- Akram J, Aamir A, Basit A, et al. Prevalence of peripheral arterial disease in type 2 diabetics in Pakistan. JPMA J Pak Med Assoc. 2011; 61(7):644-648.
- Lê Diệu Linh. Nghiên cứu đặc điểm lâm sàng,cận lâm sàng của bệnh nhân đái tháo đường type 2 có bệnh động mạch chi dưới vào điều trị nội trú tại khoa Nội tiết đái tháo đường bệnh viện Bạch Mai, Luận văn BSYK. Đại Học Y Hà Nội.
- Rhee SY, Guan H, Liu ZM, et al. Multi- country study on the prevalence and clinical features of peripheral arterial disease in asian type 2 diabetes patients at high risk of atherosclerosis. Diabetes Res Clin Pract. 2007;76(1):82-92. doi:10.1016/j.diabres.2006.07.029
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

