ĐẶC ĐIỂM LÂM SÀNG, KẾT CỤC THAI SẢN Ở NGƯỜI ĐÁI THÁO ĐƯỜNG THAI KỲ
Hoàng Thị Diễm Hương, Hồ Thị Kim Thanh
Trường Đại học Y Hà Nội
DOI: 10.47122/vjde.2022.57.13
SUMMARY
Characteristics and outcomes of gestational diabetes mellitus
Objectives: Describe the characteristics and outcomes of women with gestational diabetes mellitus. Methods: A prospective-study describing 102 women with gestational diabetes in 2 groups: Group 1: nutrition and lifestyle intervention, Group 2: insulin therapy. Results: Maternal age (years) 33,03 ± 5,3. Pre- pregnancy BMI 20,53 ± 2,02kg/m2. Gestational weight gain 14,88 ± 4,9kg. The prevalence of a family history of type 2 diabetes mellitus were 23,5%. 54 patients (52,9%) on diet therapy; 48 patients (47,1%) requiring insulin therapy. The most prevalence of gestational diabetes were polyhydramnios (13,0% and 29,2%, p < 0,05) and neonatal hypoglycemia (11,7% and 16,3%, p > 0,05). Conclusion: Gestational diabetes may be controlled by diet, exercise or add insulin therapy, there weren’t statistically significant difference in outcomes of 2 groups.
Keyword: gestational diabetes mellitus, characteristics, outcomes.
TÓM TẮT
Mục tiêu: Mô tả đặc điểm lâm sàng, kết cục thai sản ở người đái tháo đường thai kỳ. Phương pháp: Mô tả tiến cứu trên 102 thai phụ được chẩn đoán đái tháo đường thai kỳ gồm 2 nhóm: Nhóm 1: điều chỉnh chế độ ăn, luyện tập và Nhóm 2: điều trị phối hợp insulin. Kết quả: Tuổi trung bình của thai phụ là 33,03 ± 5,3. BMI trung bình trước mang thai là 20,53 ± 2,02kg/m2. Mức tăng cân trong thai kỳ trung bình 14,88 ± 4,9kg. 23,5% thai phụ có tiền sử gia đình có người mắc ĐTĐ thế hệ thứ nhất. 54 thai phụ (52,9%) chỉ cần điều chỉnh chế độ ăn, luyện tập; 48 thai phụ (47,1%) điều trị phối hợp insulin. Tai biến hay gặp nhất là đa ối (13,0% và 29,2%, p < 0,05) và hạ đường huyết sơ sinh (11,7% và 16,3%, p > 0,05). Kết luận: Đái tháo đường thai kỳ có thể chỉ kiểm soát bằng chế độ ăn, tập luyện hoặc cần thêm bổ sung tiêm insulin, không có sự khác biệt mang ý nghĩa thống kê về kết cục thai sản của 2 nhóm này.
Từ khoá: đái tháo đường thai kỳ, đặc điểm lâm sàng, kết cục thai sản.
Tác giả liên hệ: Hoàng Thị Diễm Hương
Ngày nhận bài: 15/9/2022
Ngày phản biện khoa học: 15/10/2022
Ngày duyệt bài: 5/11/2022
1. ĐẶT VẤN ĐỀ
Đái tháo đường thai kỳ (ĐTĐTK) là một rối loạn chuyển hoá nghiêm trọng, nếu không được chẩn đoán và điều trị sẽ gây nhiều tai biến cho mẹ và thai nhi như sảy thai, thai chết lưu, tiền sản giật, hội chứng suy hô hấp cấp, tử vong chu sinh không rõ nguyên nhân, thai to dẫn đến đẻ khó, tăng nguy cơ phải mổ lấy thai…
Mấu chốt trong điều trị đái tháo đường thai kỳ là giáo dục sức khoẻ cho bà mẹ, kết hợp với điều chỉnh chế độ dinh dưỡng, luyện tập và phối hợp thêm insulin khi cần thiết. Vì vậy trong điều trị ĐTĐTK sẽ phân tầng thành các nhóm đối tượng tương ứng: Nhóm điều chỉnh chế độ ăn, luyện tập và Nhóm cần phối hợpinsulin.
Câu hỏi đặt ra là “Liệu ở những nhóm đối tượng ĐTĐTK được điều trị bằng các phương pháp khác nhau thì kết cục thai sản có khác biệt gì đáng kể hay không?”. Vì vậy, chúng tôi tiến hành nghiên cứu này với mục tiêu: Mô tả đặc điểm lâm sàng, kết cục thai sản ở người đái tháo đường thai kỳ
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
- Đối tượng nghiên cứu: các thai phụ được chẩn đoán ĐTĐTK theo tiêu chuẩn IADPSG 2010.
2.1.2. Tiêu chuẩn loại trừ:
- Bệnh nhân đái tháo đường mang
- Thai phụ đang mắc các bệnh lý liên quan đến chuyển hoá glucose: bệnh lý tuyến yên, tuyến giáp, u tuỷ thượng thận, bệnh lý gan thận,… Thai phụ đang được điều trị bằng các thuốc ảnh hưởng đến nồng độ đường huyết: corticoid, thuốc chẹn giao cảm,…
2.2. Phương pháp nghiên cứu
- Thiết kế nghiên cứu: Mô tả tiến cứu, có theo dõi kết hợp can thiệp một phần.
Cỡ mẫu và phương pháp chọn mẫu: chọn mẫu theo phương pháp thuận tiện. Các bệnh nhân sau khi đủ tiêu chuẩn nghiên cứu sẽ được phân thành 2 nhóm:
Nhóm điều chỉnh chế độ ăn, tập luyện và Nhóm điều trị phối hợp insulin. Các nhóm này được theo dõi đồng thời, đánh giá kết quả kiểm soát đường máu và so sánh về kết cục thai sản.
2.2.2. Tiêu chuẩn sử dụng trong nghiên cứu
- Tiêu chuẩn ĐTĐ thai kỳ theo IADPSG 2010. Chẩn đoán ĐTĐTK khi bất kỳ giá trị glucose huyết tương nào thoả mãn tiêu chuẩn:
+ Glucose huyết tương đói 5,1 mmol/l (92mg/dl)
+ Glucose huyết tương sau 1 giờ 10,0 mmol/l (200mg/dl)
+ Glucose huyết tương sau 2 giờ 8,5 mmol/l (153mg/dl)
- Chỉ số khối cơ thể (BMI) được tính theo công thức: BMI = Cân nặng (kg)/(Chiều cao)2. Đánh giá BMI theo khuyến cáo của WHO đề nghị cho khu vực châu Á – Thái Bình Dương 2/2000.
3. KẾT QUẢ NGHIÊN CỨU
3.1. Đặc điểm chung của đối tượng nghiên cứu
Bảng 1. Phân bố đối tượng nghiên cứu theo nhóm tuổi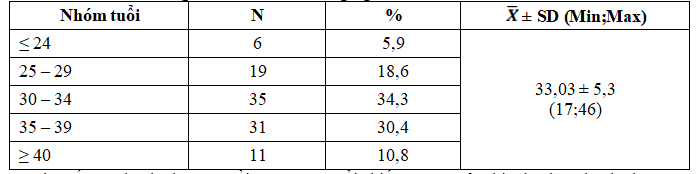
Chủ yếu gặp bệnh nhân có tuổi từ 30 – 39 tuổi chiếm 64,7%, đặc biệt là nhóm bệnh nhân từ 30 đến 34 tuổi chiếm tỷ lệ cao nhất 34,3%.
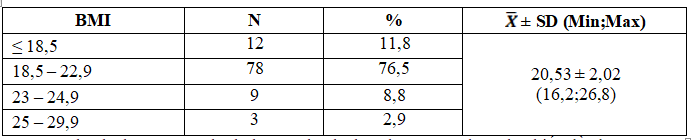
Bảng 2. Phân bố BMI trước khi mang thai của đối tượng nghiên cứu
Bảng 3. Mức tăng cân trong thai kỳ của đối tượng nghiên cứu
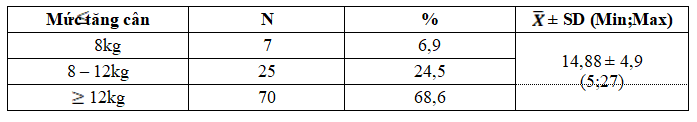
Nhóm thai phụ tăng trên 12kg chiếm tỷ lệ cao nhất với 68,6%, nhóm thai phụ tăng 8 – 12kg và dưới 8kg chiếm lần lượt 24,5% và 6,9%.
Bảng 4. Yếu tố nguy cơ của đối tượng nghiên cứu
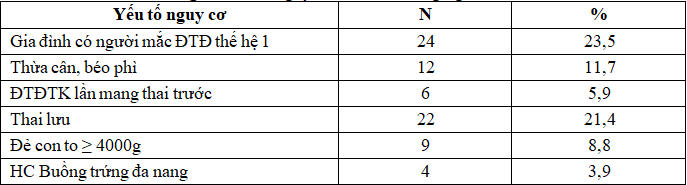
Trong các yếu tố nguy cơ, gặp nhiều nhất là tỷ lệ có tiền sử gia đình trực hệ có người mắc đái tháo đường chiếm tỷ lệ 23,5%.
3.2. Kết cục thai sản của đối tượng nghiên cứu
Trong tổng số 102 bệnh nhân nghiên cứu, có 54 thai phụ (52,9%) điều chỉnh chế độ ăn, luyện tập đơn thuần, 48 thai phụ (47,1%) cần điều trị phối hợp insulin.
Bảng 5. Kết cục thai sản của đối tượng nghiên cứu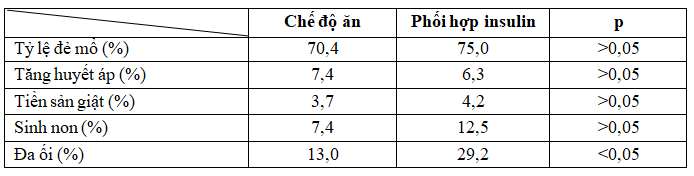
Tỷ lệ tai biến hay gặp nhất là đa ối, tương ứng nhóm điều chỉnh chế độ ăn là 13,0% và nhóm phối hợp insulin là 29,2%. Tỷ lệ các tai biến khác không có sự khác biệt mang ý nghĩa thống kê giữa 2 nhóm (p > 0,05).
Bảng 6. Tai biến trẻ sơ sinh của đối tượng nghiên cứu
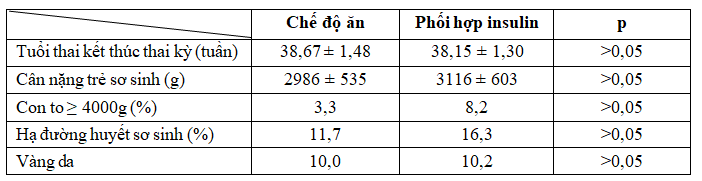
Gặp nhiều nhất là hạ đường huyết sơ sinh 11,7% và 16,3% lần lượt ở 2 nhóm điều chỉnh chế độ ăn và phối hợp insulin. Tỷ lệ các tai biến trẻ sơ sinh khác biệt không có ý nghĩa thống kê giữa 2 nhóm với p > 0,05.
4. BÀN LUẬN
Tuổi trung bình của 102 thai phụ là 33,03 ± 5,3 tuổi, cao hơn trong nghiên cứu của Lê Thị Thanh Tâm năm 2017 là 28,3 ± 4,9 tuổi [2]. Đáng chú ý, nhóm tuổi có nguy cơ cao (>35 tuổi) chiếm tỷ lệ 40,2%, thể hiện xu hướng chung của xã hội, phụ nữ kết hôn và sinh con muộn hơn, tuy nhiên song song với đó một số bệnh lý nguy cơ do tuổi cao như ĐTĐTK sẽ tăng lên. Tại Trung Quốc, theo Gao C nguy cơ mắc ĐTĐTK ở phụ nữ lớn tuổi (≥ 35 tuổi) là 26,7% (95%CI: 23,2 – 30,2%) trong ở phụ nữ trẻ tuổi tỷ lệ mắc là 13,4% (95%CI: 11,0 – 15,7%) (p < 0,01) [7].
Tình trạng thừa cân, béo phì làm tăng tỷ lệ mắc ĐTĐTK, tuy nhiên trong nghiên cứu của chúng tôi BMI trước khi có thai trung bình của thai phụ chỉ là 20,53 ± 2,02kg/m2, tương đương với nghiên cứu của Vũ Quỳnh Trang là 21,2kg/m2 tại bệnh viện Bạch Mai [3]. Những thai phụ thừa cân, béo phì có bằng chứng liên quan đến kháng insulin mạn tính trong khi các thai phụ có BMI thấp thường có rối loạn chức năng tế bào beta kiểu tự miễn (không liên quan đến cơ chế kháng insulin).
Mức tăng cân trung bình là 14,88 ± 4,9kg, nhóm thai phụ tăng trên 12kg chiếm tỷ lệ cao nhất với 68,6%. Barnes nghiên cứu trên 1034 thai phụ ĐTĐTK, trong đó có 66% thai phụ tăng cân quá mức thấy rằng liều insulin trung bình cần sử dụng ở nhóm này cao hơn nhóm tăng cân trong giới hạn bình thường (28,8 ± 21,5UI so với 22,7 ± 18,7UI, p = 0,006), tỷ lệ thai to hơn so với tuổi thai cũng cao hơn (19% so với 9,8%, p < 0,001) [4]. Tăng cân nhanh trong thai kỳ không những là yếu tố nguy cơ mắc ĐTĐTK mà còn dẫn đến kiểm soát đường huyết kém hơn gây hậu quả cho mẹ và thai nhi cả trước mắt và lâu dài.
Yếu tố nguy cơ gặp nhiều nhất trong nghiên cứu của chúng tôi là thai phụ có tiền sử gia đình trực hệ có người mắc đái tháo đường chiếm tỷ lệ 23,5%. Cianni nghiên cứu cho thấy tỷ lệ ĐTĐTK ở nhóm bệnh nhân có tiền sử gia đình mắc ĐTĐ typ 2 là 14,5% trong khi nhóm không có tiền sử gia đình là 7,3% [5]. Có 6 trường hợp thai phụ trong nghiên cứu của chúng tôi có tiền sử ĐTĐTK ở lần mang thai trước chiếm 5,9%, cũng theo Morikawa trong tổng số 72 thai phụ có tiền sử ĐTĐTK ở lần mang thai đầu tiên thì có đến 47,2% thai phụ mắc ĐTĐTK ở lần mang thai tiếp theo [8].
Trong nghiên cứu của chúng tôi 52,9% thai phụ được điều chỉnh chế độ ăn, luyện tập đơn thuần, 471,% còn lại cần phối hợp insulin. Filardi nghiên cứu trên 183 thai phụ ĐTĐTK (59,0% người da trắng, 30,6% người châu Á, 10,4% người chủng tộc khác), thấy rằng tỷ lệ điều trị insulin chung là 49,2% trong đó nhu cầu điều trị insulin ở người châu Á cao hơn đáng kể so với người da trắng (63,6% so với 40,7%, p = 0,006), mặc dù BMI trước mang thai của người châu Á thấp hơn có ý nghĩa (23,8 ± 4,6kg/m2 so với 28,2 ± 6,9kg/m2, p = 0,000) [6].
Nghiên cứu trên 102 thai phụ, chúng tôi thấy tỷ lệ đẻ mổ ở cả 2 nhóm tương đối cao, lần lượt là 70,4% và 75%. Hoàng Tuấn Linh nghiên cứu trên 2 nhóm bệnh nhân ĐTĐTK điều chỉnh chế độ ăn, luyện tập và điều trị phối hợp insulin cũng thấy nhóm bệnh nhân điều trị bằng insulin có tỷ lệ kết thúc thai kỳ bằng hình thức mổ đẻ cao hơn, với 76,36%, tuy nhiên sự khác biệt này không có ý nghĩa thống kê với p > 0,05 [1].
Tăng huyết áp và tiền sản giật trong nghiên cứu của chúng tôi gặp tương đối ít. Ở nhóm điều chỉnh chế độ ăn có 4 bệnh nhân (7,4%) tăng huyết áp và 2 bệnh nhân tiền sản giật (3,7%), còn ở nhóm phối hợp insulin tỷ lệ này lần lượt là 3 bệnh nhân (6,3%) và 2 bệnh nhân (4,2%). Nghiên cứu của Reinders thấy tỷ lệ tăng huyết áp, tiền sản giật ở nhóm thai phụ ĐTĐTK điều chỉnh lối sống là 4,73% và 8,09%, trong khi tỷ lệ này ở nhóm thai phụ ĐTĐTK điều trị phối hợp insulin là 7,53% và 7,19% [9].
Ở nhóm điều chỉnh chế độ ăn tuổi thai trung bình lúc đẻ là 38,67 ± 1,48 tuần, còn ở nhóm phối hợp insulin trung bình là 38,15 ± 1,30 tuần (p>0,05), chỉ một tỷ lệ nhỏ các thai phụ sinh con non tháng (7,4% và 12,5%). Kết quả này tương đồng với nghiên cứu của Vitner, tuổi thai trung bình lúc đẻ ở thai phụ ĐTĐTK là 38,8 ± 1,3 tuần [10]. Tỷ lệ sinh non trong nghiên cứu Reinders trên nhóm thai phụ ĐTĐTK điều chỉnh chế độ ăn, luyện tập và nhóm điều trị phối hợp insulin lần lượt là 6,44% và 6,1% [9]. Như vậy nếu kiểm soát đường huyết tốt, tuổi thai kết thúc thai kỳ của các thai phụ ĐTĐTK cũng giống như các thai phụ bình thường, bất kể điều chỉnh chế độ ăn hay điều trị insulin phối hợp.
Ở cả 2 nhóm, trẻ có cân nặng từ 3000 đến dưới 3500g chiếm tỷ lệ cao nhất (> 40%), chỉ có 2 trẻ (3,3%) ở nhóm điều chỉnh chế độ ăn và 4 trẻ (8,2%) ở nhóm điều trị phối hợp insulin có cân nặng trên 4000g. Nghiên cứu của Vitner trên 251 thai phụ ĐTĐTK cho kết quả cân nặng trung bình của trẻ sơ sinh là 3249 ± 427g, con số này ở 4534 thai phụ không mắc ĐTĐTK tương ứng là 3253 ± 439g, (p > 0,05) [10]. Điều trị kiểm soát đường huyết tốt làm giảm đáng kể tỷ lệ thai to. Do đó, cần tư vấn cho thai phụ ĐTĐTK tuân thủ điều trị, theo dõi đường huyết theo chỉ định và siêu âm đánh giá sự phát triển của thai định kỳ để đảm bảo kết quả thai nghén tốt nhất cho mẹ và con.
Hạ đường huyết sơ sinh có liên quan đến những bất lợi về phát triển tâm thần, vận động ở trẻ dựa trên thang đo phát triển trẻ sơ sinh Bayley có hiệu chỉnh theo tuổi. Trong nghiên cứu của chúng tôi, ở nhóm điều chỉnh chế độ ăn có 7 trẻ bị hạ đường huyết, chiếm 11,7%, ở nhóm phối hợp insulin tỷ lệ này là 16,3% (p > 0,05). Nghiên cứu của Reinders trên 2 nhóm thai phụ ĐTĐTK điều chỉnh lối sống và điều trị phối hợp insulin thấy tỷ lệ hạ đường huyết trẻ sơ sinh lần lượt là 4,82% và 10,24% [9].
5. KẾT LUẬN
- Độ tuổi trung bình của thai phụ là 33,03 ± 5,3 tuổi.
- BMI trung bình là 20,53 ± 2,02kg/m2. Mức tăng cân trung bình là 14,88 ± 4,9kg, nhóm thai phụ tăng trên 12kg chiếm tỷ lệ cao nhất (68,6%).
- Yếu tố nguy cơ gặp nhiều nhất là tiền sử gia đình trực hệ có người mắc ĐTĐ (23,5%).
- 52,9% thai phụ chỉ cần điều chỉnh chế độ ăn, luyện tập; 47,2% điều trị phối hợp insulin.
- Ở cả 2 nhóm, tỷ lệ tai biến hay gặp nhất là đa ối (13,0% và 29,2%). Tỷ lệ các tai biến khác không có sự khác biệt mang ý nghĩa thống kê (p > 0,05).
- Trong các tai biến sơ sinh, gặp nhiều nhất là hạ đường huyết sơ sinh (11,7% và 16,3%). Tỷ lệ các tai biến khác không có sự khác biệt có ý nghĩa thống kê giữa 2 nhóm (p > 0,05).
TÀI LIỆU THAM KHẢO
- Hoàng Tuấn Linh (2020). Nghiên cứu thái độ xử trí sản khoa của thai phụ đái tháo đường thai kỳ đẻ đủ tháng tại bệnh viện Phụ sản Trung ương. Sản phụ khoa, Đại học Y Hà Nội.
- Lê Thị Thanh Tâm (2017). Nghiên cứu phân bố – Một số yếu tố liên quan và kết quả sản khoa ở thai phụ đái tháo đường thai kỳ tại thành phố Vinh. Sản phụ khoa, Đại học Y Hà Nội.
- Vũ Quỳnh Trang (2019). Nhận xét kết quả kiểm soát đường huyết bằng chế độ ăn và luyện tập ở bệnh nhân đái tháo đường thai kỳ điều trị tại khoa Nội tiết bệnh viện Bạch Mai. Nội khoa, Đại học Y Hà Nội.
- Barnes RA, Flack JR, Wong T, et al (2022). Does weight management after gestational diabetes mellitus diagnosis improve pregnancy outcomes? A multi- ethnic cohort study. Diabetic medicine : a journal of the British Diabetic Association. 39(1):e14692.
- Di Cianni G, Volpe L, Lencioni C et al (2003). Prevalance and risk factors for gestational diabetes assessed by universal screening. Diabetes Res Clin Pract. 62:131-137.
- Filardi T, Tavaglione F, Di Stasio M, et al (2018). Impact of risk factors for gestational diabetes (GDM) on pregnancy outcomes in women with GDM. Journal of endocrinological investigation. 41(6):671-676.
- Gao C, Sun X, Lu L, Liu F, Yuan J (2019). Prevalence of gestational diabetes mellitus in mainland China: A systematic review and meta-analysis. Journal of diabetes investigation. 10(1):154-162.
- Morikawa M, Yamada T, Saito Y, et al (2021). Predictors of recurrent gestational diabetes mellitus: A Japanese multicenter cohort study and literature review. The journal of obstetrics and gynaecology research. 47(4):1292-1304.
- Reinders P, Zoellner Y, Schneider U (2020). Real-world evaluation of adverse pregnancy outcomes in women with gestational diabetes mellitus in the German health care system. Primary care diabetes. 14(6):633-638.
- Vitner D, Hiersch L, Ashwal E, et al (2019). Outcomes of vacuum-assisted vaginal deliveries of mothers with gestational diabetes The journal of maternal-fetal & neonatal medicine : the official journal of the European Association of Perinatal Medicine, the Federation of Asia and Oceania Perinatal Societies, the International Society of Perinatal Obstet. 32(21):3595-3599.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam