ĐÁNH GIÁ KẾT QUẢ SỚM PHẪU THUẬT ĐIỀU TRỊ UNG THƯ TUYẾN GIÁP THỂ BIỆT HÓA TẠI BỆNH VIỆN UNG BƯỚU ĐÀ NẴNG
Bs. Lê Minh Trang
Bệnh Viện Bình Định
DOI: 10.47122/vjde.2022.57.14
ABSTRACT
Evaluating early surgical outcomes of differentiated thyroid cancer at Da Nang Cancer Hospital
Objective: To describe clinical, laboratory characteristics and to evaluate early surgical outcomes of differentiated thyroid cancer at DaNang Cancer Hospital. Materials and method: A cross-sectional study of 75 differentiated thyroid cancer patients treated by surgery at DaNang Cancer Hospital from 01/2021 – 03/2022. Results: The average age was 46,2 + 12,9 years. The common age was 30-69 years (86,6%). The female to male ratio was 4:1. The first symptom was a self-exam neck mass (86,7%). The major characteristics of thyroid nodules in ultrasound were size of nodule < 2cm (78,7%), multiple nodules (54,7%), in one lobe (52%) and TIRADS 5 (58,7%). The percentage of suspected lymph node detection on ultrasound was 26,7%. The false negative rate of FNA was 1,3%. The percentage of patients who had undergone total thyroidectomy and lobectomy were 77,3% and 22,7%. The percentage of cervical lymphadenectomy and cervical lymph node metastasis accounted for 37,3% and 30,7%. Most patients had stage I postoperative (84,0%), and no one was in stage IV. Most of the postoperative drainage volumes was < 20ml (40,0%). Drainage was usually 72 hours after surgery (24,0%). The mean length of the postoperative hospital stay was 6,51 + 2,00 days. There were no complications during surgery. Hypocalcemia and recurrent laryngeal nerve injury were the two most common complications, accounting for 17,3% and 4,0% at 72 hours after surgery. Total thyroidectomy increased the risk of hypocalcemia postoperative significantly with p=0,032.
TÓM TẮT
Mục tiêu: Mô tả đặc điểm lâm sàng, cận lâm sàng của bệnh nhân ung thư tuyến giáp thể biệt hóa và đánh giá kết quả sớm phẫu thuật điều trị ung thư tuyến giáp thể biệt hóa tại Bệnh viện Ung Bướu Đà Nẵng. Đối tượng và phương pháp nghiên cứu: Nghiên cứu mô tả cắt ngang, hồi cứu trên 75 bệnh nhân ung thư tuyến giáp thể biệt hóa được phẫu thuật tại Bệnh viện Ung Bướu Đà Nẵng từ tháng 1/2021 đến tháng 3/2022. Kết quả: Tuổi trung bình là 46,2 + 12,9 tuổi. Độ tuổi hay gặp nhất là 30-69 tuổi, chiếm tỷ lệ 86,6%. Tỷ lệ nữ:nam là 4:1. Triệu chứng thường găp là u vùng cổ (86,7%). Siêu âm tuyến giáp đa số u < 2cm (78,7%), đa ổ (54,7%), khu trú ở 1 thùy (52%) và phân loại TIRADS 5 chiếm tỷ lệ cao nhất (58,7%). Tỷ lệ phát hiện hạch nghi ngờ trên siêu âm là 26,7%. Tỷ lệ âm tính giả của FNA là 1,3%. Tỷ lệ phẫu thuật cắt toàn bộ tuyến giáp và cắt thùy + eo giáp là 77,3% và 22,7% theo thứ tự. Tỷ lệ vét hạch cổ chiếm 37,3%. Tỷ lệ di căn hạch cổ trong nghiên cứu là 30,7%. Kết quả giải phẫu bệnh khối u 100% ung thư tuyến giáp thể biệt hóa. Giai đoạn I chiếm 84,0 %, không có bệnh nhân nào thuộc giai đoạn IV. Số lượng dịch qua ống dẫn lưu chủ yếu < 20ml (chiếm 40,0%). Thời gian rút ống dẫn lưu thường là 72 giờ sau phẫu thuật (24,0%). Thời gian nằm viện trung bình sau phẫu thuật là 6,51 + 2,00 ngày. Cơn tê bì co rút ngón tay, chân và khàn tiếng là hai biến chứng thường gặp nhất sau phẫu thuật, thể hiện rõ sau 72 giờ với tỷ lệ lần lượt là 17,3% và 4,0%. Cắt toàn bộ tuyến giáp làm tăng nguy cơ hạ calci máu sau mổ có ý nghĩa thống kê với p=0,032.
Tác giả liên hệ: Lê Minh Trang
Ngày nhận bài: 15/9/2022
Ngày phản biện khoa học: 15/10/2022
Ngày duyệt bài: 5/11/2022
1.ĐẶT VẤN ĐỀ
Ung thư tuyến giáp là bệnh lý ác tính thường gặp nhất trong các bệnh lý ung thư tuyến nội tiết [1]. Theo GLOBOCAN 2020, ung thư tuyến giáp đứng thứ 9 trong số các loại ung thư chung.Tỉ lệ mắc bệnh ở nữ gấp 3 lần nam giới. . Việt Nam là một trong những nước có tỷ lệ mắc ung thư tuyến giáp cao. Tỷ lệ sống 10 năm của ung thư tuyến giáp thể biệt hóa lên đến 90-95% [8] và phẫu thuât đóng vai trò chủ yếu. Mục tiêu nghiên cứu: mô tả đặc điểm lâm sàng, cận lâm sàng và đánh giá kết quả sớm phẫu thuật điều trị ung thư tuyến giáp thể biệt hóa.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1.Đối tượng và phương pháp nghiên cứu: 75 bệnh nhân ung thư tuyến giáp thể biệt hóa phẫu thuật tại Bệnh viện Ung Bướu Đà Nẵng từ 1/2021 đến 3/2022.
Tiêu chuẩn chọn bệnh:
– Ung thư tuyến giáp thể biệt hóa và có chỉ định phẫu thuật.
– Kết quả mô bệnh học u tuyến giáp là ung thư tuyến giáp thể biệt hóa.
Tiêu chuẩn loại trừ:
– Bệnh nhân đã được phẫu thuật ung thư tuyến giáp tại cơ sở y tế khác.
– Bệnh nhân cũ đến điều trị tiếp vì tái phát, di căn hoặc lý do khác.
Thiết kế nghiên cứu: mô tả cắt ngang. Các biến số nghiên cứu:
– Đặc điểm khối u giáp, phân loại ACR- TIRADS 2017 được xác định theo siêu âm [9], định lượng hormone tuyến giáp, kết quả FNA phân loại theo Bethesda 2017 [10], giải phẫu bệnh sau mổ. Phương pháp phẫu thuật: cắt thùy + eo giáp hay cắt tuyến giáp toàn bộ, dựa trên khuyến cáo NCCN và ATA [11],[12], phương pháp vét hạch cổ chỉ định theo lựa chọn của từng phẫu thuật viên dựa trên các phác đồ hiện hành. Các tai biến trong phẫu thuật và các biến chứng sớm đánh giá trong vòng 24 giờ và 72 giờ đầu sau phẫu thuật. Đặc điểm dẫn lưu dịch sau phẫu thuật (số lượng dịch, thời gian rút ống) và thời gian nằm viện sau phẫu thuật.
3. KẾT QUẢ NGHIÊN CỨU
3.1. Đặc điểm lâm sàng, cận lâm sàng: Tuổi trung bình của mẫu là 46,2 + 12,9, Lứa tuổi hay gặp nhất là 30-69 tuổi, chiếm tỷ lệ 86,6%. Tỷ lệ nữ:nam là 4:1.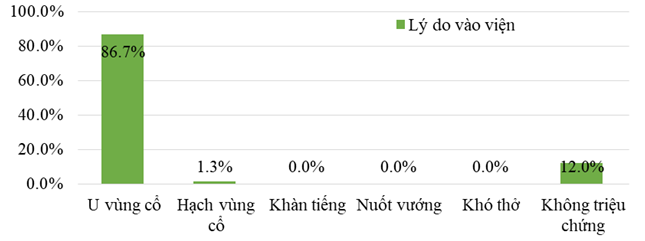
Biểu đồ 3.1. Triệu chứng cơ năng đầu tiên khiến bệnh nhân đến khám
Tỷ lệ bệnh nhân vào viện với lý do phát hiện u vùng cổ chiếm tỷ lệ cao nhất: 86,7%. Tỷ lệ bệnh nhân phát hiện hạch vùng cổ: 1,3%. Có 12,0% bệnh nhân UTTG thể biệt hóa trong nhóm nghiên cứu không có triệu chứng lâm sàng.
Bảng 3.1. Đặc điểm khối u tuyến giáp
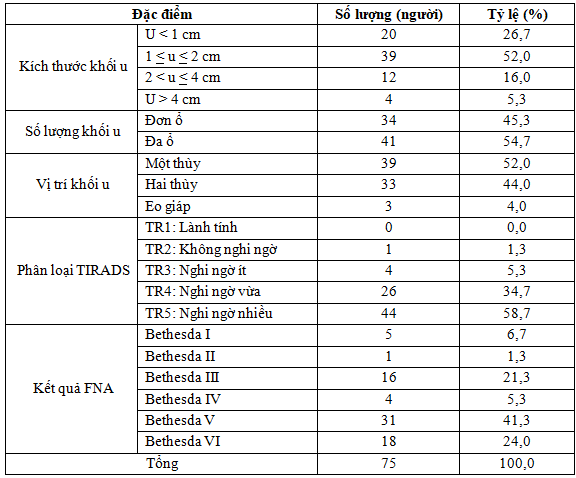
Trong nghiên cứu của chúng tôi, bệnh nhân có từ 2 u trở lên chiếm 54,7%, đa phần u có kích thước ≤ 2cm (78,7%), thường gặp ở 1 thùy (52,0%). Phân loại theo ACR TIRADS 2017 thì TIRADS 5 chiếm 58,7%. Tất cả đều được chọc hút tế bào bằng kim nhỏ, trong đó 41,3 % có kết quả nghi ngờ ác tính Bethesda V, 24% có phân loại nhân ác tính Bethesda VI.
Bảng 3.2. Vị trí hạch cổ bất thường trên siêu âm
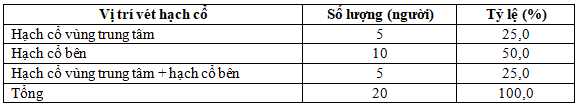
Đa số bệnh nhân không phát hiện hạch bất thường trên siêu âm (73,3%). Có 20/75 bệnh nhân có hạch nghi ngờ trên siêu âm, trong đó nhóm hạch cổ bên chiếm tỷ lệ cao nhất (50,0%).
3.2. Kết quả phẫu thuật:
Bảng 3.4. Phương pháp phẫu thuật
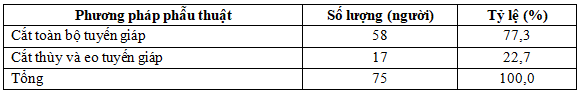
Phương pháp cắt toàn bộ tuyến giáp chiếm 77,3%, cao hơn tỷ lệ cắt thùy và eo tuyến giáp (22,7%).
Bảng 3.5. Vị trí vét hạch cổ

Đặc điểm dịch dẫn lưu sau phẫu thuật: Số lượng dịch dẫn lưu sau phẫu thuật chủ yếu < 20ml (40,0%). Đa số bệnh nhân được rút dẫn lưu sau phẫu thuật 72 giờ, chiếm 24,0%. Có 38,7% bệnh nhân không đặt dẫn lưu dịch.
Thời gian nằm viện sau phẫu thuật: 73,3 % bệnh nhân nằm viện hậu phẫu từ 6-10 ngày.Thời gian nằm viện hậu phẫu trung bình là 6,51 + 2 ngày.
Các biến chứng trong và sau phẫu thuật:không ghi nhận trường hợp nào.
Bảng 3.6. Biến chứng sớm sau phẫu thuật
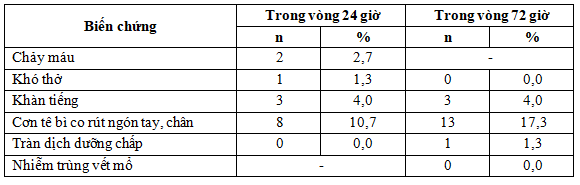
Trong vòng 24 giờ và 72 giờ đầu sau mổ, các biến chứng thường gặp là cơn tê bì co rút ngón tay, ngón chân và khàn tiếng. Biến chứng chảy máu (2,7%) và khó thở (1,3%) chỉ gặp trong 24 giờ đầu. Không gặp biến chứng nhiễm trùng vết mổ.
Bảng 3.7. Mối liên hệ giữa biến chứng cơn tê bì co rút ngón tay, ngón chân với phương pháp phẫu thuật và vét hạch cổ
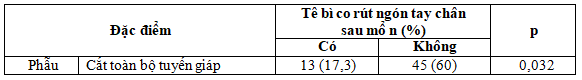
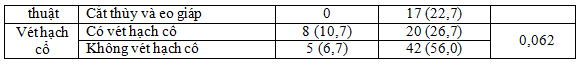
Tê bì co rút ngón tay, chân ở nhóm cắt toàn bộ tuyến giáp cao hơn so với nhóm cắt thùy và eo giáp (p < 0,05). Tê bì co rút tay chân ở nhóm có vét hạch cổ và nhóm không vét hạch cổ, khác biệt không có ý nghĩa thống kê (p > 0,05).
Bảng 3.8. Mối liên hệ giữa khàn tiếng sau mổ với phương pháp phẫu thuật và vét hạch cổ
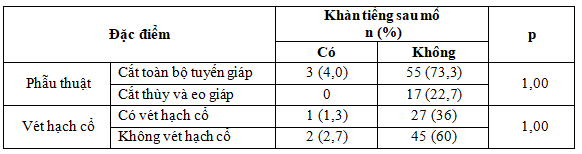
Tỷ lệ khàn tiếng ở nhóm cắt toàn bộ tuyến giáp so với nhóm cắt thùy và eo giáp, nhóm có vét hạch cổ và không vét hạch cổ, khác biệt không ý nghĩa (p<0,05).
Bảng 3.9. Mô bệnh học khối u sau phẫu thuật
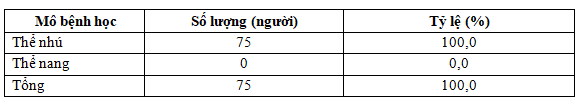
Kết quả giải phẫu bệnh khối u là UTTG tuyến giáp thể nhú là 100%.
Bảng 3.10. Di căn hạch cổ sau phẫu thuật
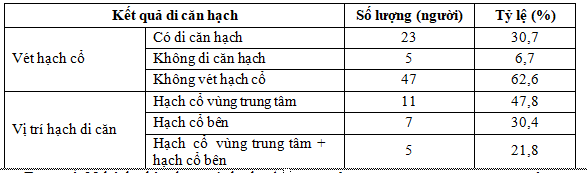
Trong số 28 bệnh nhân được vét hạch cổ, có 23 bệnh nhân có kết quả giải phẫu bệnh là ung thư tuyến giáp di căn, chiếm 30,7%.
Phân loại TNM và giai đoạn bệnh theo AJCC 2017: khối u T1 có tỷ lệ cao nhất (53,3%), khối u T4 chiếm 12,0%, có 23 trường hợp di căn hạch cổ, chiếm 30,7%, không có bệnh nhân nào di căn xa.
Phần lớn ung thư trong nhóm nghiên cứu ở giai đoạn I (84,0%), không có bệnh nhân nào thuộc giai đoạn IV.
4. BÀN LUẬN
Trong nghiên cứu này, tuổi trung bình là 46,2 + 12,9, nhóm 30-69 tuổi, chiếm tỷ lệ 86,6%. Tỷ lệ nữ: nam là 4:1. Triệu chứng đầu tiên đưa bệnh nhân đến khám thường là u vùng cổ (86,7%), có 12,0% phát hiện tình cờ qua khám sức khỏe có siêu âm tuyến giáp. Tỷ lệ này tương đồng với một số tác giả, theo Đỗ Quang Trường (2013), phần lớn bệnh nhân vô tình tự phát hiện ra bệnh (89,8%) và triệu chứng lâm sàng đầu tiên thường gặp nhất là có khối u tuyến giáp (70,8%) [5], theo Phạm Xuân Lượng (2016), số bệnh nhân đến viện vì u vùng cổ là 85,7%, tiếp theo là nuốt vướng (7,1%) và thấp nhất là hạch cổ với 2,4% [13].
Trong nghiên cứu chúng tôi, 78,7% có khối u < 2cm; từ 2 u trở lên (54,7%), khu trú ở 1 thùy (52%) và phân loại TIRADS 5 (58,7%). Tỷ lệ này có sự tương đồng với Nguyễn Tuấn Sơn (2021) với u có kích thước ≤ 2cm (93,6%), có 50,6% bệnh nhân có trên 2 u; u ở một thùy chiếm tỷ lệ cao nhất (95,5%), u ở eo giáp là 4,5% [14].
Nghiên cứu này ghi nhận hạch bất thường phát hiện qua siêu âm 26,7%, trong đó hạch cổ bên là 50,0%. Kết quả xét nghiệm tế bào học: 41,3% nghi ngờ ác tính, 24,0% ác tính, có 5 bệnh nhân được phân loại Bethesda I và 1 bệnh nhân có kết quả FNA lành tính trước mổ, các bệnh nhân này đều có hình ảnh siêu âm nghi ngờ nhiều, phân loại TIRADS 5, được phẫu thuật và có 3 bệnh nhân sinh thiết tức thì trong mổ cho kết quả carcinoma tuyến giáp.
Các nghiên cứu trước đây ghi nhận UTTG thể biệt hóa cắt toàn bộ tuyến giáp nguy cơ tái phát thấp hơn so cắt thùy tuyến giáp [15],[16]. Tỉ lệ cắt toàn bộ tuyến giáp trong nghiên cứu này là 77,3%, còn lại là cắt thùy và eo tuyến giáp. Phần lớn bệnh nhân không được vét hạch cổ (62,7%). Trong 28/75 trường hợp được tiến hành vét hạch cổ, phần lớn là vét hạch cổ trung tâm (46,4%).
Toàn bộ các trường hợp trong nghiên cứu của chúng tôi có kết quả giải phẫu bệnh là UTTG thể nhú. Kết quả này có sự tương đồng với các tác giả khác trong và ngoài nước: Ghi nhận của Lê Ngọc Hà (2018), UTTG thể nhú chiếm 86,7%; còn lại là thể nhú – nang và thể nang [17].
Theo Ahn Jong Hyuk (2018) thì UTTG thể nhú, chiếm 91,3% [18]. Tỷ lệ di căn hạch cổ trong nghiên cứu này là 30,7%.
Trong đó, chỉ di căn hạch cổ vùng trung tâm là 47,8%, di căn hạch cổ bên đơn thuần và di căn cả hạch cổ vùng trung tâm kết hợp hạch cổ bên là 30,4% và 21,8% (theo thứ tự).
Theo Nguyễn Tuấn Sơn (2021), di căn hạch cổ là 44,0%, trong đó di căn hạch nhóm VI đơn thuần là 61,3%, di căn cả hạch nhóm VI và hạch cổ bên là 27,4%, hiện tượng nhảy cóc chỉ di căn hạch cổ đơn thuần là 11,3 [14]. Theo nghiên cứu này, có 38,7% không đặt ống dẫn lưu sau phẫu thuật, 40% có lượng dịch dẫn lưu sau mổ < 20ml, chỉ có < 4% trường hợp, lượng dịch dẫn lưu > 40ml.
Kết quả này thấp hơn so với Phạm Xuân Lượng (2016), ượng dịch dẫn lưu chủ yếu là từ 60-100ml, trong đó chiếm tỷ lệ cao nhất là từ 80-100ml (66,7%) [13]. Đồng thời trong nghiên cứu của chúng tôi, số bệnh nhân được rút ống dẫn lưu sau phẫu thuật 72 giờ chiếm phần lớn (24,0%), không có trường hợp nào rút trước 24 giờ.
Thời gian năm viện hậu phẫu của chúng tôi là 6,51 + 2 ngày, cao hơn so với nghiên cứu của Haiqing Sun và cộng sự (2018) là 4,18 + 1,02 ngày [19].Chúng tôi không ghi nhận trường hợp nào có tai biến trong phẫu thuật. Chảy máu sau mổ (trong 24 giờ đầu) chiếm 2,7% .Tỉ lệ hạ calci máu với biểu hiện tê bì tay chân trong 24 giờ đầu là 10,7% và trong 72 giờ đầu là 17,3%.
Kết quả này thấp hơn so với nghiên cứu của Nguyễn Tuấn Sơn (2021) với tỷ lệ tê bì co rút tay chân trong vòng 24 giờ và 72 giờ lần lượt là 12,2% và 16,0% [14], ghi nhận của Nguyễn Xuân Hậu (2022), tỷ lệ hạ calci máu trong vòng 72 giờ là 18,8% [20]. Tỷ lệ tê bì tay chân ở nhóm cắt toàn bộ tuyến giáp cao hơn so với nhóm bệnh nhân cắt thùy và eo tuyến giáp (17,3% so với 0,0%), sự khác biệt có ý nghĩa thống kê với p=0,032.
Tổn thương thần kinh thanh quản quặt ngược là một trong hai biến chứng thường gặp nhất sau phẫu thuật tuyến giáp bên cạnh suy tuyến cận giáp. Trong nghiên cứu của chúng tôi, tỷ lệ khàn tiếng sau mổ trong vòng 24 giờ đầu và 72 giờ đầu đều là 4,0%. So sánh với kết quả của các nghiên cứu khác như của Phạm Xuân Lượng (2016), tỷ lệ khàn tiếng trong vòng 24 giờ và 72 giờ sau mổ lần lượt là 11,3% và 19,5% [13], theo Nguyễn Tuấn Sơn (2021) tỷ lệ này là 14,1% và 14,7% [14].
Trong nghiên cứu của chúng tôi tỷ lệ khàn tiếng ở nhóm bệnh nhân cắt toàn bộ tuyến giáp cao hơn so với nhóm bệnh nhân cắt thùy và eo tuyến giáp (4,0% và 0,0%), ở nhóm có vét hạch cổ thấp hơn so với nhóm không vét hạch cổ (1,3% so với 2,7%), tuy nhiên sự khác biệt này không có ý nghĩa thống kê (p > 0,05).
Có thể thấy trong nghiên cứu của chúng tôi tỷ lệ hạ calci máu và khàn tiếng sau phẫu thuật thấp hơn so với các tác giả khác.
Điều này có thể được lý giải do bệnh nhân trong nghiên cứu của chúng tôi được phát hiện sớm, khối u nhỏ, tiên lượng bệnh tốt và tỷ lệ vét hạch cổ trong nghiên cứu của chúng tôi thấp hơn.
5. KẾT LUẬN
Tuổi đời trung bình trong nghiên cứu này là 46,2 + 12,9, nữ gấp 4 lần nam. Triệu chứng đầu tiên khiến bệnh nhân đến khám thường là u vùng cổ (86,7%). Kích thước khối u < 2cm chiếm 78,7%, u khu trú ở 1 thùy (52%) và phân loại TIRADS 5 là 58,7%. Tỷ lệ phát hiện hạch nghi ngờ trên siêu âm là 26,7%. Tỷ lệ âm tính giả của FNA là 1,3%.
Tỷ lệ phẫu thuật cắt toàn bộ tuyến giáp và cắt thùy + eo giáp lần lượt là 77,3% và 22,7%. Tỷ lệ vét hạch cổ chiếm 37,3%. Di căn hạch cổ là 30,7%.
Ung thư tuyến giáp thể biệt hóa là 100%. Giai đoạn I chiếm 84,0 %, không có bệnh nhân nào thuộc giai đoạn IV.
Số lượng dịch qua ống dẫn lưu chủ yếu < 20ml (chiếm 40,0%). Thời gian rút ống dẫn lưu thường là 72 giờ sau phẫu thuật (24,0%). Thời gian nằm viện nhiều nhất trong khoảng 6-10 ngày (chiếm 73,3%).
Không có tai biến nào xảy ra trong phẫu thuật. Cơn tê bì co rút ngón tay, chân và khàn tiếng là hai biến chứng thường gặp nhất sau phẫu thuật, thể hiện rõ sau 72 giờ với tỷ lệ lần lượt là 17,3% và 4,0%. Cắt toàn bộ tuyến giáp làm tăng nguy cơ hạ calci máu sau mổ có ý nghĩa thống kê với p=0,032.
TÀI LIỆU THAM KHẢO
- John E Niederhuber et al (2020), “Cancer of the Endocrine System”, Abeloff ’s Clinical Oncology, sixth edition, Elsevier, Philadelphia, 1074-1107.
- Hyuna Sung et al (2021)., “Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries”, CA: A Cancer Journal for Clinicians, 71(3), 209-249.
- International Agency for Research on Cancer, “The Global Cancer Observatorycancerfactsheets”,<https://gco.iar c.fr/today/data/factsheets/populations/704- viet-nam-fact-sheets.pdf>, accessed 05 October 2021.
- Brian O’Sullivan et al (2015), “Thyroid”, UICC manual of clinical oncology, ninth edition, John Wiley & Sons, New Delhi, 626-640
- Đỗ Quang Trường (2013), Nghiên cứu điều trị ung thư tuyến giáp thể biệt hóa bằng phẫu thuật cắt toàn bộ tuyến giáp và các mức liều hủy mô giáp, Luận án tiến sĩ y học, Học viện Quân y.
- Huỳnh Kim Phượng (2017), “Tỷ lệ và đặc điểm ung thư tuyến giáp ở người kiểm tra sức khỏe tổng quát tại Bệnh viện Chợ Rẫy,” Tạp chí Y học thành phố Hồ Chí Minh, 21(2), 64-75
- Bộ Y Tế (2020), Hướng dẫn chẩn đoán và điều trị một số bệnh ung bướu, số 1514/QĐ-BYT
- Frederick L Greene et al (2018), “Thyroid – Differentiated and Anaplastic Carcinoma”, AJCC Cancer Staging Manual, eighth edition, American College of Surgeons, Chicago.
- Franklin N Tessler et al (2017), “ACR Thyroid Imaging, Reporting and Data System (TI-RADS): White Paper of the ACR TI- RADS Committee”, J Am Coll Radiol, 14, 587–595.
- Edmund S Cibas et al (2017), “The 2017 Bethesda System for Reporting Thyroid Cytopathology”, Thyroid, 27(11), 1341–1346.
- National Comprehensive Cancer Network (2020), “Thyroid Carcinoma”, NCCN Clinical Practice Guidelines.
- Bryan R Haugen et al (2016), “2015 American Thyroid Association Management Guidelines for Adult Patients with Thyroid Nodules and Differentiated Thyroid Cancer”, Thyroid, 26(1).
- Phạm Xuân Lượng (2016), “Đánh giá kết quả phẫu thuật ung thư tuyến giáp tại Trung tâm Ung Bướu Bệnh viện đa khoa tỉnh Hải Dương”, Luận văn bác sĩ chuyên khoa II, Trường Đại học Y Hà Nội.
- Nguyễn Tuấn Sơn và cộng sự (2021), “Kết quả phẫu thuật điều trị ung thư biểu mô tuyến giáp thể biệt hóa tại bệnh viện K cơ sở Tân Triều”, Tạp chí y học Việt Nam, 506(1), 133-137
- Maaike van Gerwen et al (2021), “Recurrence-free survival after total thyroidectomy and lobectomy in patients with papillary thyroid microcarcinoma”, Journal of Endocrinological Investigation, 44(4), 725-734
- Wuping Zheng et al (2018), “Treatment efficacy between total thyroidectomy and lobectomy for patients with papillary thyroid microcarcinoma: A systemic review and meta- analysis”, European Journal of Surgical Oncology, 44(11), 1679-1684.
- Lê Ngọc Hà và cộng sự (2018), “Đặc điểm lâm sàng, cận lâm sàng của các bệnh nhân ung thư tuyến giáp biệt hóa kháng I-131”, Tạp chí Điện quang, 30, 11-16.
- Ahn Jong Hyuk et al (2020), “Transoral endoscopic thyroidectomy for thyroid carcinoma: outcomes and surgical completeness in 150 single-surgeon cases”, Surgical Endoscopy, 34(2), 861-867
- Haiqing Sun (2020), “Comparison of transoral endoscopic thyroidectomy vestibular approach, total endoscopic thyroidectomy via areola approach, and conventional open thyroidectomy: a retrospective analysis of safety, trauma, and feasibility of central neck dissection in the treatment of papillary thyroid carcinoma”, Surgical Endoscopy, 34(1), 268-274. [20] Nguyễn Xuân Hậu và cộng sự (2022), “Kết quả phẫu thuật ung thư tuyến giáp thể nang”, Tạp chí y học Việt Nam, 511(2), 28-21.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam