ĐÁNH GIÁ TÌNH TRẠNG RỐI LOẠN LIPID MÁU Ở BỆNH NHÂN
ĐÁI THÁO ĐƯỜNG TÝP 2 KHÔNG BÉO PHÌ
Trần Thừa Nguyên, Nguyễn Thị Thùy, Nguyễn Thị Ái Mỹ*, Lê Thị Dương**
*BVTW Huế; ** BV Hữu nghị Việt Nam Cuba Đồng Hới
EVALUATION OF DYSLIPIDEMIA IN NON- OBESE TYPE 2 DIABETES
Objective: To evaluate the condition of dyslipidemia in non- obese type 2 diabetes
Subject and method: A descriptive, cross- sectional study on 76 non- obese type 2 diabetes patient. Who were hospitalized to Friendship Vietnam- Cuba- Dong Hoi hospital from February, 2014 to November, 2014. Concentration of glucose, lipid profile were taken to determine. Dyslipidemia was diagnosed by De Gennes classfication. Data were analysed by SPSS 14.0 sofware.
Results: Prevalence of dyslipidemia was 63.16%. In which, combined hyperlipidemia accounted for 39.47%, hypercholesterolemia accounted for 16.17%, hypertriglyceridemia accounted for 7.89%. The average concentration of total cholesterol, triglyceride, HDL-C and LDL-C were: 5.19 ±1.25 mmol/l; 2.26±1.28 mmol/l; 1.08 ± 0.3 mmol/l và 3.12±1.10 mmol/l, respectively.
Conclusion: There was a high prevalence of dyslipidemia in non- obese type 2 diabetes.
Key words: dyslipidemia, non- obese type 2 diabetes.
Chịu trách nhiệm chính:Trần Thừa Nguyên
Ngày nhận bài: 10.6.2016
Ngày phản biện khoa học: 25.6.2016
Ngày duyệt bài: 1.7.2016
1. ĐẶT VẤN ĐỀ
Nguyên nhân gây tử vong cao nhất ở đái tháo đường nói chung và đái tháo đường týp 2 nói riêng là những biến chứng về tim mạch như nhồi máu cơ tim, tăng huyết áp, tai biến mạch máu não… đó là những hậu quả của quá trình xơ vữa động mạch. Rõ rối loạn chuyển hóa lipid là yếu tố nguy cơ hàng đầu gây xơ vữa động mạch. Trong đái tháo đường týp 2, dạng rối loạn chuyển hóa lipid là khá phức tạp và tiến triển ngay cả khi kiểm soát đường máu tốt [1].
Phần lớn đái tháo đường týp 2 ở châu Âu, Mỹ và các nước phát triển là có béo phì nên các nghiên cứu hầu như không đề cập tới những rối loạn lipid máu ở bệnh nhân đái tháo đường týp 2 không có béo phì và kết luận là chung cho cả týp trong khi đó phần lớn ĐTĐ týp 2 ở Việt Nam và ở châu Á cũng như các nước chưa phát triển là không có béo phì ngay cả khi áp dụng tiêu chuẩn chẩn đoán béo phì của Tổ chức Y tế Thế giới cho người châu Á [4], [12]. Chính vì vậy, chúng tôi nghiên cứu đề tài này nhằm mục tiêu: Đánh giá tình trạng rối loạn lipid máu ở bệnh nhân đái tháo đường týp 2 không béo phì
2. PHƯƠNG PHÁP VÀ ĐỐI TƯỢNG NGHIÊN CỨU
2.1. Đối tượng nghiên cứu: Gồm 76 bệnh nhân được chẩn đoán ĐTĐ týp 2 không bép phì đến nhập viện Bệnh viện Hữu nghị Việt Nam Cuba Đồng Hới từ tháng 2/2014 đến tháng 11/2014
2.1.1. Tiêu chuẩn chẩn đoán ĐTĐ ADA [4]
2.1.2. Tiêu chuẩn chẩn đoán ĐTĐ týp 2 [4]
Dựa vào bảng phân biệt ĐTĐ týp 1 và ĐTĐ týp 2 của Forter đã được Lê Huy Liệu và Thái Hồng Quang nghiên cứu áp dụng
2.2. Phương pháp nghiên cứu: Nghiên cứu cắt ngang, mô tả
2.2.1. Xác định béo phì. Chọn các bệnh nhân vào nghiên cứu khi có BMI < 25.
2.2.2. Chẩn đoán rối loạn lipid máu.
Biland lipid máu được tiến hành tại khoa sinh hóa Bệnh viênh Hữu nghị Việt Nam Cuba Đồng Hới. Định lượng Biland lipid được thực hiện và phân tích kết quả trên máy sinh hóa tự động TC-3300 plus TECO DIAGNOSTICS USA.
Phân loại rối loạn lipid máu của De Gennes [10].
2.2.3. Xử lý số liệu: chương trình SPSS 14.0
3. KẾT QUẢ NGHIÊN CỨU
3.2. Đặc điểm về bilan lipid ở nhóm bệnh nhân ĐTĐ không béo phì
Bảng 3.2. Giá trị trung bình đường máu và bilan lipid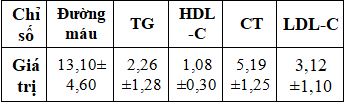
Giá trị đường máu và Triglyceride cao hơn giá trị bình thường. trung bình ở thời điểm nghiên cứu giữa 2 nhóm khác nhau không có ý nghĩa thống kê (p>0.05)
Bảng 3.3. Phân bố RLLM theo phân loại của De Gennes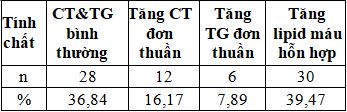
Tỷ lệ tăng lipid máu hỗn hợp là cao nhất (39,47%), tiếp theo là tăng Cholesterol đơn thuần (16,17%). Tỷ lệ rối loạn lipid máu (có tăng ít nhất 1 thành phần lipid máu) là 63,16%.
4. BÀN LUẬN
4.2.1. Tỷ lệ rối loạn lipid máu
Theo phân loại của De Gennes, kiểu rối loạn lipid máu chủ yếu của nghiên cứu là tăng lipid máu hỗn hợp (39,47%), sau đó tăng CT đơn thuần (16,17%) và tăng TG đơn thuần (7,89%). Kết quả tương đối phù hợp với nhận xét của Nguyễn Hải Thủy: RLLM ở bệnh nhân ĐTĐ týp 2 thường là nhiều loại, phổ biến là týp IIa (tăng CT đơn thuần), IIb (tăng lipid máu hỗn hợp) và type IV (tăng TG nội sinh) [10]. Tuy nhiên lại thấp hơn nhiều so với tác giả Trần Văn Trung, Phan Nam Hùng, Nguyễn Văn Tâm và cộng sự khi tiến hành nghiên cứu 50 bệnh nhân ĐTĐ týp 2 có BMI <25 tại bệnh viện đa khoa tỉnh Bình Định: Tỷ lệ tăng CT là 88%, tăng TG là 78%, tăng lipid máu hỗn hợp chiếm đa số [12].
Tỷ lệ bệnh nhân có ít nhất rối loạn 1 thành phần lipid máu trong nghiên cứu của chúng tôi là 63,16%. Kết quả này tương đương với tác giả Lê Văn Bổn ở Quy Nhơn: 63,7% bệnh nhân ĐTĐ týp 2 không béo phì có RLLM [2], thấp hơn tác giả Trần Văn Trung, Phan Nam Hùng, Nguyễn Văn Tâm và cộng sự khi tiến hành nghiên cứu 50 bệnh nhân ĐTĐ týp 2 có BMI <25 tại bệnh viện đa khoa tỉnh Bình Định: tỷ lệ RLLM là 88% [12].
4.2.2. Các rối loạn thành phần lipid máu Cholesterol toàn phần
Trong nghiên cứu của chúng tôi, nồng độ Cholesterol toàn phần (CT) trung bình là 5,19 ±1,25 mmol/l, kết quả này thấp hơn của Vũ Thị Quyến, Hồ Văn Hiệu, Nguyễn Thị Bảo Yến và cs tại Nghệ An: ở nhóm bệnh nhân ĐTĐ týp 2 có BMI bình thường: giá trị trung bình của CT là 6,04 ± 1,47 mmol/l [8].
Nhiều nghiên cứu đã khẳng định rõ ràng ở những bệnh nhân béo phì có tình trạng đề kháng insulin. Chính sự đề kháng insulin là cơ sở của các rối loạn lipid máu. Ở những bệnh nhân có béo phì mà không có ĐTĐ týp 2 cũng có tỷ lệ cao bệnh nhân có tăng CT. Tác giả Lê Văn Bổn cũng nhận xét rằng béo phi góp phần làm tăng những RLLM [2].
Triglycerid
Nghiên cứu của chúng tôi, nồng độ trung bình triglycerid (TG) máu là 2,26±1,28 mmol/l, kết quả này thấp hơn nghiên cứu của Vũ Thị Quyến, Hồ Văn Hiệu, Nguyễn Thị Bảo Yến và cs tại Nghệ An: ở nhóm bệnh nhân ĐTĐ týp 2 có BMI bình thường: giá trị trung bình của TG là 3,1 ± 3,14 mmol/l [8].
Tuy nhiên, kết quả chủa chúng tôi tương đương với nghiên cứu của B.Isomaa về hội chứng chuyển hóa, nồng độ TG máu trung bình của bệnh nhân đước chẩn đoán hội chứng chuyển hóa tăng dần theo thứ tự nhóm bệnh nhân có: đường máu bình thường- rối loạn đường máu đói, RLDNG-ĐTĐ týp 2 lần lượt là 1,29 ± 0,8 mmol/l, 1,58 ± 0,56 mmol/l và 2,08 ± 1,6 mol/l [1].
Rối loạn TG là thường gặp trong ĐTĐ týp 2. Đây là dạng rối loạn chủ yếu, có thể tăng TG đơn thuần hoặc phối hợp các dạng RLLM khác.
HDL-C
Với chức năng thu nhận những phân tử TG, CT không este hóa và các sản phẩm dư thừa của quá trình chuyển hóa trở về gan để đảm bảo cân bằng hàm lượng các thành phần này trong máu và duy trì cân bằng chuyển hóa, HDL-C được xem là yếu tố bảo vệ thành mạch. HDL-C giảm dưới 0,9 mmol/l được coi như yếu tố nguy cơ bệnh tim mạch.
Trong nghiên cứu của chúng tôi, nồng độ HDL-C trung bình là 1,08 ± 0,3 mmol/l, kết quả này tương đương với nghiên cứu Vũ Thị Quyến, Hồ Văn Hiệu, Nguyễn Thị Bảo Yến và cs tại Nghệ An: ở nhóm bệnh nhân ĐTĐ týp 2 có BMI bình thường: giá trị trung bình của HDL-C là 1,07 ± 0,39 mmol/l [8].
Tuy nhiên, giá trị của chúng tôi cao hơn nghiên cứu của Huỳnh Tấn Đạt, Nguyễn Thy Khuê ở TP Hồ Chí Minh (HDL-C trung bình : 0,4 ± 0,12l ở nam và 0,41 ± 0,15g/l ở nữ) [5].
Theo S. Halimi giảm HDL-C thường phối hợp với tăng TG hoặc CT. Có khoảng 19 đến 23% bệnh nhân ĐTĐ type 2 có tăng TG hoặc TG kết hợp với hạ HDL-C [9]. Trong nghiên cứu về hội chứng chuyển hóa của B. Isomaa và cộng sự thấy nồng độ HDL-C giảm dần theo thứ tự nhóm bệnh nhân. Đường máu bình thường- RLDNG, tăng đường máu khi đói – ĐTĐ type 2 [1].
LDL-C
Nghiên cứu của chúng tôi, nồng độ trung bình của LDL-C là 3,12±1,10 mmol/l, thấp hơn giá trị của các tác giả Vũ Thị Quyến, Hồ Văn Hiệu, Nguyễn Thị Bảo Yến và cs tại Nghệ An: ở nhóm bệnh nhân ĐTĐ týp 2 có BMI bình thường: giá trị trung bình của LDL-C là 3,82 ± 0,86 mmol/l [8].
Những thay đổi về LDL-C ở bệnh nhân ĐTĐ týp 2 đến nay vẫn còn rất khác nhau giữa các nghiên cứu. Thay đổi mà hầu hết các nghiên cứu ghi nhận đó là thay đổi về chất lượng phân tử LDL-C.
5. KẾT LUẬN
Qua đánh giá 76 bệnh nhân ĐTĐ týp 2 không béo phì tại bệnh viện Việt Nam- Cu Ba- Đồng Hới, chúng tôi có một số nhận xét sau:
– Tỷ lệ rối loạn lipid máu là 63,16%. Trong đó, tăng lipid máu hỗn hợp chiếm 39,47%, tăng CT đơn thuần chiếm 16,17% và tăng TG đơn thuần chiếm 7,89%.
– Nồng độ trung bình của Cholesterol toàn phần (CT); triglycerid (TG) máu; HDL-C và LDL-C lần lượt là: 5,19 ±1,25 mmol/l; 2,26±1,28 mmol/l; 1,08 ± 0,3 mmol/l và 3,12±1,10 mmol/l.
TÓM TẮT
Mục tiêu: Đánh giá tình trạng rối loạn lipid máu ở bệnh nhân đái tháo đường týp 2 không béo phì.
Phương pháp và đối tượng nghiên cứu: Nghiên cứu cắt ngang, mô tả trên 76 bệnh nhân được chẩn đoán ĐTĐ týp 2 không bép phì đến nhập viện Bệnh viện Hữu nghị Việt Nam Cuba Đồng Hới từ tháng 2/2014 đến tháng 11/2014. Tất cả các bệnh nhân được lấy máu định lượng glucose, bilan lipid. Chẩn đoán rối loạn lipid máu theo phân loại của De Gennes. Xử lý số liệu bằng chương trình SPSS 14.0.
Kết quả: Tỷ lệ rối loạn lipid máu là 63,16%. Trong đó, tăng lipid máu hỗn hợp chiếm 39,47%, tăng CT đơn thuần chiếm 16,17% và tăng TG đơn thuần chiếm 7,89%. Nồng độ trung bình của Cholesterol toàn phần (CT); triglycerid (TG) máu; HDL-C và LDL-C lần lượt là: 5,19 ±1,25 mmol/l; 2,26±1,28 mmol/l; 1,08 ± 0,3 mmol/l và 3,12±1,10 mmol/l.
Kết luận: Rối loạn lipid máu chiếm tỷ lệ rất cao trên bệnh nhân ĐTĐ týp 2 không
bép phì.
TÀI LIỆU THAM KHẢO
- Bo Isomaa, Peter Almgren, Tiinamaija Tuomi et al (2001), Cardiovascular Morbidity and Mortality Associated With the Metabolic Syndrome, Diabetes Care, 24(4): 683-689.
- Lê Văn Bổn (2004), Khảo sát hiện trạng bệnh nhân đái tháo đường type 2 tại bệnh viện đa khoa thành phố Qui Nhơn, Hội nghị Nội tiết- Đái tháo đường miền Trung lần thứ IV, tr. 203- 214.
- Lê Thị Minh Châu (2011), “Nghiên cứu một số biến chứng mạn ở bệnh nhân ĐTĐ týp 2 điều trị tại bệnh viện 30/4”, Luận văn Bác sĩ Chuyên khoa cấp II.
- Trần Hữu Dàng, Nguyễn Văn Nhân (2005), Nghiên cứu chức năng tiết của tế bào beta ở bệnh nhân đái tháo đường không tăng cân, Tạp chí Y học thực hành, Kỷ yếu toàn văn các đề tài khoa học, Đại hội Hội Nội tiết- Đái tháo đường quốc gia Việt Nam lần thứ 3, 507- 508, tr. 692- 695.
- Huỳnh Tấn Đạt, Nguyễn Thy Khuê (2002), BMI, chỉ số vòng eo/ vòng mông ở bệnh nhân ĐTĐ típ 2, Hội nghị Khoa học Công nghệ tuổi trẻ ở các trường Đại học Y Dược lần thứ 11.
- Tô Văn Hải, Lê Thu Hà (2006), Rối loạn lipid máu ở bệnh nhân đái tháo đường điều trị nội trú tại khoa Nội tiết, bệnh viện Thanh Nhàn, Tạp chí Y học thực hành, Kỷ yếu các đề tài nghiên cứu khoa học, Hội nghị Nội tiết- Đái tháo đường miền Trung lần thứ V, 548, tr. 158- 165.
- Nguyễn Hồng Nguyên, Văn Hữu Tài (2013), “Tỷ lệ rối loạn Lipid máu và một số yếu tố liên quan ở bệnh nhân đái tháo đường týp 2”, Tạp chí Tim mạch học Việt Nam, Kỷ yếu các công trình nghiên cứu khoa học, Hội nghị Tim mạch miền Trung mở rộng lần VII, 65-2013, tr. 353-357.
- Vũ Thị Quyến, Hồ Văn Hiệu, Nguyễn Thị Bảo Yến và cs (2014), Đánh giá liên quan rối loạn lipid máu với glucose máu, BMI, vòng eo, huyết áp, HbA1C trên bệnh nhân đái tháo đường type 2 phát hiện lần đầu, Tạp chí Nội tiết- Đái tháo đường, Kỷ yếu Hội nghị Nội tiết- Đái tháo đường- Rối loạn chuyển hóa miền Trung mở rộng lần IX, 12, tr. 124- 131.
- Expert Committee on the Diagnosis and Classification of Diabetes Mellitus.Report of the Expert Committee on the Diagnosis and Classification of Diabetes Mellitus. Diabetes Care 1997; 20: 1183– 1197
- Genuth S, Alberti KG, Bennett P, Buse J,Defronzo R, Kahn R, Kitzmiller J,Knowler WC, Lebovitz H, Lernmark A, Nathan D, Palmer J, Rizza R, Saudek C, ShawJ, Steffes M, Stern M, Tuomilehto J, Zimmet P: Expert Committee on the Diagnosis and Classification of Diabetes Mellitus2, the Expert Committee on the Diagnosis and Classification of Diabetes Mellitus. Follow-up report on the diagnosis of diabetes mellitus. Diabetes Care 2003; 26: 3160– 3167
- International Expert Committee. International Expert Committee report on the role of the A1C assay in the diagnosis of diabetes. Diabetes Care 2009; 32:1327– 1334
- Edelman D,Olsen MK, Dudley TK, Harris AC, Oddone EZ : Utility of hemoglobin A1c in predicting diabetes risk. J Gen Intern Med 2004; 19: 1175– 1180
- Pradhan AD,Rifai N, Buring JE, Ridker PM: Hemoglobin A1c predicts diabetes but not cardiovascular disease in nondiabetic women. Am J Med 2007; 120: 720–727
- Sato KK,Hayashi T, Harita N, Yoned, Nakamura Y, Endo G, Kambe H: Combined measurement of fasting plasma glucose and A1C is effective for the prediction of type 2 diabetes: the Kansai Healthcare Study. Diabetes Care 2009; 32: 644– 646
- Shimazaki T,Kadowaki T, Ohyama Y, Ohe K, Kubota K: Hemoglobin A1c (HbA1c) predicts future drug treatment for diabetes mellitus: a follow-up study using routine clinical data in a Japanese universityhospital. Translational Research 2007; 149: 196– 204
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam