GIÁ TRỊ COPEPTIN TRONG TIÊN LƯỢNG NHỒI MÁU NÃO CẤP
Nguyễn Thành Công**, Lê Chuyển*, Lê Thị Bích Thuận*, Phan Thị Minh Phương*
*Trường Đại học Y Dược Huế, ** NCS Bộ môn Nội-Trường Đại học Y Dược Huế
ABSTRACT
Role of copeptin in predicting clinical outcomes for acute ischemic stroke patients
Objectives:To evaluate the relationship between plasma copeptin level with the risk factors and clinical outcome in the patients with acute cerebral infaction.Subjects and Methods:cross-sectional descriptive study with 34 patients with acute cerebral infarction at Hue Medical University Hospital. Data processing method according to usual medical statistics and SPSS 20.0.
Results: 1. The concentration of copeptin levels in acute cerebral infarction patients:
– The plasma copeptin concentration in the patients with acute cerebral infarction was 12.12 ± 4.31 pmol/L (admission) and 10 ± 4.3 pmol/L (after 7 days).
–The plasma copeptin concentration in the patients with acute cerebral infarction: admission and after 7 days between female and male (p > 0.05).
2. The correlation between copeptin and risk factors in patients with acute cerebral infarction:
– There was a correlation between the plasma copeptinconcentration with size of injury (r = 0.782; p < 0.001); Glasgow Coma Scale (r = -0.887; p < 0.001; admission) and (r = -0.706; p < 0.001; after 7 days);glucose (r = 0.597; p < 0.01), hs-CRP (r = 0.651; p < 0.001), fibrinogen (r = 0.43; p< 0.05), leukocytes (r = 0.571; p < 0.001); but no correlation with HbA1c, bilan lipid, blood pressure in patients with acute cerebral infarction (p > 0.05).
Conclusions: There was correlation between plasma copeptin levels with clinical outcome in patients with acute cerebral infarction.
Key words: copeptin, cerebral infarction
Chịu trách nhiệm chính: Nguyễn Thành Công
Ngày nhận bài: 13.11.2016
Ngày phản biện khoa học: 26.11.2016
Ngày duyệt bài: 1.12.2016
1. ĐẶT VẤN ĐỀ
Tai biến mạch máu não (TBMMN) thể nhồi máu não (NMN) là thể bệnh thường gặp nhất, chiếm khoảng 80% các thể bệnh của TBMMN.Arginine vasopressin (AVP), được biết như là một hormone chống bài niệu, là một hormone peptide, được sản xuất bởi vùng dưới đồi và được vận chuyển đến thuỳ sau tuyến yên, được tiết ra khi đáp ứng lại kích thích khác nhau như hạ huyết áp, thiếu oxy, tăng áp lực thẩm thấu máu, nhiễm toan và nhiễm trùng. AVP có nguồn gốc từ một tiền chất lớn(peptide tiền chất có 164 amino acid của AVP “sơ – tiền vasopressin”) cùng với hai peptide khác là neurophysin II và copeptin. Copeptin được tách ra từ “sơ – tiền vasopressin” và được tiết vào hệ tuần hoàn ngang bằng với AVP, vì vậy copeptin có thể là dấu ấn thay thế cho AVP. Những bệnh nhân trong tình trạng nguy kịch, lượng copeptin tăng một cách có ý nghĩa với mức độ nặng của bệnh. Lượng copeptin cao có liên hệ với kết quả hồi phục kém ở bệnh nhân NMN, xuất huyết não,…. Xuất phát từ những vấn đề trên, nhằm góp phần phát hiện và tiên lượng sớm ở bệnh nhân NMN, chúng tôi thực hiện đề tài với các mục
tiêu sau:
- Xác định nồng độ copeptin huyết thanh ở bệnh nhân NMN cấp.
- Khảo sát mối tương quan giữa nồng độ copeptin huyết thanh với một số YTNC liên quan và mức độ nặng ở bệnh nhân NMN cấp.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng
Gồm 34 bệnh nhân từ 18 tuổi trở lên, vào điều trị tại Bệnh viện Trường Đại học Y Dược Huế từ tháng 2/2016 đến tháng 10/2016 với chẩn đoán xác định NMN cấp.
Chúng tôi không đưa vào nhóm nghiên cứu những trường hợp sau:
- NMN giai đoạn bán cấp và mạn
- Chấn thương sọ não, liệt khu trú sau cơn động kinh cục bộ, migrain,…
– Các bệnh lý sọ não khác không phải NMN như: TBMMN thoáng qua, u não, áp xe não, XHN…
- NMN đang mắc bệnh ung thư, bệnh hệ thống,…
- Không tự nguyện tham gia nghiên cứu.
2.2. Phương pháp nghiên cứu
Thực hiện nghiên cứu theo phương pháp mô tả cắt ngang, theo dõi dọc.
2.2.1. Phương pháp khám lâm sàng: hỏi bệnh sử, tiền sử, khám lâm sàng tỉ mỉ để chọn lựa đối tượng nghiên cứu, đánh giá các YTNC.
Chẩn đoán xác định TBMMN: dựa vào lâm sàng và cận lâm sàng
* Lâm sàng: Dựa vào định nghĩa của TCYTTG về TBMMN.
* Cận lâm sàng: chụp não cắt lớp vi tính với thể NMN: tỷ trọng 20-30 đơn vị HU.
* Chẩn đoán giai đoạn: Theo S.Oppenheimer và V.Hachinski.
Giai đoạn cấp: ≤1 tuần; Giai đoạn bán cấp: 2-4 tuần; Giai đoạn mạn: > 4 tuần
Chẩn đoán độ trầm trọng NMN: lâm sàng dựa vào thang điểm Glasgow, phân loại theo mức độ tổn thương não:
Bình thường: 15 điểm; Nhẹ: 13 – 14 điểm; Vừa: 9 – 12 điểm; Nặng: ≤ 8 điểm
2.2.2. Phương pháp thăm dò chức năng: gồm chụp CLVT, điện tim, XQ phổi, siêu âm tim.
2.3.3. Phương pháp xét nghiệm la bô: định lượng copeptin huyết thanh, công thức máu, đường máu, HbA1c, bilan lipid, hs-CRP, fibrinogen, ure, creatinin máu lúc vào viện.
– Xử trí số liệu bằng thống kê y học trên phần mềm SPSS 20.0.
3. KẾT QUẢ
3.1. Phân bố về giới
Bảng 3.1. Phân bố về giới
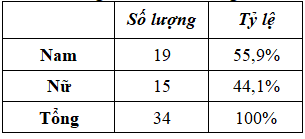 Tỷ lệ giữa 2 giới trong nghiên cứu gần như nhau.
Tỷ lệ giữa 2 giới trong nghiên cứu gần như nhau.
3.2. Giá trị trung bình của các biến nghiên cứu
Bảng 3.2. Giá trị trung bình của các biến nghiên cứu
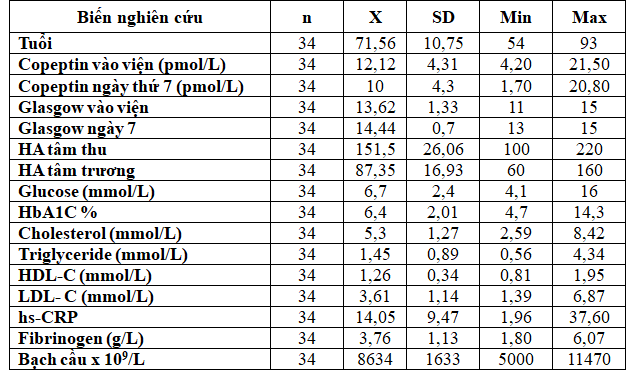 Nồng độ copeptin tăng cao ở bệnh nhân NMN cấp lúc vào viện và ngày thứ 7 (12,12 ± 4,31 pmol/L và 10 ± 4,3 pmol/L) đồng thời với cùng một số YTNC (HA, hsCRP,…).
Nồng độ copeptin tăng cao ở bệnh nhân NMN cấp lúc vào viện và ngày thứ 7 (12,12 ± 4,31 pmol/L và 10 ± 4,3 pmol/L) đồng thời với cùng một số YTNC (HA, hsCRP,…).
Bảng 3.3. Giá trị trung bình copeptin của theo giới
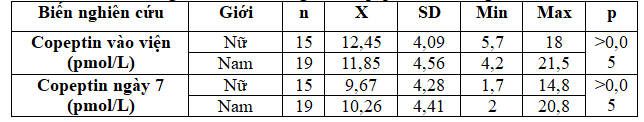 Nồng độ copeptin ở bệnh NMN cấp lúc vào viện và ngày thứ 7 giữa 2 giới không khác biệt có ý nghĩa với p > 0,05.
Nồng độ copeptin ở bệnh NMN cấp lúc vào viện và ngày thứ 7 giữa 2 giới không khác biệt có ý nghĩa với p > 0,05.
3.3. Tương quan giữa nồng độ copeptin với các YTNC và mức độ nặng ở bệnh nhân NMN cấp
3.3.1. Tương quan giữa nồng độ copeptin với mức độ nặng ở bệnh nhân NMN cấp
3.3.1.1. Tương quan giữa nồng độ copeptinvới thể tích tổn thương NMN
Bảng 3.4.Tương quan giữa nồng độ copetin vào viện với thể tích tổn thương NMN
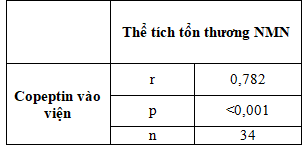
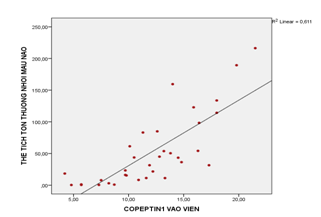
Biểu đồ 3.1. Mối tương quan giữa nồng độ copeptin vào viện với thể tích tổn thương NMN
Có mối tương quan thuận chặt chẽ giữa nồng độ copeptin vào viện và thể tích tổn thương NMN với r = 0,782 và p < 0,001.
3.3.1.2. Tương quan giữa nồng độ copeptin với thang điểm Glasgow
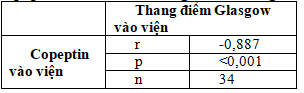
Bảng 3.5.Tương quan giữa nồng độ copeptin vào viện với thang điểm Glasgow
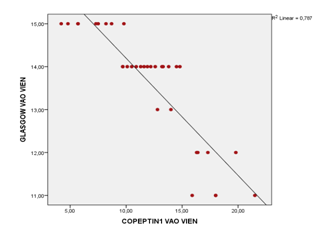 Biểu đồ 3.2. Tương quan giữa nồng độ copeptin vào viện với thang điểm Glasgow
Biểu đồ 3.2. Tương quan giữa nồng độ copeptin vào viện với thang điểm Glasgow
Có mối tương quan nghịch chặt chẽ giữa nồng độ copeptin vào viện với thang điểm Glasgow (r = -0,887 và p < 0,001).
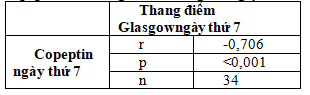
Bảng 3.6.Tương quan giữa nồng độ copeptin với thang điểm Glasgow ngày thứ 7
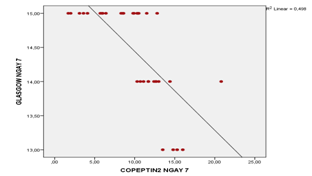 Biểu đồ 3.3. Tương quan giữa nồng độ copeptin với thang điểm Glasgowngày thứ 7
Biểu đồ 3.3. Tương quan giữa nồng độ copeptin với thang điểm Glasgowngày thứ 7
Có mối tương quan nghịch chặt chẽ giữa nồng độ copeptin với thang điểm Glasgow ngày thứ 7 (r = -0,706 và
p < 0,001).
3.3.2. Tương quan giữa nồng độ copeptin với một số yếu tố nguy cơ ở bệnh nhân NMN cấp
3.3.2.1. Tương quan giữa nồng độ copeptin vào viện với HbA1C và glucose máu
Bảng 3.7.Tương quan giữa nồng độ copeptin vào viện với HbA1c
và glucose máu
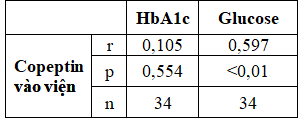 Có mối tương quan thuận chặt giữa nồng độ copeptin khi vào viện và glucose (r = 0,597; p < 0,001); không nhận thấy liên quan giữa nồng độ copeptin và HbA1C.
Có mối tương quan thuận chặt giữa nồng độ copeptin khi vào viện và glucose (r = 0,597; p < 0,001); không nhận thấy liên quan giữa nồng độ copeptin và HbA1C.
3.3.2.2. Tương quan giữa copeptin vào viện với các thông số lipid máu
Bảng 3.8. Mối tương quan giữa copeptinvào viện với các thông số lipid máu
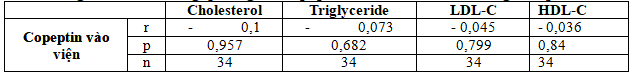 Chưa thấy mối tương quan giữa nồng độ copeptin khi vào viện với bilan lipid.
Chưa thấy mối tương quan giữa nồng độ copeptin khi vào viện với bilan lipid.
3.3.2.3. Tương quan giữa copeptin vào viện và một số yếu tố nguy cơ khác
Bảng 3.9. Mối tương quan giữa copeptinvaow viện với một số yếu tố nguy cơ khác
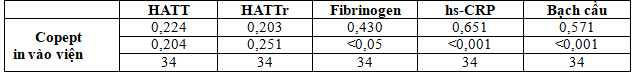 Không tương quan giữa nồng độ copeptin vào viện với HATT, HATTr. Tuy nhiên có tương quan thuận giữa nồng độ copeptin vào viện với fibrinogen, hs-CRP, bạch cầu.
Không tương quan giữa nồng độ copeptin vào viện với HATT, HATTr. Tuy nhiên có tương quan thuận giữa nồng độ copeptin vào viện với fibrinogen, hs-CRP, bạch cầu.
4. BÀN LUẬN
Bước đầu nghiên cứu 34 bệnh nhân NMN cấp chúng tôi nhận thấy tuổi trung bình của bệnh nhân là 71,56 ± 10,75 (bảng 3.2). Phù hợp với nhiều nghiên cứu của các tác giả như Hoàng Khánh, Lê Chuyển. Nghiên cứu chúng tôi chưa thấy có khác biệt về giới, có thể số mẫu chúng tôi ít và chọn bệnh theo tiêu chuẩn nghiên cứu.
4.1. Nồng độ copeptin ở bệnh nhân NMN cấp
Qua nghiên cứu chúng tôi nhận thấy nồng độ copeptin trung bình ở bệnh nhân NMN là 12,12 ± 4,31 pmol/L khi vào viện và ở ngày thứ 7 là 10 ± 4,3 pmol/L. Chúng tôi cũng ghi nhận được không có sự khác biệt nồng độ copeptin giữa nam và nữ vào cả hai thời điểm (lúc vào viện: nữ 12,45 ± 4,09 pmol/L, nam 11,85 ± 4,56 pmol/L với p = 0,693; vào thời điểm ngày thứ 7: nữ 9,67 ± 4,28 pmol/L, nam 10,26 ± 4,41 pmol/L với p = 0,698) (bảng 3.2 và bảng 3.3). Trong nghiên cứu này chúng tôi chưa có nhóm chứng, nhưng khi so với giá trị trung bình của nồng độ copeptin người khỏe mạnh bình thường là 4,2 pmol/l thì nồng độ copeptin trung bình trong nghiên cứu này vẫn cao hơn nhiều so với giá trị bình thường.
Nghiên cứu của Morgenthaler NG và cs khi đo lường 359 người tình nguyện khoẻ mạnh, nồng độ copeptin trung bình là 4,2 pmol/L (giới hạn: 1-13,8 pmol/L). Mặc dù nồng độ copeptin trung bình giữa nam và nữ đã được mô tả khác nhau có ý nghĩa (5,2 và 3,7 pmol/L, p < 0,0001), giới hạn những đối tượng nghiên cứu khoẻ mạnh là giống nhau trong cả hai phân nhóm. Tương phản với nhiều dấu ấn sinh học khác, nồng độ copeptin trong huyết tương giống nhau giữa các nhóm tuổi khác nhau. Trong nghiên cứu này có 40 người tuổi từ 65 đến 80, tác giả ghi nhận nồng độ copeptin ở nhóm tuổi này là 5 ± 2 pmol/L.
Trong một nghiên cứu của Szinnai G và cs với 24 người tình nguyện khoẻ mạnh, những thay đổi của copeptin trong suốt quá trình rối loạn tình trạng nước hoặc nồng độ thẩm thấu, ghi nhận nồng độ copeptin huyết tương 4,6 ± 1,7 pmol/L.
Nghiên cứu Sandrina Balanescu và cs, ghi nhận 20 người tình nguyện khỏe mạnh có nồng độ copeptin trung vị 3,3 (1,1 – 36,4) pmol/L.
Một nghiên cứu của Katan M và cs trên 38 bệnh nhân được dùng insulin làm hạ đường huyết như là một phần kết hợp kiểm tra chức năng tuyến yên. Các tác giả ghi nhận bệnh nhân với chức năng thùy sau tuyến yên bình thường có lượng copeptin cơ bản là 3,7 ± 1,5 pmol/L. Cũng như nghiên cứu nhằm so sánh ảnh hưởng của căng thẳng tâm lý lên sự tiết copeptin ở bệnh nhân đái tháo nhạt trung ương và người tình nguyện khỏe mạnh. Các tác giả đã tiến hành nghiên cứu 20 người tình nguyện khỏe mạnh (10 nữ), tám bệnh nhân đái tháo nhạt trung ương (4 nữ). Kết quả ở người tình nguyện khỏe mạnh nồng độ copeptin cơ bản 3,7 pmol/L (2,6 – 5,4 pmol/L).
Nghiên cứu 101 bệnh nhân mức độ nặng với nhóm chứng là 50 người khỏe mạnh các các giả ghi nhận lượng copeptin trung bình của nhóm chứng là 5 pmol/l (3,5-8,3 pmol/L).
Jochberger S và cs, nghiên cứu tiền cứu nồng độ copeptin huyết thanh 70 người tình nguyện khỏe mạnh (6 ± 3 pmol/L, p < 0,001).
Như vậy, so với các nghiên cứu trước ở người tình nguyện khỏe mạnh lượng copeptin ở bệnh nhân NMN cấp trong nghiên cứu chúng tôi cao hơn.
Những báo cáo gần đây cho thấy copeptin tăng ở bệnh nhân đột quỵ. Copeptin là dấu ấn sinh học đầu tiên được báo cáo mà cải thiện tính chính chính xác trong tiên đoán dựa vào thang điểm NIHSS.
Trong nghiên cứu chúng tôi ghi nhận lượng copeptin ở bệnh nhân NMN khi vừa vào viện tương quan thuận chặt chẽ với thể tích tổn thương não (r = 0,782; p< 0,001) và tương quan nghịch với thang điểm Glasgow đánh giá tại cùng thời điểm (r = – 0,887; p < 0,001) (bảng 3.4, bảng 3.5 và biểu đồ 3.1, biểu đồ 3.2). Như vậy nồng độ copeptin liên quan đến tiên lượng mức độ nặng của bệnh nhân NMN cấp tại thời điểm nhập viện.
Trong nhiều nghiên cứu nồng độ copeptin tăng cao ảnh hưởng đến tiên lượng ở bệnh nhân NMN cấp. Nils G. Morgenthaler và cs, ghi nhận lượng copeptin tăng cao trên những bệnh nhân duy trì thương tật (19,4 pmol/L) so với những bệnh nhân hồi phục sau ra viện (8,2 pmol/L). Đánh giá bằng thang điểm NIHSS, các tác giả cũng ghi nhận giá trị copeptin trung bình tăng gấp đôi từ 8,6 pmol/L ở bệnh nhân có điểm NIHSS là 0 đến 6 điểm; tăng đến 15,8 pmol/L ở bệnh nhân từ 7 đến 15 điểm; và tăng gấp đôi đến 30,1 pmol/L ở bệnh nhân lớn hơn 15 điểm. Lượng copeptin tăng song song với kích thước tổn thương não trên MRI
sọ não.
Copeptin tiên đoán tử vong trong 90 ngày, những bệnh nhân tử vong có lượng copeptin 35,6 pmol/L tăng cao hơn 3 lần so với bệnh nhân sống (9,5 pmol/L). Giá trị tiên đoán này là độc lập sau khi loại trừ các yếu tố nguy cơ lâm sàng khác hoặc các yếu tố tiên đoán đầu ra có ý
nghĩa khác.
Một nghiên cứuWJ Tu và cs trên 189 bệnh nhân NMN cấp lần đầu được đo BNP, NT-proBNP, cortisol và copeptin tìm giá trị tiên đoán kết quả hồi phục và tử vong trong vòng 3 tháng. Các tác giả kết luận copeptin có liên quan đến triệu chứng nặng của đột quỵ cũng như kết quả phục hồi chức năng ngắn hạn.
Trong một nghiên cứu cohort đa trung tâm, các tác giả đã đo nồng độ copeptin trong vòng 24 giờ kể từ khi triệu chứng khởi phát của 783 bệnh nhân NMN cấp, kết quả lượng copeptin cao hơn 10 lần là yếu tố tiên đoán độc lập đối với: kết quả không thuận lợi (OR =2,17-[95% CI, 1,46-3,22], p<0,001), tử vong (Hazard ratio =2,4- [95% CI, 1,6-3,6], p< 0,001) và các biến chứng (OR = 1,93-[95% CI, 1,33-2,8], p = 0,001).
Một nghiên cứu tại University Hospital Basel, Thuỵ Sĩ, từ tháng 11/2006-11/2007, với 362 bệnh nhân NMN cấp được xác định bằng CT và/hoặc MRI. Đánh giá kết quả hồi phục chức năng và tử vong do bất kỳ nguyên nhân nào trong vòng 90 ngày kể từ sau đột quị. Nhận thấy copeptin là yếu tố tiên đoán độc lập, mạnh, mới đối với kết quả hồi phục chức năng và tử vong ở bệnh nhân nhồi máu não.
Một nghiên cứu về giá trị tiên đoán của copeptin với kết quả hồi phục chức năng và tử vong ở bệnh nhân tai biến mạch máu não tại Thuỵ Sĩ, trong 509 bệnh nhân với 362 bệnh nhân nhồi máu não. Nhận thấy lượng copeptin tăng khi mức độ nặng của đột quị tăng được xác đinh bởi thang điểm NIHSS. Nồng độ copeptin trung vị là 8,6 pmol/L (interquartile ranges IQR 5,2-15,3 pmol/L) ở bệnh nhân có NIHSS từ 0-6 điểm (n= 217). Nồng độ copeptin trung vị là 15,8 pmol/L (IQR 7,7-28,7 pmol/L) ở bệnh nhân có NIHSS từ 7-15 điểm (n= 90) và bệnh nhân có NIHSS > 15 điểm (n=55) có nồng độ copeptin ở trung vị là 30,1 pmol/L (IQR 9,0-67,9 pmol/L), (p < 0,0001).
Một số nghiên cứu trên bệnh nhân xuất huyết não các tác giả ghi nhận lượng copeptin tương quan thuận với thể tích tổn thương não và tương quan nghịch với thang điểm Glasgow.
Aimei Zhang và cs, nghiên cứu bệnh hân XHN ghi nhận lượng copeptin trong huyết tương tương quan thuận với thể tích ổ xuất huyết (r=0,61; p = 0,0001) và tương quan nghịch với thang điểm Glasgow (r = – 0,79; p = 0,0001).
Christian Zweifel và cs, nghiên cứu 40 bệnh nhân nhập viện trong vòng 72 giờ sau xuất huyết não. Nhóm tác giả ghi nhận lượng copeptin liên quan thuận với thể tích ổ xuất huyết (r = 0,32; p< 0,05) và tương quan nghịch với thang điểm Glasgow (r = – 0,35; p < 0,05).
Chúng tôi ghi nhận lượng copeptin vào ngày thứ 7 tương quan nghịch chặt chẽ với thang điểm Glasgow được đánh giá cùng thời điểm (r = -0,706; p < 0,001) (bảng 3.6 Và biểu đồ 3.3). Như vậy lượng copeptin vào ngày cuối giai đoạn cấp còn là một yếu tố tiên lượng nặng của bệnh nhân NMN cấp.
Một nghiên cứu tiền cứu ở 245 nhồi máu não cấp, các tác giả nhận thấy lượng copeptin tăng có ý nghĩa thống kê ở bệnh nhân có kết quả không thuận lợi và tử vong.
Một nghiên cứu ở Trung Quốc với 125 bệnh nhân nhồi máu não cấp. Các tác giả nhận thấy có sự tương quan giữa nồng độ copeptin và điểm NIHSS (r=0,733, p<0,01). 41 bệnh nhân (32,8%) có kết quả phục hồi chức năng kém có lượng copeptin cao hơn so với những bệnh nhân có kết quả phục hồi chức năng thuận lợi (27,3 [14,9-34,8 pmol/L] so với 12,9 [9,4-21,6 pmol/L], p < 0,0001). Lượng copeptin ở 18 bệnh nhân tử vong nhiều hơn hai lần so với bệnh nhân sống (32,4 [18,7-38,5 pmol/L] so với 15,1 [12,4-24,6 pmol/L], p < 0,0001). Lượng copeptin là yếu tố tiên đoán độc lập đối với kết quả phục hồi kém và tỷ lệ tử vong.
Một nghiên cứu của Winzeler BF và cs trên 69 bệnh nhân nhồi máu não có tuổi trung bình là 62 tuổi, với điểm NIHSS trung bình là 7 điểm. Trong 38 bệnh nhân (55%) với kết quả hồi phục chức năng kém (trong đó có 13 bệnh nhân tử vong) lượng copeptin cao hơn so với những bệnh nhân có kết quả thuận lợi (23,5 [10,6-64,3 pmol/L] so với 7,5 [3,8-13,6 pmol/L], p< 0,0001). Phân tích hồi qui đa biến về tuổi và điểm NIHSS cho thấy copeptin là yếu tố tiên đoán độc lập đối với kết quả phục hồi chức năng kém (OR = 3,12; 95% CI, 1,54-6,46).
Chúng tôi ghi nhận không có sự tương quan giữa nồng độ copeptin ở bệnh nhân NMN cấp khi vào viện với HbA1C, bilan lipid, nhưng có tương quan thuận với đường huyết (r = 0,597; p < 0,01), (bảng 3.7 và bảng 3.8). Nghiên cứu của Wang Xiaoling, Liang Youyun và cs, trên 120 bệnh nhân NMN cấp được chia thành hai nhóm, nhóm đường máu bình thường, nhóm đường máu cao. Kết quả nghiên cứu cho thấy nhóm đường trong máu cao có mức độ nặng của bệnh cao hơn, tiên lượng kém, kích thước vùng nhồi máu rộng hơn và tỷ lệ tử vong cao hơn so với nhóm bình thường.
Theo nghiên cứu của Sagar Basu, Debashish Sanyal và cs, tăng đường huyết và HbA1C ở bệnh nhân NMN là một dấu hiệu đánh giá mức độ nặng của NMN và tiên lượng bệnh.
Chúng tôi ghi nhận không có sự tương quan giữa nồng độ copeptin khi nhập viện với HATT, HATTr. Nhưng có mối tương quan thuận với hs-CRP (r = 0,651; p < 0,001), fibrinogen (r = 0,43; p < 0,05) và bạch cầu (r = 0,571; p < 0,001) (bảng 3.9). Nghiên cứu 120 bệnh nhân XHN Aimei Zhang và cs, ghi nhận lượng copeptin tương quan thuận với số lượng bạch cầu (r=0,58, p=0,0001).
Nghiên cứu của Felix Fluri và cs trên 383 bệnh nhân NMN cấp, đánh giá thời điểm nhiễm trùng sau đột quỵ (viêm phổi, nhiễm trùng đường tiểu, các nhiễm trùng khác). Mẫu máu được lấy từ khi vừa nhập viện, ngày 1, và ngày thứ 3 để đánh giá lượng bạch cầu, CRP, procalcitonin và copeptin. Kết quả 66 (17,2%) bệnh nhân có 1 nhiễm trùng sau đột quỵ. Lượng copeptin, bạch cầu, CRP, procalcitonin đều là những yếu tố tiên đoán độc lập với các nhiễm trùng, viêm phổi và nhiễm trùng đường tiểu phát triển ít nhất 24 giờ sau khi đo.
Như vậy lượng copeptin có tương quan với bạch cầu, hs-CRP, fibrinogen là các yếu tố có tiên lượng ở bệnh nhân NMN. Ngoài ra copeptin, CRP, bạch cầu còn là những yếu tố tiên đoán độc lập cho nhiễm trùng sau đột quỵ
5. KẾT LUẬN
Nghiên cứu chúng tôi nhận thấy có mối liên quan giữa tăng nồng độ copeptin ở bệnh nhân nhồi máu não cấp: nồng độ copeptin tăng cao và tương quan thuận với mức độ nặng ở bệnh nhân nhồi máu não cấp đánh giá qua thang điểm glasgow và thể tích tổn thương nhồi máu não; cũng như có sự tương quan với một số yếu tố nguy cơ liên quan nhồi máu não như glucose, hs-CRP, fibrinogen, bạch cầu.
TÓM TẮT
Mục tiêu:Xác định nồng độ copeptin huyết thanh và mối liên quan giữa nồng độ copeptinvới một số yếu tố nguy cơ (YTNC) và mức độ nặng ở bệnh nhân nhồi máu não (NMN) cấp.
Đối tượng và phương pháp nghiên cứu: Nghiên cứu cắt ngang mô tả, theo dõi dọc trên 34 bệnh nhân NMN cấp tại Bệnh viện Trường Đại học Y Dược Huế. Xử lý số liệu theo phương pháp thống kê y học bằng phần mềm SPSS 20.0.
Kết quả:1.Nồng độ copeptin ở bệnh nhân NMN cấp:
– Nồng độ copeptin trung bình lúc vào viện là 12,12 ± 4,31 pmol/L và ngày thứ 7 là 10 ± 4,3 pmol/L.
– Nồng độ copeptin trung bình lúc vào viện và ngày thứ 7 ở nữ và nam không khác biệt (p > 0,05).
2.Tương quan giữa copeptin với các YTNC và mức độ nặng ở bệnh nhân
NMN cấp:
– Tương quan thuận chặt chẽ giữa nồng độ copeptin lúc vào viện với thể tích tổn thương NMN (r = 0,782; p < 0,001); và tương quan nghịch với thang điểm Glasgow (r = -0,887; p < 0,001).
– Tương quan nghịch chặt chẽ giữa nồng độ copeptin ngày thứ 7 với thang điểm Glasgow ngày thứ 7 (r = -0,706; p < 0,001).
-Tương quan thuận giữa nồng độ copeptin với: glucose (r = 0,597; p < 0,01), hsCRP (r = 0,651; p < 0,001), fibrinogen (r = 0,43; p < 0,05), bạch cầu (r = 0,571; p < 0,001).
– Không tương quan giữa copeptin với: HbA1c, bilan lipid, huyết áp của bệnh NMN (p > 0,05).
Kết luận: Nồng độ copeptin cao tương quan thuận với mức độ nặng ở bệnh nhân NMN cấp.
TÀI LIỆU THAM KHẢO
- Lê Chuyển (2008), Nghiên cứu sự biến đổi nồng độ protein phản ứng C huyết thanh ở bệnh nhân nhồi máu não, Luận án Tiến sĩ Y học, Trường Đại học Y Dược Huế.
- Hoàng Khánh (2009), Tai biến mạch máu não-từ nguy cơ đến dự phòng (chuyên khảo), TrườngĐại học Y Dược, Đại học Huế.
- Aimei Zhang, Jun Li et al (2013), The prognostic value of copeptin for acute in tracerebral hemorrhage patients, Experimental and Therapeutic Medicine 5: 467-470, 2013
- De Marchis GM, Katan M et al (2013), Copeptin adds prognostic information after ischemic stroke: results from the CoRisk study, Neurology. 2013 Apr 2; 80(14): 1278-86
- Dong X, Tao DB, Wang YX et al (2013), Plasma copeptin levels in Chinese patients with acute ischemic stroke: a preliminary study, Neurol Sci. 2013 Sep;34(9): 1591-5
- Felix Fluri, Nils G et al (2012), Copeptin, Procalcitonin and Routine Inflammatory Markers–Predictors of Infection after Stroke, PLOS ONE, October 2012, Volume 7, Issue 10, e48309
- Judith Siegenthaler, Carla Walti et al (2014), Copeptin concentrations during psychological stress: the PsyCo study, European Journal of Endocrinology (2014)171, 737–742
- Mira Katan, Mirjam Christ-Crain (2010), The stress hormone copeptin: a new prognostic biomarker in acute illness, Swiss Med Wkly. 2010;140:w13101
- Muller B. et al (2007), Circulating levels of copeptin, a novel biomarker, in lower respiratory tract infections, J. Clin. Invest. 37, 145–152
- Sandrine A. Urwyler, Philipp Schuetz, Felix Fluri, et al (2010), Prognostic Value of Copeptin: One-Year Outcome in Patients With Acute Stroke, Stroke. 2010;41:1564-1567
- Wang X, Liang Y (2011), Study the Value of Glycosylated Hemoglobin and 2 Hours Postprandial Blood Glucose in Patients with Ischemic Stroke [J],Hebei Medicine, 5, pp.015.
- Winzeler BF, Christ-Crain M (2012), Hormone as biomarkers for diagnosis and prognosis, Praxis (bern 1994). 2012 Feb 15; 101 (4): 251-7
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam



