KHẢO SÁT KHÁNG INSULIN Ở PHỤ NỮ MANG THAI
Th.s. Nguyễn Giang Nam*, PGS. TS. Hoàng Trung Vinh**
*Bệnh viện Nội tiết Trung ương, **Học viện Quân y
ABSTRACT
Evaluation of insulin resistance in pregnant women
Objectives: To investigate the manifestations of insulin resistance in pregnant women . Methods : assessement of the insulin, c-peptid concentration, b cell function, resistance insulin index and insulin sensitivity in 83 pregnant women compared to the corresponding index in 37 normal healthy women. Results: showed that: in pregnant women, the mean concentration of insulin, c-peptid, HOMA-b, HOMA-IR was higher; the subjects increased levels of insulin, c-peptid, HOMA-b, HOMA-IR with higher rates. The average value of HOMA-S was significantly reduced compared with the control group. HOMA-IR correlated with maternal weight and gestational week. Conclusions: pregnant women have manifestations of insulin resistance.
Keywords: Pregnant women, insulin resistance, gestational diabetes mellitus.
Chịu trách nhiệm chính: Nguyễn Giang Nam
Ngày nhận bài: 10.11.2016
Ngày phản biện khoa học: 23.11.2016
Ngày duyệt bài: 1.12.2016
I. ĐẶT VẤN ĐỀ
Thai kỳ được xem như một biểu hiện sinh lý thông thường của phụ nữ, song khi có thai cơ thể người mẹ có nhiều thay đổi như một cơ chế đáp ứng và thích ghi với điều kiện mới. Những thay đổi xảy ra với nhiều cơ quan, tổ chức và các quá trình chuyển hóa, nội tiết. Thay đổi chuyển hóa carbohydrat được biểu hiện rõ nét nhất và có liên quan rất mật thiết với những thay đổi chức năng nội tiết trong cơ thể. Thay đổi chuyển hóa carbohydrat lại liên quan với nồng độ insulin, c-peptid, glucose và các chỉ số kháng insulin. Đa số những thay đổi chuyển hóa carbohydrat, kháng insulin cơ thể sẽ tự điều chỉnh tuy vậy cũng có trường hợp sự biến đổi vượt quá khả năng tự điều chỉnh dẫn đến biểu hiện bất thường mang tính chất bệnh lý tạm thời hoặc lâu dài, đó là đái tháo đường thai kỳ hoặc đái tháo đường týp 2 sau khi sinh con. Đề tài nghiên cứu nhằm mục tiêu: So sánh đặc điểm kháng insulin ở phụ nữ mang thai với phụ nữ bình thường không mang thai.
1. Đối tượng và phương pháp nghiên cứu
1.1. Đối tượng
120 đối tượng bao gồm: 83 phụ nữ mang thai thuộc nhóm nghiên cứu đến khám tại Bệnh viện Nội tiết Trung Ương và 37 phụ nữ bình thường không mang thai có tuổi tương đồng với phụ nữ mang thai thuộc nhóm chứng.
+ Tiêu chuẩn lựa chọn đối tượng thuộc nhóm nghiên cứu.
– Phụ nữ mang thai thuộc mọi lứa tuổi, số lần mang thai.
– Thời gian mang thai > 3 tháng.
+ Tiêu chuẩn loại trừ phụ nữ mang thai.
– Đã được xác định bệnh đái tháo đường thuộc các thể lâm sàng.
– Đang có nhiễm độc thai nghén nặng hoặc bệnh cấp, mạn tính.
– Có thai do can thiệp nhân tạo.
– Sử dụng corticoid, nội tiết tố khi
mang thai.
+ Tiêu chuẩn loại trừ đối tượng thuộc nhóm chứng.
– Dư cân, béo phì.
– Rối loạn lipid, glucose máu.
– Sử dụng corticoid, nội tiết tố khi
mang thai.
1.2. Phương pháp
Thiết kế nghiên cứu: Tiến cứu, cắt ngang, mô tả, so sánh.
1.2.1. Nội dung nghiên cứu đối với phụ nữ mang thai
+ Hỏi tiền sử sức khỏe, sản khoa.
+ Khám lâm sàng
+ Xét nghiệm công thức và hóa sinh máu trong đó có glucose, insulin, c-peptid.
+ Xác định chỉ số kháng insulin theo mô hình HOMA2 dựa vào cặp glucose – c-peptid.
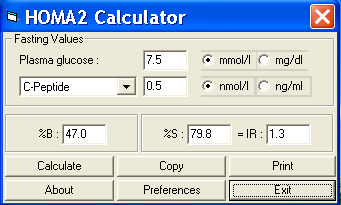
Hình 1.1: Phần mềm dùng để tính toán chỉ số HOMA2
Nguồn:http://www.dtu.ox.ac.uk/homacalculator/index.php
1.2.2. Nội dung nghiên cứu đối với phụ nữ bình thường
+ Hỏi tiền sử sức khỏe.
+ Khám lâm sàng
+ Xét nghiệm và xác định chỉ số kháng insulin tương tự như ở nhóm nghiên cứu.
1.2.3. Xử lý số liệu
Số liệu xử lý bằng phần mềm SPSS 16.0. Các chỉ số được xác định tăng khi giá trị tuyệt đối > tứ phân vị trên; giảm khi < tứ phân vị dưới thuộc nhóm chứng.
2. Kết quả nghiên cứu
Bảng 2.1. So sánh nồng độ c-peptid giữa hai nhóm
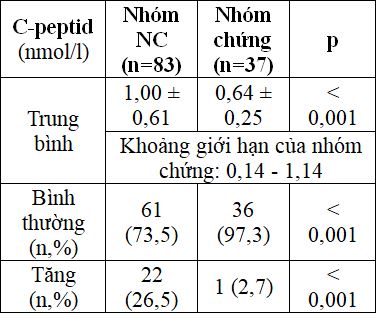
Giá trị trung bình nồng độ c-peptid, tỷ lệ đối tượng phụ nữ có thai tăng c-peptid cao hơn so với nhóm chứng.
Bảng 2.2. So sánh nồng độ insulin giữa hai nhóm
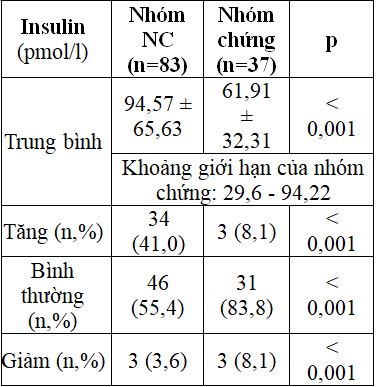
Giá trị trung bình nồng độ insulin, tỷ lệ đối tượng phụ nữ có thai tăng insulin cao hơn so với nhóm chứng.
Bảng 2.3. So sánh HOMA-b giữa hai nhóm
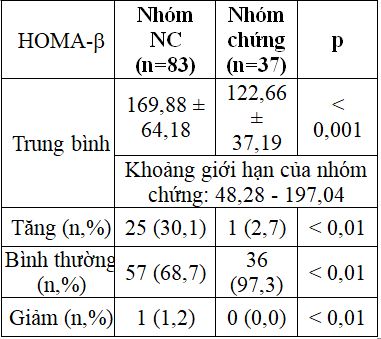
Giá trị trung bình HOMA-b, tỷ lệ đối tượng phụ nữ có thai tăng HOMA-b cao hơn so với nhóm chứng.
Bảng 2.4. So sánh HOMA-IR giữa hai nhóm
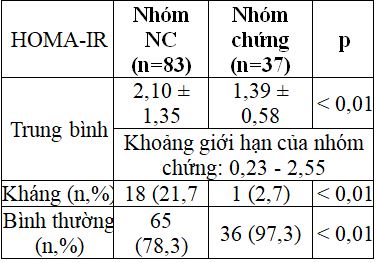
Giá trị trung bình HOMA-IR, tỷ lệ đối tượng phụ nữ mang thai có kháng insulin (tăng HOMA-IR) cao hơn so với nhóm chứng.
Bảng 2.5. So sánh độ nhạy insulin giữa hai nhóm
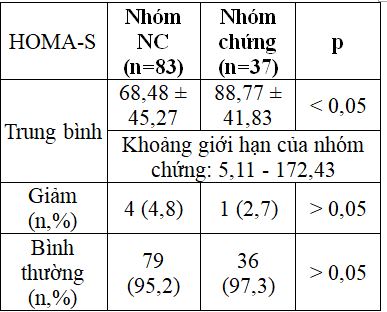
– Giá trị trung bình HOMA-S ở phụ nữ mang thai thấp hơn so với nhóm chứng.
– Tỉ lệ đối tượng giảm độ nhạy insulin hoặc bình thường giữa 2 nhóm khác biệt không có ý nghĩa thống kê.
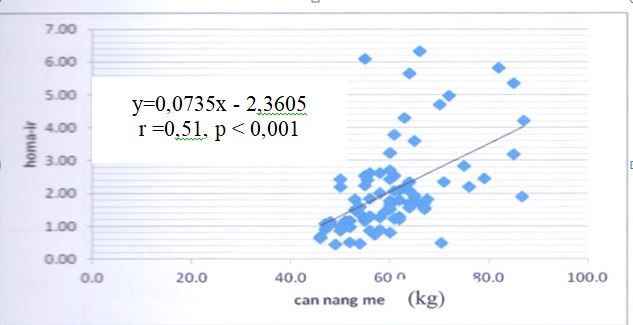
Biểu đồ 2.1. Mối tương quan giữa HOMA – IR với cân nặng của thai phụ.
HOMA – IR tương quan thuận mức độ chặt với cân nặng thai phụ.
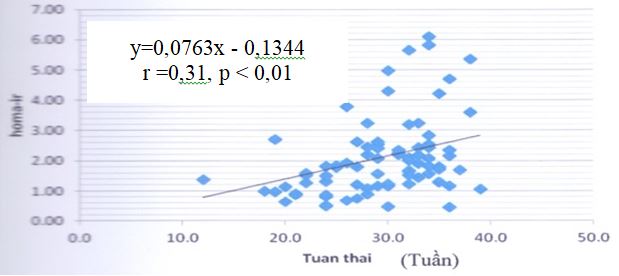
Biểu đồ 2.2. Mối tương quan giữa HOMA – IR với tuần thai
HOMA – IR tương quan thuận mức độ ít với tuần thai.
3. Bàn luận
Nồng độ c-peptid và insulin là 2 chỉ số quan trọng của chức năng tế bào b đồng thời cũng là chỉ số biểu hiện biến đổi của cơ thể như một cơ chế bù trừ, thích nghi khi phụ nữ mang thai. Nồng độ c-peptid và insulin còn là chỉ số sử dụng để đánh giá độ nhạu cảm và kháng insulin. Do vậy sự biến đổi của 2 chỉ số này được xem như một trong các biểu hiện kháng insulin. Kết quả khảo sát cho thấy: Ở phụ nữ mang thai, giá trị trung bình cả 2 chỉ số đều cao hơn so với ở nhóm chứng. Tỉ lệ đối tượng có tăng giá trị tuyệt đối nồng độ c-peptid, insulin gặp với 26,5% và 41,0% trường hợp. Rõ ràng những biến đổi trên đây vừa là biểu hiện phản ứng của cơ thể khi mang thai vừa là biểu hiện của tình trạng kháng insulin. Kết quả tương tự cũng đã được nhận thấy trong nghiên cứu của một số tác giả [1], [2].
Biến đổi của các chỉ số kháng insulin cũng phù hợp với phụ nữ mang thai và tương đương với biến đổi nồng độ insulin, c-peptid. Chức năng tiết insulin của tế bào b (HOMA-b) ở phụ nữ mang thai cao hơn so với nhóm chứng cả về giá trị trung bình và tỉ lệ đối tượng tăng giá trị tuyệt đối của chỉ số. Đây cũng là phản ứng thích nghi, bù trừ đối với những thay đổi xảy ra trong cơ thể phụ nữ mang thai [3], [4]. Chỉ số kháng insulin (HOMA-IR) cũng biến đổi theo chiều hướng tương tự, theo đó giá trị trung bình HOMA-IR cao hơn so với nhóm chứng, tỉ lệ đối tượng có tăng HOMA-IR tương ứng với biểu hiện kháng insulin cũng cao hơn so với nhóm chứng. Ở phụ nữ mang thai khi có biểu hiện kháng insulin sẽ kích thích tăng tổng hợp và giải phóng insulin, như một cơ chế phản ứng bù trừ. Đây là biểu hiện đặc trưng và rõ nét nhất của tình trạng kháng insulin ở phụ nữ mang thai [6], [8], [9].
Nếu chỉ số chức năng tế bào b và kháng insulin ở phụ nữ mang thai đều tăng so với nhóm chứng thì độ nhạy insulin (HOMA-S) lại giảm có ý nghĩa tuy tỉ lệ đối tượng giảm giá trị tuyệt đối chỉ số giữa 2 nhóm khác biệt chưa có ý nghĩa thống kê. Như vậy cùng với sự gia tăng của chỉ số kháng insulin và chức năng tế bào b thì ở phụ nữ mang thai đã có biểu hiện giảm nhạy cảm của insulin [7], [8].
Mối tương quan thuận giữa cân nặng thai phụ và tuần thai với HOMA-IR chứng tỏ vai trò của 2 yếu tố này tham gia vào sự biến đổi của chỉ số, góp phần gây ra hiện tượng kháng insulin [6].
II. KẾT LUẬN
Khảo sát biểu hiện kháng insulin ở phụ nữ mang thai so sánh với nhóm chứng nhận thấy:
+ Giá trị trung bình insulin, c-peptid và tỉ lệ phụ nữ mang thai có tăng nồng độ insulin, c-peptid cao hơn.
+ Giá trị trung bình chỉ số chức năng tế bào b, kháng insulin và tỉ lệ đối tượng tăng chỉ số chức năng tế bào b, kháng insulin cao hơn.
+ Giá trị trung bình độ nhạy insulin thấp hơn. Tỉ lệ đối tượng giảm độ nhạy insulin giữa 2 nhóm tương đương nhau.
+ Chỉ số kháng insulin tương quan thuận với cân nặng thai phụ và tuần thai.
TÓM TẮT
Khảo sát biểu hiện kháng insulin bao gồm nồng độ insulin, c-peptid, chức năng tế bào b (HOMA-b), chỉ số kháng insulin (HOMA-IR) và độ nhạy insulin (HOMA-S) ở 83 phụ nữ mang thai so sánh với chỉ số tương tứng ở 37 phụ nữ bình thường khỏe mạnh nhận thấy: Ở phụ nữ mang thai giá trị trung bình (GTTB) nồng độ insulin, c-peptid, HOMA-b, HOMA-IR cao hơn, đối tượng tăng nồng độ HOMA-b, HOMA-IR có tỉ lệ cao hơn; GTTB HOMA-S giảm có ý nghĩa so với nhóm chứng. HOMA-IR tương quan thuận với cân nặng của thai phụ và tuần thai (r=0,51, p<0,001 và r=0,31, p<0,01).
Từ khóa: Phụ nữ mang thai, kháng insuslin, đái tháo đường thai kỳ.
TÀI LIỆU THAM KHẢO
- Abdolreze Sotoodeh Jahromi and Parvin Zarei (2011), “Association of insulin resistance with serum interleukin – 6 and TNF- levels during normal pregnacy“, Biomarker Insights, (6) pp. 1-6.
- Angel Nadal, Paloma Alonso-Magdalena, Sergi Soriano, et al. (2009), “The role of oestrogens in the adaptation of islets to insulin resistance“, J Physiol, 587(21), pp. 5031–5037.
- Anny H, Xiang, and L Siri (2010), “Declining beta cell compensation for insulin resistance in Hispanic women with recent gestational diabetes mellitus“, Diabetes Care, 33(2), pp. 396-401.
- Caumo A., Perseghin G., Brunani A., et al. (2006), “New insight on the simultaneous assessment of insulin sensitivity and β–cell function with HOMA2 method“, Diabetes Care, 29, pp. 2733-2734.
- Linda A, Barbour MD, and Carrie E (2007), “Cellular Mechanisms for Insulin Resistance in Normal Pregnancy and Gestational Diabetes“, Diabetes care, V30 (2), pp. S112-S119.
- Latife Bozkurt, Christian S. Göbl, Lisa Pfligl, et al. (2015), “Pathophysiological Characteristics and Effects of Obesity in Women With Early and Late Manifestation of Gestational Diabetes Diagnosed by the International Association of Diabetes and Pregnancy Study Groups Criteria“, J Clin Endocrinol Metab, 100(3), pp. 1113–1120.
- Louise Kelstrup, Peter Damm, R. Elisabeth, et al. (2013), “Insulin Resistance and Impaired Pancreatic beta-Cell Function in Adult Offspring of Women With Diabetes in Pregnancy“, J Clin Endocrinol Metab, 98(9), pp. 3793–3801.
- Sae Jeong Yang, Tae Nyun Kim, and Sei Hyun Baik (2013), “Insulin secretion and insulin resistance in Korean women with gestational diabetes mellitus and impaired glucose tolerance “, Korean J Intern Med, 28, pp. 306-313.
- Shulman G.I (2000), “Cellular mechanisms of insulin resistance“, Clin Invest, 106 (2), pp. 171-176.
- Backer JM, Myers MG Jr, Shoelson SE, Chin DJ, Sun XJ, Miralpeix M, Hu P, Margolis B, Skolnik EY, Schlessinger J, et al.: Phosphatidylinositol 3_-kinase is activated by association with IRS-1 during insulin stimulation. EMBO J
- 11:3469– 3479, 1992
- Goldstein BJ, Li PM, Ding W, Ahmad F,Zhang WR: Regulation of insulin action by protein tyrosine phosphatases. Vitam Horm 54:67–96, 1998
- King MJ, Sharma RP, Sale GJ: Site-specific dephosphorylation and deactivation of the human insulin receptor tyrosine kinase by particulate and soluble phosphotyrosyl protein phosphatases. Biochem J 275:413–418, 1991
- Ahmad F, Azevedo JL, Cortright R, Dohm GL, Goldstein BJ: Alterations in skeletal muscle protein-tyrosine phosphatase activity and expression in insulin-resistant human obesity and diabetes. J Clin Invest 100:449–458, 1997
- Elchebly M, Payette P, Michaliszyn E, Cromlish W, Collins S, Loy AL, Normandin D, Cheng A, Himms-Hagen J, Chan CC, Ramachandran C, Gresser MJ, Tremblay ML, Kennedy BP: Increased insulin sensitivity and obesity resistance in mice lacking the protein tyrosine phosphatase- 1B gene. Science 283:1544– 1548, 1999
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam