KHẢO SÁT TỶ LỆ HIỆN MẮC HẠ ĐƯỜNG HUYẾT VÀ MỐI LIÊN QUAN GIỮA HẠ ĐƯỜNG HUYẾT VỚI HbA1C TRÊN BỆNH NHÂN ĐÁI THÁO ĐƯỜNG TÍP 2
Ths. Bs. Trần Thị Hoa Vi* ,TS. BS. Nguyễn Thị Thu Thảo**,
PGS. TS. BS. Nguyễn Thanh Hiệp***
*Trường Đại Học Y Khoa Phạm Ngọc Thạch, **Bệnh Viện Nhân Dân Gia Định,
***Trường Đại Học Y Khoa Phạm Ngọc Thạch
ABSTRACT
Prevalence of hypoglycemia – the association between hypolycemia and HbA1c in patients with type 2 diabetes
Objectives: We examined the prevalence of hypoglycemia and the association between hypoglycemia and HbA1c level in patients with type 2 diabetes. Materials and methods: Cross – sectional analysis set in 285 type 2 diabetes patients in the outpatient specialty diabetes clinic in Nhan Dan Gia Dinh hospital from November 01st, 2012 through January 31st, 2013. All study subjects were carried out fasting plasma glucose or capillary glucose test every follow-up visits and HbA1c level test at least one time. Hypoglycemia was defined as typical symptoms relieved by eating and/or plasma glucose level of less than 70 mg/dl (or capillary glucose level < 3,3 mmol/l). Results: Prevalence of “total hypoglycemia” was 22,5% (64/285). Prevalence of “hypoglycemia with blood glucose level test” was 5,6% (16/285). Severe hypoglycemia occurred in only 0,7% (2/285). Patients with HbA1c levels < 6% and ≥ 9% had higher risk of hypoglycemia than those with HbA1c of 6-7,9% (p values were 0,05 and 0,02). Conclusions: hypoglycemia occurred in patients with type 2 diabetes across all levels of glycemic control. Risk tended to be higher in patients with either near-normal glycemia (HbA1c < 6%) or very poor glycemic control (HbA1c ≥ 9%).
Key words: Hypoglycemia, Type 2 Diabetes, HbA1c.
Chịu trách nhiệm chính: Trần Thị Hoa Vi
Ngày nhận bài: 15.11.2016
Ngày phản biện khoa học: 20.11.2016
Ngày duyệt bài: 1.12.2016
1. ĐẶT VẤN ĐỀ
Hạ đường huyết là một rào cản lớn trong điều trị đái tháo đường và gây ra những kết cục sức khỏe không thuận lợi như: nguy cơ sa sút trí tuệ[18], ngã [16], gãy xương liên quan tới té ngã [7], biến cố tim mạch [2],[8]; chất lượng cuộc sống kém[6], [9] và tăng tỷ lệ tử vong [12]. Ngoài ra, bệnh còn tác động lên nền kinh tế của mỗi quốc gia với những chi phí rất lớn [19].
Kết quả của các nghiên cứu lớn Diabetes Control and Complications Trial Research Group (DCCT-1993), Action to Control Cardiovascular Risk in DiabetesStudy Group (ACCORD-2008), Action in Diabetes and Vascular Disease: Preterax and Diamicron MR Controlled Evaluation (ADVANCE-2008),UK Prospective Diabetes Study Group (UKPDS-1998) đều cho thấy những bệnh nhân được kiểm soát đường huyết nghiêm ngặt luôn có tỷ lệ hạ đường huyết cao hơn nhóm điều trị chuẩn(nguy cơ hạ đường huyết gia tăng khi nồng độ HbA1c giảm)[3], [5], [15], [17][17],[40]; Tuy nhiên, phân tích năm 2010 của nghiên cứu ACCORD trên 10.209 bệnh nhân đái tháo đường típ 2, nghiên cứu của tác giả Laiteerapong N. và cộng sự năm 2011, tác giả McCoy R.G. và cộng sự năm 2012 lại chứng minh nguy cơ hạ đường huyết tăng ở bệnh nhân kiểm soát đường huyết kém (mức HbA1c cao) [9], [12], [14]. Vấn đề đặt ra là chưa có một nghiên cứu nào được thiết kế riêng để tìm hiểu về mối liên quan giữa hạ đường huyết và HbA1c. Điều này cho thấy mối liên quan giữa hạ đường huyết và HbA1c vẫn cần được nghiên cứu nhiều hơn nữa để có thể đưa ra các khuyến cáo hữu ích nhất cho các Thầy Thuốc trong thực hành lâm sàng, giúp cho Thầy Thuốc lựa chọn phương pháp điều trị và mức độ kiểm soát đường huyết thích hợp cho từng bệnh nhân.
Tại Việt Nam chưa có nghiên cứu nào về vấn đề này, vì vậy chúng tôi tiến hành nghiên cứu với mục tiêu xác định tỷ lệ hiện mắc hạ đường huyết và khảo sát mối liên quan giữa hạ đường huyết với nồng độ HbA1c ở bệnh nhân đái tháo đường típ 2 đang điều trị tại phòng khám chuyên khoa Nội Tiết bệnh viện Nhân Dân Gia Định từ 01/11/2012 đến 31/01/2013.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
Bệnh nhân đái tháo đường típ 2 điều trị tại phòng khám Nội Tiết bệnh viện Nhân Dân Gia Định từ 01/11/2012 đến 31/01/2013 thỏa tiêu chuẩn chọn vào mẫu nghiên cứu.
2.2. Thiết kế nghiên cứu: nghiên cứucắt ngang
2.3. Cỡ mẫu: được tính theo công thức nhằm ước lượng một tỷ lệ.Với α = 0,05; p = 24,5% (theo nghiên cứu của tác giả Christopher D. Miller và cộng sự [13]); chọn d = 0,05.Vậy cỡ mẫu cần thiết cho nghiên cứu là 284 bệnh nhân.Trong nghiên cứu này, chúng tôi thu thập được đầy đủ thông tin của 285 bệnh nhân.
2.4. Phương pháp chọn mẫu
Tiêu chuẩn chọn vào mẫu nghiên cứu:
- Bệnh nhân đã được chẩn đoán bệnh đái tháo đường típ 2 theo tiêu chuẩn của Tổ chức y tế thế giới (World Health Oganization– WHO) – 1998.
- Đang điều trị ngoại trú và đã được theo dõi ít nhất 2 tháng trước đó tại phòng khám Nội Tiết bệnh viện Nhân Dân Gia Định.
- Bệnh nhân đồng ý tham gia nghiên cứu.
Tiêu chuẩn không chọn vào mẫu nghiên cứu:
- Bệnh nhân đang mắc các bệnh về hemoglobin, thiếu máu huyết tán,thiếu máu thiếu sắt, mất máu cấp,hoặc mới truyền máu do mất máu (dựa vào hồ sơ theo dõi bệnh trước đó và/ hoặc thử công thức máu trước khi chọn vào mẫu nghiên cứu).
2.5. Tiêu chuẩn chẩn đoánvà phương pháp làm xét nghiệm:
Chẩn đoán đái tháo đường theo tiêu chuẩn của Tổ chức y tế thế giới (WHO) công bố năm 1998 [20] khi: Đường huyết tương ≥ 126 mg/dl (7,0 mmol/l) sau một đêm nhịn đói ít nhất 8 giờ ( ≥ 2 lần).
Chẩn đoán hạ đường huyết khi bệnh nhân báo cáo có triệu chứng điển hình của hạ đường huyết và các triệu chứng này giảm sau khi bổ sung carbohydrate;có kèm hay không kèm trị số đường huyết tương ≤ 3,9 mmol/l (< 3,3 mmol/l nếu là đường huyết mao mạch) [13].
Định lượng đường huyết tương lúc đói: Bằng phương pháp Enzym đo màu, trên máy sinh hóa Olympus AU 640 được thực hiện sau một đêm nhịn đói ít nhất 8 giờ. Trị số bình thường: < 6,1 mmol/l (< 110 mg/dl).
Định lượng đường huyết mao mạch bằng máy Accu – Chek Active của hãng Roche, khoảng định lượng từ 10 – 600 md/dl (0,6 – 33,3 mmol/l).
Xét nghiệm HbA1c: Được đo bằng phương pháp sắc ký lỏng cao áp với máy HbA1c Variant II của hãng Biorad – Mỹ, thực hiện tại bệnh viện Nhân Dân Gia Định, được chuẩn hóa theo chương trình chuẩn hóa Glyco-hemoglobin quốc gia (National Glyco-hemoglobin Standardization Program – NGSP) [11]. Trị số bình thường: 4,1 – < 5,7%.
2.6. Phương pháp thu thập số liệu
Tiến hành lấymẫu liên tiếp bệnh nhân đái tháo đường típ 2tại phòng khám chuyên khoa Nội Tiết bệnh viện Nhân Dân Gia Định thỏa tiêu chuẩn chọn bệnh. Tất cả bệnh nhân được chọn vào mẫu nghiên cứu đều được thử đường huyết tương lúc đói hoặc đường huyết mao mạch mỗi lần tái khám và thử HbA1c ít nhất 1 lần trong khoảng thời gian theo dõi.
Những bệnh nhân này sẽ được phỏng vấn trực tiếp lần 1 để thu thập những thông tin ban đầu của bệnh nhân đái tháo đường típ 2 dựa trên phiếu thu thập soạn sẵn, đồng thời bệnh nhân sẽ được tư vấn trực tiếp về cách thức nhận diện triệu chứng và xử trí khi bị hạ đường huyết, chúng tôi cũng đề nghị bệnh nhân tự theo dõi, ghi nhận những lần bị hạ đường huyết trong thời gian 3 tháng tới, nếu bệnh nhân có máy thử đường huyết tại nhà thì sẽ được hướng dẫn bấm đường huyết và ghi lại trị số đường huyết lúc có triệu chứng.
Tỷ lệ hiện mắc hạ đường huyết và những thông tin liên quan đến hạ đường huyết được thu thập khi bệnh nhân tái khám những lần sau đó (phỏng vấn trực tiếp lần 2,3,4…tùy theo lịch hẹn tái khám của bệnh nhân).
Vào cuối mỗi ngày thu thập số liệu, người nghiên cứu kiểm tra lại phiếu thu thập một lần nữa để bổ sung những thiếu sót.Trong khoảng thời gian nghiên cứu, chúng tôi thường xuyên cập nhật những trường hợp hạ đường huyết nhập viện tại khoa Nội tiết Bệnh viện Nhân Dân Gia Định, thuộc đối tượng đang được chúng tôi theo dõi để kịp thời ghi nhận những trường hợp hạ đường huyết nặng phải nhập viện.
2.7. Phương pháp quản lý và phân tích số liệu
Kết quả được mô tả bằng tần số, tỷ lệ %, số trung bình ± độ lệch chuẩn và trình bày dưới dạng bảng, biểu.Số liệu được nhập bằng phần mềm Excel 2010, xử lý bằng phần mềm SPSS 13.0.So sánh hai số trung bình (biến định lượng) bằng kiểm định t – student và dùng kiểm định Chi bình phương (χ2 – test) để so sánh các biến định tính. Sự khác biệt được xem là có ý nghĩa thống kê khi p < 0,05.
3. KẾT QUẢ
3.1. Đặc điểm mẫu nghiên cứu
Từ 01/11/2012 đến 31/01/2013, chúng tôi thu thập được đầy đủ thông tin của 285 bệnh nhân thỏa tiêu chuẩn nhận bệnh và loại trừ. Nữ: 166 bệnh nhân, chiếm 58,2%. Nam: 119 bệnh nhân, chiếm 41,8%. Tỷ lệ nữ/nam: 1,39. Tuổi trung bình 62,31± 9,9; lớn nhất 88 tuổi, nhỏ nhất 34 tuổi. Đường huyết đói trung bình: 7,9 ± 2,7 mmol/l, HbA1c trung bình: 7,8 ± 1,8%.
HbA1c trung bình theo từng phương pháp điều trị
Bảng 1: Phân bố HbA1c trung bình theo từng phương pháp điều trị
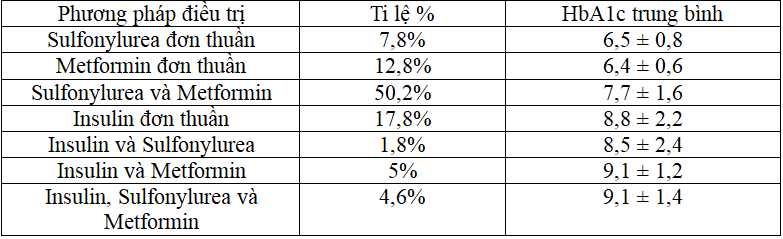
Nồng độ HbA1c trung bình tăng theo mức phối hợp của các phương pháp điều trị.
3.2. Tỷ lệ hạ đường huyết
Trong tổng số 285 bệnh nhân theo dõi, có 64 bệnh nhân (22,5%) báo cáo ít nhất có một lần có triệu chứng điển hình của HĐH và triệu chứng này giảm sau khi bổ sung carbohydrate; có kèm hay không kèm trị số đường huyết tương ≤ 3,9 mmol/l (< 3,3 mmol/l nếu là đường huyết mao mạch).
Trong 64 trường hợp trên, có 16 bệnh nhân HĐH có triệu chứng, có kèm trị số đường huyết tại thời điểm xảy ra cơn HĐH, chiếm tỷ lệ 5,6% (16/285). Trong 3 tháng theo dõi, chỉ có 2 bệnh nhân phải nhập viện vì HĐH nặng chiếm tỷ lệ 0,7% (2/285).
3.3. Mối liên quan giữa hạ đường huyết và HbA1c
Trong nghiên cứu này, không phải tất cả bệnh nhân HĐH (64 bệnh nhân) đều có trị số đường huyết tương ≤ 3,9 mmol/l (< 3,3 mmol/l nếu là đường huyết mao mạch) ngay tại thời điểm xảy ra cơn HĐH. Chỉ có 16 bệnh nhân (chiếm tỷ lệ 16/64 = 25%) có trị số đường huyết kèm theo. Do đó, trong phần phân tích này, chúng tôi sẽ phân tích mối liên quan giữa HĐH và HbA1c ở cả hai nhóm trên. Chúng tôi tạm gọi là nhóm “HĐH chung – gồm 64 bệnh nhân” và nhóm “HĐH có kèm trị số đường huyết – gồm 16 bệnh nhân”. Nhóm “HĐH chung” được ký hiệu tắt trong các bảng biểu là HĐH-1, nhóm “HĐH có kèm trị số đường huyết” được ký hiệu là HĐH-2. Chúng tôi phân mức HbA1c thành các nhóm < 6%; 6-7,9%; 8-8,9% và ≥ 9%.
Tỷ lệ hạ đường huyết theo các mức HbA1c ở hai nhóm “HĐH chung” và “HĐH có kèm trị số đường huyết”:
Biểu đồ: Tỷ lệ HĐH theo các mức HbA1c ở hai nhóm “HĐH chung” và “HĐH có kèm trị số đường huyết”
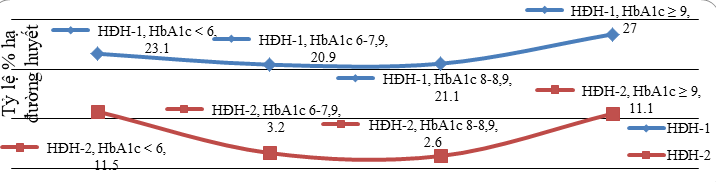
Tỷ lệ HĐH thấp ở nhóm có HbA1c 6-7,9% và 8-8,9%. Tỷ lệ HĐH có khuynh hướng tăng cao ở nhóm có HbA1c < 6% và ≥ 9%.
Khi phân tích mối liên quan giữa các mức HbA1c (< 6%; 6-7,9%; 8-8,9%, ≥ 9%) và HĐH, chúng tôi không tìm thấy sự khác biệt có ý nghĩa thống kê ở nhóm “HĐH chung” (p > 0,05). Riêng ở nhóm bệnh nhân “HĐH có kèm trị số đường huyết”, chúng tôi ghi nhận một số mối liên quan sau:
Bảng 2: Mối liên quan giữa HbA1c (< 6% so với 6-7,9%) và HĐH ở nhóm “HĐH có kèm trị số đường huyết”
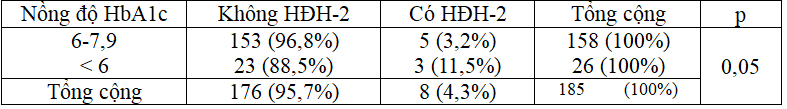
Nhóm bệnh nhân có nồng độ HbA1c < 6% có nguy cơ hạ đường huyết cao hơn nhóm có nồng độ HbA1c từ 6-7,9% (p = 0,05)
Bảng 3: Mối liên quan giữa HbA1c (≥ 9% so với 6-7,9%) và HĐH ở nhóm “HĐH có kèm trị số đường huyết”
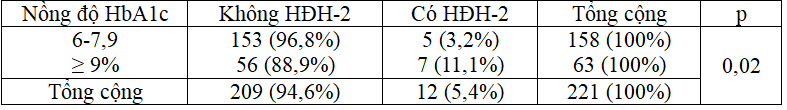
Nhóm bệnh nhân có nồng độ HbA1c ≥ 9% có nguy cơ hạ đường huyết cao hơn nhóm có nồng độ HbA1c từ 6-7,9%
(p = 0,02).
4. BÀN LUẬN
Tỷ lệ hạ đường huyết của chúng tôi (22,5%) gần tương tự với nghiên cứu của tác giả Christopher D.Miller (24,5%)[13], là do thiết kế nghiên cứu của chúng tôi gần giống với nghiên cứu của tác giả, bệnh nhân tham gia nghiên cứu là bệnh nhân ngoại trú điều trị tại phòng khám chuyên khoa nội tiết và được theo dõi trong khoảng thời gian ngắn (6 tháng, của chúng tôi 3 tháng).
Tỷ lệ hạ đường huyết nặng của chúng tôi (0,7%) tương tự của tác giả Christopher D.Miller (0,5%) nhưng lại thấp hơn rất nhiều so với nghiên cứu của tác giả Lipska K.J. (10,8%)[10], sự chênh lệch này là do đối tượng nghiên cứu của tác giả Lipska K.J. bao gồm cả bệnh nhân ngoại trú, bệnh nhân tại khoa cấp cứu và bệnh nhân nhập viện; đồng thời bệnh nhân được theo dõi với thời gian dài hơn (1 năm).
Tiêu chuẩn chẩn đoán hạ đường huyết trong nghiên cứu của chúng tôi, của tác giả Miller C.D.và Lipska K.J. là dựa trên triệu chứng điển hình mà bệnh nhân khai báo và triệu chứng này giảm khi được bổ sung carbohydrate, có kèm hay không có kèm trị số đường huyết;không phải tất cả bệnh nhân hạ đường huyết đều được xác định đầy đủ bằng xét nghiệm đường huyết tương tại thời điểm xảy ra cơn hạ đường huyết. Do đó, tỷ lệ này có thể bao gồm cả những trường hợp có triệu chứng điển hình của hạ đường huyết nhưng thật sự nồng độ đường trong máu lúc này là bình thường. Tuy nhiên, đây cũng là một dạng của hạ đường huyết theo phân loại của hiệp hội đái tháo đường Hoa Kỳ năm 2005 [1], đó là tình trạng hạ đường huyết tương đối. Bên cạnh đó, chúng tôi cũng có thể bỏ sót những trường hợp bị hạ đường huyết nhưng bệnh nhân không nhận thức được triệu chứng, theo phân loại của hiệp hội đái tháo đường Hoa Kỳ năm 2005 [1] thì đây là những trường hợp hạ đường huyết không triệu chứng (hạ đường huyết không nhận biết được). Do đó, tỷ lệ hạ đường huyết trên thực tế có thể còn cao hơn tỷ lệ mà chúng tôi ghi nhận.
Kết quả của chúng tôi ghi nhận hạ đường huyết có thể xảy ra ở tất cả các mức HbA1c. Nguy cơ hạ đường huyết không chỉ tăng cao ở nhóm bệnh nhân kiểm soát đường huyết về gần bình thường (HbA1c < 6%) (p = 0,05), mà còn có nguy cơ tăng cao ở nhóm kiểm soát đường huyết kém (HbA1c ≥ 9%) (p = 0,02).
Kết quả “hạ đường huyết có nguy cơ gia tăng ở nhóm bệnh nhân kiểm soát đường huyết kém (HbA1c cao)” có vẻ đi ngược lại với những thử nghiệm ngẫu nhiên từ trước tới nay (DCCT, VADT, ACCORD, ADVANCE, UKPDS) về kiểm soát đường huyết tích cực ở cả bệnh nhân đái tháo đường típ 1 và típ 2, những thử nghiệm này đều cho thấy nồng độ HbA1c thấp làm tăng nguy cơ hạ đường huyết [3],[4], [5], [15], [17].
Tác giả Christopher D. Miller và cộng sự cũng đã kết luận HbA1c tăng mỗi 1% làm giảm 13% nguy cơ hạ đường huyết (p = 0,006)[13]. Những thử nghiệm lớn này chủ yếu đánh giá tình trạng hạ đường huyết trên đối tượng nghiên cứu được kiểm soát đường huyết nghiêm ngặt, không được thiết kế riêng để tìm mối liên quan giữa hạ đường huyết và HbA1c trên tất cả bệnh nhân đái tháo đường, do đó có thể chưa tìm ra mối liên quan này.
Tuy nhiên, vào tháng 07 năm 2013nghiên cứu của tác giả Lipska K.J. được thiết kế đặc biệt để tìm hiểu về mối liên quan giữa hạ đường huyết nặng và HbA1c. Tác giả phân mức HbA1c thành từng nhóm < 6%; 6-6,9%; 7-7,9%; 8-8,9% và ≥ 9%, sau đó so sánh nguy cơ hạ đường huyết ở nhóm bệnh nhân có nồng độ HbA1c 7-7,9% với các mức HbA1c còn lại.
Sau khi hiệu chỉnh theo tuổi, giới và chủng tộc, kết quả cho thấy nguy cơ tương đối của hạ đường huyết ở các nhóm HbA1c < 6%; 6-6,9%; 8-8,9% và ≥ 9% so với nhóm có nồng độ HbA1c 7-7,9% lần lượt là RR = 1,13 (KTC 95% 0,9–1,42); RR = 0,9 (0,77–1,05), RR = 1,09 (0,9–1,32); và RR = 1,28 (1,08–1,53); giá trị p tương ứng là 0,31; 0,16; 0,38; và 0,005.
Kết quả của tác giả ghi nhận nguy cơ hạ đường huyết tăng cao hơn ở cả nhóm bệnh nhân có sự kiểm soát đường huyết gần về bình thường (HbA1c < 6%) và ở nhóm kiểm soát đường huyết rất kém (HbA1c ≥ 9%). Nhưng tác giả chỉ chứng minh được sự khác biệt có ý nghĩa thống kê ở nhóm kiểm soát đường huyết rất kém (HbA1c ≥ 9%) so với nhóm có HbA1c 7-7.9% (p = 0,005) [10].
Nghiên cứu ACCORD (the Action to Control Cardiovascular Risk in DiabetesStudy Group), thực hiện trên 10.209 bệnh nhân đái tháo đường típ 2 cũng cho thấy nguy cơ hạ đường huyết gia tăng ở nhóm bệnh nhân đái tháo đường típ 2 kiểm soát đường huyết kém so với nhóm đạt được nồng độ HbA1c mục tiêu [14].
Từ những kết quả nghiên cứu của chúng tôi và các tác giả đã phân tích ở trên, hạ đường huyết có thể xảy ra ở tất cả bệnh nhân đái tháo đường típ 2 với các mức HbA1c khác nhau, nhưng Thầy thuốc cần đặc biệt chú ý những bệnh nhân có nồng độ HbA1c < 6% và ≥ 9% vì nguy cơ hạ đường huyết cao hơn. Đặc biệt ở nhóm bệnh nhân kiểm soát đường huyết kém, Thầy thuốc cần chú ý nhiều hơn vì ở nhóm này vừa gia tăng nguy cơ biến chứng của bệnh đái tháo đường vừa gia tăng nguy cơ hạ đường huyết do điều trị. Chúng tôi nhận thấy nhóm bệnh nhân có HbA1c cao đa phần là các bệnh nhân được sử dụng phối hợp nhiều loại thuốc, trong đó có insulin (Bảng 1).
5. KẾT LUẬN
Qua cuộc khảo sát, chúng tôi ghi nhận được những kết quả như sau
Tỷ lệ hiện mắc hạ đường huyết:
- Tỷ lệ hiện mắc “hạ đường huyết chung” là 22,5%. Tỷ lệ hiện mắc “hạ đường huyết có kèm trị số đường huyết” là 5,6%. Hạ đường huyết nặng phải nhập viện chiếm tỷ lệ 0,7%.
Mối liên quan giữa hạ đường huyết và nồng độ HbA1c:
- Nhóm bệnh nhân có nồng độ HbA1c < 6% có nguy cơ hạ đường huyết cao hơn nhóm có nồng độ HbA1c từ 6-7,9% (p = 0,05).
- Nhóm bệnh nhân có nồng độ HbA1c ≥ 9% có nguy cơ hạ đường huyết cao hơn nhóm có nồng độ HbA1c từ 6-7,9% (p = 0,02).
TÓM TẮT
Mục tiêu: Xác định tỷ lệ hiện mắc hạ đường huyết và mối liên quan giữa hạ đường huyết với nồng độ HbA1c trên bệnh nhân đái tháo đường típ 2. Phương pháp nghiên cứu: Nghiên cứu cắt ngang thực hiện trên 285 bệnh nhân đái tháo đường típ 2 đang điều trị tại phòng khám chuyên khoa Nội Tiết bệnh viện Nhân Dân Gia Định từ 01/11/2012 đến 31/01/2013.Tất cả bệnh nhân đều được thử đường huyết tương hoặc đường huyết mao mạch lúc đói mỗi lần tái khám và thử HbA1c ít nhất 1 lần trong thời gian nghiên cứu.Chẩn đoán hạ đường huyết khi bệnh nhân báo cáo có triệu chứng điển hình của hạ đường huyết và các triệu chứng này giảm sau khi bổ sung carbohydrate;có kèm hay không kèm trị số đường huyết tương ≤ 3,9 mmol/l (< 3,3 mmol/l nếu là đường huyết mao mạch). Kết quả: Tỷ lệ hiện mắc “hạ đường huyết chung” là 22,5% (64/285). Tỷ lệ hiện mắc “hạ đường huyết có kèm trị số đường huyết” là 5,6% (16/285). Hạ đường huyết nặng phải nhập viện chiếm tỷ lệ 0,7% (2/285).Nhóm bệnh nhân có nồng độ HbA1c < 6% và ≥ 9% có nguy cơ hạ đường huyết cao hơn nhóm có nồng độ HbA1c từ 6-7,9% (p lần lượt là 0,05 và 0,02). Kết luận: Hạ đường huyết xảy ra ở tất cả các mức HbA1c, tuy nhiên nguy cơ hạ đường huyết có khuynh hướng gia tăng ở nhóm có HbA1c < 6% và ≥ 9%. Viết tắt: HĐH: Hạ đường huyết, DCCT: Diabetes Control and Complications Trial Research Group, ACCORD: Action to Control Cardiovascular Risk in DiabetesStudy Group, ADVANCE: Action in Diabetes and Vascular Disease: Preterax and Diamicron MR Controlled Evaluation, UKPDS: UK Prospective Diabetes Study Group, WHO: WorldHealthOganization, NGSP: National Glyco-hemoglobin Standardization Program.
Từ khóa: Hạ đường huyết, đái tháo đường típ 2, HbA1c.
TÀI LIỆU THAM KHẢO
- Ameriacan Diabetes Association (2005). “Defining and Reporting Hypoglycemia in Diabetes: a report from the Ameriacan Diabetes Association Workgroup on Hypoglycemia”. Diabetes Care, 28(5), pp. 1245-1249.
- Desouza C., Salazar H., Cheong B., Murgo J., Fonseca V. (2003). ” Association of hypoglycemia and cardiac ischemia: a study based on continuous monitoring”. Diabetes Care, 26, pp. 1485-1489.
- Diabetes Control and Complications Trial Research Group (1993). “The effect of intensive treatment of diebetes on the development and progression of long-term complications in insulin-dependent diabetes mellitus”. New England Journal of Medicine, 329(14), pp. 977-986.
- Duckworth W. et al (2009). “VADT Investigators. Glucose control and vascular complications in veterans with type 2 diabetes”. N Engl J Med, 360, pp. 129-139.
- Gerstein H.C. et al (2008). “Action to Control Cardiovascular Risk in Diabetes Study Group. Effects of intensive glucose lowering in type 2 diabetes”. N Engl J Med, 358, pp. 2545-2559.
- Green A.J., Fox K.M., Grandy S. (2012). “Self-reported hypoglycemia and impact on quality of life and depression among adults with type 2 diabetes mellitus”. SHIELD Study Group. Diabetes Res Clin Pract, 96, pp. 313-318.
- Johnston S.S., Conner C., Aagren M., Ruiz K., Bouchard J. (2012). “Association between hypoglycaemic events and fall-related fractures in Medicare-covered patients with type 2 diabetes”. Diabetes Obes Metab, 14, pp. 634-643.
- Johnston S.S., Conner C., Aagren M., Smith D.M., Bouchard J., Brett J. (2011). “Evidence linking hypoglycemic events to an increased risk of acute cardiovascular events in patients with type 2 diabetes”. Diabetes Care, 34, pp. 1164-1170.
- Laiteerapong N. et al (2011). “Correlates of quality of life in older adults with diabetes: the diabetes & aging study”. Diabetes Care, 34, pp. 1749-1753.
- Lipska K.J., Warton E.M., Huang E.S., Moffet H.H., Inzucchi S.E., Krumholz H.M., Karter A.J. (2013). “HbA1c and Risk of Severe Hypoglycemia in Type 2 Diabetes: The Diabetes and Aging Study”. Diabetes Care. [Epub ahead of print]
- Little R.R. et al (2001). “The National Glycohemoglobin Standardization Program: A Five-Year Progress Report”. Clinical Chemistry, 47, pp. 1985-1992.
- McCoy R.G., Van Houten H.K., Ziegenfuss J.Y., Shah N.D., Wermers R.A., Smith S.A. (2012). “Increased mortality of patients with diabetes reporting severe hypoglycemia”. Diabetes Care, 35 (9), pp. 1897-1901.
- Miller C.D. et al (2001). “Hypoglycemia in Patients With Type 2 Diabetes Mellitus”. Arch Intern Med, 161, pp. 1653-1659.
- Miller M.E. et al ( 2010). “The effects of baseline characteristics, glycaemia treatment approach and glycated haemoglobin concentration on the risk of severe hypoglycaemia: post hoc epidemiological analysis of the ACCORD study”. ACCORD Investigators. BMJ, 340, pp. b5444.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam



