MỘT SỐ YẾU TỐ LIÊN QUAN ĐẾN BIẾN CHỨNG THẦN KINH NGOẠI VI
TRÊN BỆNH NHÂN CAO TUỔI ĐÁI THÁO ĐƯỜNG TYP 2
Nguyễn Xuân Thanh1, Cao Thị Vân2, Lê Đình Tùng3,
Nguyễn Văn Hướng3, Vũ Thị Thanh Huyền1,3
1Bệnh viện Lão khoa Trung ương, 2Bệnh viện Nội tiết Nghệ An,
3Trường Đại học Y Hà Nội
SUMMARY
Overview: Screening for risk factors is important in preventing the occurrence of peripheral neuropathy complications in elderly patients with type 2 diabetes. Objective: To identify some factors associated with the peripheral neuropathy complications in elderly patients with type 2 diabetes mellitus. Subjects and methods: A cross-sectional descriptive study included of 179 patients with diabetic peripheral neuropathy aged 60 years and over, who were examined and treated at the National Geriatric Hospital. Results: The mean age was 71.1 ± 6.8. Male/female: 1/1.6. There was a statistically significant difference between advanced age, poorly controlled HbA1C, dyslipidemia with small fiber neuropathy (p<0,05). There was no significant difference between BMI and neuropathy complications in elderly patients with type 2 diabetes mellitus. Conclusion: Advanced age, poorly controlled HbA1C, dyslipidemia were factors related to neuropathy complications in elderly patients with type 2 diabetes mellitus.
Key words: Peripheral neuropathy, elderly, type 2 diabetes mellitus.
TÓM TẮT
Tổng quan: Sàng lọc các yếu tố nguy cơ có ý nghĩa quan trọng trong phòng ngừa sự xuất hiện các biến chứng thần kinh ngoại vi trên bệnh nhân cao tuổi có đái tháo đường týp 2. Mục tiêu: Xác định một số yếu tố liên quan với biến chứng thần kinh ngoại vi trên bệnh nhân cao tuổi đái tháo đường týp 2. Đối tượng và phương pháp: Nghiên cứu mô tả cắt ngang trên 179 bệnh nhân đái tháo đường có tổn thương thần kinh ngoại vi từ 60 tuổi trở lên đến khám và điều trị tại bệnh viện lão khoa trung ương. Kết quả: Tuổi trung bình: 71,1 ± 6,8. Tỷ lệ Nam/nữ: 1/1,6. Có mối liên quan giữa tuổi cao, kiểm soát HbA1C chưa tốt, có rối loạn lipid máu với tổn thương sợi nhỏ (p<0,05). Không có mối liên quan giữa BMI và biến chứng thần kinh ngoại vi trên bệnh nhân cao tuổi đái tháo đường typ 2 (p > 0,05). Kết luận: Tuổi cao, kiểm soát HbA1C chưa tốt, có rối loạn lipid máu là các yếu tố có liên quan đến tổn thương sợi nhỏ trong biến chứng thần kinh ngoại vi trên bệnh nhân cao tuổi đái tháo đường typ 2.
Từ khóa: Biến chứng thần kinh ngoại vi, người cao tuổi, đái tháo đường typ 2.
Chịu trách nhiệm chính: Nguyễn Xuân Thanh
Ngày nhận bài: 18.9.2017
Ngày phản biện khoa học: 20.9.2017
Ngày duyệt bài: 24.9.2017
I. ĐẶT VẤN ĐỀ
Bệnh thần kinh ngoại vi do đái tháo đường (ĐTĐ) là bệnh của các dây, rễ, đám rối, dây thần kinh tủy sống và các dây thần kinh sọ não. Căn nguyên chính gây ra biến chứng do sự rối loạn chuyển hóa và bệnh lý vi mạch. Bệnh dẫn đến rối loạn chức năng vận động, cảm giác và thực vật dinh dưỡng [1]. Trên người cao tuổi, biến chứng thần kinh ngoại vi làm giảm khả năng tự chăm sóc, tuân thủ điều trị, kiểm soát đường huyết, tăng nguy cơ biến chứng mạch máu lớn và nhỏ, tình trạng đa bệnh lý và tử vong.
Khi đã có chẩn đoán xác định bệnh thần kinh do ĐTĐ thì không có phương pháp điều trị đặc hiệu nào và mục tiêu chính là điều trị triệu chứng và phòng ngừa biến chứng [2]. Do vậy sàng lọc các yếu tố nguy cơ có ý nghĩa quan trọng trong phòng ngừa sự xuất hiện các biến chứng thần kinh ngoại vi trên bệnh nhân đái tháo đường cao tuổi. Nhiều công trình nghiên cứu trên bệnh nhân ĐTĐ type 1 và type 2 đã xác định yếu tố nguy cơ của biến chứng thần kinh ngoại vi. Các yếu tố nguy cơ chính là tình trạng kiểm soát đường huyết, tuổi, chiều cao và thời gian mắc bệnh ĐTĐ.
Các yếu tố nguy cơ khác bao gồm tăng huyết áp, rối loạn lipid máu, dân tộc, hút thuốc, uống rượu, microalbumin niệu. Nghiên cứu Eurodiab chỉ ra rằng khi tăng mỗi độ lệch chuẩn về HbA1C thì làm tăng 60% nguy cơ mắc biến chứng thần kinh ngoại vi, ngoài thời gian mắc bệnh, HbA1c thì tăng triglycerid máu, BMI, THA, hút thuốc lá là những yếu tố làm gia tăng đáng kể biến chứng thần kinh ngoại vi [3].
Tại nước ta đã có một số nghiên cứu về biến chứng thần kinh ngoại vi trên bệnh nhân ĐTĐ, tuy nhiên báo cáo về các yếu tố liên quan đến biến chứng thần kinh ngoại vi trên đối tượng người cao tuổi có ĐTĐ còn khá hạn chế. Do vậy, chúng tôi tiến hành nghiên cứu đề tài với mục tiêu xác định một số yếu tố liên quan đến biến chứng thần kinh trên nhóm đối tượng người cao tuổi có ĐTĐ typ 2.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu:
Đối tượng nghiên cứu là các bệnh nhân từ 60 tuổi trở lên được chẩn đoán ĐTĐ týp 2 có biến chứng thần kinh ngoại vi đến khám và điều trị tại Bệnh viện lão khoa trung ương.
Tiêu chuẩn chọn: bệnh nhân được chẩn đoán đái tháo đường týp 2 theo tiêu chuẩn WHO 2006 [4], chẩn đoán có biến chứng thần kinh ngoại vi theo tiêu chuẩn chẩn đoán sàng lọc biến chứng thần kinh của hiệp hội thần kinh Anh 2001[5].
Tiêu chuẩn loại trừ: các bệnh thần kinh do di truyền, ngộ độc hóa chất như: Chì, asen…, suy thận, tiền sử nghiện rượu, bệnh lý cấp tính: Sốt cao, các nguyên nhân cấp tính khác như suy hô hấp, suy tim, suy gan nặng, thiếu vitamin nhóm B: Bệnh Beri Beri, dùng thuốc gây tổn thương thần kinh ngoại biên: TNH, Vincristin, Metronidazol. Các bệnh lý ác tính kèm theo: Ung thư, bệnh máu, nhiễm khuẩn…Phụ nữ có thai, không thể thăm khám được. Những bệnh nhân không đồng ý tham gia vào nghiên cứu.
2.2. Phương pháp nghiên cứu: Nghiên cứu mô tả cắt ngang, chọn mẫu thuận tiện.
2.3. Các biến số nghiên cứu
Đặc điểm chung: tuổi, giới, trình độ học vấn, nghề nghiệp, tình trạng hôn nhân, chỉ số khối cơ thể (BMI). Tất cả các bệnh nhân nghiên cứu được hỏi bệnh, thăm khám lâm sàng, ghi điện sinh lý và đo tốc độ dẫn truyền tại phòng thăm dò chức năng bệnh viện Lão khoa trung ương trên cùng máy ghi điện cơ nhãn hiệu NihonKohden (Nhật Bản) theo phương pháp kỹ thuật của Delisa. Chẩn đoán xác định có biến chứng thần kinh ngoại vi trên bệnh nhân ĐTĐ khi có sự bất thường điện sinh lý cộng với các triệu chứng cơ năng và/ hoặc triệu chứng thực thể. Phân loại tổn thương thần kinh ngoại vi dựa trên triệu chứng cơ năng và thực thể (hội chứng sợi lớn, hội chứng sợi nhỏ).
Các yếu tố liên quan với tổn thương thần kinh ngoại vi: tuổi (chia thành 3 nhóm tuổi 60-69, 70-79, ≥80), kiểm soát HbA1C (tốt: HbA1C <7,0% ở nhóm ≤80 tuổi và HbA1C <8,0% ở nhóm >80 tuổi, chưa tốt: HbA1C ≥ 7,0% ở nhóm ≤80 tuổi và HbA1C ≥ 8,0% ở nhóm >80 tuổi), Phân loại mức độ BMI theo khuyến cáo WHO cho khu vực Châu Á – Thái Bình Dương năm 2000 [6], rối loạn lipid máu chẩn đoán theo tiêu chuẩn ATPIII, NCEP 2004 (có, không) [7].
2.4. Phương pháp thu thập số liệu:
Bệnh nhân được khám và chẩn đoán biến chứng thần kinh ngoại vi theo tiêu chuấn sàng lọc biến chứng thần kinh của hiệp hội thần kinh Anh 2001 và làm điện cơ để chẩn đoán xác định. Sau đó bệnh nhân được hỏi bệnh, khám lâm sàng, xét nghiệm và tiến hành đánh giá một số yếu tố liên quan đến biến chứng thần kinh ngoại vi theo mẫu bệnh án nghiên cứu thống nhất nhằm đánh giá các chỉ tiêu nghiên cứu.
2.5. Xử lý số liệu: các số liệu được xử lý và phân tích bằng phần mềm thống kê y học SPSS 16. Sử dụng các thuật toán: tính tỷ lệ phần trăm, tính giá trị trung bình. Sử dụng test χ2 để phân tích mối liên quan giữa các biến. Sự khác biệt có ý nghĩa thống kê khi p < 0,05.
III. KẾT QUẢ NGHIÊN CỨU
Tổng số có 179 bệnh nhân tham gia nghiên cứu với tuổi trung bình là 71,1 ± 6,8, tỷ lệ Nam/nữ: 1/1,6. Trong đó nhóm tuổi 60-69 chiếm tỷ lệ cao nhất 50,3%, nhóm tuổi 70-79 chiếm 33,5%, còn lại nhóm từ 80 tuổi trở lên chiếm 16,2%.
Bảng 1. Liên quan giữa tổn thương thần kinh ngoại vi và tuổi (n=179)
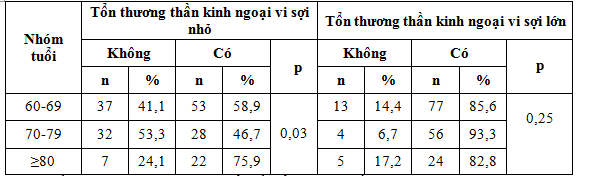 Có mối liên quan giữa các nhóm tuổi đến tổn thương thần kinh ngoại vi sợi nhỏ (p<0,05). Nhóm tuổi từ 80 trở lên tỷ lệ tổn thương sợi nhỏ chiếm tỷ lệ cao nhất (75,9%), cao hơn nhóm tuổi 79-79 (46,7%) và nhóm tuổi 60-69 (58,9%). Tuy nhiên không có mối liên quan giữa các nhóm tuổi với tổn thương thần kinh ngoại vi sợi lớn (p>0,05).
Có mối liên quan giữa các nhóm tuổi đến tổn thương thần kinh ngoại vi sợi nhỏ (p<0,05). Nhóm tuổi từ 80 trở lên tỷ lệ tổn thương sợi nhỏ chiếm tỷ lệ cao nhất (75,9%), cao hơn nhóm tuổi 79-79 (46,7%) và nhóm tuổi 60-69 (58,9%). Tuy nhiên không có mối liên quan giữa các nhóm tuổi với tổn thương thần kinh ngoại vi sợi lớn (p>0,05).
Bảng 2. Liên quan giữa tổn thương thần kinh ngoại vi và kiểm soát HbA1C (n=179)
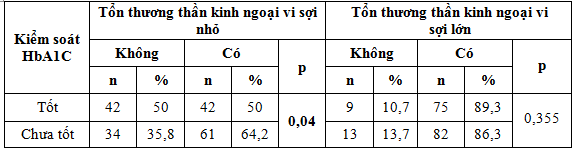 Kiểm soát HbA1C có mối liên quan có ý nghĩa thống kê với tổn thương thần kinh ngoại vi sợi nhỏ với p< 0,05 . Không có mối liên quan giữa việc kiểm soát HbA1C và tổn thương sợi lớn với p> 0,05.
Kiểm soát HbA1C có mối liên quan có ý nghĩa thống kê với tổn thương thần kinh ngoại vi sợi nhỏ với p< 0,05 . Không có mối liên quan giữa việc kiểm soát HbA1C và tổn thương sợi lớn với p> 0,05.
Bảng 3. Liên quan giữa tổn thương thần kinh ngoại vi và BMI (n=179)
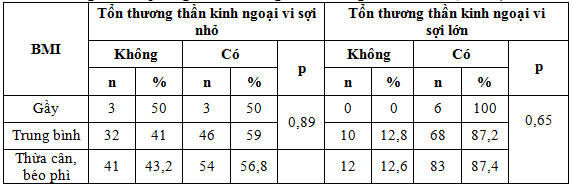 Qua nghiên cứu chúng tôi không thấy mối liên quan giữa biến chứng thần kinh ngoại vi và BMI với p > 0,05.
Qua nghiên cứu chúng tôi không thấy mối liên quan giữa biến chứng thần kinh ngoại vi và BMI với p > 0,05.
Bảng 4. Liên quan giữa tổn thương thần kinh ngoại vi và rối loạn Lipid máu (n=179)
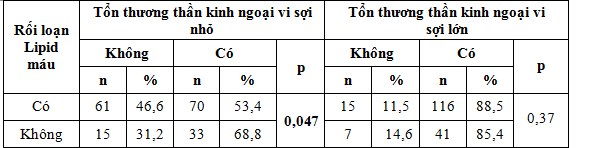 Bệnh nhân có rối loạn lipid máu có mối liên quan đến tổn thương thần kinh ngoại vi sợi nhỏ với p<0,05. Tuy nhiên rối loạn lipid máu không có mối liên quan với tổn thương thần kinh ngoại vi sợi lớn (p>0,05).
Bệnh nhân có rối loạn lipid máu có mối liên quan đến tổn thương thần kinh ngoại vi sợi nhỏ với p<0,05. Tuy nhiên rối loạn lipid máu không có mối liên quan với tổn thương thần kinh ngoại vi sợi lớn (p>0,05).
IV. BÀN LUẬN
Nghiên cứu chúng tôi thấy có mối liên quan giữa tuổi và tổn thương thần kinh ngoại vi sợi nhỏ, với p<0,05 nhưng không liên quan đến tổn thương sợi lớn. Kết quả này phù hợp với nghiên cứu khác trên thế giới cho thấy tuổi là yếu tố nguy cơ chính của biến chứng thần kinh ngoại vi và có mối liên quan giữa tuổi với tổn thương thần kinh ngoại vi sợi nhỏ (OR=1,95, p<0,001) [8].
Tuổi cao bao hàm khả năng giai đoạn tiền lâm sàng của ĐTĐ càng dài, đây là điều kiện thuận lợi để gây ra các biến chứng. Người >40 tuổi có tốc độ dẫn truyền thần kinh có xu hướng giảm theo tuổi [9]. Theo Cambier nhận thấy 5% bệnh nhân ĐTĐ < 30 tuổi có biểu hiện biến chứng thần kinh trong khi đó tỷ lệ biến chứng này > 70% ở người ĐTĐ > 50 Tuổi.Theo Harrison (1974), Karareikin.N. F(1981) cho thấy bệnh lý thần kinh, đặc biệt viêm đa dây thần kinh ngoại vi do ĐTĐ thường gặp ở tuổi trên 50, ít gặp ở tuổi dưới 30. Tác giả Bouche.P.(1982) cho thấy 25-28% bệnh lý thần kinh do ĐTĐ gặp ở tuổi trên 50. Tuy nhiên các nghiên cứu có nhóm chứng cũng chỉ ra rằng tuổi tăng nguy cơ biến chứng thần kinh ngoại vi ở nhóm không mắc ĐTĐ.
Việc kiểm soát đường huyết chưa tốt dẫn đến tổn thương sợi nhỏ nhưng không gây ảnh hưởng có ý nghĩa đến sợi lớn. Mức độ tổn thương nặng, 100% bệnh nhân chưa đạt mục tiêu kiểm soát đường huyết. Kiểm soát đường huyết không tốt dẫn đến mức độ biến chứng càng nặng, kết quả này phù hợp với nghiên cứu của Nguyễn Thị Thu Hương chỉ ra rằng có sự khác biệt mức độ HbA1C tại thời điểm chẩn đoán và mức độ nặng theo thang điểm triệu chứng. Biến chứng thần kinh ngoại vi ở mức độ nặng là chủ yếu trong nhóm HbA1C≥9% (p<0,05). Trong nghiên cứu DCCT xác định ảnh hưởng của kiểm soát đường huyết chặt chẽ tới việc tăng các biến chứng liên quan tới bệnh nhân ĐTĐ type 1 cho thấy kiểm soát đường huyết tốt giúp làm giảm 60÷69% nguy cơ có biến chứng thần kinh trong 6,5 năm. Sau khi nghiên cứu kết thúc, nhóm điều trị tích cực và nhóm điều trị thường quy không còn có sự khác biệt về HbA1C. Tuy nhiên, những lợi ích liên quan đến việc giảm biến chứng thần kinh cũng như các biến chứng khác ở nhóm kiểm soát đường huyết tốt vẫn tiếp tục được hưởng lợi 8 năm sau. Kết quả từ nghiên cứu Oslo Diabetes cho thấy, tăng mỗi 1% HbA1C làm chậm tốc độ dẫn truyền thần kinh lên 1,3m/s trong 8 năm [10]. Những nghiên cứu gần đây về ảnh hưởng thay đổi lối sống (bao gồm chế độ ăn và tập thể dục) trên những bệnh nhân rối loạn dung nạp glucose có triệu chứng đau do thần kinh cho thấy kiểm soát đường huyết chặt chẽ có thể cải thiện triệu chứng thần kinh [11]
Trong nghiên cứu chúng tôi không thấy mối liên quan giữa BMI đến tổn thương sợi nhỏ, sợi lớn và sợi hỗn hợp cũng như mức độ biến chứng trên lâm sàng. Kết quả này phù hợp nghiên cứu Nguyễn Thị Thu Hương cho thấy không có sự khác biệt giữa nhóm có biến chứng thần kinh ngoại và tình trạng thừa cân . Ở nghiên cứu khác thừa cân, béo phì liên quan tổn thương sợi nhỏ với OR=1,93, p=0,004 [8].
Rối loạn lipid máu là yếu tố nguy cơ hàng đầu thúc đẩy quá trình xơ vữa động mạch. Nguyên nhân là do tăng sản xuất quá mức lipoprotein có tỷ trọng rất thấp (VLDL). Thêm vào đó tăng đường huyết cũng gây rối loạn thanh thải VLDL-TG và hoạt tính lipoprotein lipase giảm càng làm rối loạn lipid trầm trọng hơn. Chúng tôi thấy rằng sự xuất hiện rối loạn lipid máu ảnh hưởng đến tổn thương sợi nhỏ mà không thấy tổn thương sợi lớn và sợi hỗn hợp với p>0,05. Kết quả chúng tôi phù hợp với nghiên cứu nhóm DCCT thấy rằng nguy cơ biến chứng thần kinh của nhóm có rối loạn lipid máu tăng hơn 2 lần nhóm không rối loạn. Hội chứng chuyển hóa có mối liên quan đến tổn thương sợi nhỏ với OR=3.2, p<0,001 trong một phân tích đa biến [12].
V. KẾT LUẬN
Tuổi cao, kiểm soát HbA1C chưa tốt, có rối loạn lipid máu là các yếu tố có liên quan đến tổn thương sợi nhỏ trong biến chứng thần kinh ngoại vi trên bệnh nhân cao tuổi đái tháo đường typ 2.
TÀI LIỆU THAM KHẢO
- Nguyễn Văn Huy (2004). Bài giảng giải phẫu học. Nhà xuất bản y học, tr.26-65.
- Trần Thị Tuyết Mai (2013). Nghiên cứu đặc điểm lâm sàng và cận lâm sàng bệnh đa dây thần kinh ở bệnh nhân đái tháo đường. Luận văn chuyên khoa cấp 2. Học Viện Quân Y.
- Tesfaye S, stevenslk, stephenson JM et al (1996). Prevalence of diabetic peripheral neuropathy and its relation to glycaemic control and potential risk factors: the eurodiab IDDM complications study. Dibetologia. 39(11):p1377-84.
- Report of a WHO/IDF Consultation (2006). Definition and diagnosis of diabetes mellitus and intermediate hyperglycemia, 1-3.
- Boulton Andrew JM, Vinik ArthurI, Arezzo Joseph C et al (2005),” Diabetic neuropathies: A statement by the American diabetes association”. Diabetes care.28(4):p.956-962
- Tạ Văn Bình (2007). Những nguyên lý nền tảng bệnh đái tháo đường-Tăng glucose máu. Nhà xuất bản Y học. 53-55.
- Hội tim mạch Việt Nam (2008). Khuyến cáo 2008 về các bệnh lý tim mạch và chuyển hóa. Nhà Xuất bản Y học.
- Zhou L1, Li J, Ontaneda D, Sperling J (2011). Metabolic syndrome in small fiber sensory neuropathy. J Clin Neuromuscul Dis.2011 Jun;12(4):235-43
- Barohn R.J, Sahenk Z, Warmolts J.R, Mendell J.R (1991). The Bruns- Garland syndrome, Diabetic amyotrophy Arch- Neurol 9, p.1130-1135
- OC Oguejiofor, UC Odenigbo, CB Oguejiofor (2008). Screening for peripheral neuropathy in diabetic patiens the benefits of the united kingdom. Tropical Journal of medical research, vol2, no1.
- Aaron I vinik, Sompongse Suwanwalaikom (1999). Autonomic neuropathy. Diabetic complication, American diabetes association, pp165-175.
- Tesfaye S,Boulton A J (2009). Diabetic Neuropathy. Oxford Diabetes Library. Oxford university press. 5-6
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam



