NGHIÊN CỨU ÁP DỤNG THANG ĐIỂM 6S
TRONG ĐÁNH GIÁ ĐỘ TRẦM TRỌNG Ở BỆNH NHÂN NHỒI MÁU NÃO CẤP TẠI BỆNH VIỆN ĐÀ NẴNG
Trần Quang Pháp1, Hoàng Khánh2
1Bệnh viện 199 Bộ Công An, 2Đại học Y Dược Huế
DOI: 10.47122/vjde.2021.47.24
TÓM TẮT
Đặt vấn đề: Đánh giá bệnh nhân nhồi máu não bằng các thang điểm đột quỵ giúp đánh giá tiên lượng và điều trị sớm nhằm giảm tỷ lệ tử vong và tàn phế. Thang điểm 6S là thang điểm mới, có nhiều ưu điểm hơn các thang điểm khác, giúp đánh giá độ trầm trọng và tiên lượng sớm cho bệnh nhân nhồi máu não cấp từ đó điều trị sớm nhằm làm giảm tỷ lệ tử vong cũng như mức độ tàn phế. Mục tiêu: Khảo sát các đặc điểm của thang điểm 6S ở bệnh nhân nhồi máu não cấp. Khảo sát mức độ trầm trọng theo thang điểm 6S, đối chiếu với thang điểm Glasgow, NIHSS, tổn thương trên chụp CLVT ở bệnh nhân nhồi máu não cấp. Đối tượng và phương pháp nghiên cứu: Chúng tôi chọn 106 bệnh nhân đã được chẩn đoán xác định NMN giai đoạn cấp (tuần đầu) vào điều trị tại khoa Hồi sức cấp cứu và khoa Nội tổng hợp bệnh viện Đà Nẵng, từ tháng 7/2015 đến 7/2016. Đối tượng nghiên cứu được đánh giá bằng thang điểm 6S và được theo dõi trong thời gian nằm viện. Phương pháp nghiên cứu mô tả cắt ngang và tiến cứu. Kết quả: Điểm 6S từ 0 – 5 điểm chiếm 69,8%, 6 – 10 điểm chiếm 16%, 11 – 15 điểm chiếm 14,2%, trung bình của 6S là 5,72 ± 3,27. Các triệu chứng chóng mặt, thất ngôn, nói ngọng, rối loạn cơ tròn và rối loạn nuốt có liên quan với mức độ nặng theo thang điểm 6S. Thang điểm 6S với các thang điểm Glasgow, NIHSS có sự khá tương đồng đến gần tương đồng hoàn toàn. Thang điểm 6S tương quan nghịch mức độ rất chặt chẽ với thang điểm Glasgow khi nhập viện, r = -0,830, p < 0,001 và tương quan thuận mức độ rất chặt chẽ với thang điểm NIHSS khi nhập viện, r = 0,907, p < 0,001. Với điểm cắt điểm 6S > 8, thang điểm 6S có giá trị trong tiên lượng tử vong của nhóm nghiên cứu trong thời gian nằm viện, độ nhạy: 75% (95%CI: 35,0- 96,1), độ đặc hiệu: 83,7% (95%CI: 74,8- 90,4), diện tích dưới đường cong ROC: 0,839. Tỷ lệ tử vong trong bệnh viện là 0,902 đối với Glasgow, 0,839 đối với 6S và 0,805 đối với NIHSS không có sự khác biệt có ý nghĩa thống kê (p < 0.05). Kết luận: Ở bệnh nhân nhồi máu não cấp, thang điểm 6S có những tiêu chí đánh giá đơn giản hơn, dễ nhớ hơn và có giá trị tương đồng với các thang điểm Glasgow, NIHSS trong đánh giá độ trầm trọng và tiên lượng tử vong trong thời gian nằm viện.
Từ khóa: Glasgow, thang điểm 6S, NIHSS, CT
ABSTRACT
Medical research of the application of the 6S score in evaluation of patients with acute ischemic stroke (AIS) at Da Nang hospital
Tran Quang Phap1, Hoang Khanh2 1199 Hospital, Ministry of Public Security, 2Hue University of medicine and pharmacy
Introduction: The validity of practical methods in estimating acute stage of brain injury to predict the emergent treatment and the prognosis of a person following AIS helps to reduce disability and mortality rate. The 6S score that is new studied method to record the severity and subsequent level of patients with AIS, has more advantages. Objectives: The assessment of the components of the 6S score. The ability of the 6S score to predict outcome in AIS patients, strong relationships with Glasgow Coma Scale (GCS), NIHSS, neuroimaging in CT scanning in the acute evaluation of patients with apparent acute stroke. Methods: Records for 106 patients with diagnostic accuracy AIS evaluated using 6S score and observed in the ICU and Department of General Medicine at Da Nang Hospital from July, 2015 to July, 2016. Conducting based on cross-sectional descriptive study and prospective study. Results: -The statistic in levels of the 6S Score: 0-5 points: 69.8%; 6-10 points: 16%; 11-15 points: 14.2%; median value: 5.72 ± 3.27.-Symptoms such as dizziness, aphasia, dysarthria, smooth muscle malfunction, dysphagia are well correlated with levels of the 6S score. A good correlation and a nearly complete similarity exist between the 6S score and the GCS, the NIHSS. Similarly decreasing linear relationship between the 6S score and the GCS (r=-0.830, p<0.001); quite perfectly increasing linear relationship between the 6S score and the NIHSS (r=0.907, p<0.001). In the cross levels of the 6S score was collected >8 points, the 6S score played a significant role in predicting mortality rate among recorded patients, sensitivity: 75% (95% CI: 35, 0-96.1), specificity: 83.7% (95% CI: 74.8- 90.4), under the curve of the ROC: 0.839. In- hospital mortality rate was 0.902 for the GCS, 0.839 for the 6S score and 0.805 for the NIHSS, respectively. The comparison showed no differences (p<0.05). Conclusion: The 6S Score is simple, memorable, correlated well with the GCS and the NHISS for assessing severity AIS and in-hospital mortality.
Keywords: The 6S Score (Stroke Severity Score based on Six Signs and Symptoms); AIS (Acute Ischemic Stroke); GCS (Glasgow Coma Scale); NIHSS ( the National Institutes of Health Stroke Scale); CT (Computed Tomography); ICU (Intensive Care Unit), CI: Confidence Interval
Chịu trách nhiệm chính: Trần Quang Pháp Ngày nhận bài: 09/01/2021
Ngày phản biện khoa học: 09/02/2021 Ngày duyệt bài: 01/04/2021
Email: [email protected] Điện thoại: 0988002249
1. ĐẶT VẤN ĐỀ
Tai biến mạch máu não là một bệnh lý thần kinh khá phổ biến hiện nay, bệnh diễn tiến nhanh, phức tạp, điều trị gặp nhiều khó khăn, đang trở thành một vấn đề thời sự cấp bách trong chẩn đoán và điều trị của y học trên thế giới. Trong thời gian gần đây Y học đã có nhiều tiến bộ, áp dụng nhiều phương pháp mới trong việc chẩn đoán và điều trị bệnh tai biến mạch máu não, song vẫn chưa có một phương pháp điều trị nào đặc hiệu có kết quả cao, tỷ lệ tử vong vẫn còn cao, để lại nhiều di chứng nặng nề.
Trong thực hành lâm sàng, người thầy thuốc khi tiếp cận bệnh nhân tai biến mạch máu não đã sử dụng các thang điểm, bảng điểm để đánh giá độ trầm trọng cũng như đưa ra phác đồ điều trị sớm nhất cho bệnh nhân nhằm giảm tỷ lệ tử vong và tàn phế. Thang điểm 6S là thang điểm mới, có những tiêu chí đánh giá đơn giản hơn, dễ nhớ hơn các thang điểm khác trong việc tiên lượng bệnh nhân nhồi máu não cấp, dùng cho các bác sĩ lâm sàng tại thời điểm nhập viện cũng như tiên lượng tử vong trong thời gian nằm viện.
Xuất phát từ những lý do trên, để góp phần vào việc tiên lượng cũng như hỗ trợ điều trị, chúng tôi tiến hành đề tài: “Nghiên cứu áp dụng thang điểm 6S trong đánh giá độ trầm trọng ở bệnh nhân nhồi máu não cấp tại Bệnh viện Đà Nẵng”, với hai mục tiêu sau:
- Khảo sát các đặc điểm của thang điểm 6S ở bệnh nhân nhồi máu não cấp.
- Khảo sát mức độ trầm trọng theo thang điểm 6S, đối chiếu với thang điểm Glasgow, NIHSS, tổn thương trên chụp CLVT ở bệnh nhân nhồi máu não cấp.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1 Đối tượng nghiên cứu
2.1.1. Tiêu chuẩn chọn bệnh nhân
Chúng tôi chọn 106 bệnh nhân đã được chẩn đoán xác định NMN giai đoạn cấp (tuần đầu) vào điều trị tại khoa Hồi sức cấp cứu và khoa Nội tổng hợp bệnh viện Đà Nẵng, từ tháng 7/2015 đến 7/2016 và được theo dõi trong thời gian nằm viện.
2.1.2. Tiêu chuẩn chẩn đoán nhồi máu não
Theo TCYTTG trong khuyến cáo về dự phòng chẩn đoán và điều trị NMN dựa vào các tiêu chuẩn lâm sàng và cận lâm sàng.
2.1.2.1 Tiêu chuẩn lâm sàng
– Khởi phát đột ngột gây rối loạn chức năng về não với dấu hiệu thần kinh khu trú (đôi khi toàn thể) kéo dài trên 24 giờ mà không có nguyên nhân nào khác ngoài nguồn gốc mạch máu.
– Các dấu thần kinh khu trú:
+ Nhóm triệu chứng chính: Liệt nửa người kèm theo liệt nửa mặt cùng bên, rối loạn ngôn ngữ, mù một bên, dấu tiểu não cấp và dấu màng não.
+ Nhóm triệu chứng phụ: Phản xạ bệnh lý như dấu Babinski, nói khó, chỉ liệt nửa người, một tay hoặc một chân hay liệt tay-mặt, tay – chân.
2.1.2.2 Tiêu chuẩn cận lâm sàng
Dựa tiêu chuẩn vàng trong cận lâm sàng để chẩn đoán xác định NMN là chụp CLVT sọ não để thấy sự thay đổi tỷ trọng của vùng tổn thương: giảm tỷ trọng trong NMN: 20-30 HU (đơn vị Hounsfield).
2.1.3. Chẩn đoán giai đoạn nhồi máu não
Nhồi máu não cấp: chúng tôi chọn bệnh nhân bị NMN trong tuần đầu.
2.1.4. Chẩn đoán độ trầm trọng
Dựa vào các thang điểm Glasgow, NIHSS và 6S.
2.1.5.Tiêu chuẩn loại trừ
Chúng tôi không đưa vào nghiên cứu những trường hợp sau:
- Những bệnh nhân TBMMN thoáng
- Bệnh nhân nhồi máu não bán cấp và mạn.
- Những bệnh nhân xuất huyết não.
- Liệt khu trú sau động kinh cục bộ, động kinh cơn lớn kèm tiền sử động
2.2. Phương pháp nghiên cứu
2.2.1 Thiết kế nghiên cứu: Chúng tôi dùng phương pháp nghiên cứu mô tả cắt ngang, tiến cứu. Mẫu nghiên cứu: 106 bệnh nhân nhồi máu não giai đọan cấp (tuần đầu) và theo dõi trong
thời gian điều trị tại bệnh viện.
2.2.2. Các bước tiến hành nghiên cứu
2.2.2.1 Đánh giá lâm sàng:
Chúng tôi khai thác bệnh sử và khám lâm sàng đánh giá các triệu chứng sau: đau đầu, chóng mặt, nôn mửa, khuỵu, thất ngôn, co giật, nói ngọng, liệt nửa người, rối loạn cơ vòng, rối loạn nuốt.
Đánh giá mức độ trầm trọng theo các thang điểm sau: Glasgow, NIHSS và 6S
Thang điểm 6S
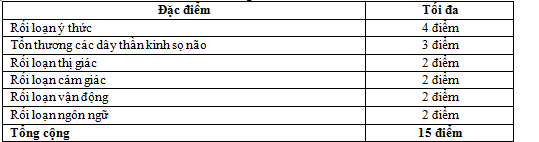 Có rối loạn thì cho điểm theo mục tương ứng nếu không có thì cho 0 điểm và sau đó cộng tổng điểm cuả 6 mục trên.
Có rối loạn thì cho điểm theo mục tương ứng nếu không có thì cho 0 điểm và sau đó cộng tổng điểm cuả 6 mục trên.
Đánh giá tiên lượng tử vong hay độ trầm trọng dự theo 3 mức sau đây 0-5 nhẹ, 6-10: mức độ vừa và 11-15: mức độ nặng.
2.2.2.2 Đánh giá cận lâm sàng:
Trong nghiên cứu chúng tôi 106 bệnh nhân NMN được chụp cắt lớp vi tính hoặc MRI tại khoa Chẩn đoán hình ảnh bệnh viện Đà Nẵng.
Tiêu chuẩn chẩn đoán NMN:
- Các dấu hiệu tối cấp:
+ Giảm tỷ trọng khu trú ở thùy đảo, nhân đậu.
+ Phù nề các rảnh cuộn não.
+ Mất ranh giới chất trắng chất xám.
+ Tăng đậm độ động mạch não giữa.
- Các dấu hiệu cấp và bán cấp:
+ Vùng giảm tỷ trọng bao gồm cả chất trắng và chất xám theo sơ đồ cấp của một động mạch não hoặc một nhánh nhỏ của động mạch não.
+ Vùng giảm tỷ trọng trong NMN: 20-30 HU.
- Đánh giá:
+ Vị trí ổ nhồi máu theo phân bố động mạch.
+ Tính chất của ổ nhồi máu.
+ Kích thước ổ nhồi máu.
+ Dấu hiệu phù não.
2.2.3. Xử lý số liệu
Tất cả các số liệu thu được qua nghiên cứu được đưa vào máy vi tính, dùng máy vi tính để xử lý các thông số thu được theo phương pháp thống kê y học, sử dụng phần mềm Microsoft Office Excel 2007 và SPSS 16.0
Đánh giá mức độ tương đồng giữa thang điểm 6S, Glasgow và NIHSS bằng hệ số kappa nếu < 0: không tương đồng, 0-0,2: rất ít tương đồng, 0,21-0,40: ít tương đồng, 0,41- 0,6: tương đồng trung bình, 0,61-0,8: khá tương đồng và 0,81-1,00:gần như tương đồng hoàn toàn.
3. KẾT QUẢ VÀ BÀN LUẬN
Bảng 3.1. Đặc điểm lâm sàng nhóm nghiên cứu
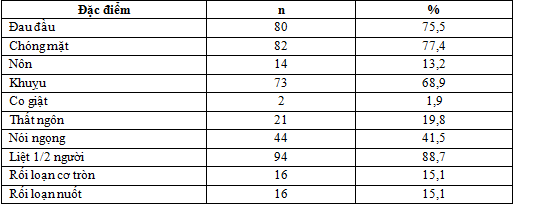 Nhận xét: Triệu chứng thường gặp nhất là liệt 1/2 người (88,7%), tiếp đó là chóng mặt (77,4%), đau đầu (75,5%). Co giật là ít gặp nhất (1,9%). Nguyễn Văn Đăng, Hoàng Khánh: Liệt nửa người chiếm 87,1%, đau đầu chiếm 44,3%, chóng mặt chiếm tỷ lệ thấp hơn: 11,4%, nói ngọng chiếm 32,9%, thất ngôn chiếm 15,7%, co giật chiếm 11,4%, nôn chiếm 5,7%.
Nhận xét: Triệu chứng thường gặp nhất là liệt 1/2 người (88,7%), tiếp đó là chóng mặt (77,4%), đau đầu (75,5%). Co giật là ít gặp nhất (1,9%). Nguyễn Văn Đăng, Hoàng Khánh: Liệt nửa người chiếm 87,1%, đau đầu chiếm 44,3%, chóng mặt chiếm tỷ lệ thấp hơn: 11,4%, nói ngọng chiếm 32,9%, thất ngôn chiếm 15,7%, co giật chiếm 11,4%, nôn chiếm 5,7%.
Bảng 3.2. Đặc điểm các thành tố trong thang điểm 6S khi nhập viện
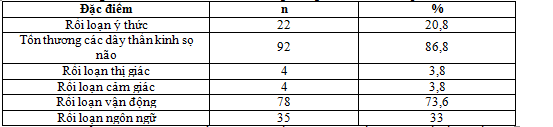 Nhận xét: Tổn thương các dây thần kinh sọ chiếm tỷ lệ cao nhất: 86,8%, kế đến là rối loạn vận động chiếm: 73,6%, rối loạn ngôn ngữ chiếm 33,0%, rối loạn ý thức chiếm: 20,8%, rối loạn thị giác chiếm 3,8%, rối loạn cảm giác chiếm: 3,8%.
Nhận xét: Tổn thương các dây thần kinh sọ chiếm tỷ lệ cao nhất: 86,8%, kế đến là rối loạn vận động chiếm: 73,6%, rối loạn ngôn ngữ chiếm 33,0%, rối loạn ý thức chiếm: 20,8%, rối loạn thị giác chiếm 3,8%, rối loạn cảm giác chiếm: 3,8%.
Theo Juan Manual Racosta và cs khi tiến hành nghiên cứu 210 bệnh nhân NMN cấp thì cho kết quả triệu chứng tổn thương các dây thần kinh sọ chiếm tỷ lệ cao nhất 93%, còn triệu chứng rối loạn ngôn ngữ chiếm tỷ lệ thấp nhất trong 6 triệu chứng trên.
Bảng 3.3. Phân loại thang điểm 6S khi nhập viện
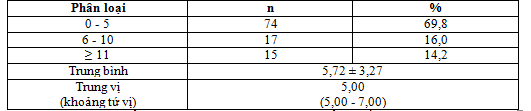 Nhận xét: Thang điểm 6S khi nhập viện ở nhóm 0 – 5 điểm chiếm tỷ lệ 69,8%, nhóm 6 – 10 điểm là 16,0%, nhóm ≥ 11 điểm chiếm tỷ lệ 14,2%. Trung bình của điểm 6S của nhóm nghiên cứu là: 5,72 ± 3,27. Kết quả này cao hơn không đáng kể so với kết quả của Juan Manual Racosta và cs, điểm trung bình 6S của 2 nhóm nghiên cứu là: 3,8 ± 2,6 và 4,3 ± 3,2.
Nhận xét: Thang điểm 6S khi nhập viện ở nhóm 0 – 5 điểm chiếm tỷ lệ 69,8%, nhóm 6 – 10 điểm là 16,0%, nhóm ≥ 11 điểm chiếm tỷ lệ 14,2%. Trung bình của điểm 6S của nhóm nghiên cứu là: 5,72 ± 3,27. Kết quả này cao hơn không đáng kể so với kết quả của Juan Manual Racosta và cs, điểm trung bình 6S của 2 nhóm nghiên cứu là: 3,8 ± 2,6 và 4,3 ± 3,2.
Bảng 3.4. Đặc điểm thang điểm Glasgow khi nhập viện nhóm nghiên cứu
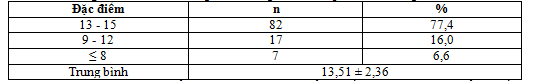 Nhận xét: Bệnh nhân có điểm Glasgow từ 13- 15 điểm chiếm 77,4%, từ 9-12 điểm chiếm 16,0%, từ 3- 8 điểm chiếm 6,6%.Thang điểm Glasgow trung bình là 13,51 ± 2,36 điểm. Theo Mai Hữu Phước: thang điểm Glasgow ở bệnh nhân NMN có tỷ lệ: 3-8 điểm chiếm 6,12%, 9-12 điểm chiếm 34,69%, 13-15 điểm 59,18%.
Nhận xét: Bệnh nhân có điểm Glasgow từ 13- 15 điểm chiếm 77,4%, từ 9-12 điểm chiếm 16,0%, từ 3- 8 điểm chiếm 6,6%.Thang điểm Glasgow trung bình là 13,51 ± 2,36 điểm. Theo Mai Hữu Phước: thang điểm Glasgow ở bệnh nhân NMN có tỷ lệ: 3-8 điểm chiếm 6,12%, 9-12 điểm chiếm 34,69%, 13-15 điểm 59,18%.
Bảng 3.5. Đặc điểm thang điểm NIHSS khi nhập viện nhóm nghiên cứu
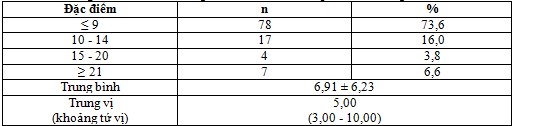 Nhận xét: Bệnh nhân có thang điểm NIHSS ≤ 9 điểm chiếm 73,6%, từ 10- 14 điểm chiếm 16,0%, ≥ 15 điểm chiếm 10,4%. Điểm NIHSS có giá trị trung bình là 6,19± 6,23, trung vị (khoảng tứ vị) thang điểm NIHSS là 5,00 (3,00 – 10,00) điểm. Theo Juan Manual Racosta và cs khi tiến hành nghiên cứu 210 bệnh nhân NMN cấp thì cho NIHSS trung bình của 2 nhóm là 5,7± 5,4 và 6,0 ± 7,0.
Nhận xét: Bệnh nhân có thang điểm NIHSS ≤ 9 điểm chiếm 73,6%, từ 10- 14 điểm chiếm 16,0%, ≥ 15 điểm chiếm 10,4%. Điểm NIHSS có giá trị trung bình là 6,19± 6,23, trung vị (khoảng tứ vị) thang điểm NIHSS là 5,00 (3,00 – 10,00) điểm. Theo Juan Manual Racosta và cs khi tiến hành nghiên cứu 210 bệnh nhân NMN cấp thì cho NIHSS trung bình của 2 nhóm là 5,7± 5,4 và 6,0 ± 7,0.
Bảng 3.6. Đặc điểm chụp CLVT sọ não nhóm nghiên cứu
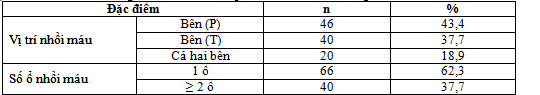 Nhận xét: Tỷ lệ NMN bên (P) là 43,4%, bên (T) là 37,7%, cả hai bên là 18,9%.
Nhận xét: Tỷ lệ NMN bên (P) là 43,4%, bên (T) là 37,7%, cả hai bên là 18,9%.
Kết quả của Nguyễn Duy Bách: NMN bán cầu phải chiếm 40,8%, bán cầu trái chiếm 32,14%, cả 2 bán cầu 27,68%. Số lượng ổ NMN: 1 ổ 62,3%, ≥ 2 ổ chiếm 37,7%. Hoàng Khánh: 1 ổ chiếm 73,47%, ≥ 2 ổ chiếm 26,53%.
Bảng 3.7. Mối liên quan giữa thang điểm 6S với thang điểm Glasgow và NIHSS nhóm nghiên cứu
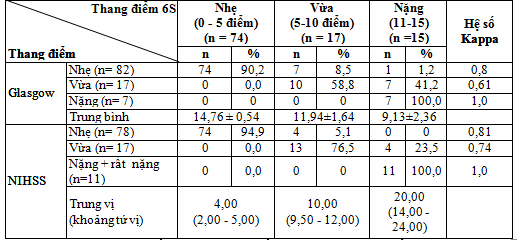 Nhận xét: Giữa thang điểm 6S với thang điểm Glasgow và thang điểm NIHSS có sự khá tương đồng đến gần như tương đồng hoàn toàn.
Nhận xét: Giữa thang điểm 6S với thang điểm Glasgow và thang điểm NIHSS có sự khá tương đồng đến gần như tương đồng hoàn toàn.
Thang điểm 6S tương quan nghịch mức độ rất chặt chẽ với thang điểm Glasgow khi nhập viện, r = -0,830, p < 0,001. Thang điểm 6S tương quan thuận mức độ rất chặt chẽ với thang điểm NIHSS khi nhập viện, r = 0,907, p < 0,001.
Bảng 3.8. Mối liên quan giữa thang điểm 6S và tổn thương trên chụp CLVT sọ não nhóm nghiên cứu
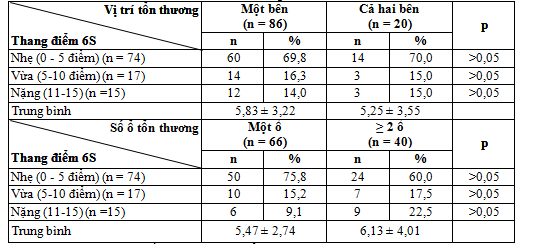 Nhận xét: Không có mối liên quan giữa tổn thương trên chụp CLVT với mức độ nặng theo thang điểm 6S.
Nhận xét: Không có mối liên quan giữa tổn thương trên chụp CLVT với mức độ nặng theo thang điểm 6S.
Bảng 3.9. Mối liên quan giữa các thang điểm 6S, Glasgow và NIHSS với tử vong của nhóm nghiên cứu
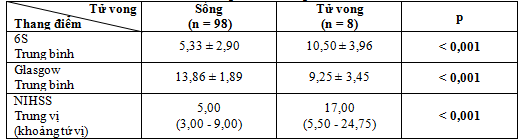 Nhận xét: Trị trung bình thang điểm 6S, Glasgow và trung vị thang điểm NIHSS ở nhóm sống và nhóm tử vong có sự khác biệt có ý nghĩa thống kê (p < 0,001).
Nhận xét: Trị trung bình thang điểm 6S, Glasgow và trung vị thang điểm NIHSS ở nhóm sống và nhóm tử vong có sự khác biệt có ý nghĩa thống kê (p < 0,001).
Bảng 3.10. Mối liên quan giữa các thành tố của thang điểm 6S và tỷ lệ tử vong ở nhóm nghiên cứu
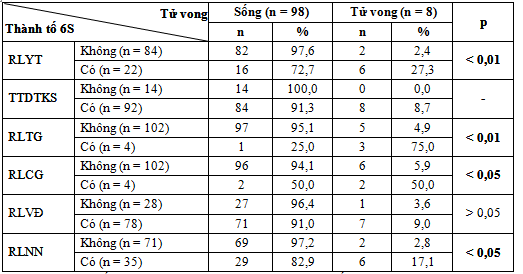 Nhận xét: Có mối liên quan giữa tỷ lệ tử vong và các thành tố RLYT, RLTG, RLCG và RLNN của thang điểm 6S.
Nhận xét: Có mối liên quan giữa tỷ lệ tử vong và các thành tố RLYT, RLTG, RLCG và RLNN của thang điểm 6S.
Bảng 3.11. Hồi quy đơn biến giữa các thành tố của thang điểm 6S và tử vong ở nhóm nghiên cứu
 Nhận xét: Các yếu tố RLYT, RLTG, RLCG, RLNN có mối liên quan với tử vong. Các yếu tố này chúng tôi đưa vào phân tích hồi quy đa biến (binary logistic) với tử vong.
Nhận xét: Các yếu tố RLYT, RLTG, RLCG, RLNN có mối liên quan với tử vong. Các yếu tố này chúng tôi đưa vào phân tích hồi quy đa biến (binary logistic) với tử vong.
Bảng 3.12. Hồi quy đa biến (binari logistic) giữa các thành tố của thang điểm 6S và tử vong ở nhóm nghiên cứu
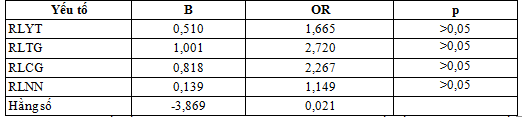 Nhận xét: Các yếu tố RLYT, RLTG, RLCG, RLNN không phải là yếu tố nguy cơ độc lập đối với tử vong.
Nhận xét: Các yếu tố RLYT, RLTG, RLCG, RLNN không phải là yếu tố nguy cơ độc lập đối với tử vong.
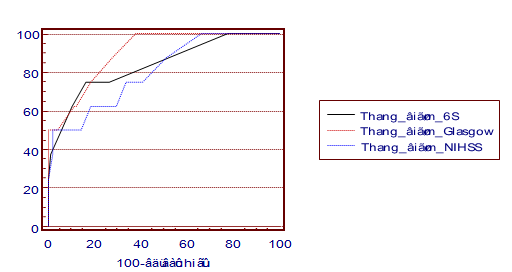
Biểu đồ 3.1. So sánh giá trị tiên lượng tử vong của các thang điểm 6S, NIHSS và Glasgow ở nhóm nghiên cứu trong thời gian nằm viện.
Nhận xét: Không có sự khác biệt có ý nghĩa thống kê giữa các thang điểm 6S, NIHSS và Glasgow trong việc tiên lượng tử vong ở nhóm nghiên cứu (p > 0,05).
4. KẾT LUẬN
4.1 Các đặc điểm của thang điểm 6S ở bệnh nhân nhồi máu não cấp
- Bệnh nhân nhồi máu não có điểm 6S: từ 0
– 5 điểm chiếm 69,8%, 6 – 10 điểm 16%, 11 – 15 điểm 14,2%, trung bình của 6S là 5,72 ± 3,2.
- Các triệu chứng chóng mặt, thất ngôn, nói
ngọng, rối loạn cơ tròn và rối loạn nuốt có liên quan với mức độ nặng theo thang điểm 6S.
4.2. Mối tương quan của thang điểm 6S với thang điểm Glasgow, NIHSS và tiên lượng tử vong ở bệnh nhân nhồi máu não
- Thang điểm 6S tương quan nghịch mức độ rất chặt chẽ với thang điểm Glasgow khi nhập viện, r = -0,830, p< 0,001.
- Thang điểm 6S tương quan thuận mức độ rất chặt chẽ với thang điểm NIHSS khi nhập viện, r = 0,907,p<0,001.
- Không có mối liên quan giữa tổn thương trên chụp não cắt lớp vi tính với mức độ nặng theo thang điểm
- Các thành tố: rối loạn ý thức, rối loạn thị giác, rối loạn cảm giác và rối loạn ngôn ngữ của thang điểm 6S có mối liên quan đến tỷ lệ tử vong nhưng không phải là yếu tố nguy cơ độc lập đối với tử
- Điểm 6S > 8 có giá trị trong tiên lượng tử vong của nhóm nghiên cứu trong thời gian nằm viện, độ nhạy: 75%, độ đặc hiệu: 83,7%.
- Về tử vong trong bệnh viện với diện tích dưới đường cong ROC đối với thang điểm Glasgow là 0,902; 6S là 0,839 và đối với NIHSS là 0,805 không có sự khác biệt có ý nghĩa thống kê.
TÀI LIỆU THAM KHẢO
- Nguyễn Duy Bách, Bùi Văn Vĩ, Dương Thanh Bình, Hoàng Minh Lợi, Lê Trọng Khoan (2009), “Nghiên cứu một số đặc điểm lâm sàng và hình ảnh cắt lớp vi tính sọ não ở bệnh nhân tai biến mạch máu não giai đoạn cấp tại bệnh viện hữu nghị Việt Nam- Cu Ba Đồng Hới”, Tạp chí khoa học, Đại học Huế, 52, 5-12.
- Nguyễn Chương, Lê Đức Hinh, Ngô Đăng Thục, Nguyễn Phương Mỹ, Lê Văn Thính (2007), “Đề xuất quy trình chẩn đoán lâm sàng, cận lâm sàng của nhồi máu não”, Kỷ yếu công trình khoa học Hội Thần Kinh Việt Nam, 83-95.
- Nguyễn Văn Đăng, Hoàng Khánh (2014), Nghiên cứu áp dụng thang điểm DRAGON dự báo tiên lượng sau nhồi máu não cấp tại Bệnh viện Đà Nẵng, Luận án chuyên khoa cấp 2, Đại học Y Dược Huế.
- Nguyễn Thi Hùng (2004), “Chẩn đoán tai biến mạch máu não”, Thần kinh học lâm sàng, NXB Y học, 172-178.
- Mai Hữu Phước (2012), “Nghiên cứu tương quan đặc điểm lâm sàng và chụp cắt lớp vi tính ở bệnh nhân nhồi máu não hệ cảnh giai đoạn cấp”, Y học thực hành, 811-812, 142-148.
- Jauch E.C, Saver J. L, Adams H. P et al (2013), Guidelines for the Early Management of Patients With Acute Ischemic Stroke, Stroke, American StrokeAssociation, 44, 870-947.
- Racosta Juan Manual, Federico Di Guglielmo, Klein R et al (2014), “Stroke Severity Score based on Six Signs and Symptoms The 6S Score: A Simple Tool for Assessing Stroke Severity and In- hospital Mortality”, World stroke Organization International Journal of Stroke, pp. 178- 183.
- Strian D., Meretoja A., Ahlhelm J., et al (2012), “Predicting outcome of IV thromblysis- treated ischemic stroke patients: The DRAGON score”, Neurology, 78, pp. 427-432.
- Turc G., Apoil Marion et al (2013), “Magnetic Resonance Imaging- DRAGON Score: 3-Month Outcome Prediction After Intravenous Thrombolysis for Anterior Circulation Stroke”, Stroke, 44, pp. 1323-1328.
- Vemmos N., Bots M. L., Tsibouris P. K., Zis V. P et al (2000), “Prognosis of stroke in the south of Greece: 1 year mortality, functional outcome and its determinants: the Arcadia Stroke Registry”, J Neurol Neurosurg Psychiatry, (69), pp. 595-600.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam



