NGHIÊN CỨU HIỆU QUẢ ĐIỀU TRỊ TĂNG ÁP LỰC THẨM THẤU
DO ĐÁI THÁO ĐƯỜNG TẠI BỆNH VIỆN NỘI TIẾT NGHỆ AN
Lê Thị Giang , Nguyễn Thị Bảo Yến, Đào Thị Thuận Yến
Bệnh viện Nội tiết Nghệ An
ABSTRACT
Objectives: To describe the clinical characteristics of the intervention and to assess the effectiveness of treating patients with hypertension due to diabetes mellitus in Nghe An Endocrinology Hospital. Subjects and Methods: intervention study In 63 patients with hypertension due to diabetes mellitus for treatment in the Nghe An Endocrinology Hospital from January 2016 to October 2016. Results: Clinical, subclinical, clinical characteristics: coma accounted for 73.02%, mean CVP 3.9 ± 0.2, blood glucose at 41.94 ± 0.87 mmol / l, ALTTUT 333.9 ± 1.6 , renal failure function 39.68%. Treatment effect: Blood glucose levels gradually decrease and reach the recommended target, 100% of patients exacerbate ALT increase, 100% of patients treated for renal failure. Success rate 95.3%. There are no complications during the procedure. Complications common in the treatment of hypoglycemia 7.94%, hypokalaemia 9.52%.
Keywords: Hyperosmolar Hyperglycemic State
TÓM TẮT
Mục tiêu: Mô tả đặc điểm lâm sàng, cận lâm và đánh giá hiệu quả điều trị bệnh nhân tăng áp lực thẩm thấu do đái tháo đường tại bệnh viện Nội tiết Nghệ An. Đối tượng và phương pháp nghiên cứu: nghiên cứu can thiệp trên 63 bệnh nhân tăng áp lực thẩm thấu do đái tháo đường vào điều trị tại bệnh viện Nội tiết Nghệ an từ tháng 1/2016 đến tháng 10/2016. Kết quả: Đặc điểm lâm sàng, cận lâm sàng: Tỷ lệ bệnh nhân hôn mê chiếm 22,22%, mạch nhanh chiếm 73,02%, CVP trung bình 3,9 ± 0,2, Glucose máu lúc vào 41,94 ± 0,87 mmol/l,ALTTUT 333,9 ± 1,6, suy thận chức năng 39,68%. Hiệu quả điều trị: Glucose máu giảm dần và đạt mục tiêu khuyến cáo, 100% bệnh nhân thoát tình trạng tăng ALTT,100% bệnh nhân điều trị khỏi suy thận chức năng. Tỷ lệ thành công 95,3% .Không có tai biến trong quá trình làm thủ thuật. Biến chứng thường gặp trong điều trị hạ glucose máu 7,94%, hạ kali máu 9,52%.
Từ khóa: Tăng áp lực thẩm thấu
Chịu trách nhiệm chính: Lê Thị Giang
Ngày nhận bài: 1/10/2017
Ngày phản biện khoa học: 01/11/2017
Ngày duyệt bài: 07/11/2017
I. ĐẶT VẤN ĐỀ
Tăng áp lực thẩm thấu biến chứng cấp tính nặng thường gặp ở bệnh nhân đái tháo đường type 2. Việc điều trị tốn kém và làm giảm chất lượng sống của bệnh nhân rất nhiều cũng như tỷ lệ tử vong cao. Trong những năm gần đây, nhờ những tiến bộ trong hồi sức bệnh nhân nặng, sử dụng phác đồ điều trị thống nhất, cập nhật đã cải thiện được tỷ lệ tử vong. Tuy nhiên một số nghiên cứu ở các nước đang phát triển ghi nhận tỷ lệ tử vong còn 10-25 %. Tại bệnh viện Nội tiết Nghệ An đã tiếp nhận và điều trị thành công nhiều bệnh nhân tăng ALTT do đái tháo đường. Tuy nhiên, chưa có nghiên cứu nào đánh giá hiệu quả điều trị. Vì vậy, chúng tôi tiến hành đề tài với mục tiêu:Mô tả đặc điểm lâm sàng, cận lâm sàng và đánh giá hiệu quả điều trị bệnh nhân tăng áp lực thẩm thấu do đái tháo đường tại bệnh viện Nội tiết Nghệ An.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu: Bệnh nhân được chẩn đoán và điều trị tăng ALTT do đái tháo tại bệnh viện Nội tiết Nghệ An. Tiêu chuẩn chọn: bệnh nhân TALTT do ĐTĐ theo tiêu chuẩnWHO 2016. Tiêu chuẩn loại trừ: bệnh nhân TALTT không do ĐTĐ, bệnh nhân không đồng ý tham gia nghiên cứu.
2.2. Thiết kế nghiên cứu: nghiên cứu can thiệp
2.3. Các biến số nghiên cứu: Các biến số về thông tin chung: tuổi, giới, tiền sử bệnh. Các triệu chứng lâm sàng, cận lâm sàng. Phác đồ điều trị ( thuốc, thủ thuật), thay đổi lâm sàng, cận lâm sàng sau điều trị, tai biến trong điều trị.
2.4. Phương pháp thu thập số liệu: Bệnh nhân được khám lâm sàng, cận lâm sàng, chẩn đoán và điều trị theo phác đồ TALTT do ĐTĐ của ADA 2015[1]. Thu thập số liệu theomẫu bệnh án nghiên cứu.
2.5. Xử lý số liệu: theo phần mềm stata.
III. KẾT QUẢ NGHIÊN CỨU
3.1. Đặc điểm chung
Tổng số có 63 bệnh nhân, nam chiếm 65,08%, nữ 34,92%. Có 11% đã có tiền sử TALTT. Yếu tố khởi phát chiếm nhiều nhất là do bỏ điều trị ( 53,97%)
3.2. Triệu chứng lâm sàng, cận lâm sàng lúc vào viện:
Bảng 1. Đặc điểm ý thức
 Tỷ lệ bệnh nhân nhập viện vì hôn mê chiếm 22,22%.
Tỷ lệ bệnh nhân nhập viện vì hôn mê chiếm 22,22%.
Bảng 2. Phân bố bệnh nhân theo tần số mạch
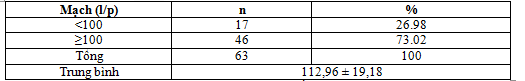 Bệnh nhân mới vào viện có mạch nhanh ≥100 l/p chiếm 73,02% .
Bệnh nhân mới vào viện có mạch nhanh ≥100 l/p chiếm 73,02% .
Bảng 3. Chỉ số CVP và HATB
 CVP bệnh nhân lúc vào thấp 3,9 ± 0,2, HATB ở giá trị bình thường
CVP bệnh nhân lúc vào thấp 3,9 ± 0,2, HATB ở giá trị bình thường
Bảng 4. Chỉ số glucose máu và ALTTUT
![]() Glucose máu tăng cao 41,94 ± 0,87, cao nhất 78,8. ALTTUT trung bình tăng cao 334,3 ± 1,6, cao nhất 414,42.
Glucose máu tăng cao 41,94 ± 0,87, cao nhất 78,8. ALTTUT trung bình tăng cao 334,3 ± 1,6, cao nhất 414,42.
Bảng 5. Chỉ số natri hiệu chỉnh
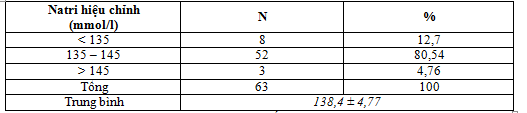 Natri hiệu chỉnh trong giới hạn bình thường chiếm 80,54%
Natri hiệu chỉnh trong giới hạn bình thường chiếm 80,54%
Bảng 6. Đặc điểm Kali máu
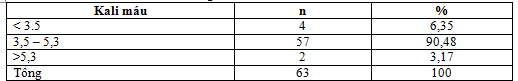 Kali máu trong giới hạn bình thường chiếm 90,48%
Kali máu trong giới hạn bình thường chiếm 90,48%
Bảng 7. Tỷ lệ bệnh nhân suy thận
Trong số các đối tượng nghiên cứu có 39,68 % bệnh nhân tăng ALTT có suy thận chức năng.
3.3.1. Thay đổi ý thức
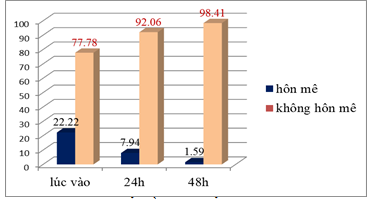
Biểu đồ 1. Thay đổi ý thức
Tỷ lệ bệnh nhân nhập viện vì hôn mê chiếm 22,22. Giảm còn 1,59% sau 48h điều trị.
3.3.2. Biến đổi mạch
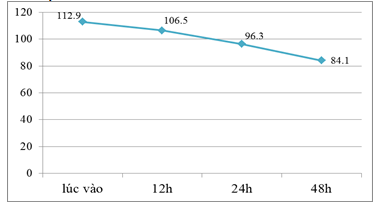
Biểu đồ 2. Biến đổi mạch
Mạch trung bình trong nhóm đối tượng nghiên cứu giảm dần theo thời gian.
3.3.3. Biến đổi CVP
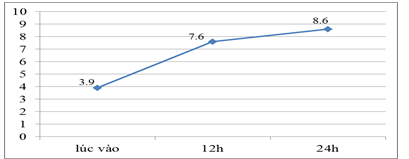
Biểu đồ 3. Biến đổi CVP
CVP tăng dần lên sau 12h từ 3,9 ± 0,2 lên 7.6 ± 0,3 và sau 24h đạt mức 8,6± 0,3.
3.3.4. Thay đổi glucose máu
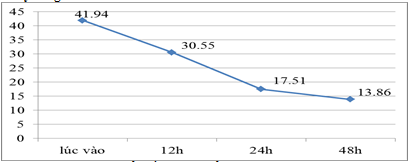
Biểu đồ 4. Thay đổi glucose máu
Glucose máu giảm dần theo thời gian phù hợp với mục tiêu điều trị.
3.3.5. Thay đổi Natri hiệu chỉnh:
Bảng 8. Thay đổi Natri hiệu chỉnh
 Natri hiệu chỉnh trung bình lúc vào là 148,8 ± 0,59 mmol/l. Trong quá trình điều trị Natri hiệu chỉnh trung bình luôn duy trì ở trong giới hạn bình thường.
Natri hiệu chỉnh trung bình lúc vào là 148,8 ± 0,59 mmol/l. Trong quá trình điều trị Natri hiệu chỉnh trung bình luôn duy trì ở trong giới hạn bình thường.
3.3.6. Thay đổi ALTTUT
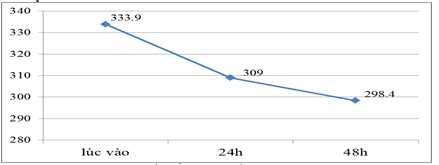
Biểu đồ 5. Thay đổi ALTTUT
Sau 48h nồng độ ALTT trung bình của nhóm nghiên cứu về giá trị bình thường 298,4 ± 9,5.
3.3.7. Thay đổi creatinin
Bảng 9. Thay đổi creatinin
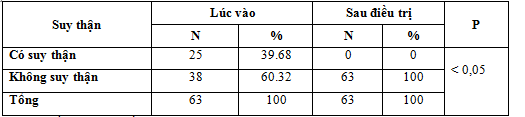 Sau điều trị 100% đối tượng nghiên cứu không có tình trạng suy thận chức năng.
Sau điều trị 100% đối tượng nghiên cứu không có tình trạng suy thận chức năng.
3.3.8 Thay đổi albumin máu
Bảng 10. Thay đổi albumin máu
 Sau 24h nồng độ albumin giảm từ 34,08 ± 0,43 g/l xuống 30,85 ± 0,34 g/l với P<0,05.
Sau 24h nồng độ albumin giảm từ 34,08 ± 0,43 g/l xuống 30,85 ± 0,34 g/l với P<0,05.
3.3.9. Lượng dịch đã dùng
Bảng 11. Lượng dịch đã dùng
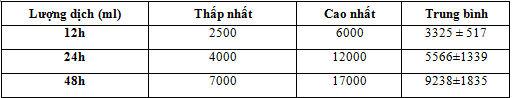
Lượng dịch truyền cao nhất 17000 ml sau 48h.
3.3.10. Thủ thuật đã thực hiện:
Bảng 12. Thủ thuật đã thực hiện
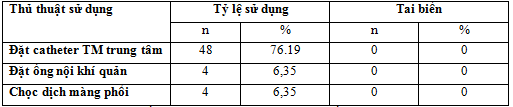 Thủ thuật sử dụng chủ yếu là đặt catheter TM trung tâm chiếm 76,19%.
Thủ thuật sử dụng chủ yếu là đặt catheter TM trung tâm chiếm 76,19%.
3.3.11. Biến chứng
Bảng 13. Biến chứng
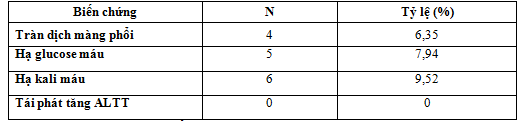 Có 4 BN tràn dịch màng phổi, 5 người hạ glucose máu, 6 người hạ kali máu .
Có 4 BN tràn dịch màng phổi, 5 người hạ glucose máu, 6 người hạ kali máu .
3.3.12. Kết quả điều trị
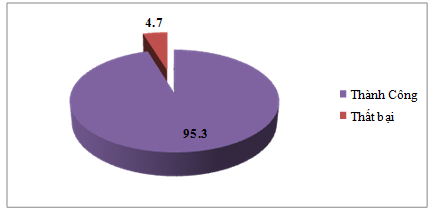
Biểu đồ 6. Kết quả điều trị
Bệnh nhân được điều trị thành công chiếm 95,3%, thất bại chiếm tỷ lệ 4,7%
IV. BÀN LUẬN
Tổng số có 63 bệnh nhân, nam chiếm 65,08%, nữ 34,92%. Có 11% đã có tiền sử TALTT. Yếu tố khởi phát chiếm nhiều nhất là do bỏ điều trị ( 53,97%)
Tỷ lệ bệnh nhân nhập viện vì hôn mê chiếm 22,22%. Kết quả này phù hợp với nghiên cứu của Nguyễn Đạt Anh (2007)[2]. Nghiên cứu của Silvio I. (2005)[3], cho thấy tỷ lệ hôn mê là 17.9%.
Ở đối tượng nghiên cứu,bệnh nhân mới vào viện có mạch nhanh ≥100 l/p chiếm 73,02% . Trung bình là 112,96 ± 19,18 và CVP bệnh nhân lúc vào thấp 3,9 ± 0,2cmH2O. Kết quả này phù hợp nghiên cứu về hôn mê tăng ALTT của Lê Hùng Vương (2012)[4]. Đây là biểu hiện của tình trạng mất nước nặng trong tăng ALTT, vì vậy bồi phụ đủ nước và kịp thời cho bệnh nhân là vấn đề rất quan trọng để tránh tình trạng sốc giảm thể tích.
Glucose máu tăng cao 41,94 ± 0,87mmol/l, cao nhất 78,8mmol/l. ALTTUT trung bình tăng cao 334,3 ± 1,6, cao nhất 414,42. Như chúng ta biết khi đường huyết trong máu tăng sẽ làm giảm nồng độ natri đo được trong máu, vì vậy natri đo được không phải là natri thực tế của bệnh nhân. Việc điều trị phải dựa vào natri hiệu chỉnh theo đường máu. Natri hiệu chỉnh trong giới hạn bình thường chiếm 80,54%, trong đó tăng ALTT có tăng Natri máu chiếm 3 trường hợp. Trung bình là 138,4 ± 4,77. Trong số các đối tượng nghiên cứu có 39,68 % bệnh nhân tăng ALTT có suy thận chức năng. Việc bồi phù đủ khối lượng tuần hoàn và theo dõi sát chức năng thận là vấn đề quan trọng. Để tránh dẫn tới tổn thương thận thực thể.
Tỷ lệ bệnh nhân nhập viện vì hôn mê chiếm 22,22. Giảm còn 7,94% sau 24h vào viện và 1,59% sau 48h điều trị. Sự thay đổi này có ý nghĩa thống kê p< 0,05. Mạch trung bình trong nhóm đối tượng nghiên cứu giảm dần theo thời gian. Sau 48h mạch ổn định hơn trung bình 84,11 ± 11,52l/p. Sự thay đổi này có ý nghĩa thống kê p< 0,05.
Kết quả nghiên cứu của chúng tôi ghi nhận, CVP tăng dần lên sau 12h từ 3,9 ± 0,2 lên 7.6 ± 0,3 và sau 24h đạt mức 8,6± 0,3.Trong vòng 24 – 48h hầu hết bệnh nhân ổn định huyết động và có chỉ định rút catheter. Kết quả này cho thấy điều trị đúng phác đồ đã cải thiện tốt tình trạng giảm khối lượng tuần hoàn của bệnh nhân..
Hạ đường máu cho bệnh nhân là điều quan trọng, tuy nhiên việc hạ đường máu quá nhanh sẽ gây nhiều biến chứng nguy hiểm như phù não. Kết quả nghiên cứu cho thấy glucose máu giảm dần theo thời gian phù hợp với mục tiêu điều trị.Và sau 48 giờ nồng độ đường huyết trung bình của nhóm nghiên cứu là 13,86 ± 2,43 mmol/l tương đương với đích nồng độ đường huyết theo khuyến cáo.
Sau 24h nồng độ ALTT trung bình giảm từ 333,9 ± 1,6 xuống 309 ± 0,67. Và đến 48h nồng độ ALTT trung bình của nhóm nghiên cứu về giá trị bình thường 298,4 ± 9,5. Sau điều trị 100% đối tượng nghiên cứu không có tình trạng suy thận chức năng. Sự thay đổi này có ý nghĩa thống kê p< 0,05. Sau 24h nồng độ albumin giảm từ 34,08 ± 0,43 g/l xuống 30,85 ± 0,34 g/l, kết quả này cho thấy việc bổ sung albumin cho bệnh nhân là rất cần thiết đặc biệt là khi ta dùng một lượng dịch lớn. Bệnh nhân được điều trị thành công chiếm 95,3%, có 3 trường hợp thất bại chiếm tỷ lệ 4,7% (viêm phổi nặng, TBMMN, abces thận).
IV. KẾT LUẬN
Đặc điểm lâm sàng, cận lâm sàng: Tỷ lệ bệnh nhân hôn mê chiếm 22,22%, mạch nhanh chiếm 73,02%, CVP trung bình 3,9 ± 0,2, Glucose máu lúc vào 41,94 ± 0,87 mmol/l, ALTTUT 333,9 ± 1,6, suy thận chức năng 39,68.
Hiệu quả điều trị: Glucose máu giảm dần và đạt mục tiêu khuyến cáo, 100% bệnh nhân thoát tình trạng tăng ALTT, 100% bệnh nhân điều trị khỏi suy thận chức năng. Tỷ lệ thành công 95,3% .Không có tai biến trong quá trình làm thủ thuật. Biến chứng thường gặp trong điều trị hạ glucose máu 7,94%, hạ kali máu 9,52%.
KIẾN NGHỊ
Tăng ALTT là biến chứng nặng của ĐTĐ, tỷ lệ nhập viện còn cao, nguyên nhân chủ yếu là do bỏ điều trị. Vì vậy, cần phải tư vấn để bệnh nhân tuân thủ điều trị tốt hơn.
Việc điều trị cần tuân thủ đúng phác đồ và phải theo dõi chặt chẽ để đạt hiệu quả tối đa.
TÀI LIỆU THAM KHẢO
1. American Diabetes Asociation, (2015), Hyperglycemic crisis, Diabetes, January 2015
2 . Nguyễn Đạt Anh (2007), “Tìm hiểu đặc điểm lâm sàng, cận lâm sàng và các yếu tố tiên lượng của tăng áp lực thẩm thấu do đái tháo đường”, Tạp chí y học thực hành số 4/2007, tr. 18.
3 .Silvio I. et al (2005), “Hyperosmalar Hyperglycermic State“, american family Phýician, Vol 71, number, pp.1723-1730.53-156
4 . Lê Hùng Vương và CS (2012), “Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và điều trị của hôn mê tăng áp lực thẩm thấu do đái tháo đường“, kỷ yếu hội nghị Nội tiết – đái tháo đường toàn quốc, tr174-179.
- Abbas E. Kitabchi, et al, “Clinical features and diagnosis of diabetic ketoacidosis and hyperosmolar hyperglycemic state in adults”
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam



