NHẬN XÉT MỐI LIÊN QUAN GIỮA NỒNG ĐỘ CYSTATIN C MÁU
VỚI MỘT SỐ YẾU TỐ Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG TYP 2
Đỗ trung Quân, Dương thị kim ngân
Bộ môn nội tổng hợp, Đại học Y Hà Nội
ABSTRACT
Objectives: to evaluate the relationship between blood level of cystatin C and some factors in type 2 diabetic patient. Subjects: 132 type 2 diabetic patients in outpatient department, Bach Mai hospital, from 1/2016 to 8/2016. Method: cross-sectional study. Results: the mean age of patients in our study is 54,77; male is 42,4%; female is 57,6%. The rate of patient with diabetic nephropathy is 33,3%, in which the rate of patient with microalbuminuria is 21,2% and the rate of patient with macroalbuminuria is 12,1%. The rate of patient with normal glomerular filtration rate is 56,1% and 43,9% of patients have slightly decreased glomerular filtration rate. In our study, 18,2% of patients have diabetic retinopathy, in which the rate of non-proliferative retinopathy is 11,4% and the rate of proliferative retinopathy is 6,8% ; 81,8% of patients don’t have diabetic retinopathy. Blood level of cystatin C is slightly negative correlated with cholesterol, triglyceride, HDL-C and strongly negative correlated with LDL-C, glomerular filtration rate. Blood level of cystatin C is strongly positive correlated with creatinine, diabetic retinopathy.
Key words: diabetes,blood level of cystatin, diabtic retinopathy, microalbiminuria.
TÓM TẮT
Mục tiêu: nhận xét mối liên quan giữa nồng độ cystatin C máu với một số yếu tố ở bệnh nhân đái tháo đường typ 2. Đối tượng nghiên cứu: 132 bệnh nhân đái tháo đường typ 2 đến khám tại khoa KCBTYC, Bệnh viện Bạch Mai từ tháng 1/2016 đến tháng 8/2016. Thiết kế nghiên cứu: mô tả cắt ngang, tiến cứu. Kết quả và bàn luận: Trong 132 bệnh nhân nghiên cứu, chúng tôi thấy tuổi trung bình của nhóm nghiên cứu là 54,77; nam chiếm 42,4%; nữ chiếm 57,6%. Tỉ lệ có biến chứng cầu thận là 33,3%, trong đó có microalbumin là 21,2%, có macroalbumin là 12,1%. Tỉ lệ bệnh nhân có mức lọc cầu thận bình thường chiếm 56,1%, tỉ lệ bệnh nhân có mức lọc cầu thận giảm nhẹ là 43,9%. Trong nhóm nghiên cứu có 18,2% bệnh nhân có bệnh võng mạc đái tháo đường, trong đó nhóm có bệnh võng mạc chưa tăng sinh chiếm 11,4% và bệnh võng mạc tăng sinh chiếm 6,8%, còn lại 81,8% bệnh nhân không có bệnh võng mạc. Nồng độ cystatin C có mối tương quan nghịch không chặt chẽ với cholesterol, triglyceride, HDL-C. Nồng độ cystatin C có mối tương quan nghịch khá chặt chẽ với LDL-C, mức lọc cầu thận. Nồng độ cystatin C có mối tương quan thuận khá chặt chẽ với creatinine máu, bệnh lý võng mạc mắt.
Chịu trách nhiệm chính: Đỗ trung Quân
Ngày nhận bài: 10.9.2017
Ngày phản biện khoa học: 15.9.2017
Ngày duyệt bài: 25.9.2017
I. ĐẶT VẤN ĐỀ
Đái tháo đường là một bệnh khá phổ biến ở hầu hết các quốc gia trên thế giới.Tỷ lệ này tăng lên cùng với tuổi, mức sống, thành thị cao hơn nông thôn, các nước phát triển cao hơn các nước chậm phát triển [1].Bệnh thận do đái tháo đường gây suy thận giai đoạn cuối cần phải lọc máu chu kỳ cũng gia tăng do sự gia tăng nhanh chóng số người mắc đái tháo đường týp 2 trên thế giới. Bệnh thận do ĐTĐ có đặc trưng bởi microalbumin niệu, tiếp theo là macroalbumin niệu và suy giảm mức lọc cầu thận. Gần đây một số công trình nghiên cứu chứng minh rằng trị số cystatin C có thể đánh giá tổn thương thận chính xác hơn những thông số vẫn dùng trước đó và cystatin C có thể phát hiện sớm mức độ tổn thương của thận mà không bị ảnh hưởng của một số yếu tố nhiễu như: tuổi, giới, cân nặng, chiều cao, khối lượng cơ, chủng tộc [2],[3]. Cystatin C là một protein huyết thanh có trọng lượng phân tử nhỏ và được sản xuất ở hầu hết các tế bào có nhân trong cơ thể. Cystatin C có thể giúp phát hiện tổn thương cầu thận sớm hơn trước khi xuất hiện microalbumin niệu, cystatin C còn có khả năng cảnh báo những nhóm có nguy cơ cao về bệnh tim mạch, đột qụy và suy giảm chức năng thận đặc biệt ở bệnh nhân là người cao tuổi. Ở Việt Nam, những nghiên cứu về vấn đề này còn rất mới và chưa nhiều, vì vậy chúng tôi thực hiện nghiên cứu này với mục tiêu:
Nhận xét mối liên quan giữa nồng độ cystatin C máu với một số yếu tố ở bệnh nhân đái tháo đường typ 2.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Đối tượng nghiên cứu: 132 bệnh nhân đái tháo đường typ 2 đến khám tại khoa KCBTYC, bệnh viện Bạch Mai từ tháng 1/2016 đến tháng 8/2016 và thu thập số liệu theo một bệnh án thống nhất, dựa theo tiêu chuẩn của Hiệp hội đái tháo đường Hoa Kỳ (ADA 2014).
Tiêu chuẩn lựa chọn bệnh nhân
* Chẩn đoán đái tháo đường khi có một trong các tiêu chuẩn dưới đây:
– Đường huyết bất kỳ ≥ 11,1 mmol/l (200mg/dl) kèm theo các triệu chứng của tăng đường huyết (khát nhiều, tiểu nhiều, ăn nhiều, gầy sút).
– Glucose máu huyết tương lúc đói (nhịn ăn > 8-14h) ≥ 7,0mmol/l (126mg/dl) trong hai buổi sáng khác nhau, định lượng ít nhất 2 lần.
– Glucose máu huyết tương sau 2h sau khi uống 75g glucose ≥ 11,1mmo/l (Nghiệm pháp tăng đường huyết).
– HbA1c (định lượng bằng phương pháp sắc ký lỏng) ≥ 6,5%
* Phân loại đái tháo đường: Chẩn đoán Đái tháo đường týp 2 dựa vào tiêu chuẩn của đái tháo đường vận dụng cho phù hợp với người Việt Nam như sau:
– Tuổi khởi phát thường muộn, trên 30 tuổi.
– Thường đi kèm với béo phì.
– Khởi bệnh thường kín đáo, các triệu chứng lâm sàng của đái tháo đường xuất hiện từ từ, không rầm rộ.
– Có tình trạng kháng insulin ở ngoại vi, với nồng độ insulin máu có thể tăng, bình thường hoặc giảm nhẹ.
– Đáp ứng với điều chỉnh chế độ ăn, vận động và thuốc viên hạ đường huyết
* Chẩn đoán giai đoạn bệnh thận mạn tính do đái tháo đường theo phân loại bệnh thận mạn tính của Hội thận quốc tế KDIGO (2012) dựa vào mức lọc cầu thận và albumin niệu.
Phân loại tổn thương thận dựa vào tỉ lệ albumin/creatinin niệu theo KDIGO (2012)
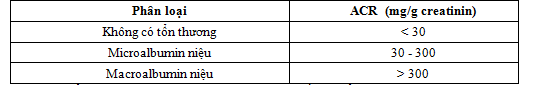 Tiêu chuẩn loại trừ
Tiêu chuẩn loại trừ
Tất cả các bệnh nhân không thỏa mãn các tiêu chuẩn chọn nêu trên:
– Những bệnh nhân đái tháo đường týp 1.
– Đái tháo đường thai kỳ.
– Các đái tháo đường khác thứ phát sau basedow, hội chứng Cushing…
– Những bệnh nhân tăng huyết áp đang điều trị bằng thuốc ức chế men chuyển hoặc ức chế thụ thể angiotensin
– Những bệnh nhân đái tháo đường týp 2 nhưng không làm đầy đủ các xét nghiệm theo dõi biến chứng mắt, thận.
– Những bệnh nhân đã có bệnh mắt, thận do các nguyên nhân khác trước khi bị bệnh đái tháo đường; có các bệnh ảnh hưởng đến mắt như cận thị, tắc động mạch võng mạc, các bệnh về máu.
– Bệnh nhân có mức lọc cầu thận< 60 ml/phút/
– Bệnh nhân có bạch cầu trong nước tiểu.
– Bệnh nhân không đồng ý tham gia nghiên cứu
Phương pháp nghiên cứu
*Thiết kế nghiên cứu : mô tả cắt ngang , tiến cứu, thời gian lấy mẫu từ tháng 1/2016 đến tháng 8/2016
*Các đối tượng nghiên cứu được hỏi, thăm khám lâm sàng và làm bệnh án theo mẫu thống nhất.
Các chỉ số nghiên cứu :
– Tuổi đời: tính theo năm
– Giới: nam / nữ
– Thời gian mắc bệnh (năm): tính từ khi phát hiện bệnh đái tháo đường, tăng huyết áp.
– Tiền sử gia đình: bố, mẹ, anh, chị, em ruột có ai bị mắc bệnh đái tháo đường không
– Tiền sử bản thân: các bệnh đã mắc trước đây, các thuốc đang dùng.
– Đo chiều cao, cân nặng, vòng bụng, vòng mông, tính BMI
– Khám lâm sàng: toàn thân, mạch, huyết áp, tim, phổi,… biến chứng kèm theo.
– Các biến số xét nghiệm: Cystatin C, HbA1c, cholesterol toàn phần, triglycerid, HDL-c,LDL-c, glucose, creatinin, công thức máu.
Xử lý số liệu : phần mềm SPSS 16.0
III. KẾT QUẢ
3.1. Một số đặc điểm của đối tượng nghiên cứu
3.1.1. Đặc điểm về tuổi và giới của bệnh nhân trong nhóm nghiên cứu
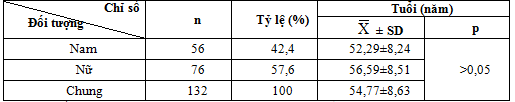
Bảng 4.1. Đặc điểm về tuổi và giới
 3.1.2. Kết quả tỷ lệ albumin/creatinin niệu(ACR) nước tiểu ở bệnh nhân ĐTĐ týp 2
3.1.2. Kết quả tỷ lệ albumin/creatinin niệu(ACR) nước tiểu ở bệnh nhân ĐTĐ týp 2
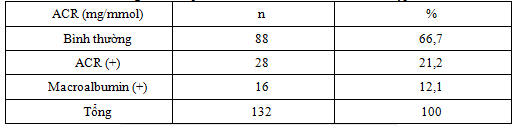
Bảng 4.2. Kết quả ACR nước tiểu ở bệnh nhân ĐTĐ týp 2
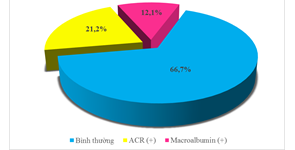
Biểu đồ 4.1. Tỷ lệ albumin/creatinin nước tiểu ở bệnh nhân ĐTĐ týp 2
3.1.3. Kết quả mức lọc cầu thận theo Hội thận học Hoa Kỳ 2002
Bảng 4.3. Kết quả nghiên cứu mức lọc cầu thận
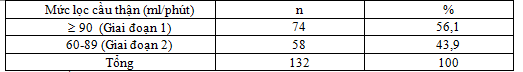 3.1.4. Kết quả nghiên cứu bệnh võng mạc đái tháo đường
3.1.4. Kết quả nghiên cứu bệnh võng mạc đái tháo đường
Bảng 4.4. Kết quả nghiên cứu bệnh võng mạc đái tháo đường
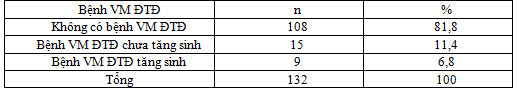
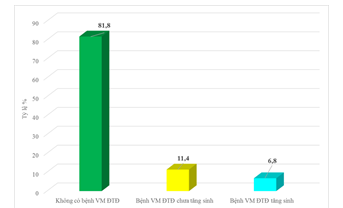
Biểu đồ 4.2. Tỷ lệ bệnh võng mạc đái tháo đường
3.2. Mối tương quan giữa nồng độ Cystatin C với một số yếu tố
3.2.1 Mối tương quan giữa nồng độ Cystatin C và Cholesterol toàn phần
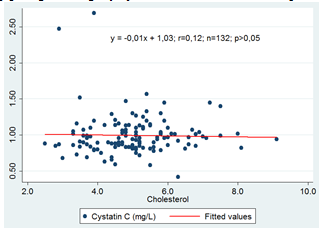
Biểu đồ 4.3: Mối tương quan giữa nồng độ Cystatin C và Cholesterol
3.2.2. Mối tương quan giữa nồng độ Cystatin C và Triglycerid
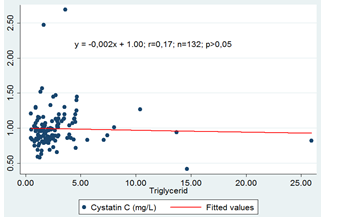
Biểu đồ 4.4: Mối tương quan giữa nồng độ Cystatin C và Triglycerid
3.2.3. Mối tương quan giữa nồng độ Cystatin C và HDL-C
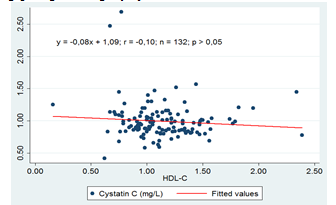
Biểu đồ 4.5: Mối tương quan giữa nồng độ Cystatin C và HDL-C
3.2.4. Mối tương quan giữa nồng độ Cystatin C và LDL-C
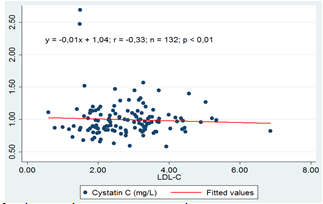
Biểu đồ 4.6: Mối tương quan giữa nồng độ Cystatin C và LDL-C
3.2.5. Mối tương quan giữa nồngđộ Cystatin Cvà Creatinin
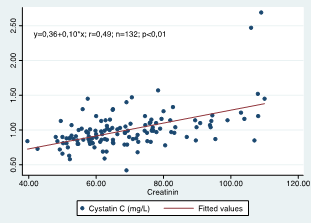
Biểu đồ 4.7: Mối tương quan giữa nồng độ Cystatin C và Creatinin
3.2.6. Mối tương quan giữa nồng độ Cystatin C và mức lọc cầu thận
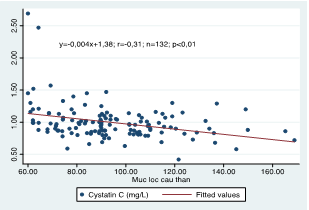
Biểu đồ 4.8: Mối tương quan giữa nồng độ Cystatin C và Mức lọc cầu thận
3.2.7. Mối tương quan giữa nồng độ Cystatin C và bệnh lý võng mạc mắt
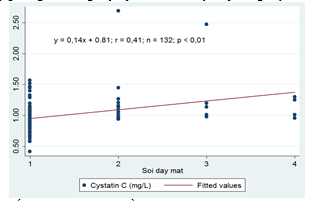
Biểu đồ 4.9: Mối tương quan giữa nồng độ Cystatin C và bệnh lý võng mạc mắt
IV. BÀN LUẬN
4.1. Một số đặc điểm của đối tượng nghiên cứu
4.1.1. Tuổi, giới của nhóm nghiên cứu
132 bệnh nhân trong nhóm nghiên cứu của chúng tôi gồm 56 nam chiếm 42,4% và 76 bệnh nhân nữ chiếm 57,6%. Tuổi trung bình của bệnh nhân nghiên cứu là 54,77 ± 8,63. Trong đó tuổi thấp nhất là 33 tuổi, cao nhất là 78 tuổi. Kết quả này tương tự kết quả của tác giả Nguyễn Thị Lý (2011) tuổi trung bình các bệnh nhân nghiên cứu là 54.24±8,65 [4].
So sánh tuổi trung bình giữa hai giới của bệnh nhân nghiên cứu chúng tôi thấy sự khác biệt không có ý nghĩa thống kê (p>0,05). Theo nghiên cứu tình hình chăm sóc bệnh nhân đái tháo đường ở Việt Nam và một số nước Châu Á năm 1998, tuổi trung bình của bệnh nhân đái tháo đường týp 2 ở Việt Nam là: 52,2 ± 23,1 (Theo trích dẫn của Tạ Văn Bình) [5]. Kết quả này đảm bảo cho nghiên cứu có tính khách quan, có độ tin cậy và có tính khoa học.
4.1.2. Kết quả tỷ lệ ACR nước tiểu ở nhóm bệnh nhân nghiên cứu
Trong số 132 bệnh nhân đái tháo đường týp 2 được xét nghiệm nước tiểu ngẫu nhiên: 88 bệnh nhân có ACR (-) chiếm 66,7% và 28 bệnh nhân có ACR (+) chiếm 21,2%,16 bệnh nhân có MAC (+) chiếm 12,1%. So sánh kết quả nghiên cứu về MAU ở bệnh nhân đái tháo đường với các nghiên cứu khác cho thấy:
Bảng 4.1: So sánh nghiên cứu về tỷ lệ albumin niệu với một số tác giả khác [6],[7],[8],[9],[10]
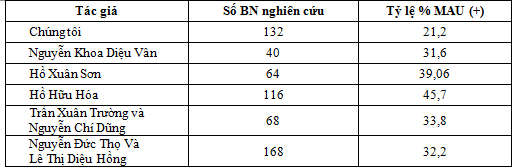
Tần suất MAU (+) trong nghiên cứu của chúng tôi thấp hơn với kết quả nghiên cứu của tác giả Nguyễn Khoa Diệu Vân, Hồ Xuân Sơn, Hồ Hữu Hóa, Trần Xuân Trường và Nguyễn Chí Dũng, Nguyễn Đức Thọ và Lê Thị Diệu Hồng. Sự khác nhau này có thể do cách lựa chọn bệnh nhân, phương pháp đánh giá thuộc loại định tính, bán định lượng hay định lượng.
Trong nghiên cứu của chúng tôi, albumin được xác định bằng phương pháp bán định lượng. Bên cạnh đó sự khác biệt này chịu ảnh hưởng rất rõ bởi sự quản lý đối tượng về glucose máu và huyết áp không đồng đều giữa các cơ sở điều trị. [8],[9],[10].
Theo số liệu khảo sát NHANES III (Third National Health And Nutrition Examination Survey) của Hoa Kỳ, tần suất lưu hành trong dân số chung của MAU là 10,6% và của albumin niệu lâm sàng là 1,1% [11]. Số liệu ở Châu Âu cũng tương tự: Nghiên cứu EPIC-NORFOLK ở Anh Quốc cho thấy tần suất này là 11,8%, của albumin niệu lâm sàng là 0,9% [12].
4.1.3. Kết quả nghiên cứu bệnh võng mạc đái tháo đường
Bệnh võng mạc đái tháo đường đang là một thách thức nghiêm trọng với các nhà chuyên môn. Nếu không được kiểm tra thường xuyên, nó sẽ trở thành yếu tố chính góp phần tăng nguy cơ gây mất thị lực, thậm chí mù lòa ở lứa tuổi trưởng thành.
Để phòng chống bệnh võng mạc đái tháo đường, điều đáng lưu ý đầu tiên có lẽ là cần nhắc nhở cho người thầy thuốc thói quen khám đáy mắt, cũng như thói quen khám bàn chân người bệnh và xét nghiêm ACR ngay từ đầu.Việc thăm khám thường xuyên để phát hiện các nguy cơ với bệnh lý thận, bệnh tăng huyết áp, cũng là những biện pháp phòng, chống bệnh võng mạc có hiệu quả nhất.
Tỷ lệ hiện mắc bệnh võng mạc đái tháo đường dao động từ 20 – 40% tùy theo từng phương pháp nghiên cứu. Tỷ lệ mới mắc hàng năm là khoảng 5 – 15%, tỷ lệ này phụ thuộc chặt chẽ vào khoảng thời gian mắc bệnh đái tháo đường và tình trạng kiểm soát glucose máu [13].
Trong nghiên cứu của chúng tôi tỷ lệ mắc bệnh võng mạc đái tháo đường chung là 18,2%, trong đó chủ yếu là bệnh võng mạc đái tháo đường chưa tăng sinh chiếm 11,4%, còn lại là bệnh võng mạc đái tháo đường tăng sinh chiếm 6,8% . Kết quả này thấp hơn so với Diabetes Care 2000 khi nghiên cứu trên 129 người bệnh đái tháo đường týp 2 thì có 30% có bệnh võng mạc đái tháo đường ở bất kỳ hình thái tổn thương nào [14].
So với một số tác giả trên thế giới, chúng tôi nhận thấy bệnh võng mạc đái tháo đường trong nghiên cứu của chúng tôi thấp hơn so với nghiên cứu của Lunetta M tiến hành năm 1998 tại Ý (53,4%), Nhưng lại gần bằng kết quả nghiên cứu của Wirta O tại Phần Lan năm 1999 (21%) [15].
4.2. Mối liên quan giữa Cystatin C máu với một số chỉ số cận lâm sàng ở bệnh nhân đái tháo đường
4.2.1. Mối tương quan giữa nồng độ Cystatin C và các chỉ số lipid máu
Mối tương quan giữa nồng độ cystatin C và các chỉ số lipid máu ở nhóm bệnh nhân nghiên cứu đều là tương quan nghịch không chặt chẽ với hệ số r tương ứng với cholesterol,triglyceride,HDL-c,LDL-c lần lượt là 0,12: 0,17: -0,10: -0,33
4.2.2. Mối tương quan giữa nồng độ Cystatin C và Creatinin
Creatinin là chất nội sinh đã chứng tỏ giá trị nhất định để ước lượng mức lọc cầu thận, dễ dàng đánh giá và theo dõi chức năng thận, nhiều công thức toán học được xây dựng ngày càng giúp chúng ta ước lượng mức lọc cầu thận sát với giá trị thực của đối tượng.
Tuy vậy, creatinin cũng có những hạn chế nhất định khi đánh giá chức năng thận: bị ảnh hưởng nhiều bởi khối cơ của cơ thể, thay đổi không tương xứng với thay đổi mức lọc cầu thận sinh lý theo tuổi, ngoài ra, trong giai đoạn tổn thương thận nhưng mức lọc cầu thận mới chỉ giảm nhẹ thì creatinin thường không phản ánh chính xác mức lọc cầu thận thực của bệnh nhân.
Do vậy, cần tìm kiếm chất nội sinh khác khắc phục được những hạn chế của creatinin. Trong quá trình tìm kiếm và đánh giá vai trò của chất mới thì phép so sánh với creatinin là đơn giản hơn cả. Phân tích ở nhóm nghiên cứu cho thấy giữa cystatin C và creatinin huyết thanh có tương quan thuận mức khá chặt chẽ (r = 0,49). Kết quả nghiên cứu này tương tự nghiên cứu của Nguyễn Thị Lý (2011) phân tích ở 90 bệnh nhân đái tháo đường týp 2 cho thấy giữa cystatin C và creatinin huyết thanh có tương quan thuận mức khá chặt chẽ (r = 0,389) [4].
4.2.3. Mối tương quan giữa nồng độ Cystatin C và mức lọc cầu thận ước lượng dựa vào creatinin
Creatinin huyết thanh chịu ảnh hưởng nhiều yếu tố: giới, tình trạng dinh dưỡng, tình trạng bệnh lý, do đó, mức lọc cầu thận ước lượng dựa vào creatinin huyết thanh cần được hiệu chỉnh theo các yếu tố, đặc điểm của bệnh nhân.
Kết quả nghiên cứu cho thấy nồng độ cystatin C ở bệnh nhân đái tháo đường tương quan nghịch không chặt chẽ với mức lọc cầu thận ước lượng bằng creatinin (r = – 0,33). Kết quả nghiên cứu của Nguyễn Thị Lý (2011) giữa nồng độ cystatin C và mức lọc cầu thận ước lượng bằng creatinin có tương quan nghịch chặt chẽ (r = – 0,67) [4].
4.2.4. Mối tương quan giữa nồng độ Cystatin C và bệnh lý võng mạc mắt
Kiểm soát glucose máu mức kém là yếu tố nguy cơ hàng đầu dẫn tới các biến chứng. Biến chứng mắt là tổn thương hay gặp ở bệnh nhân đái tháo đường týp 2, bệnh võng mạc là tổn thương đặc trưng và nặng nề, gây giảm thị lực và mù lòa ở bệnh nhân đái tháo đường nói chung và đái tháo đường týp 2 nói riêng. Phân tích ở nhóm nghiên cứu cho thấy giữa cystatin C và bệnh lý võng mạc mắt có tương quan thuận mức khá chặt chẽ (r = 0,41).
TÀI LIỆU THAM KHẢO
- Đỗ Trung Quân (2001). Bệnh đái tháo đường, Nhà xuất bản Y học, Hà Nội.
- Bùi Tuấn Anh (2009). Cystatin C và những lợi ích trong lâm sàng, gov.vn
- Schulze (1995). Nephropathy, Insulin A pratical guide to the theapy of type 2 diabetes. Pathophysiology, metabolic syndrom, differential therapy late complication. Edited by M. Hanefeld. Walter de Gruyer Berlin Newyork, 251-256
- Nguyễn Thị Lý (2011). Nghiên cứu nồng độ cystatin C máu ở bệnh nhân đái tháo đường typ 2 có biến chứng thận, Luận văn tốt nghiệp thạc sĩ y học, Trường đại học Y Hà Nội.
- Tạ Văn Bình (2006). Bệnh đái tháo đường và tăng glucose máu, Nhà xuất bản Y học, Hà Nội.
- Nguyễn Khoa Diệu Vân (1999). Nghiên cứu giá trị microalbumin niệu trong chẩn đoán sớm bệnh cầu thận do đái tháo đường, Luận văn tốt nghiệp bác sĩ chuyên khoa cấp II, Trường đại học Y Hà Nội.
- Nguyễn Đức Thọ, Lê Thị Diệu Hồng (2009). MAU ở BN ĐTĐ type 2, mối liên quan với các thành phần của hội chứng chuyển hóa, Tạp chí y học thực hành, 644+645, 1-4.
- Hồ Xuân Sơn (2007). Nghiên cứu tỷ lệ albumin niệu vi thể ở BN ĐTĐ type 1 và type 2, Luận văn thạc sĩ y học, Trường Đại Học Y Dược Huế.
- Hồ Hữu Hóa (2009). Chẩn đoán sớm biến chứng thận bằng xét nghiệm MAU ở BN đái tháo đường type 2 điều trị ngoại trú tại Bệnh viện đa khoa Trung ương Thái Nguyên, Luận văn thạc sĩ y học, Trường Đại học Y Dược Thái Nguyên.
- Trần Xuân Trường, Nguyễn Chí Dũng và Phan Sỹ An (2008). Nghiên cứu nồng độ MAU chẩn đoán sớm biến chứng thận trên BN ĐTĐ type 2. Tạp chí y học thực hành,594+595, 34-37.
- UK Prospective Diabetes Study (UKPDS) Group (1998). Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications inpatients with type 2 diabetes (UKPDS 33), Lancet, 352 (9131):837-853.
- Yuyun MF, Khaw KT, Luben R, Welch A, Bingham S, DayNE et al (2004). Microalbuminuria, cardiovascular risk factors and cardiovascular morbidity in a British population: the EPIC-Norfolk population-based study. Eur J Cardiovasc Prev Rehabil, 11(3), 207-213.
- Eggrtsen R (1993). The value of screening for retinopathy and microalbuminurie in patients with type 2 diabetes in primary health care. Scand journal primary Health care,135-140.
- Telemedical Approach to the screening and diabetic rebinopathy: Digital fundus photography (2000). Diabetes care, 23(2), 345-348.
- O. Pastermack (1999). Aretinopathy is in dependenly related to microalbunminuria in type 2. Diabetes mellitus clinical nephrology, 329-34.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam



