SUY TIM Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG TYPE 2
Nguyễn Hoàng Vũ*, Nguyễn Hải Thủy*
*Bệnh viện Đa Khoa Tỉnh Bình Định
Abstract
Heart failure in type 2 diabetic patients
Objectives:. To evaluate the value of plasma NT-proBNP levels for predicting heart failure and the relationship between plasma NT-proBNP levels with the clinical heart failure and echocardiography Methods: A cross sectional on 147 type 2 diabetic patients. The Framingham criteria, NYHA, ACC/AHA, echocardiography and plasma NT-proBNP levels were evaluated in these patients Results: The incidence of heart failure based on Framingham criteria was 19.7%. Grading the degree of heart failure according to NYHA was 78.9% in grade I, 12.9% in grade II, and 8.2% in grade III. S tage A, B, C of heart failure based on ACC/AHA were respectively 49%, 32% and 19%, Left ventricular hypertrophy based on LVMI was 53.1%. Diastolic dysfunction was 66.7% and systolic dysfunction was 9.5%. Mean plasma NT-proBNP level was 413.59 ± 798.9 pg/ml, median was 129.5 pg/ml. Concentration of NT-proBNP was directly correlated with clinical heart failure , left ventricular hypertrophy and left ventricle dysfunction. NT-proBNP correlated with LVMI (r = 032, p <0.001) and EF (r = -0.417,p <0.001). NT-proBNP cut point of diastolic with systolic dysfunction and clinical heart failure respectively 115.2 pg/ml, 235.4 pg/ml and 409.7pg/ml.
Chịu trách nhiệm chính: Nguyễn Hoàng Vũ
Ngày nhận bài: 7.11.2016
Ngày phản biện khoa học: 20.11.2016
Ngày duyệt bài: 1.12.2016
I. ĐẶT VẤN ĐỀ
Đái tháo đường týp 2 đã và đang được xem là vấn đề cấp thiết của thời đại. Khi nói đến đái tháo đường người ta liên tưởng ngay đến biến chứng tim mạch. Trong đó trên 50% bệnh nhân đã bị biến chứng tim mạch ngay từ khi phát hiện bệnh và cũng là nguyên nhân gây tử vong cao nhất, chiếm 75% ở bệnh nhân đái tháo đường [8], [12]. Suy tim là biến chứng tim mạch thường gặp và trầm trọng trong đái tháo đường [16]. Đái tháo đường làm tăng nguy cơ suy tim từ 2 – 5 lần [18]. Lâm sàng suy tim phần lớn ở bệnh nhân đái tháo đường là bệnh cảnh suy tim im lặng với rối loạn chức năng tâm trương ban đầu âm thầm kéo dài nhiều năm và biểu hiện lâm sàng khi chức năng tâm thu giảm nặng [9].
Cùng siêu âm tim, định lượng các peptide lợi niệu nhóm B, đặc biệt nồng độ NT-proBNP giúp xác định chẩn đoán suy tim hầu hết các trường hợp. Đồng thời NT–proBNP giúp theo dõi điều trị, tiên lượng suy tim, cũng như phát hiện rối loạn chức năng thất trái [2], [6].
Tuy nhiên, nghiên cứu về NT–proBNP trong suy tim ở bệnh nhân đái tháo đường týp 2 chưa được đề cập nhiều. Hơn nữa tỷ lệ tử vong bệnh nhân đái tháo đường biến chứng suy tim vẫn còn cao. Việc phát hiện sớm, làm chậm tiến trình dẫn đến suy tim có ý nghĩa rất quan trọng trong điều trị bệnh nhân đái tháo đường týp 2.
II. MỤC TIÊU NGHIÊN CỨU
- Khảo sát suy tim ở bệnh nhân đái tháo đường týp 2 theo tiêu chuẩn Framingham, NYHA, ACC/AHA, siêu âm tim và nồng độ NT-proBNP.
III. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
1.Đối tượng nghiên cứu
Tiêu chuẩn chọn bệnh:
Tiêu chuẩn chọn bệnh là những bệnh nhân ĐTĐ týp 2
– Chẩn đoán ĐTĐ theo Hiệp hội ĐTĐ Hoa Kỳ (ADA) 2014 [13]
– Chẩn đoán đái tháo đường týp 2 theo tiêu chuẩn chẩn đoán của Liên đoàn Đái tháo đường quốc tế (IDF) năm 2005 [3]
Tiêu chuẩn loại trừ
– Bệnh nhân có bệnh cơ tim, bệnh van tim, tim bẩm sinh, rối loạn nhịp.
– Bệnh lý trầm trọng: shock nhiễm trùng, bỏng, hội chứng suy hô hấp người lớn, đột quỵ
– Bệnh tim phổi, suy thận, bệnh nhân có thai.
– Bệnh nhân không đồng ý tham gia nghiên cứu.
Địa điểm và thời gian nghiên cứu
– Địa điểm nghiên cứu: khoa Nội tiết bệnh viện đa khoa tỉnh Bình Định.
– Thời gian nghiên cứu: từ tháng 08/2014 đến tháng 06/2015.
2. Phương pháp nghiên cứu
Thiết kế nghiên cứu: Nghiên cứu cắt ngang mô tả có phân tích.
Chọn mẫu: Chọn mẫu thuận tiện, số lượng bệnh nhân thu dung là 147 người.
Kỹ thuật và phương pháp thu thập thông tin
Tất cả người tham gia được hỏi bệnh sử, tiền sử và khám lâm sàng theo một mẫu bệnh án nghiên cứu, làm siêu âm tim, xét nghiệm sinh hoá máu, NT-proBNP.
Xử lý số liệu
-Sử dụng chương trình sử lý số liệu thống kê SPSS 18.0.
III. KẾT QUẢ VÀ BÀN LUẬN
1.Đặc điểm của đối tượng nghiên cứu
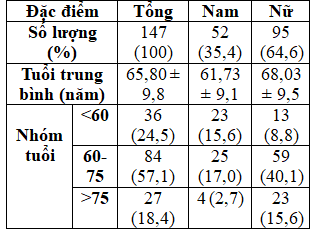
Bảng 1.Đối tượng nghiên cứu phân bố theo tuổi và giới
 Bảng 2. Đối tượng nghiên cứu theo thời gian phát hiện bệnh và giới
Bảng 2. Đối tượng nghiên cứu theo thời gian phát hiện bệnh và giới 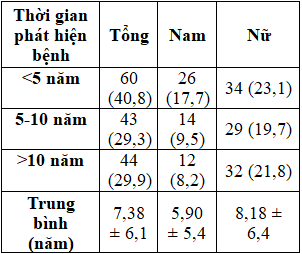 Bảng 3. Phân bố BMI và giới của đối tượng nghiên cứu
Bảng 3. Phân bố BMI và giới của đối tượng nghiên cứu
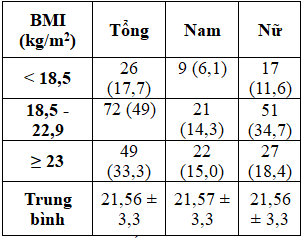 Bảng 4.Phân bố vòng bụng và giới của đối tượng nghiên cứu
Bảng 4.Phân bố vòng bụng và giới của đối tượng nghiên cứu
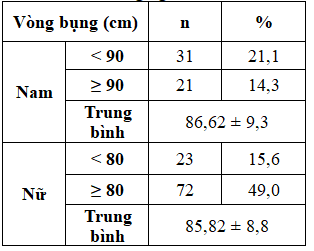
Bảng 5. Phân bố huyết áp của đối tượng nghiên cứu
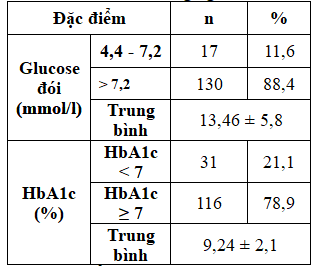
 Bảng 6. Phân bố Glucose máu và HbA1c của đối tượng nghiên cứu
Bảng 6. Phân bố Glucose máu và HbA1c của đối tượng nghiên cứu
2. 2. Đặc điểm suy tim lâm sàng, siêu âm tim, Nt-proBNP
Bảng 7. Tỷ lệ suy tim theo tiêu chuẩn Framingham, NYHA, ACC/AHA
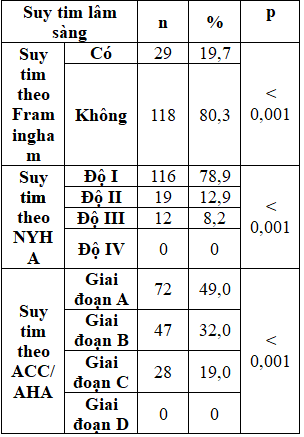 Tỷ lệ bệnh nhân suy tim theo Framingham trong nghiên cứu chúng tôi chiếm 19,7%. Kết quả này gần giống nghiên Bauters C khi nhận thấy tỷ lệ suy tim là 20% ở bệnh nhân ĐTĐ [14]. Tuy nhiên theo Nguyễn Thanh sơn nghiên cứu bệnh nhân ĐTĐ có tăng huyết áp tâm thu, suy tim theo Framingham chiếm 37,62% [7]. Có lẽ bệnh nhân ĐTĐ có kèm THA làm gia tăng tỷ lệ suy tim.
Tỷ lệ bệnh nhân suy tim theo Framingham trong nghiên cứu chúng tôi chiếm 19,7%. Kết quả này gần giống nghiên Bauters C khi nhận thấy tỷ lệ suy tim là 20% ở bệnh nhân ĐTĐ [14]. Tuy nhiên theo Nguyễn Thanh sơn nghiên cứu bệnh nhân ĐTĐ có tăng huyết áp tâm thu, suy tim theo Framingham chiếm 37,62% [7]. Có lẽ bệnh nhân ĐTĐ có kèm THA làm gia tăng tỷ lệ suy tim.
Davis RC ghi nhận suy tim NYHA ở bệnh nhân ĐTĐ: độ I (61,1%), độ II (31,3%), độ III (3,8%) và độ IV (3,8%) [17]. Nguyễn Thanh Sơn nhận thấy tỷ lệ suy tim theo NYHA độ I, II, III, IV lần lượt là 42,10%, 28,95%, 15,79% và 13,16% khi nghiên cứu trên bệnh nhân ĐTĐ có THA tâm thu [7]. Chúng tôi ghi nhận suy tim theo NYHA lần lượt độ I, độ II, độ III chiếm tỷ lệ là 78,9%, 12,9%, 8,2% và không có độ IV. Điều này có lẽ do đặc điểm của mẫu nghiên cứu chúng tôi thu dung tại khoa Nội tiết của bệnh viện, những trường hợp suy tim nặng đều được điều trị tại khoa Nội Tim mạch cho nên không ghi nhận trường hợp nào có NYHA độ IV.
Nghiên cứu của chúng tôi ghi nhận tỷ lệ suy tim theo các giai đoạn A, B, C, D lần lượt là 49%, 32%,19% và không có giai đoạn D. Kết quả chúng tôi tương tự Lê Thanh Tùng [11]. Chúng tôi nhận thấy chủ yếu là giai đoạn chưa không có tổn thương cấu trúc tim và không có triệu chứng suy tim. Vì vậy việc chẩn đoán suy tim cần phải lượng giá thật kỹ các triệu chứng lâm sàng và cận lâm sàng. Chỉ có như vậy mới có thể giảm thiểu sai sót trong chẩn đoán.
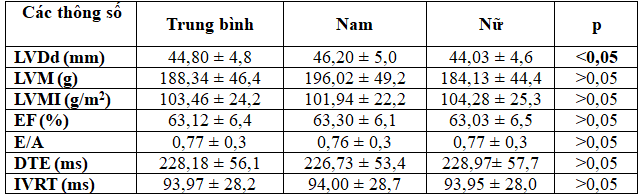
Bảng 8. Giá trị trung bình một số thông số siêu âm tim và giới
 Bảng 9. Tỷ lệ phì đại thất trái theo chỉ số khối cơ thất trái
Bảng 9. Tỷ lệ phì đại thất trái theo chỉ số khối cơ thất trái
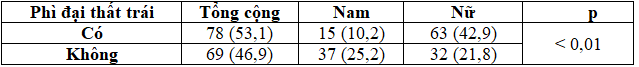 Tỷ lệ phì đại thất trái trong nghiên cứu chúng tôi chiếm 53,1%. Kết quả này cao hơn Nguyễn Thanh Sơn, tỷ lệ LVMI bất thường là 42,31% [7]. Trong khi đó Trần Thị Vân Anh ghi nhận phì đại thất trái chiếm 61,67 % [1]. Như vậy tỷ lệ tăng LVMI ở bệnh nhân ĐTĐ týp 2 thay đổi tùy theo từng tác giả tuy nhiên đều nhận thấy phì đại thất trái chiếm tỷ lệ khá cao.
Tỷ lệ phì đại thất trái trong nghiên cứu chúng tôi chiếm 53,1%. Kết quả này cao hơn Nguyễn Thanh Sơn, tỷ lệ LVMI bất thường là 42,31% [7]. Trong khi đó Trần Thị Vân Anh ghi nhận phì đại thất trái chiếm 61,67 % [1]. Như vậy tỷ lệ tăng LVMI ở bệnh nhân ĐTĐ týp 2 thay đổi tùy theo từng tác giả tuy nhiên đều nhận thấy phì đại thất trái chiếm tỷ lệ khá cao.
Bảng 10. Phân loại rối loạn chức năng tâm trương thất trái
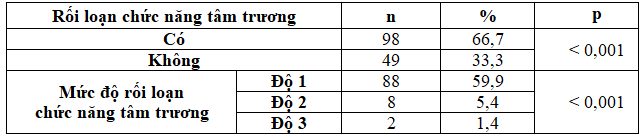 Tỷ lệ rối loạn chức năng tâm trương (RLCNTTr) chiếm 66,7%, độ 1 là 59,9%, độ 2 là 5,4% và độ 3 là 1,4%. Kết quả chúng tôi tương tự nghiên cứu Trần Thị Vân Anh [1], Dodiyi-Manuel ST [19]. Puolsen MK phát hiện tỷ lệ RLCNTTr thất trái là 40%, trong đó độ 1 là 22%, độ 2 là 18% và không có độ 3 [20]. Nguyễn Thanh Sơn nhận thấy RLCNTTr chiếm 74,26%, độ 1, độ 2, độ 3 lần lượt là 57,43%, 15,84% và 0,99% [7]. Qua các nghiên cứu trên cho thấy tỷ lệ RLCNTTr chiếm tỷ lệ cao ở bệnh nhân ĐTĐ týp 2, mức độ 1 chiếm cao nhất, tiếp đến độ 2 và thấp nhất là độ 3.
Tỷ lệ rối loạn chức năng tâm trương (RLCNTTr) chiếm 66,7%, độ 1 là 59,9%, độ 2 là 5,4% và độ 3 là 1,4%. Kết quả chúng tôi tương tự nghiên cứu Trần Thị Vân Anh [1], Dodiyi-Manuel ST [19]. Puolsen MK phát hiện tỷ lệ RLCNTTr thất trái là 40%, trong đó độ 1 là 22%, độ 2 là 18% và không có độ 3 [20]. Nguyễn Thanh Sơn nhận thấy RLCNTTr chiếm 74,26%, độ 1, độ 2, độ 3 lần lượt là 57,43%, 15,84% và 0,99% [7]. Qua các nghiên cứu trên cho thấy tỷ lệ RLCNTTr chiếm tỷ lệ cao ở bệnh nhân ĐTĐ týp 2, mức độ 1 chiếm cao nhất, tiếp đến độ 2 và thấp nhất là độ 3.
Bảng 11. Phân loại rối loạn chức năng tâm thu thất trái
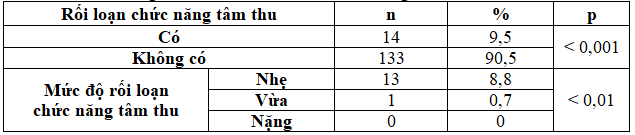 Kết quả này tương tự Lê Thị Tiến [10]. Nguyễn Văn Chiếm cho thấy tỷ lệ RLCNTT thấp hơn 2,5%, 1,7% là mức độ nhẹ và 0,8% là vừa [4]. Boonman-de Winter RLCNTT cao hơn 24,6 % và mức độ nhẹ, vừa lần lượt là 20,1%, 4,5% [15]. Tuy các mức độ RLCNTT có thay đổi nhưng mức độ nhẹ cao nhất, kế đến trung bình và không có mức độ nặng.
Kết quả này tương tự Lê Thị Tiến [10]. Nguyễn Văn Chiếm cho thấy tỷ lệ RLCNTT thấp hơn 2,5%, 1,7% là mức độ nhẹ và 0,8% là vừa [4]. Boonman-de Winter RLCNTT cao hơn 24,6 % và mức độ nhẹ, vừa lần lượt là 20,1%, 4,5% [15]. Tuy các mức độ RLCNTT có thay đổi nhưng mức độ nhẹ cao nhất, kế đến trung bình và không có mức độ nặng.
Bảng 12. Phân loại suy tim sinh học dựa theo nồng độ NT-proBNP
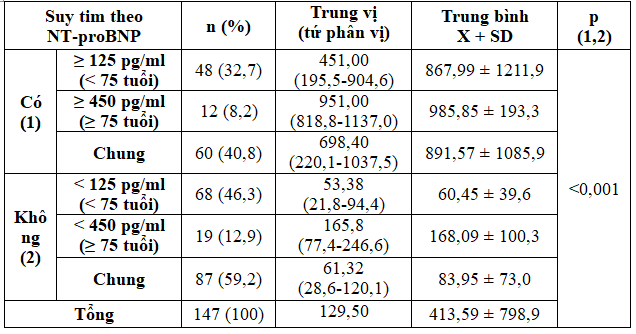 Trong nghiên cứu này chúng tôi lấy điểm cắt suy tim NT-proBNP theo tuổi < 75 tuổi là 125 pg/ml và ≥ 75 tuổi là 450 pg/ml [5]. Giá trị trung bình của mẫu nghiên cứu là 413,59 ± 798,9 pg/ml, trung vị là 129,5 pg/ml.
Trong nghiên cứu này chúng tôi lấy điểm cắt suy tim NT-proBNP theo tuổi < 75 tuổi là 125 pg/ml và ≥ 75 tuổi là 450 pg/ml [5]. Giá trị trung bình của mẫu nghiên cứu là 413,59 ± 798,9 pg/ml, trung vị là 129,5 pg/ml.
IV. KẾT LUẬN
- Tỷ lệ suy tim Framingham là 19,7%. Suy tim theo NYHA độ I là 78,9%, độ II là 12,9%, độ III là 8,2% và không có độ IV. Các giai đoạn suy tim ACC/AHA lần lượt là 49%, 32%, 19% và không có suy tim kháng trị giai đoạn D.
- Siêu âm tim: phì đại thất trái theo LVMI chiếm 53,1%. Suy chức năng tâm trương chiếm tỷ lệ cao (66,7%). Mức độ RLCNTTr độ 1, độ 2, độ 3 lần lượt là 59,9%, 5,4% và 1,4%. Tỷ lệ chức năng tâm thu thất trái bất thường là 9,5%. Mức độ nhẹ chiếm 8,8%, trung bình là 0,7% và không có trường hợp nào mức độ nặng.
- Nồng độ NT-proBNP là 413,59 ± 798,9 pg/ml, trung vị 129,5 pg/ml.
TÓM TẮT
Mục tiêu:Khảo sát nồng độ NT-proBNP huyết tương trong dự báo suy tim và mối liên quan giữa nồng độ NT-proBNP huyết tương với tình trạng suy tim lâm sàng (Framingham, NYHA, ACC/AHA) và một số thông số siêu âm tim trên bệnh nhân ĐTĐ týp 2. Đối tượng và phương pháp:Nghiên cứu cắt ngang mô tả có phân tích trên 147 bệnh nhân ĐTĐ týp 2 và khảo sát nồng độ NT-proBNP với tình trạng suy tim lâm sàng (Framingham, NYHA, ACC/AHA) và siêu âm tim trên những bệnh nhân này. Kết quả:Tỷ lệ suy tim theo Framingham là 19,7%. Phân độ suy tim theo NYHA độ I là 78,9%, độ II là 12,9%, độ III là 8,2%. Các giai đoạn suy tim A, B, C theo ACC/AHA lần lượt là 49%, 32%, 19%. Phì đại thất trái theo LVMI chiếm 53,1%. Suy chức năng tâm trương là 66,7%. Tỷ lệ chức năng tâm thu thất trái bất thường là 9,5%. Nồng độ NT-proBNP trung bình là 413,59 ± 798,9 pg/ml, trung vị 129,5 pg/ml. Nồng độ NT-proBNP liên quan có ý nghĩa đối với tình trạng suy tim lâm sàng, phì đại thất trái và chức năng thất trái. NT-proBNP tương quan thuận với LVMI (r = 032, p < 0,001), tương quan nghịch với EF (r = -0,417, p < 0,001). Điểm cắt của NT-proBNP với chức năng tâm trương, chức năng tâm thu và suy tim lâm sàng lần lượt là 115,2 pg/ml, 235,4 pg/ml và 409,7 pg/ml.
TÀI LIỆU THAM KHẢO
TIẾNG VIỆT
- Trần Thị Vân Anh, Nguyễn Hải Thủy (2007), Nghiên cứu một số đặc điểm bệnh cơ tim ở bệnh nhân đái tháo đường thể 2, Luận văn thạc sỹ y học, ĐHYD Huế.
- Hà Thị Anh, Nguyễn Thị Thu Dung (2011), “Vai trò NT-proBNP trong chẩn đoán suy tim”, Y học TP. Hồ Chí Minh, 15 (4), tr. 12-17.
- Tạ Văn Bình (2007), “Đại cương về đái tháo đường-Tăng glucose máu”, Nguyên lý nền tảng bệnh đái tháo đường tăng glucose máu, NXB Y học, tr.11-158.
- Nguyễn Văn Chiếm, Lê Văn Bàng, Nguyễn Hải Thủy (2010), Nghiên cứu biến chứng tim ở bệnh nhân đái tháo đường týp 2 bằng lâm sàng, điện tim, siêu âm doppler tim, Luận án chuyên khoa cấp II, Đại học Y Dược Huế.
- Trần Hữu Dàng, Trần Viết An (2011), ” BNP và NT-proBNP là yếu tố sàng lọc nguyên nhân tim mạch ở bệnh nhân ngoại trú”, BNP và NT-proBNP trong thực hành lâm sàng, Nhà xuất bản Đại học Huế, tr. 27-36.
- Phạm Tử Dương, Phạm Nguyên Sơn (2006), Suy tim, Nhà xuất bản Y học.
- Nguyễn Thanh Sơn, Nguyễn Hải Thủy (2004), Nghiên cứu suy tim ở bệnh nhân đái tháo đường có tăng huyết áp tâm thu, Luận văn thạc sỹ y học, ĐHYD Huế.
- Nguyễn Hải Thủy (2009), “Rối loạn chuyển hóa tế bào cơ tim đái tháo đường”, Bệnh lý tim mạch trong đái tháo đường, Nhà xuất bản đại học Huế, tr.18-28.
- Nguyễn Hải Thủy (2009), “Suy tim ở bệnh nhân đái tháo đường”,
Bệnh lý tim mạch trong đái tháo đường, NXB đại học Huế, tr. 241-260. - Lê Thị Tiến (2012), Nghiên cứu thể Tăng huyết áp và biến chứng một số cơ quan đích ở bệnh nhân đái tháo đường týp 2 có tăng huyết áp, Luận văn thạc sĩ của bác sĩ nội trú, Đại học Y Dược Huế.
- Lê Thanh Tùng, Nguyễn Hải Thủy (2011), Nghiên cứu sự liên quan giữa nồng độ NTproBNP huyết tương với biến đổi hình thái và chức năng thất trái ở bệnh nhân đái tháo đường type 2, Luận án chuyên khoa cấp II, Đại học Y Dược Huế.
- Nguyễn Khoa Diệu Vân (2012), ” Đái tháo đường týp 2″, Nội tiết học trong thực hành lâm sàng, Nhà xuất bản Y học, tr. 374-391.
- TIẾNG ANH
- American Diabetes Association (2014), Standards of medical care in diabetes-2014, Diabetes Care, 37, pp. S14-S80.
- Bauter C, Lamblin N, McFadden EP (2003), Influence of diabetes mellitus on heart failure risk and outcome, Cardiovascular Diabetology, 2:1.
- Boonman-de Winter LJM, Rutten FH, Cramer MJM, et al (2012), High prevalence of previously unknown heart failure and left ventricular dysfunction in patients with type 2 diabetes, Diabetologia, 55, pp2154-2162.
- David S.H Bell (2003), Heart failure: the frequent, forgotten, and often fatal complication of diabetes, Diabetes Care, 26, pp. 2433-2441.
- Davis RC, Hobbs FDR, Kenkre JE, Roalfe AK, Hare R, Lancashire RJ and Davies MK(2002), Prevalence of left ventricular systolic dysfunction and heart failure in high risk patients: community based epidemiological study, BMJ, 325(7373), 1156.
- Dhingra R, Vasan RS (2012), Diabetes and risk of heart failure, Heart Fail Clin, 8(1), pp. 125-133.
- Dodiyi-Manuel ST1, Akpa MR, Odia OJ(2013), Left ventricular dysfunction in normotensive type II diabetic pateints in Port Harcourt, Nigeria, Vascular Health and Risk Management, 9, pp. 529-533.
- Poulsen MK, Henriksen JE, Dahl J, et al (2010), Left ventricular diastolic function in type 2 diabetes mellitus, Circ Cardiovasc Imaging, 3, pp. 24-31.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

