KẾT QUẢ PHẪU THUẬT UNG THƯ TUYẾN GIÁP THỂ BIỆT HÓA TÁI PHÁT TẠI BỆNH VIỆN NỘI TIẾT TRUNG ƯƠNG
Phạm Bá Tuân, Trần Ngọc Lương, Phan Hoàng Hiệp,
Đinh Văn Trực, Nguyễn Ngọc Huân
Bệnh viện Nội tiết Trung ương
DOI: 10.47122/vjde.2021.50.11
ASTRACT
Results of operation in recurrent differentiated thyroid cancer in national hospital of endocrinology
Objective: To evaluate the results of operation in recurrent differentiated thyroid cancer. Methodology: Descriptive study 62 recurrent differentiated thyroid cancer cases were undergone reoperated in National Hospital of Endocrinology from 2017 to 2019. Results: Mean age 43.2 ± 12.6 years, female/male = 3.4 / 1. Median recurrence times was 22 months. Patients discovered the disease through regular physical examinations 82.3%. Physical examination revealed lesions 33.9%. Ultrasound revealed lesions 96.8%. Tg positive 80.6%, median 31.34; Anti-Tg positive 19.4%, median 20.0. Whole-body scan positive 53.2%. PET/CT positive 100%. Surgical methods: resection of total thyroidectomy + neck dissection 12.9%; neck dissection 87.1%. Location neck dissection: Central neck 16.1%; lateral neck 59.7%; Central neck & lateral neck 26.2%. The rate of invasion of recurrent block 22.6%. Complications that can occur during surgery: major vascular injury 3.2%; laryngeal nerve injury 1.6%, tracheal injury 1.6%, parathyroid glands injury 4.8%, lymphatic vascular injury 4,8% were managed immediately during surgery. Post-surgical complications: bleeding 1.6%; respiratory failure 1.6%; hoarseness 4.8%; Hypocalcemia 12.9%; Hematoma 4.8%; Chyle leak 6.5%, in which 1 case (1.6%) had to have stitches sutured. Vocal fold paralysis after 3 months surger (1.6%) and 1 case hypoparathyroidism (1.6%); Tg positive 74.2%, median 14.28. Anti–Tg positive 12.9%, median 15.15. 19.4% of patients treated with hormone alone; 80.6% of patients treated with I131. Conclusion: Surgery is a safe and efficacious treatments for recurrent differentiated thyroid cancer.
Keywords: Recurrent differentiated thyroid cancer, neck dissection.
TÓM TẮT
Mục tiêu: Đánh giá kết quả phẫu thuật ung thư tuyến giáp (UTTG) thể biệt hóa tái phát tại Bệnh viện Nội tiết Trung ương . Đối tượng và phương pháp: Nghiên cứu mô tả 62 trường hợp UTTG thể biệt hoá tái phát vùng cổ được phẫu thuật tại Bệnh viện Nội tiết TW giai đoạn 2017 – 2019. Kết quả: Tuổi trung bình 43,2 ± 12,6 tuổi. Tỷ lệ nữ/nam = 3,4/1. Trung vị thời gian tái phát 22 tháng. Phát hiện bệnh qua khám định kỳ 82,3%. Khám lâm sàng phát hiện 33,9%. Siêu âm phát hiện 96,8%. Tg dương tính 80,6%; trung vị 31,34 ng/ml; Anti -Tg dương tính 19,4%; trung vị 20,0 IU/ml. Xạ hình toàn thân dương tính 53,2%. PET/CT dương tính 100%. Phương pháp phẫu thuật: cắt lại TBTG + vét hạch cổ 12,9%; vét hạch cổ đơn thuần 87,1%. Vị trí vét hạch: khoang trung tâm 16,1%; khoang bên 59,7%; khoang trung tâm & khoang bên 26,2%. Khối tái phát xâm lấn 22,6%. Tai biến : tổn thương mạch máu lớn 3,2%, tổn thương dây TKTQ 1,6%, tổn thương khí quản 1,6%, tổn thương tuyến cận giáp 4,8%, tổn thương mạch bạch huyết 4,8% đều được xử trí ngay trong mổ. Biến chứng: chảy máu 1,6%; suy hô hấp 1,6%; khàn tiếng 4,8%; tê chân tay 12,9%; tụ dịch vết mổ 4,8%; rò dưỡng chấp 6,5% trong đó 1 BN (1,6%) phải mổ khâu lại đường rò. Khám lại sau 3 tháng còn 1 BN liệt dây thanh (1,6%) và 1 BN suy cận giáp (1,6%); Tg dương tính 74,2%; trung vị 14,28; Anti-Tg dương tính 12,9%; trung vị 15,15; 19,4% BN điều trị hormone đơn thuần; 80,6% BN điều trị I131. Kết luận: Phẫu thuật là phương pháp điều trị an toàn và hiệu quả cho bệnh UTTG thể biệt hóa tái phát.
Từ khóa: UTTG thể biệt hóa tái phát, phẫu thuật vùng cổ.
Tác giả liên hệ: Phạm Bá Tuân Email: [email protected] Ngày nhận bài: 1/11/2021
Ngày phản biện khoa học: 10/11/2021 Ngày duyệt bài: 15/12/2021
1. ĐẶT VẤN ĐỀ
UTTG là bệnh ác tính thường gặp nhất của hệ nội tiết, đang có xu hướng gia tăng trên toàn cầu, chiếm khoảng 90% tổng số các ung thư tuyến nội tiết và 3,6% tổng số các loại ung thư [1, 2].
Mặc dù UTTG thể biệt hóa có tiên lượng tốt do bệnh tiến triển chậm, có thể phẫu thuật triệt căn và đáp ứng với điều trị I131 nhưng những nghiên cứu gần đây cho thấy có khoảng 10 – 30% BN có tái phát. UTTG thể biệt hóa tái phát là sự xuất hiện của một hay nhiều tổn thương tại vùng tuyến giáp, hệ thống hạch cổ hoặc vị trí khác trên bệnh nhân trước đó đã được chẩn đoán là UTTG và điều trị được xem như lấy bỏ hoàn toàn tổ chức ung thư (cắt TBTG có thể kèm theo hoặc không nạo vét hạch cổ, kèm theo hoặc không điều trị I131 ) với thời gian từ lần điều trị đầu tiên đến thời điểm tái phát hơn 6 tháng [3, 4].
Nguyên nhân tái phát cao có thể do tình trạng kháng I131 ngày càng tăng và nó liên quan đến kết quả phẫu thuật lần đầu. Siêu âm vùng cổ, định lượng Tg, Anti-Tg và xạ hình toàn thân là xét nghiệm đầu tay để chẩn đoán UTTG thể biệt hóa tái phát. Vấn đề điều trị UTTG thể biệt hóa tái phát còn đang tranh luận về thời điểm nào cần điều trị? nên điều trị bằng phương pháp nào để cân bằng giữa lợi ích khi điều trị và các nguy cơ biến chứng?
Vấn đề này hiện tại vẫn là thách thức đối với các nhà lâm sàng và đòi hỏi cần có sự tham gia hội chẩn của nhiều chuyên khoa. Nhìn chung phương pháp điều trị chính trong
UTTG thể biệt hóa tái phát là I131 và phẫu thuật trong đó phẫu thuật là phương pháp quan trọng để loại bỏ tổn thương [3-5]. Phẫu thuật UTTG tái phát thường gặp khó khăn do thay đổi giải phẫu, xơ hóa sau phẫu thuật cũ và xâm lấn của ung thư vì vậy tỷ lệ tai biến và biến chứng thường tăng cao. Chuẩn bị tốt trước phẫu thuật với các xét nghiệm hình ảnh định vị thương tổn, phẫu thuật viên có kinh nghiệm, kỹ năng tốt có thể loại bỏ tổn thương tái phát, giảm tỷ lệ tai biến, biến chứng và nâng cao hiệu quả điều trị.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
Gồm 62 BN UTTG thể biệt hóa đã điều trị trước đó bằng phẫu thuật cắt TBTG, có hoặc không kèm theo vét hạch cổ, có hoặc không kèm theo điều trị I131.
Các BN được chẩn đoán tái phát vùng cổ và phẫu thuật lấy tổn thương tái phát tại Bệnh viện Nội tiết Trung ương từ tháng 01/2017 đến hết tháng 12/2019.
Tiêu chuẩn lựa chọn BN
- BN được chẩn đoán UTTG thể biệt hóa đã phẫu thuật cắt TBTG, có hoặc không kèm theo vét hạch cổ, có hoặc không kèm theo điều trị I131, có hồ sơ hoặc giấy tờ chứng minh rõ ràng lần điều trị trước.
- Chẩn đoán tái phát được chứng minh bằng hình ảnh và giải phẫu bệnh.
- BN được phẫu thuật cắt bỏ tổn thương tái phát.
- Hồ sơ lưu trữ đầy đủ.
- Có thông tin theo dõi sau điều trị.
2.2. Phương pháp nghiên cứu
Thiết kế nghiên cứu : nghiên cứu mô tả.
Cỡ mẫu nghiên cứu: cỡ mẫu thuận tiện.
Phương pháp thu thập số liệu:
Tất cả BN đủ tiêu chuẩn nghiên cứu được thu thập thông tin theo một mẫu bệnh án thống nhất gồm các chỉ số về lâm sàng, cận lâm sàng, cách thức phẫu thuật, các tai biến và biến chứng phẫu thuật; kết quả sau phẫu thuật.
Xử lý số liệu:
Số liệu được xử lý bằng phần mềm tin học SPSS 20.0.
3. KẾT QUẢ VÀ BÀN LUẬN
3.1. Đặc điểm lâm sàng, cận lâm sàng
3.1.1. Đặc điểm lâm sàng
Tuổi và giới: Tuổi trung bình trong nghiên cứu của chúng tôi là 43,2 ± 12,6 tuổi (19 – 69), nhóm BN < 45 tuổi 59,7%. Kết quả này phù hợp với nghiên cứu của của Đoàn Văn Lâm là 40 ± 12 tuổi (15 – 64), nhóm BN < 45 tuổi 60,7% [5]. Tuổi trung bình trong nghiên cứu của Hughes và Lang là 37,6 (16 – 75) và 54,2 (18 – 85) [3, 6]. Tỷ lệ nữ/nam trong nghiên cứu của chúng tôi là 3,4/1 cao hơn so với nghiên cứu của Hughes 2,2/1 [3] ; Lang 2,3/1 và Đoàn Văn Lâm là 2,7/1 [5].
Lý do vào viện :
Đa số BN phát hiện bệnh qua khám định kỳ 82,3%. Dấu hiệu cơ năng hay gặp nhất là nuốt vướng 17,7%.
Thời gian tái phát :
Trung vị thời gian tái phát là 22 tháng, tái phát trong 2 năm đầu 51,6% ; sớm nhất là 6 tháng, muộn nhất là 216 tháng. Qua kết quả này cho thấy tái phát có thể gặp ở bất kì thời điểm nào, vì vậy việc khám định kì trong suốt cuộc đời còn lại là rất cần thiết. Kết quả này phù hợp với nghiên cứu của Su-jin Kim thời gian tái phát trung bình là 25,3 tháng [7], theo Lê Văn Quảng tái phát thường xảy ra trong 2 năm đầu (dẫn theo [4]).
Đặc điểm điều trị trước :
100% cắt TBTG ; vét hạch cổ 71%, vị trí vét hạch chủ yếu khoang trung tâm & khoang bên 1 bên 59,1%. Theo Đoàn Văn Lâm cắt TBTG 100%; vét hạch cổ 73,1%; vị trí vét hạch khoang bên 1 bên 46,1% [5]. Theo Dương Chí Thành vét hạch cổ 55,5%; vị trí chủ yếu khoang trung tâm & khoang bên 1 bên 86,7% [4].
Mô bệnh học thể nhú 98,4%. Có 2 BN (3,2%) bị liệt dây thanh, không có BN nào bị suy cận giáp vĩnh viễn. Giai đoạn T3 chiếm tỷ lệ cao 43,5%; hạch N1 64,5%. 77,4% có điều trị I131, trung vị liều 150 mCi.
Đặc điểm khối tái phát trên lâm sàng: Khám lâm sàng phát hiện tổn thương 33,9%; mật độ cứng chắc 100%, di động hạn chế 52,4%; ranh giới không rõ 76,2%. Kết quả nghiên cứu của Dương Chí Thành: khám lâm
sàng phát hiện 33,3%; mật độ cứng chắc 76,2%; di động hạn chế 71,5%; ranh giới không rõ 57,1% [4].
3.1.2. Đặc điểm cận lâm sàng
Theo quy trình điều trị BN UTTG thể biệt hóa, sau khi phẫu thuật cắt TBTG ± điều trị I131, BN theo dõi sẽ được khám lâm sàng, xét nghiệm Tg, Anti-Tg và chẩn đoán hình ảnh (siêu âm cổ, XHTT). Nếu BN đáp ứng hoàn toàn thì sẽ tiếp tục theo dõi định kỳ. Nếu BN có hạch nghi ngờ trên lâm sàng và/hoặc siêu âm thì sẽ được chỉ định chọc tế bào bằng kim nhỏ để chẩn đoán.
Chụp CT thường được chỉ định khi nghi ngờ khối tái phát xâm lấn vùng cổ hay di căn phổi. Nếu BN âm tính trên cả lâm sàng, siêu âm và XHTT trong khi nồng độ Tg vẫn tăng cao thì PET/CT sẽ được chỉ định.
Siêu âm vùng cổ: Siêu âm rất có giá trị trong xác định UTTG tái phát vùng cổ, nó có thể phát hiện các khối tái phát nhỏ < 1 cm hoặc ở vị trí sâu mà khám lâm sàng không phát hiện được với các hình ảnh như cấu trúc rốn hạch không rõ, vi vôi hóa, bờ không đều, xâm lấn…
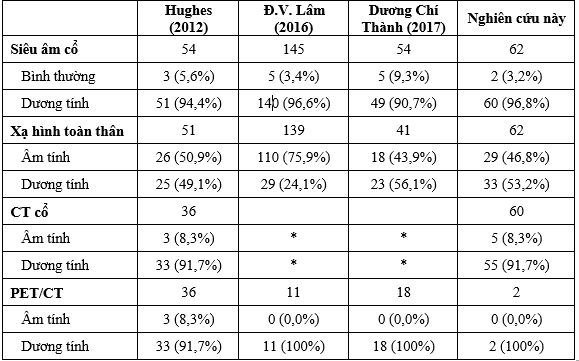
Trong nghiên cứu của chúng tôi, tỷ lệ phát hiện tổn thương tái phát trên siêu âm là 96,8%. Kết quả này tương đồng với nghiên cứu của Hughes 94,4% [3]; Đoàn Văn Lâm 96,6% [5] (Bảng 1). Tái phát tại giường tuyến giáp 8 trường hợp (12,9%); kích thước trung bình 19,3
± 12,5mm, vị trí cùng bên 62,5%, xâm lấn 12,5%. Tái phát tại hạch cổ 57 trường hợp (91,9%); kích thước hạch trung bình 15,5 ± 7,3mm, đa số tái phát hạch khoang bên 68,4%; xâm lấn 7,0%.
Nồng độ Tg và Anti-Tg: Tg huyết thanh là dấu hiệu sinh học nhạy nhất trong chẩn đoán UTTG thể biệt hóa tái phát sau cắt TBTG ± điều trị I131, Tg tăng nhanh đặc hiệu cho sự tiến triển của bệnh.
Trong nghiên cứu của chúng tôi Tg kích thích ≥ 10 ng/mL chiếm 80,6%; trung vị 31,3 ng/mL lớn hơn của Hughes 20,7 ng/ml [3]; thấp hơn Đoàn Văn Lâm 43 ng/ml (nhóm Anti-Tg âm tính) [5].
Ngoài giá trị Tg cần phải định lượng Anti- Tg bởi vì khi Anti-Tg tăng sẽ có một lượng tương ứng Tg kết hợp với Anti-Tg làm giảm nồng độ Tg giả tạo vì thế sẽ làm sai kết quả định lượng Tg. Tỷ lệ Anti-Tg dương tính trong nghiên cứu này là 19,4%; trung vị 20,0 IU/mL tương đồng với nghiên cứu của Đoàn Văn Lâm 23,4% [5]; Lang 20,1% [6]
.Bảng 1. Đặc điểm hình ảnh tái phát giữa các tác giả
XHTT: là một trong những xét nghiệm cần thiết để đánh giá bilan cho BN UTTG thể biệt hóa tái phát, nó có thể phát hiện tái phát tại chỗ, tại vùng và ở các vị trí di căn xa.
Tuy nhiên theo các tác giả thì khả năng phát hiện tái phát hạch cổ của xạ hình là tương đối thấp.
Trong nghiên cứu của chúng tôi tất cả các BN đều được làm XHTT cho kết quả dương tính 53,2%. Kết quả này phù hợp với nghiên cứu của Dương Chí Thành 56,1% [4]; Hughes 49,1% [3] (Bảng 1).
PET/CT: chỉ định trong trường hợp siêu âm, XHTT không phát hiện tổn thương nhưng nồng độ Tg, Anti-Tg huyết thanh còn cao. Trong nghiên cứu của chúng tôi PET/CT được thực hiện ở 2 BN đều cho kết quả hạch cổ dương tính (Bảng 1).
CT vùng cổ: 60/62 BN được chụp CT vùng cổ, tỷ lệ phát hiện tổn thương là 91,7% (Bảng 1). Tỷ lệ phát hiện tái phát của chụp CT thấp
hơn so với siêu âm nhưng có giá trị hơn trong phát hiện xâm lấn.
Chọc tế bào: Trong nghiên cứu của chúng tôi chọc tế bào tại hạch cổ cho kết quả dương tính 87,1%. Kết quả này tương đương với nghiên cứu của Dương Chí Thành dương tính 89,2% [4]. Theo nghiên cứu của Hughes 32 BN (52,5%) được chọc tế bào dưới hướng dẫn của siêu âm cho kết quả dương tính 100% [3].
3.2. Kết quả điều trị
* Phương pháp phẫu thuật
Phương pháp phẫu thuật được lựa chọn phải nhằm hạn chế thấp nhất nguy cơ tái phát, tạo điều kiện thuận lợi cho việc điều trị I131 và quá trình theo dõi BN sau phẫu thuật.
Trong nghiên cứu của chúng tôi vét hạch cổ đơn thuần chiếm tỷ lệ cao 87,1% do bệnh chủ yếu tái phát tại hạch (Biểu đồ 1). Tỷ lệ này theo nghiên cứu của Dương Chí Thành là 66,7% [4]; của Lang là 88% [6].
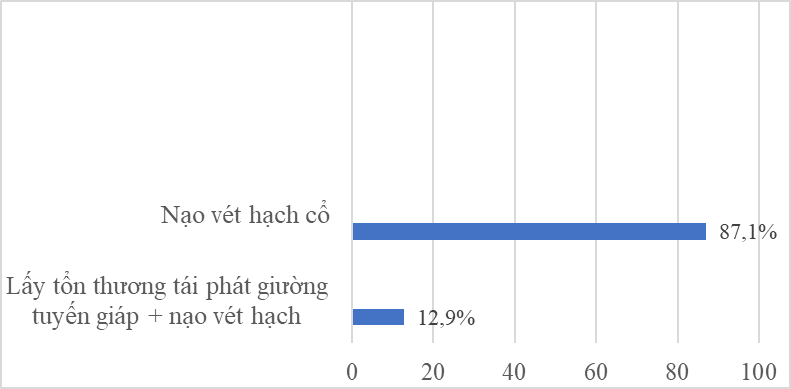
Biểu đồ 1. Phương pháp phẫu thuật
Vị trí vét hạch cổ: theo khuyến cáo của Hiệp hội tuyến giáp Mỹ, trong UTTG tái phát nếu việc phẫu thuật vét hạch được chỉ định thì nên thực hiện vét hạch theo từng khoang giải phẫu nếu có thể.
Vét hạch cổ cả khoang TT và khoang bên sẽ làm giảm tối đa nguy cơ hạch tồn tại và tái phát [2].
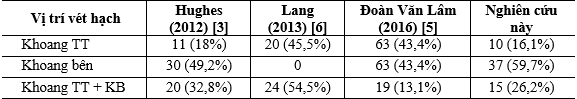
Trong nghiên cứu của chúng tôi có 10 BN vét hạch cổ khoang TT (16,1%); 37 BN vét hạch cổ khoang bên (59,7%) và 15 BN vét hạch cổ cả khoang TT & khoang bên (26,2%). Kết quả này tương đồng với nghiên cứu của tác giả Hughes vét hạch cổ khoang TT 18%; khoang bên 49,2%; cả khoang TT & khoang bên 32,8% (Bảng 2).
Bảng 2. Vị trí vét hạch giữa các tác giả
* Vị trí tái phát
Đối chiếu với kết quả MBH sau phẫu thuật, trong nghiên cứu của chúng tôi vị trí tái phát tại giường tuyến giáp đơn thuần 4,8% ; tái phát tại hạch cổ đơn thuần 87,1% ; tái phát tại cả giường tuyến giáp và hạch cổ là 8,1%.
Kết quả này có sự khác biệt so với tác giả Dương Chí Thành tỷ lệ này lần lượt là 14,8%; 66,7% và 18,5% [4].
Tỷ lệ tái phát tại u của Dương Chí Thành cao hơn chúng tôi được giải thích do trong mẫu nghiên cứu tác giả lấy cả BN cắt 1 thùy tuyến giáp, hơn nữa do kỹ thuật và kinh nghiệm của PTV trong cắt TBTG ngày càng hoàn thiện hơn cũng làm giảm tái phát tại chỗ.
Theo Lin JD ở mỗi vị trí tái phát có liên quan đến các yếu tố tiên lượng khác nhau, các nghiên cứu về yếu tố nguy cơ cho rằng UTTG thể nhú thường hay tái phát tại hạch vùng, thể nang thường hay di căn hơn thể nhú, tái phát có liên quan đến phương pháp phẫu thuật lần đầu và kinh nghiệm của PTV có ảnh hưởng rõ rệt (dẫn theo [4]).
Bảng 3. Đặc điểm xâm lấn
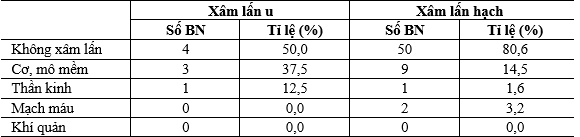
Trong nghiên cứu của chúng tôi, có 4/8 BN (50%) tái phát tại giường tuyến giáp có xâm lấn, trong đó 3 BN (37,5%) xâm lấn cơ và 1 BN (12,5%) xâm lấn thần kinh (Bảng 2). Tỷ lệ xâm lấn hạch là 19,4% bao gồm 9 BN xâm lấn cơ (14,5%), 1 BN xâm lấn thần kinh (1,6%), 2 BN xâm lấn mạch máu (3,2%) (Bảng 3). Kết quả nghiên cứu của
* Tai biến và biến chứng
Dương Chí Thành tỷ lệ xâm lấn của u và hạch là 22,3% và 11,3% [4].
Các kết quả nghiên cứu cho thấy tỷ lệ xâm lấn của u và hạch tương đối cao trong các trường hợp tái phát.
Tình trạng xâm lấn gây ra sự khó khăn cho cuộc phẫu thuật, làm tăng tỷ lệ tai biến, biến chứng.
Bảng 4. Tai biến
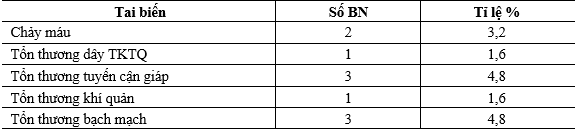
Tai biến: Có 2 BN (3,2%) tổn thương mạch máu lớn ; 1 BN (1,6%) tổn thương dây TKTQ quặt ngược, 3 BN (4,8%) tổn thương tuyến cận giáp, 1 BN (1,6%) tổn thương khí quản và 3 BN (4,8%) tổn thương bạch mạch (Bảng 4). Các tai biến được xử trí ngay trong mổ: khâu cầm máu, khâu nối lại dây TKTQ, cấy lại tuyến cận giáp, khâu lại khí quản và mạch bạch huyết. Nghiên cứu của Hughes có 1 BN (1,6%) tử vong trong mổ, 1 BN (1,6%) tổn thương TKTQ, 4 BN (6,5%) tổn thương tuyến cận giáp.
Bảng 5. Biến chứng
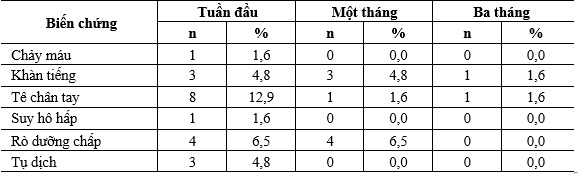
Biến chứng: Tỷ lệ biến chứng cao nhất trong tuần đầu sau đó giảm dần (Bảng 5). Có 01 BN (1,6%) bị chảy máu trong ngày đầu sau phẫu thuật, BN được xử trí mổ cấp cứu cầm máu. 01 BN suy hô hấp (1,6%) phải đặt lại ống NKQ, sau 3 ngày rút BN ổn định. Trường hợp này trong mổ chúng tôi đã xác định rõ dây TKTQ quặt ngược nên quyết định không mở khí quản ngay, BN khó thở có thể do khí quản mềm, xẹp.
Có 4 BN (6,5%) rò dưỡng chấp trong đó 3 BN rò ít, điều trị nội khoa ; 1 BN (1,6%) phải mổ khâu lại đường rò.
Có 3 BN (4,8%) tụ dịch vết mổ. 3 BN (4,8%) khàn tiếng nhiều, những BN này được điều trị bằng chống phù nề, Solumedrol.
Khám lại sau 3 tháng còn 1 BN (1,6%) khàn tiếng nhiều, soi tai mũi họng bị liệt dây thanh 1 bên.
Tỷ lệ tê chân tay trong ngày đầu là 4,8% ; tỷ lệ này tăng cao trong các ngày tiếp theo, cao nhất là 12,9%; bệnh nhân được tiêm Calci tĩnh mạch trong những ngày đầu kết hợp dùng Calcitriol, triệu chứng giảm dần.
Khám lại sau 3 tháng còn 1 BN (1,6%) tê chân tay, xét nghiệm nồng độ Calci ion máu và PTH giảm. Tỷ lệ tê chân tay của chúng tôi tương đương với tác giả Lang, Tufano và Đoàn Văn Lâm tỷ lệ này lần lượt là 14%, 12,5% và 11,7% [5, 6, 8].
Bảng 6. Biến chứng phẫu thuật lại giữa các tác giả
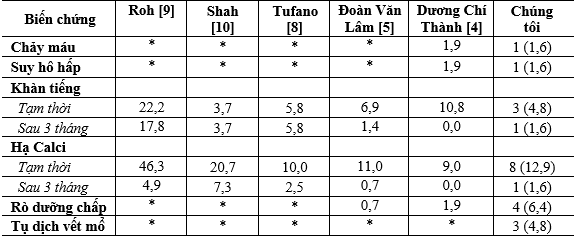
Qua kết quả nghiên cứu cho thấy tỷ lệ biến chứng trong nghiên cứu của chúng tôi nằm trong giới hạn cho phép và tương đồng với các tác giả (Bảng 6). Việc thực hiện phẫu thuật đối với UTTG thể biệt hóa tái phát vùng cổ được chỉ định theo hướng dẫn của ATA với độ an toàn chấp nhận được vì đa số biến chứng là tạm thời.
Tuy nhiên trước phẫu thuật cần tư vấn kỹ cho người bệnh những biến chứng vĩnh viễn có thể xảy ra ảnh hưởng lâu dài đến chất lượng cuộc sống như liệt dây thanh, suy cận giáp vĩnh viễn đặc biệt là những trường hợp khối tái phát xâm lấn.
* Đánh giá sau phẫu thuật
Sau phẫu thuật tất cả các BN được hẹn khám lại để kiểm tra tình trạng vết mổ, biến chứng phẫu thuật, siêu âm cổ, Tg, Anti-Tg để đánh giá hiệu quả điều trị phẫu thuật. Có 12 trường hợp (19,4%) lâm sàng, hình ảnh học âm tính và Tg kích thích < 10 ng/mL, Anti-Tg âm tính: các BN được điều trị hormon và hẹn theo dõi định kỳ; 50 trường hợp (80,6%) tiếp tục được điều trị I131.
4. KẾT LUẬN
Phẫu thuật là phương pháp điều trị an toàn và hiệu quả trong xử trí UTTG thể biệt hóa tái phát.
TÀI LIỆU THAM KHẢO
- NCCN Guidelines® (2017), Thyroid carcinoma, accessed-nccn.org, version 1. 2017.
- American Thyroid Association (2015), “Clinical guidelines on the management of thyroid nodules and well-differentiated thyroid cancer“, Cancer Cytopathol. 124(7), pp. 453-6.
- T. Hughes, et al. (2012), “Reoperative lymph node dissection for recurrent papillary thyroid cancer and effect on serum thyroglobulin“, Ann Surg Oncol. 19(9), pp. 2951-7.
- Dương Chí Thành (2017), Đánh giá kết quả điều trị phẫu thuật ung thư tuyến giáp tái phát tại Bệnh viện Đại học Y Hà Nội, Luận văn tốt nghiệp bác sỹ nội trú, Đại học Y Hà Nội, Hà Nội.
- Đoàn Văn Lâm (2016), Xử trí hạch cổ tái phát/ tồn tại trong ung thư tuyến giáp biệt hóa, Luận văn tốt nghiệp Bác sĩ nội trú, Đại học Y Dược Thành phố Hồ Chí minh, Thành phố Hồ Chí
- H. Lang, et al. (2013), “Evaluating the morbidity and efficacy of reoperative surgery in the central compartment for persistent/recurrent papillary thyroid carcinoma“, World J Surg. 37(12), pp.2853-9.
- J. Kim, et al. (2014), “Risk factors for recurrence after therapeutic lateral neck dissection for primary papillary thyroid cancer“, Ann Surg Oncol. 21(6), pp. 1884- 90.
- P. Tufano, J. Bishop, and G. Wu (2012), “Reoperative central compartment dissection for patients with recurrent/persistent papillary thyroid cancer: efficacy, safety, and the association of the BRAF mutation“, Laryngoscope. 122(7), pp. 1634-40.
- L. Roh, J. M. Kim, and C. I. Park (2011), “Central compartment reoperation for recurrent/persistent differentiated thyroid cancer: patterns of recurrence, morbidity, and prediction of postoperative hypocalcemia“, Ann Surg Oncol. 18(5), pp. 1312-8.
- D. Shah, et al. (2012), “Efficacy and safety of central compartment neck dissection for recurrent thyroid carcinoma“, Arch Otolaryngol Head Neck Surg. 138(1), pp. 33-7.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam



