ĐAU MẠN TÍNH VÀ MỘT SỐ YẾU TỐ LIÊN QUAN TRÊN BỆNH NHÂN
ĐÁI THÁO ĐƯỜNG TÝP 2 CAO TUỔI
Nguyễn Văn Đông1, Nguyễn Trung Anh 2, Nguyễn Thị Thu Hương1,2,
Vũ Thị Thanh Huyền1,2
1Trường Đại học Y Hà Nội, 2Bệnh viện Lão khoa Trung ương
SUMMARY
Chronic pain and some related factors in the elderly type 2 diabetes patients
Objectives: Identify the prevalence of chronic pain and some related factors in elderly type 2 diabetes patients. Subjects and methods: A cross-sectional study on 65 patients aged 60 and older were diagnosed with diabetes according to the World Health Organization 2006, treatment at the National Geriatric Hospital. Patients were interviewed according to a questionnaires assessing chronic pain, neuropathic pain (ID-PAIN questionnaire), pain level (Visual Analog Scale), level of compliance treatment, exercise, nutrition, quality of life (EQ-5D-5L) and depression (Geriatric Depression Scale – GDS 15). Results: Prevalence of chronic pain was 70.3%. The rate of neuropathic pain is 45.3%. Average VAS score of 4.2 ± 1.62. Patients with chronic pain had a higher rate of depression than patients without chronic pain (p <0.05). The 5 domain quality of life of patients with chronic pain weresignificantly higher than those inpatients without chronic pain. There is no significantly difference in general characteristics (age, gender, duration of disease, HbA1c level, neuropathy complications of diabetes), degree of adherence to treatment (drugs, nutrition, exercise regime, blood glucose self-monitoring) between chronic and non-chronic pain group (p> 0.05). Conclusion: Prevalance of chronic pain is high in elderly type 2 diabetic patients. Chronic pain has a negative effect on the quality of life as well as the likelihood of depression of elderly type 2 diabetic patients.
Keywords: Chronic pain, diabetes, elderly
TÓM TẮT
Mục tiêu: Xác định tỷ lệ đau mạn tính và một số yếu tố liên quan trên bệnh nhân đái tháo đường (ĐTĐ) typ 2 cao tuổi. Đối tượng và phương pháp: Nghiên cứu mô tả cắt ngang trên 65 bệnh nhân từ 60 tuổi trở lên được chẩn đoán ĐTĐ theo Tổ chức Y tế thế giới 2006, khám và điều trị tại bệnh viện Lão khoa Trung ương. Bệnh nhân được phỏng vấn theo bộ câu hỏi thống nhất đánh giá tình trạng đau mạn tính, đau do nguyên nhân thần kinh (bộ câu hỏi ID-PAIN), mức độ đau (thang điểm Visual Analog Scale), mức độ tuân thủ điều trị thuốc, tập luyện, chế độ dinh dưỡng, chất lượng cuộc sống (thang điểm EQ-5D-5L) và trầm cảm (Geriatric Depression Scale – GDS 15). Kết quả: Tỷ lệ đau mạn tính là 70,3%.Tỉ lệ đau do nguyên nhân thần kinh là 45,3%. Điểm VAS trung bình 4,2±1,62. Bệnh nhân có đau mạn tính có tỉ lệ trầm cảm cao hơn bệnh nhân không có đau mạn tính (p<0,05). 5 lĩnh vực khó khăn trong chất lượng cuộc sống của nhóm bệnh nhân có đau mạn tính cao hơn so với nhóm bệnh nhân không đau mạn tính,sự khác biệt có ý nghĩa thống kê với p < 0,05. Không có sự khác biệt về đặc điểm chung (tuổi, giới, thời gian mắc bệnh,nồng độ HbA1c, biến chứng thần kinh của ĐTĐ), mức độ tuân thủ điều trị(thuốc, chế độ dinh dưỡng, chế độ tập luyện, tự theo dõi đường huyết) giữa nhóm có đau mạn tính và không đau mạn tính (p > 0,05). Kết luận: Đau mạn tính có tỉ lệ cao ở bệnh nhân ĐTĐ typ 2 cao tuổi. Đau mạn tính có ảnh hưởng tiêu cực đến chất lượng cuộc sống cũng như khả năng mắc trầm cảm của bệnh nhân ĐTĐ typ 2 cao tuổi.
Từ khoá: Người cao tuổi, đau mạn tính, đái tháo đường.
Chịu trách nhiệm chính: Nguyễn Văn Đông
Ngày nhận bài:
Ngày phản biện khoa học:
Ngày duyệt bài:
1. ĐẶT VẤN ĐỀ
Đái tháo đường (ĐTĐ) đang gia tăng nhanh chóng tại Việt Nam cũng như trên toàn thế giới, trong đó ĐTĐ typ 2 chiếm đa số (90 – 95%). ĐTĐ nếu không được điều trị và kiểm soát tốt gây nên nhiều biến chứng trên đa cơ quan, là nguyên nhân hàng đầu gây bệnh tim mạch, mù loà, suy thận, cắt cụt chi và tử vong. Cùng với đó, già hóa dân số cũng là thách thức lớn cho hệ thống chăm sóc sức khỏe. Tại Việt Nam, tỉ lệ người cao tuổi tăng nhanh chóng, dự báo có thể lên đến 16,8% vào năm 2029 dẫn tới gánh nặng bệnh tật của ĐTĐ trong nhóm người cao tuổi ngày càng cần được quan tâm [1].
Đau là triệu chứng thường gặp ở người cao tuổi và được định nghĩa là “một cảm giác khó chịu và trải nghiệm cảm xúc xuất hiện cùng lúc với sự tổn thương thực sự hay tiềm tàng của các mô, hoặc được mô tả theo kiểu giống thế”.
Đau mạn tính được định nghĩa là đau không chữa lành được hoặc đau kéo dài hơn thời gian chữa lành thông thường, đau được xem như mạn tính nếu kéo dài hơn ba tháng [2]. Tỉ lệ đau mạn tính ở bệnh nhân ĐTĐ khá cao, nhiều nghiên cứu trên các quần thể bệnh nhân ĐTĐ cho thấy tỷ lệ đau mạn tính dao động từ 15 – 60% [3].
Năm 2005, nghiên cứu của Krein và cộng sự cho thấy, đau mạn tính không những gây ảnh hưởng tới chất lượng cuộc sống, mà nó còn ảnh hưởng nghiêm trọng tới sự tuân thủ điều trị của bệnh nhân ĐTĐ trên tất cả các phương diện: tuân thủ dùng thuốc, tuân thủ tập luyện và tuân thủ chế độ ăn [4].
Ở Việt Nam tuy đã có nhiều công trình nghiên cứu về biến chứng thần kinh ngoại vi trong ĐTĐ, nhưng vẫn chưa có công trình nào thực sự đi sâu vào vấn đề đau mạn tính trên bệnh nhân ĐTĐ, đặc biệt là ở các đối tượng người cao tuổi.
Nhận thấy sự phổ biến của tình trạng đau mạn tính trong cộng đồng bệnh nhân người cao tuổi, cũng như những hậu quả tiêu cực của nó trên chất lượng cuộc sống cũng như sự tuân thủ điều trị, từ đó làm gia tăng gánh nặng bệnh tật và nguy cơ mắc mới hoặc làm nặng thêm các biến chứng, chúng tôi quyết định tiến hành nghiên cứu này nhằm xác định tỷ lệ đau mạn tính cũng như một số yếu tố liên quan trên bệnh nhân ĐTĐ typ 2 cao tuổi khám và điều trị tại bệnh viện Lão khoa Trung ương.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
Bệnh nhân đái tháo đườngtừ 60 tuổi trở lên khám và điều trị tại bệnh viện Lão khoa Trung ương.
- Tiêu chuẩn lựa chọn: Bệnh nhân từ 60 tuổi trở lên được chẩn đoán ĐTĐ theo tiêu chuẩn của Tổ chức Y tế thế giới năm 2006 [5].
- Tiêu chuẩn loại trừ: Bệnh nhân đang mắc các bệnh lý cấp tính nặng, suy giảm nhận thức mức độ vừa – nặng, không hoàn thành bộ câu hỏi nghiên cứu. Bệnh nhân không đồng ý tham gia nghiên cứu.
2.2. Thiết kế nghiên cứu: mô tả cắt ngang
2.3. Các biến số nghiên cứu
- Đặc điểm chung của đối tượng nghiên cứu: tuổi, giới, thời gian mắc ĐTĐ, nồng độ HbA1c
- Tỷ lệ đau mạn tính
- Đánh giá đau do nguyên nhân thần kinh bằng bộ câu hỏi ID – PAIN: khi tổng điểm từ 2 điểm trở lên được chẩn đoán đau do nguyên nhân thần kinh.
- Đánh giá mức độ đau theo thang điểm Visual Analog Scale – VAS.
- Đánh giá biến chứng thần kinh ngoại vi của ĐTĐ dựa vào thang điểm Michigan Neuropathy Screening Instrument (MNSI), có biến chứng thần kinh ngoại vi khi điểm khám lâm sàng ≥ 2,5; không có biến chứng thần kinh ngoại vi khi điểm khám lâm sàng < 2,5.
- Đánh giá tuân thủ điều trị thuốc bằng thang điểm MORISKY – 8, phân loại các mức độ tuân thủ điều trị: mức độ cao(8 điểm); mức độ trung bình (6-7 điểm); mức độ thấp (<6 điểm).
- Đánh giá tuân thủ chế độ dinh dưỡng bằng thang điểm Summary of diabetes self careactivities (SDSCA): đạt khi tổng điểm ≥ 15, không đạt khi < 15 điểm.
- Đánh giá tuân thủ chế độ tập luyện theo thang điểm International physical activity questionnaire (IQAQ – SF), từ đó tính MET (Đơn vị chuyển hoá tương đương) và phân loại mức độ vận động: cao- trung bình- thấp.
- Đánh giá tuân thủ theo dõi đường huyết bằng thang điểm Summary of diabetes self careactivities (SDSCA): tính giá trị trung bình cộng của số ngày bệnh nhân tự thử đường máu mao mạch trong 7 ngày vừa qua và số ngày bệnh nhân tự thử đường màu mao mạch theo số lần bác sĩ dặn trong 7 ngày vừa qua: điểm trung bình càng cao thì mức tuân thủ càng cao.
- Đánh giá mức độ trầm cảm bằng thang điểm Geriatric Depression Scale 15 (GDS – 15), phân loại: có trầm cảm (≥ 6 điểm); không trầm cảm (< 6 điểm).
- Đánh giá chất lượng cuộc sống bằng bộ câu hỏi EQ-5D-5L gồm 5 lĩnh vực: khó khăn khi đi lại; tự chăm sóc bản thân; làm các công việc thường ngày; cảm giác đau đớn khó chịu và lo lắng buồn phiền. Mỗi lĩnh vực khó khăn được chia thành hai mức độ: không khó khăn và có khó khăn. Điểm chất lượng cuộc sống EQ-VAS từ 0 đến 100 điểm,100 điểm khi đạt tình trạng sức khỏe tốt nhất, 0 điểm tương ứng với tình trạng sức khỏe xấu nhất.
2.4. Xử lý số liệu: Số liệu thu được trong nghiên cứu được xử lý bằng phần mềm thống kê y học SPSS 22.0. Sử dụng các thuật toán thống kê gồm: tính tỉ lệ%, tính giá trị trung bình và độ lệch chuẩn; test t-student; so sánh hai tỉ lệ bằng thuật toán khi bình phương.
3. KẾT QUẢ NGHIÊN CỨU
3.1. Đặc điểm chung đối tượng nghiên cứu (n = 65)
Bảng 1. Đặc điểm chung đối tượng nghiên cứu
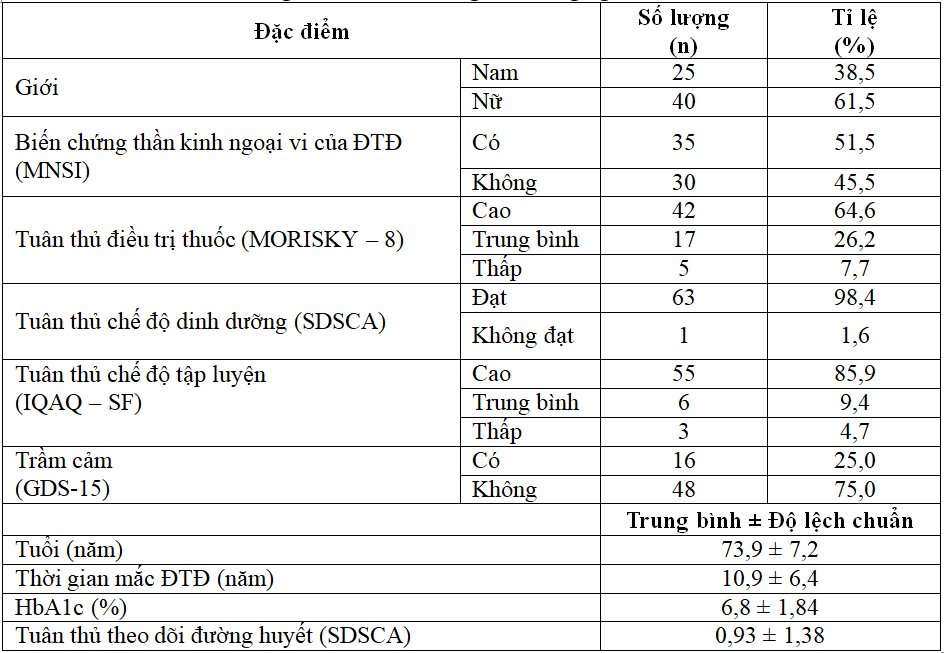
Nhận xét: Độ tuổi trung bình của bệnh nhân nghiên cứu là 73,9 ± 7,2, trong đó tỷ lệ nữ/nam= 1,6 lần. Thời gian mắc bệnh trung bình là 10,9 ± 6,4 năm, chỉ số HbA1c trung bình tại thời điểm thăm khám là 6,8 ± 1,84 %, và trong 65 bệnh nhân tham gia nghiên cứu có 51,5% bệnh nhân có biến chứng thần kinh ngoại vi do đái tháo đường.
Về mức độ tuân thủ điều trị thì tuân thủ điều trị thuốc cũng như chế độ tập luyện mức độ cao, tuân thủ chế độ dinh dưỡng đạt yêu cầu chiếm tỷ lệ cao.
Tuy nhiên, mức độ tuân thủ theo dõi đường huyết còn thấp, trung bình 0,93 ± 1,38. Có 25% bệnh nhân trầm cảm trong nhóm nghiên cứu.
3.2. Đặc điểm đau mạn tính
Bảng 2. Đặc điểm đau mạn tính
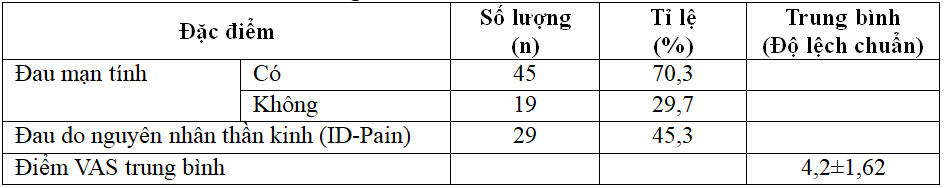
Nhận xét: Trong 65 bệnh nhân tham gia nghiên cứu có 70,3% bệnh nhân có đau mạn tính, chỉ có 29,7% không đau mạn tính. Nhóm có đau mạn tính có điểm đau VAS trung bình là 4,2±1,62, và đau do nguyên nhân thần kinh chiếm 45,3%.
3.3. Mối liên quan của đau mạn tính với các yếu tố liên quan
Bảng 3. Mối liên quan của đau mạn tính và các yếu tố liên quan
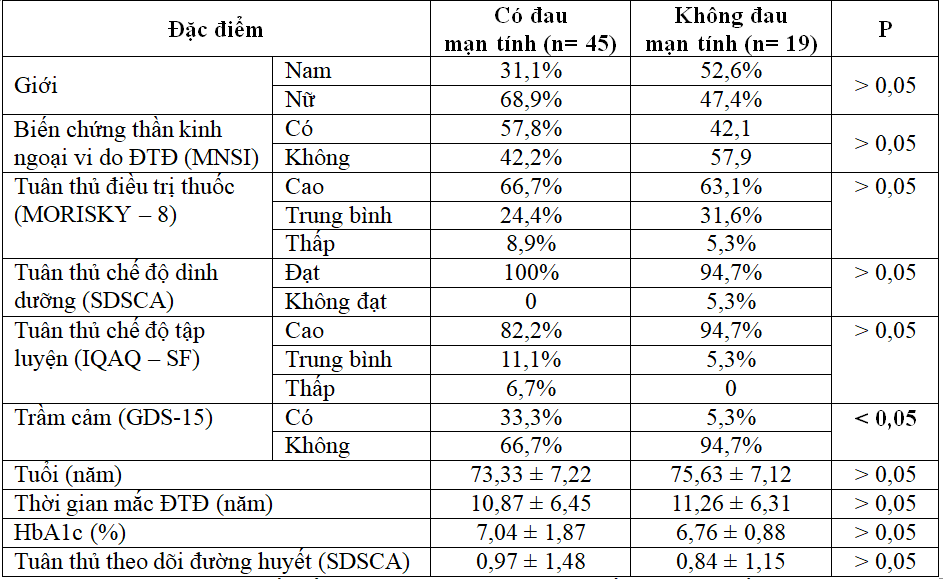
Nhận xét: Sự khác biệt về tuổi trung bình, giới, thời gian mắc bệnh, chỉ số HbA1c trung bình, biến chứng thần kinh ngoại vi do đái tháo đường, cũng như mức độ tuân thủ điều trị (thuốc, dinh dưỡng, chế độ tập luyện, theo dõi đường huyết) giữa hai nhóm Có đau mạn tính và Không đau mạn tính không có ý nghĩa thống kê với p > 0,05. Tuy nhiên tỷ lệ bệnh nhân trầm cảm/lo âu nhóm Có đau mạn tính (33,3%) cao hơn nhóm không đau mạn tính (5,3%) có ý nghĩa thống kê với p < 0,05.
3.4. Mối liên quan giữa đau mạn tính và chất lượng cuộc sống
Biều đồ 1. Mối liên quan giữa đau mạn tính và chất lượng cuộc sống
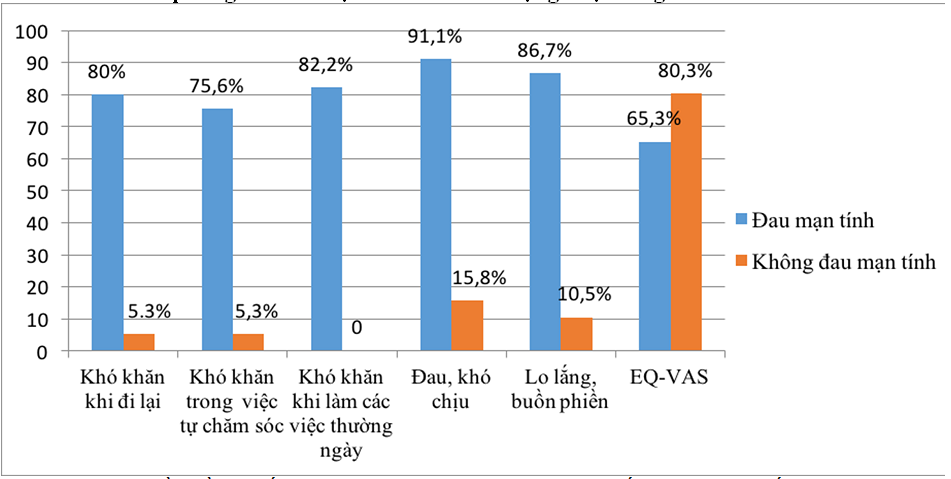
Nhận xét: Trong nhóm đau mạn tính, trên 70% bệnh nhân có khó khăn trong(Đi lại, trong việc tự chăm sóc, khi làm các việc thường ngày, đau khó chịu, cũng như lo lắng buồn phiền), và cao hơn nhóm Không đau mạn tính nhiều lần. Điểm EQ – VAS nhóm Đau mạn tính thấp hơn nhóm Không đau mạn tính. Sự khác biệt về đánh giá chất lượng cuộc sống có ý nghĩa thống kê với p < 0,05.
4. BÀN LUẬN
Qua nghiên cứu trên 65 bệnh nhân ĐTĐ cao tuổi, kết quả cho thấy có 45 bệnh nhân (70,3%) có triệu chứng đau mạn tính, với mức độ đau trung bình (điểm VAS trung bình là 4,2 ± 1,62). Kết quả này cao hơn so với kết quả nghiên cứu của các tác giả Tishler (2003), Davies (2006) có 17 – 19% bệnh nhân đau mạn tính trong quần thể bệnh nhân ĐTĐ tham gia nghiên cứu, kết quả này tương đương nghiên cứu của tác giả Krein (2005) là 60%. Tuy có sự khác nhau về thiết kế nghiên cứu, cũng như kết quả nghiên cứu, nhưng các nghiên cứu này đều cho thấy đau mạn tính là tình trạng rất phổ biến và cần được quan tâm ở bệnh nhân ĐTĐ cao tuổi [6], [7].
Có 3 cơ chế chính hình thành đau mạn tính là: đau thụ cảm, đau do tổn thương thần kinh, hoặc đau do nguyên nhân tâm lý. Đau mạn tính trên bệnh nhân ĐTĐ có thể do một hoặc phổi hợp nhiều nguyên nhân gây nên. Nhiều nghiên cứu lớn trên thế giới cho thấy 47% bệnh nhân ĐTĐ có biến chứng thần kinh ngoại vi, biểu hiện thường gặp, nổi bật nhất là cảm giác đau gặp ở 20 – 30% số bệnh nhân [1]. Trong nghiên cứu của chúng tôi có 45,3% bệnh nhân đau do nguyên nhân thần kinh được đánh gíá theo bộ câu hỏi ID – PAIN, 51,5% bệnh nhân có biến chứng thần kinh ngoại vi được đánh giá theo bộ câu hỏi Michigan Neuropathy Screening Instrument, kết quả này tương đồng với các nghiên cứu trước đây. Điều này phần nào cho thấy tầm quan trọng của kiểm soát đường huyết trong kiểm soát đau mạn tính trên bệnh nhân ĐTĐ.
Trong nghiên cứu có 45 bệnh nhân có tình trạng đau mạn tính và 19 bệnh nhân không có tình trạng đau mạn tính. Không có sự khác biệt có ý nghĩa thống kê khi so sánh các đặc điểm chung về tuổi, giới, thời gian mắc bệnh, chỉ số HbA1c, biến chứng thần kinh ngoại vi do ĐTĐ đã được khám xác định giữa nhóm có và không có đau mạn tính. Kết quả này có thể do cỡ mẫu bệnh nhân nghiên cứu còn nhỏ.
Nhiều nghiên cứu trên thế giới đã được tiến hành nhằm khảo sát các tác động tiêu cực của tình trạng đau mạn tính trên bệnh nhân ĐTĐ cao tuổi. Kết quả cho thấy đau có các tác động tiêu cực lên chất lượng cuộc sống cũng như hành vi, thái độ và sự tuân thủ điều trị của bệnh nhân, từ đó làm gia tăng nguy cơ mắc mới hoặc làm nặng thêm các biến chứng, thậm chí là tử vong.
Kết quả nghiên cứu ban đầu cùa chúng tôi cho thấy: nhóm không đau mạn tính có tỷ lệ tuân thủ chế độ tập luyện tốt hơn nhóm có đau mạn tính tuy nhiên chưa có ý nghĩa thống kê. Trong khi đó, mức độ tuân thủ về chế độ dinh dưỡng; điều trị thuốc hay theo dõi đường máu nhóm không đau mạn tính đều thấp hơn. Tuy nhiên, cũng do hạn chế chính của nghiên cứu là khảo sát trên một cỡ mẫu nhỏ, số lượng bệnh nhân chưa đủ lớn nên các kết quả của nghiên cứu chưa có ý nghĩa về mặt thống kê.
Tỷ lệ bệnh nhân mắc trầm cảm nhóm có đau mạn tính cao hơn nhóm không đau mạn tính có ý nghĩa thống kê. Kết quả của nghiên cứu cho thấy 5 lĩnh vực khó khăn của chất lượng cuộc sống của nhóm bệnh nhân có đau mạn tính cao hơn so với nhóm bệnh nhân không có đau mạn tính. Điểm chất lượng cuộc sống EQ-VAS ở bệnh nhân đau mạn tính (65,3) thấp hơn ở bệnh nhân không đau mạn tính (80,3), sự khác biệt có ý nghĩa thống kê. Như vậy, đau mạn tính một mặt làm suy giảm chất lượng cuộc sống, làm gia tăng nguy cơ gây trầm cảm, mặt khác cũng là một yếu tố gây giới hạn hành vi có lợi của bệnh nhân trong việc tuân thủ điều trị, từ đó gia tăng nguy cơ mắc các biến chứng do ĐTĐ gây ra, làm giảm chất lượng cuộc sống của bệnh nhân ĐTĐ typ 2 cao tuổi.
5. KẾT LUẬN
Như vậy, thông qua việc khảo sát bước đầu trên 65 đối tượng bệnh nhân ĐTĐ týp 2 cao tuổi tại bệnh viện Lão khoa Trung ương, kết quả cho thấy: đau mạn tính là một tình trạng phổ biến (chiếm tỷ lệ 70,3%). Đau mạn tính gây ảnh hưởng tiêu cực đến chất lượng cuộc sống của bệnh nhân ĐTĐ type 2, gây gia tăng tỷ lệ mắc trầm cảm. Do đó, cần nhiều các nghiên cứu với cỡ mẫu lớn hơn đánh giá tình trạng đau ở bệnh nhân ĐTĐ cao tuổi, từ đó nâng cao nhận thức về đau cũng như điều trị đau, giúp nâng cao chất lượng điều trị và chất lượng cuộc sống cho bệnh nhân.
TÀI LIỆU THAM KHẢO
- Hội Nội tiết – Đái tháo đường Việt Nam (2018). Khuyến cáo về chẩn đoán và điều trị bệnh đái tháo đường. Nhà xuất bản Y học, 159 – 183.
- Johannes, Catherine B., et al (2010). “The prevalence of chronic pain in United States adults: results of an Internet-based survey.” The Journal of Pain,11(11): p. 1230-1239
- Mantyselka T., Turunen H., Ahonen S., & Kumpusalo A. (2003). Chronic pain and poor self-rated health. Jama, 290(18):p. 2435-2442.
- Krein SL, Heisler M, Piette JD, Makki F, Kerr EA. Association, A.D. (2018) “The effect of chronic pain on diabetes patients’ self-management.”, Standard of Medical care in Diabetes. 2018: p. 15.
- Tishler M1, Smorodin T, Vazina-Amit M, Ramot Y, Koffler M, Fishel B., Fibromyalgia in diabetes mellitus. RheumatolInt, 2003. 23(4): p. 171-173.
- , Brophy S., Williams R., Taylor A. (2006). The prevalence, severity, and impact of painful diabetic peripheral neuropathy in type 2 diabetes. Diabetes Care, 29(7): p. 1518-1522.
- Warfield, Carol A., and Zahid H. Bajwa (2004). Definitions and classifications of pain. Principles & Practice of Pain medicine, p. 51-54.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam



