ỨNG DỤNG THEO DÕI ĐƯỜNG HUYẾT LIÊN TỤC TRÊN BỆNH NHÂN ĐÁI THÁO ĐƯỜNG TYPE 2 MẮC BỆNH MẠCH VÀNH
ThS.BS. Tô Anh Tuấn, BS. Võ Xuân Ánh
Khoa Nội thận – Nội tiết,
Bệnh viện Đa khoa khu vực miền núi phía Bắc Quảng Nam
DOI: 10.47122/vjde.2022.57.3
TÓM TẮT
Bệnh đái tháo đường được xem như một bệnh tương đương với bệnh mạch vành. Đã có nhiều nghiên cứu cho thấy tăng đường huyết làm tăng nguy cơ mắc bệnh tim mạch và bệnh mạch vành. Kiểm soát đường huyết nghiêm ngặt được khuyến khích ở cả bệnh ĐTĐ type 1 và 2 vì những lợi ích đã được chứng minh về bảo vệ mạch máu nhỏ, tuy nhiên bảo vệ chống lại biến chứng mạch máu lớn chỉ được ghi nhận ở bệnh ĐTĐ type1. Các thử nghiệm lâm sàng ngẫu nhiên trên những người ĐTĐ type1 đã chứng minh rằng sử dụng theo dõi đường huyết liên tục (CGM) có thể cải thiện A1C và giảm các đợt hạ đường huyết. Tuy nhiên, hiện tại chưa có nhiều nghiên cứu ứng dụng phương pháp theo dõi đường huyết liên tục trong thực hành lâm sàng, đặc biệt đối với người lớn mắc ĐTĐ type 2.
Tác giả liên hệ: Tô Anh Tuấn
Email: [email protected]
Ngày nhận bài: 01/9/2022
Ngày phản biện khoa học: 1/10/2022
Ngày duyệt bài: 28/10/2022
1. CA LÂM SÀNG ỨNG DỤNG PHƯƠNG PHÁP THEO DÕI ĐƯỜNG HUYẾT LIÊN TỤC TRÊN BỆNH NHÂN ĐÁI THÁO ĐƯỜNG TYPE 2 MẮC BỆNH MẠCH VÀNH
Bệnh nhân Trần Thị Tuyến S, 63 tuổi vào viện ngày 19/06/2022, lý do mệt mỏi, BMI: 22,3 kg/m2, vòng bụng: 83cm, thích ăn đồ ngọt, gần đây do thời tiết nắng nóng nên thường xuyên uống thêm nước cam.
Đường máu tĩnh mạch: 26,7 mmol/l. tiền sử hai lần đặt stent mạch vành (năm 2020), HbA1c (9/2/2022: 7%), đái tháo đường type 2 đã 5 năm, hiện điều trị Metformin 2g/ngày, Glimepiride 4g/ngày, Dapagliflozin 10mg/ngày, không có tiền sử mắc bệnh suy thận mạn (ure 24/9/2021:4,8 mmol/l, creatinine 24/9/2021: 71 mmol/l), các xét nghiệm khác:
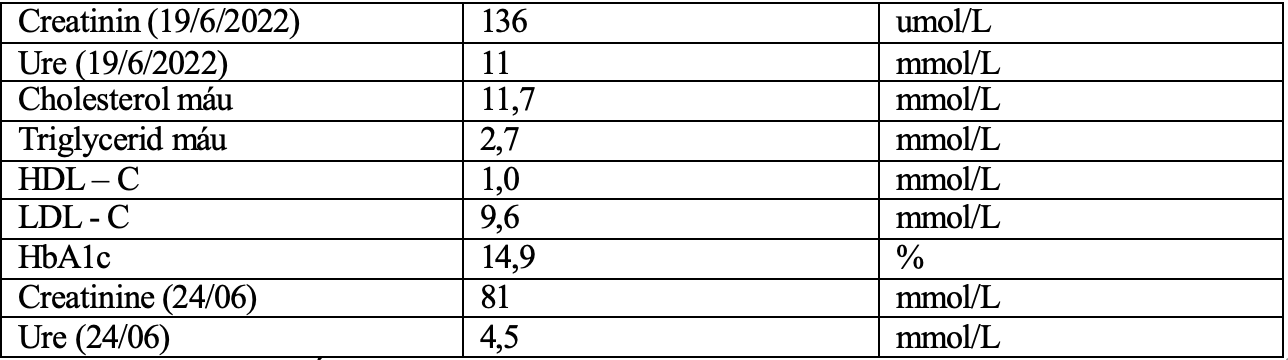
Theo dõi đường huyết mao mạch
Với liều thuốc: Insulin 30/70 TDD trước ăn 30 phút 6h: 18 UI – 17h: 12UI, bệnh nhân được theo dõi tổn thương thận cấp trước thận nghi do mất nước (với chỉ số BUN/Cre = 20) và tạm thời ngưng thuốc điều trị đái tháo đường dạng uống. Phân tầng nguy cơ tim mạch: rất cao. Đích điều trị mức LDL-C cần đạt < 1,8 mmol/l, do đó bệnh nhân được điều trị với Rosuvastatin 20mg.
Tiền sử đặt stent mạch vành 2 lần: bệnh nhân được cho dùng Aspirin 81mg/ngày.
Siêu âm tim: Dày đồng tâm thất trái, co bóp cơ tim bảo tồn, chức năng tâm thu bình thường với EF 66%, tâm trương thất trái giảm. Bệnh nhân được tư vấn theo dõi đường huyết liên tục từ ngày 21/06/2022 đến ngày 05/07/2022.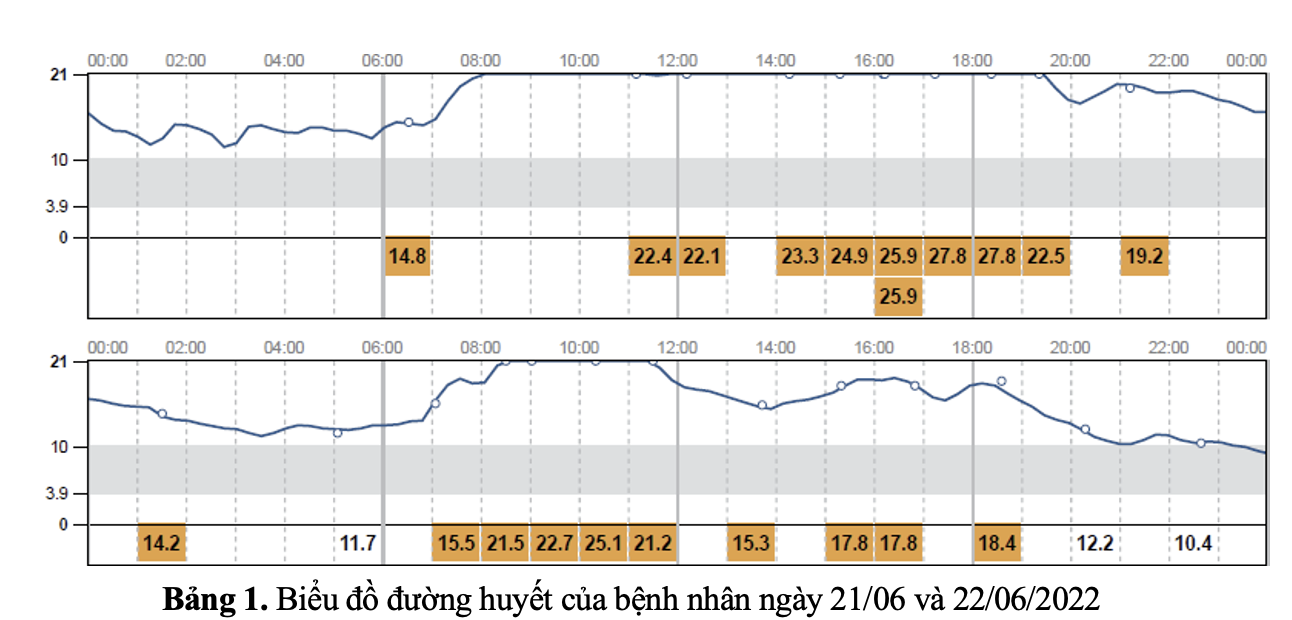
Bệnh nhân được tư vấn chế độ ăn uống phù hợp, ghi nhật ký chế độ ăn và điều chỉnh liều thuốc.
Insulin 30/70 TDD trước ăn 30 phút 6h: 22 UI – 17h: 14 UI
Metformin 2g/ngày + Sitagliptin 100mg/ngày + Dapagliflozin 10mg/ngày (bệnh nhân đã được điều trị tổn thương thận cấp và ure, creatinine máu quay về giá trị bình thường).
Trong quá trình theo dõi đường huyết liên tục, bệnh nhân nhận thấy đường máu tăng cao, đặc biệt sau khi dùng nước cam, dùng đồ ngọt, do đó bệnh nhân tự chủ động điều chỉnh chế độ ăn uống phù hợp hơn.
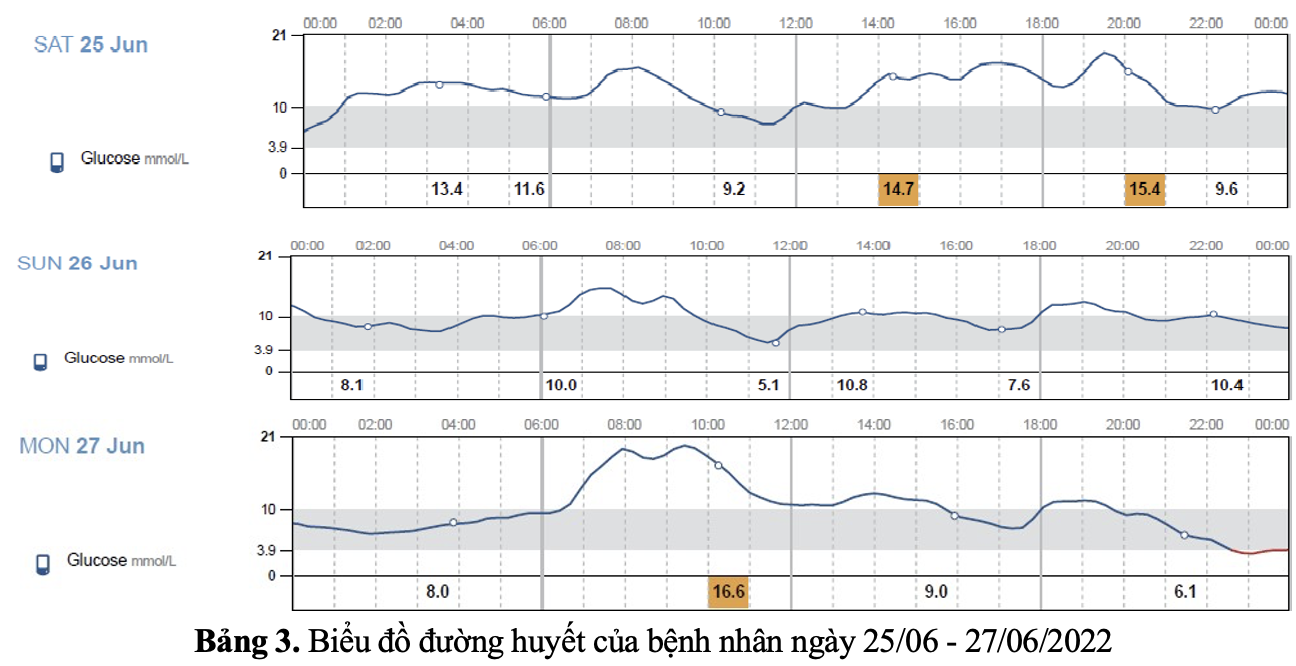
Bệnh nhân tiếp tục được điều chỉnh thói quen sống + điều chỉnh thuốc:
Insulin 30/70 TDD trước ăn 30 phút 6h: 24 UI – 17h: 16 UI + duy trì thuốc uống như trên.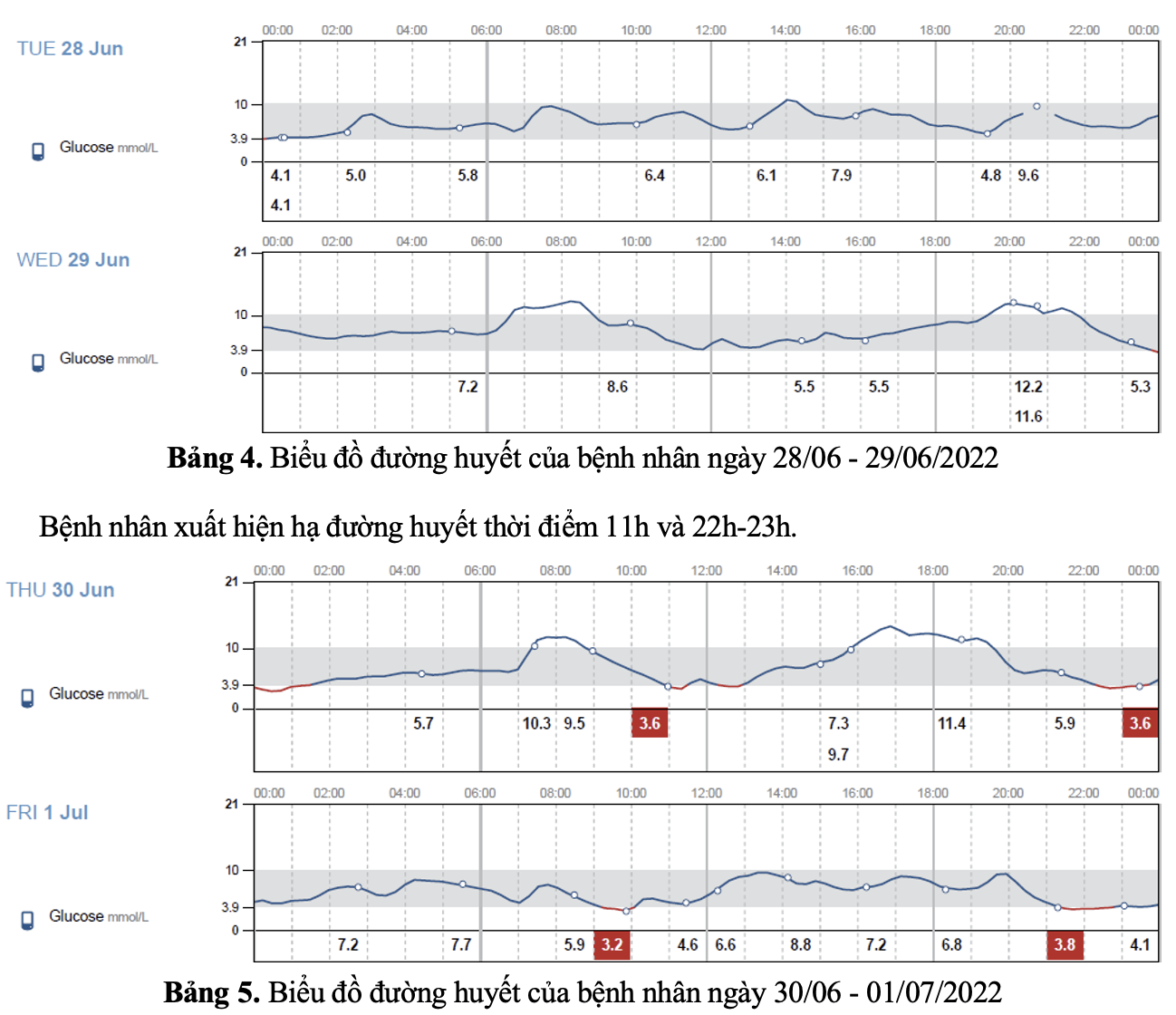
Bệnh nhân được điều chỉnh thuốc:Insulin 30/70 TDD trước ăn 30 phút 6h: 20 UI – 17h: 10 UI + duy trì thuốc uống như trên. Đường máu của bệnh nhân được kiểm soát tốt với gần như hầu hết thời gian trong ngày đường máu dao động trong mục tiêu (từ 4-10 mmol/l) và không có cơn hạ đường máu.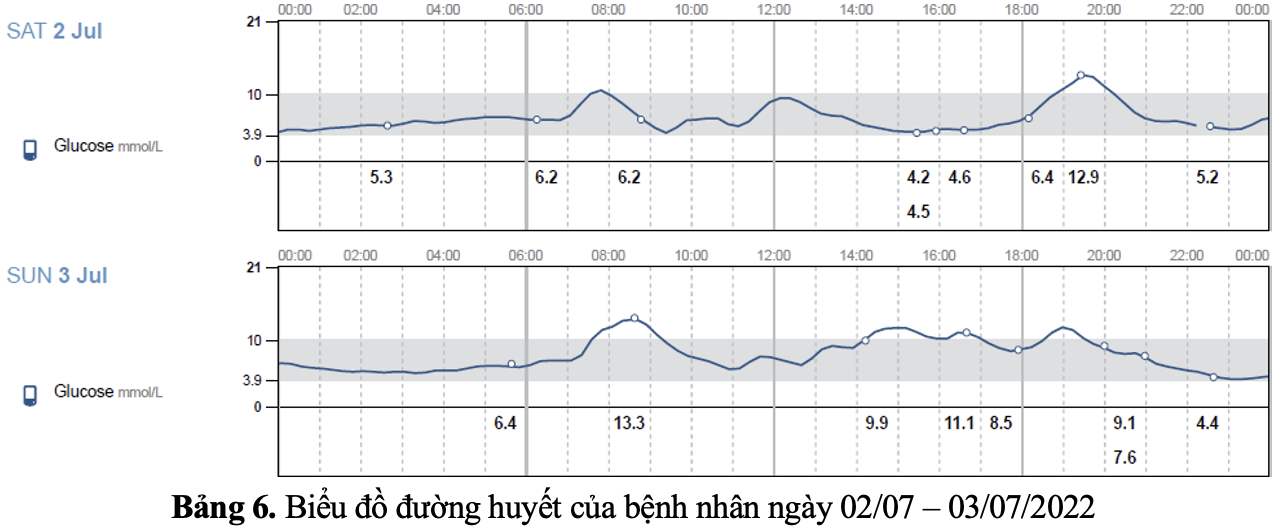
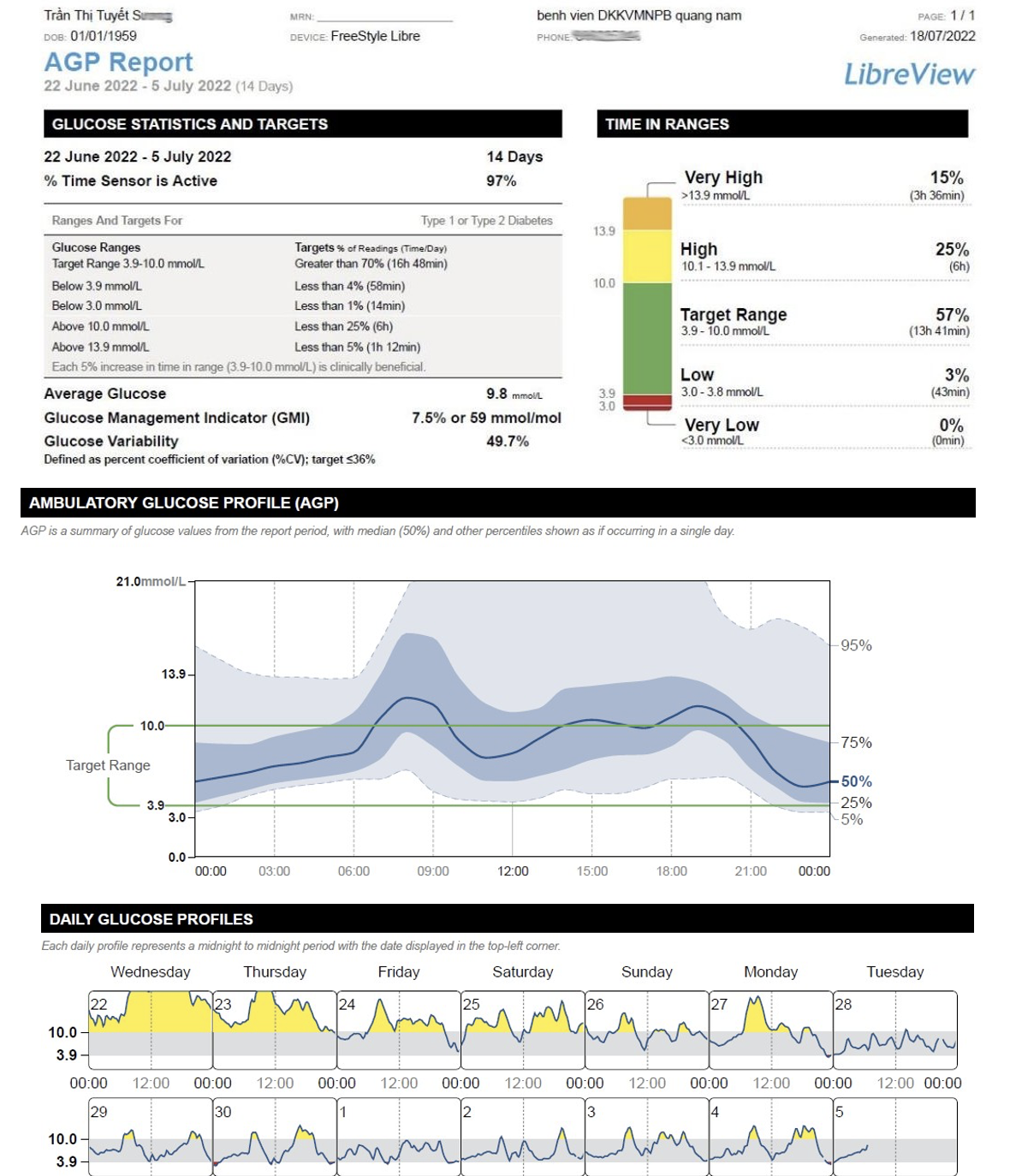
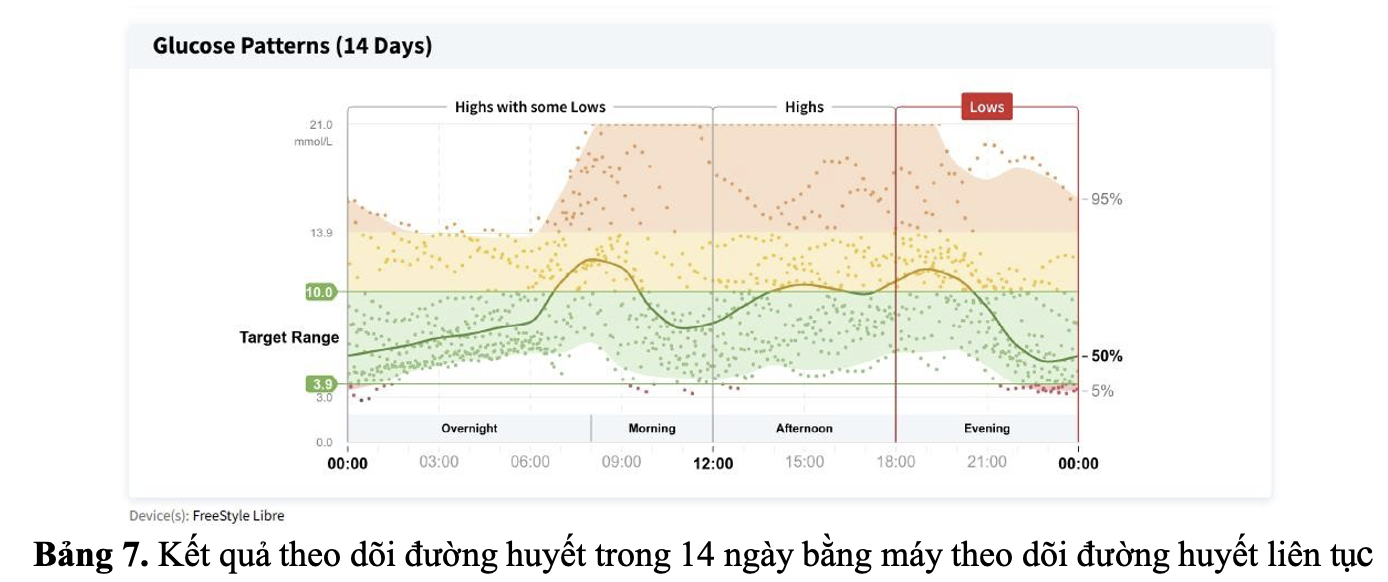
2.MỐI LIÊN QUAN GIỮA BỆNH ĐÁI THÁO ĐƯỜNG VÀ BỆNH MẠCH VÀNH
So với những người không mắc bệnh đái tháo đường (ĐTĐ), những người mắc bệnh ĐTĐ có tỷ lệ mắc bệnh mạch vành (CHD) cao hơn, với mức độ thiếu máu mạch vành nặng hơn và có nhiều khả năng bị nhồi máu cơ tim (NMCT) và thiếu máu cơ tim im lặng.
2.1. Bệnh đái tháo đường như một bệnh tương đương với bệnh mạch vành
Báo cáo của Chương trình Giáo dục Cholesterol Quốc gia của Hoa Kỳ và các hướng dẫn từ Châu Âu coi bệnh ĐTĐ type 2 là một bệnh tương đương với CHD, do đó nâng bệnh ĐTĐ lên loại có nguy cơ cao nhất [14], [13].
Phân loại này một phần dựa trên quan sát rằng bệnh nhân đái tháo đường type 2 không có NMCT trước đó (tuổi trung bình là 58) có cùng nguy cơ mắc NMCT (tương ứng là 20 và 19%) và tử vong do mạch vành (15 so với 16%) như bệnh nhân không mắc đái tháo đường đã từng bị NMCT trước đó (tuổi trung bình là 56) [17]. Các phát hiện tương tự đã được ghi nhận trong các nghiên cứu khác.
Tầm quan trọng của mối liên quan giữa bệnh ĐTĐ và CHD có thể được minh họa bằng những phát hiện từ Nghiên cứu của Framingham và Thử nghiệm can thiệp nhiều yếu tố nguy cơ (MRFIT). Trong Nghiên cứu Framingham, sự hiện diện của bệnh ĐTĐ đã làm tăng gấp đôi nguy cơ mắc bệnh tim mạch được điều chỉnh theo tuổi ở nam giới và tăng gấp ba ở phụ nữ [20]. Đái tháo đường vẫn là một yếu tố nguy cơ tim mạch độc lập chính ngay cả khi điều chỉnh theo tuổi tác, tăng huyết áp, hút thuốc lá, tăng cholesterol máu và phì đại thất trái.
Các quan sát tương tự cũng được ghi nhận trong MRFIT [30]. Trong số 5.163 nam giới báo cáo dùng thuốc điều trị bệnh ĐTĐ (chủ yếu là ĐTĐ type 2), 9,7% tử vong do bệnh tim mạch trong khoảng thời gian 12 năm; tỷ lệ tử vong do tim mạch tương đương ở 342.815 nam giới không dùng thuốc điều trị bệnh ĐTĐ là 2,6%. Sự khác biệt này không phụ thuộc vào độ tuổi, nhóm dân tộc, mức cholesterol, huyết áp tâm thu và việc sử dụng thuốc lá. Tuy nhiên, ở những người đàn ông mắc bệnh ĐTĐ, sự gia tăng nguy cơ tim mạch tăng mạnh hơn ở những người không mắc ĐTĐ khi bổ sung từng yếu tố nguy cơ này.
Nhóm cộng tác các yếu tố nguy cơ mới nổi đã thực hiện phân tích gộp 102 nghiên cứu bao gồm 530.083 bệnh nhân không có tiền sử NMCT, đau thắt ngực hoặc đột quỵ tại lần khám đầu tiên [21]. Sau khi điều chỉnh các yếu tố nguy cơ khác, bệnh nhân ĐTĐ có nguy cơ CHD tổng thể cao gấp đôi so với bệnh nhân không mắc ĐTĐ (tỷ lệ nguy cơ [HR] 2,0, 95% CI 1,8-2,2), với nguy cơ tử vong do tim cao hơn tương tự (HR 2,3, KTC 95% 2,1-2,6) và NMCT không tử vong (HR 1,8, KTC 95% 1,6-2,0).
2.2. Tăng đường huyết làm tăng nguy cơ mắc bệnh tim mạch
Nguy cơ tim mạch tăng dần cùng với sự gia tăng đường huyết ở những bệnh nhân bị bệnh ĐTĐ. Tầm quan trọng của tác động này đã được minh họa trong một phân tích tổng hợp của 13 nghiên cứu thuần tập tiền [29]. Đối với mỗi sự gia tăng một điểm phần trăm của glycosylated hemoglobin (HbA1c), nguy cơ tương đối đối với bất kỳ biến cố tim mạch là 1,18 (KTC 95% 1,10-1,26).
Cũng có thể có mối liên quan giữa HbA1c và mức độ bệnh mạch vành. Điều này được đề xuất trong một cuộc tổng quan trên 315 bệnh nhân đái tháo đường được chụp mạch vành vì đau ngực [25]. HbA1c trung bình tăng dần ở những bệnh nhân có tổn thương không, một, hai, hoặc ba đến bốn mạch (tương ứng là 6,7, 8,0, 8,8 và 10,4, một xu hướng rất có ý nghĩa). Không có sự khác biệt đáng kể giữa bốn nhóm về thời gian mắc bệnh ĐTĐ hoặc tỷ lệ hút thuốc, tăng huyết áp, hoặc rối loạn lipid máu.
2.3. Hiệu quả của kiểm soát đường huyết và bệnh tim mạch
Kiểm soát đường huyết nghiêm ngặt được khuyến khích ở cả bệnh ĐTĐ type 1 và 2 vì những lợi ích đã được chứng minh về bảo vệ mạch máu nhỏ. Bảo vệ chống lại bệnh mạch máu lớn chỉ được thiết lập ở bệnh ĐTĐ type 1. Bệnh mạch máu lớn – Tầm quan trọng của việc kiểm soát đường huyết chuyên sâu để bảo vệ chống lại bệnh mạch máu nhỏ ở người ĐTĐ type 1 đã được chứng minh trong nghiên cứu DCCT / EDIC.
Trong DCCT, có một xu hướng không đáng kể là ít biến cố tim mạch hơn ở nhóm điều trị tích cực (3,2 so với 5,4%), mặc dù có ít biến cố tổng thể ở nhóm người tham gia thử nghiệm trẻ và khỏe mạnh này [12].
Trong nghiên cứu EDIC, nhóm bệnh ĐTĐ type 1 ban đầu được ngẫu nhiên điều trị bằng insulin chuyên sâu đã trải qua các biến cố tim mạch tử vong và không tử vong ít hơn đáng kể, với nguy cơ giảm 57% (p = 0,02) [24].
Ngoài các kết cục chính về biến cố tim (MACE), định nghĩa kết cục tim mạch mở rộng “bất kỳ bệnh tim mạch nào [CVD],” bao gồm MACE và cơn đau thắt ngực được ghi nhận, hoặc tái thông mạch vành, đã được sử dụng. Trong toàn bộ thời gian theo dõi (trung bình 17 năm), có một tỷ lệ thấp hơn của bất kỳ biến cố tim mạch nào ở bệnh nhân thuộc nhóm điều trị tích cực DCCT (0,38 so với 0,80 biến cố trên 100 bệnh nhân-năm với liệu pháp thông thường) [24], [23]. Điều này thể hiện mức giảm 42% trong bất kỳ biến cố tim mạch được chỉ định nào (95% CI 9-63 phần trăm).
Mặc dù các phân tích dịch tễ học (nghiên cứu quan sát hoặc phân tích thứ cấp của các thử nghiệm) cho thấy mối tương quan giữa tỷ lệ bệnh tim mạch cao hơn (CVD) và tăng đường huyết mãn tính, hầu hết các thử nghiệm lâm sàng ngẫu nhiên không chứng minh được tác dụng có lợi của liệu pháp điều trị tích cực đối với kết cục mạch máu lớn ở bệnh ĐTĐ type 2.
Các thử nghiệm VADT, ACCORD và ADVANCE được thiết kế để nghiên cứu tác động của liệu pháp điều trị tích cực so với thông thường (mức A1C đạt khoảng 6,5 so với 7,5 đến 8,5%) đối với kết quả tim mạch ở những bệnh nhân mắc bệnh ĐTĐ lâu năm (thời gian 8 đến 12 năm) [19], [3], [33], [2], [15], [16], [26]. Không có lợi ích nào cho thấy lợi ích của việc kiểm soát tích cực, và kết quả từ ACCORD cho thấy sự gia tăng đáng kể về tử vong chung (tỷ lệ nguy cơ [HR] 1,22) và tử vong do CVD (HR 1,35) khi điều trị tích cực [19], [16], [1], [31]. Lưu ý, ACCORD nhắm đến A1C <6%, đã sử dụng tới năm loại thuốc tiểu đường để đạt được mục tiêu về đường huyết và các phân tích không xác định A1C thấp hơn hoặc hạ đường huyết là các yếu tố nguy cơ dẫn đến tử vong vượt mức trong nhóm can thiệp tích cực [27], [10].
3. KIỂM SOÁT ĐƯỜNG HUYẾT TỐT HƠN VỚI PHƯƠNG PHÁP THEO DÕI ĐƯỜNG HUYẾT LIÊN TỤC (CGM):
Dữ liệu theo dõi đường huyết liên tục (CGM) có thể được sử dụng để đo lượng đường trung bình và có thể được sử dụng để bổ sung cho dữ liệu A1C. Hồ sơ đường huyết lưu động do CGM tạo ra chứa đồ họa cũng như các chỉ số đo đường huyết, bao gồm cả đường huyết trung bình.
Màn hình hiển thị hồ sơ đường huyết lưu động của thiết bị CGM chứa đồ họa cũng như các chỉ số đường huyết: thời gian (phần trăm) trong phạm vi mục tiêu (70 – 180 mg / dL [3,9 đến 10 mmol / L]), thời gian (phần trăm) hạ đường huyết (<70 mg / dL [3,9 mmol / L] và < 54 mg / dL [3,0 mmol/L]) và thời gian (phần trăm) tăng đường huyết (> 180 mg / dL [10,0 mmol / L] và > 250 mg / dL [13,9 mmol / L]) [6] . Sự thay đổi glucose được báo cáo bằng độ lệch chuẩn và hệ số phần trăm của sự biến đổi.
Hồ sơ đường huyết lưu động CGM cũng chứa chỉ báo quản lý đường huyết (GMI). GMI là ước tính của A1C dự kiến dựa trên dữ liệu glucose thu được trong thời gian theo dõi [7], [11]. Nó được suy ra bằng cách sử dụng một phương trình hồi quy của A1C trong phòng thí nghiệm về đường huyết trung bình được đo bằng CGM, chủ yếu từ những người mắc ĐTĐ type1 [7]. GMI là một công cụ bổ sung để đánh giá đường huyết và cần được phân biệt với A1C đo trong phòng thí nghiệm [8]. Nó có thể tương tự, cao hơn hoặc thấp hơn giá trị A1C trong phòng thí nghiệm.
Các thử nghiệm lâm sàng ngẫu nhiên trên những người ĐTĐ type 1 đã chứng minh rằng sử dụng CGM có thể cải thiện A1C [5], [22], [28] và giảm các đợt hạ đường huyết [18] [9], [32]. Không có thử nghiệm lâm sàng dài hạn nào cho thấy lợi ích trực tiếp của việc sử dụng CGM đối với các biến chứng mạch máu lớn và nhỏ [4]. Ngày càng có nhiều sự quan tâm đến việc sử dụng công nghệ này ở những người ĐTĐ type 2 và các quần thể bệnh nhân khác, bao gồm cả người mang thai có đường huyết khó kiểm soát. CGM có thể đặc biệt hữu ích ở những bệnh nhân cần theo dõi đường huyết thường xuyên, chẳng hạn như trong việc thiết lập một chế độ insulin chuyên sâu. Cần có thêm nhiều nghiên cứu để hiểu cách tối ưu hóa việc sử dụng CGM trong thực hành lâm sàng, đặc biệt đối với người lớn mắc ĐTĐ type 2.
4. KẾT LUẬN
Kiểm soát tốt đường huyết đã được chứng minh bảo vệ mạch máu nhỏ (giảm biến chứng bệnh thận đái tháo đường, bệnh võng mạc đái tháo đường, bệnh thần kinh đái tháo đường), tuy nhiên bảo vệ chống lại biến chứng mạch máu lớn (giảm mắc bệnh mạch vành, đột quỵ, bệnh mạch máu ngoại vi) chỉ được ghi nhận ở bệnh ĐTĐ type1, do đó kiểm soát đường huyết nghiêm ngặt luôn được khuyến khích ở cả bệnh ĐTĐ type 1 và 2.
Theo dõi đường huyết liên tục (CGM) giúp cá thể hóa chế độ dinh dưỡng, vận động của người bệnh và được chứng minh có thể cải thiện A1C và giảm các đợt hạ đường huyết ở người bệnh ĐTĐ type 1. Tuy nhiên, hiện tại chưa có nhiều nghiên cứu ứng dụng phương pháp theo dõi đường huyết liên tục trong thực hành lâm sàng, đặc biệt đối với người lớn mắc ĐTĐ type 2.
TÀI LIỆU THAM KHẢO
- ACCORD Study Group,%J New England Journal of Medicine, (2011), “Long-term effects of intensive glucose lowering on cardiovascular outcomes”, 364(9), 818- 828.
- ACCORD Study Group,ACCORD Eye Study Group %J New England Journal of Medicine, (2010), “Effects of medical therapies on retinopathy progression in type 2 diabetes”, 363(3), p. 233-263.
- ADVANCE Collaborative Group,%J New England journal of medicine, (2008), “Intensive blood glucose control andvascular outcomes in patients with type 2 diabetes”, 358(24), p. 358-2560.
- Battelino Tadej, Thomas Danne, Richard M Bergenstal, et al., (2019), “Clinical targets for continuous glucose monitoring data interpretation: recommendations from the international consensus on time in range”, 42(8), p. 1593.
- Beck Roy W, Tonya Riddlesworth, Katrina Ruedy, et al., (2017), “Effect of continuous glucose monitoring on glycemic control in adults with type 1 diabetes using insulin injections: the DIAMOND randomized clinical trial”, 317(4), p. 371.
- Bergenstal Richard M, Andrew J Ahmann, Timothy Bailey, et al., Recommendations for standardizing glucose reporting and analysis to optimize clinical decision making in diabetes: the Ambulatory Glucose Profile (AGP). 2013, Mary Ann Liebert, Inc. 140 Huguenot Street, 3rd Floor New Rochelle, NY 10801 USA. p. 7 – 562.
- Bergenstal Richard M, Roy W Beck, Kelly L Close, et al., (2018), “Glucose management indicator (GMI): a new term for estimating A1C from continuous glucose monitoring”, 41(11), p. 2275.
- Bergenstal Richard M, Roy W Beck, Kelly L Close, et al., (2019), “Glucose management indicator (GMI): a new term for estimating A1C from continuous glucose monitoring”, 41(11), p. e28.
- Bolinder Jan, Ramiro Antuna, Petronella Geelhoed-Duijvestijn, et al., (2016), “Novel glucose-sensing technology and hypoglycaemia in type 1 diabetes: a multicentre, non-masked, randomised controlled trial”, 388(10057), p. 2254.
- Bonds Denise E, Michael E Miller, Richard M Bergenstal, et al., (2010), “The association between symptomatic, severe hypoglycaemia and mortality in type 2 diabetes: retrospective epidemiological analysis of the ACCORD study”,
- Carlson Anders L, Amy B Criego, Thomas W Martens, et , (2020), “HbA1c: the glucose management indicator, time in range, and standardization of continuous glucose monitoring reports in clinical practice”, 49(1), p. 95.
- Control The Diabetes,Complications Trial DCCT Research %J The American Journal of Cardiology Group, (1995), “Effect of intensive diabetes management on macrovascular events and risk factors in the Diabetes Control and Complications Trial”, 75(14), p. 75-894.
- De Backer Guy, Ettore Ambrosioni, Knut Borch-Johnsen, et al., (2003), “European guidelines on cardiovascular disease prevention in clinical practice; third joint task force of European and other societies on cardiovascular disease prevention in clinical practice (constituted by representatives of eight societies and by invited experts)”, 10(4), p. S1-S10.
- Detection National Cholesterol Education Program . Expert Panel on,Treatment of High Blood Cholesterol in Adults,(2002), “Third report of the National Cholesterol Education Program (NCEP) Expert Panel on detection, evaluation, and treatment of high blood cholesterol in adults (Adult Treatment Panel III)“. The Program.
- Duckworth William, Carlos Abraira, Thomas Moritz, et al., (2009), “Glucose control and vascular complications in veterans with type 2 diabetes”, 360(2), p. 129-360.
- Gerstein HC, ME Miller,RP Byingston, (2010), “Action to control cardiovascular risk in diabetes study gruop. Effects of intensive glucose lowering in type 2 diabetes”, p. 358-2545.
- Haffner Steven M, Seppo Lehto, Tapani Rönnemaa, et al., (1998), “Mortality from coronary heart disease in subjects with type 2 diabetes and in nondiabetic subjects with and without prior myocardial infarction”, 339(4), p. 339 -Hermanns Norbert, Beatrix Schumann, Bernhard Kulzer, et al., (2014), “The impact of continuous glucose monitoring on low interstitial glucose values and low blood glucose values assessed by point- of-care blood glucose meters: results of a crossover trial”, 8(3), p. 516.
- Hermanns Norbert, Beatrix Schumann, Bernhard Kulzer, et , (2014), “The impact of continuous glucose monitoring on low interstitial glucose values and low blood glucose values assessed by point- of-care blood glucose meters: results of a crossover trial”, 8(3), p. 516.
- Ismail-Beigi Faramarz, Timothy Craven, Mary Ann Banerji, et al., (2010), “Effect of intensive treatment of hyperglycaemia on microvascular outcomes in type 2 diabetes: an analysis of the ACCORD randomised trial”, 376(9739), p. 376-419.
- Kannel WILLIAM B,DANIEL L %J Circulation McGee, (1979), “Diabetes and cardiovascular risk factors: the Framingham study”, 59(1), p. 8 – 59.
- Lancet Emerging Risk Factors Collaboration %J The, (2010), “Diabetes mellitus, fasting blood glucose concentration, and risk of vascular disease: a collaborative meta-analysis of 102 prospective studies”, 375(9733), p. 2215-2222.
- Lind Marcus, William Polonsky, Irl B Hirsch, et al., (2017), “Continuous glucose monitoring vs conventional therapy for glycemic control in adults with type 1 diabetes treated with multiple daily insulin injections: the GOLD randomized clinical trial”, 317(4), p. 379.
- Nathan David M, Margaret Bayless, Patricia Cleary, et al., (2013), “Diabetes control and complications trial/epidemiology of diabetes interventions and complications study at 30 years: advances and contributions”, 62(12), p. 62-3976
- Nathan David M, Patricia Cleary, Backlund JY, et al., “Intensive diabetes treatment and cardiovascular disease in patients with type 1 diabetes”, N Engl J Med 2005. p. 353-2643.
- Ravipati Gautham, Wilbert S Aronow, Chul Ahn, et al., (2006), “Association of hemoglobin A1c level with the severity of coronary artery disease in patients with diabetes mellitus”, 97(7), p. 97-968.
- Reaven Peter D, Nicholas V Emanuele, Wyndy L Wiitala, et , (2019), “Intensive glucose control in patients with type 2 diabetes—15-year follow-up”, 380(23), p. 380-2215.
- Riddle Matthew C, Walter T Ambrosius, David J Brillon, et al., (2010), “Epidemiologic relationships between A1C and all-cause mortality during a median 3.4-year follow-up of glycemic treatment in the ACCORD trial”, 33(5), 983-990.
- Riddlesworth Tonya, David Price, Nathan Cohen, et al., (2017), “Hypoglycemic event frequency and the effect of continuous glucose monitoring in adults with type 1 diabetes using multiple daily insulin injections”, 8(4), p. 947
- Selvin Elizabeth, Spyridon Marinopoulos, Gail Berkenblit, et al., (2004), “Meta- analysis: glycosylated hemoglobin and cardiovascular disease in diabetes mellitus”, 141(6), p. 141-421.
- Stamler Jeremiah, Olga Vaccaro, James D Neaton, et , (1993), “Diabetes, other risk factors, and 12-yr cardiovascular mortality for men screened in the Multiple Risk Factor Intervention Trial”, 16(2), p. 16 – 434
- The National Heart Lung, and Blood Institute, (2008), Action to Control Cardiovascular Risk in Diabetes (ACCORD) Trial: Questions and Answers about the ACCORD Trial. 2008; Available from: http://www.nhlbi.nih.gov/health/prof/hear t/other/accord/
- van Beers Cornelis AJ, J Hans DeVries, Susanne J Kleijer, et al., (2016), “Continuous glucose monitoring for patients with type 1 diabetes and impaired awareness of hypoglycaemia (IN CONTROL): a randomised, open-label, crossover trial”, 4(11), p. 893.
- Zoungas Sophia, John Chalmers, Bruce Neal, et al., (2014), “Follow-up of blood- pressure lowering and glucose control in type 2 diabetes”, 371(15), p. 371-1392.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam