ẢNH HƯỞNG CỦA THIẾU VITAMIN D TRÊN SỨC KHỎE
VÀ MỘT SỐ BỆNH TẬT
Nguyễn Trọng Nghĩa1, Đào Thị Dừa1, Trần Thị Cẩm Tú1,
Lê Thị Diệu Phương1, Nguyễn Thị Nhạn2
1.BVTW Huế
2. Trường Đại học YDược Huế
SUMMARY
Effects of Vitamin D deficiency on Health and some diseases
Vitamin D deficiency are increasing at a global level, and they are associated with increased risk of various diseases. In Vietnam, the prevalence of Vitamin D deficiency ranged from 20% to 46%, up to 81.6% in the population in South Asia,69.5% in the US and 86.4% in European countries. Vitamin D is one of the essential nutrients to sustain the human health. As a member of the steroid hormone family, it has a classic role in regulating metabolism of calcium and a non-classic role in affecting cell proliferation and differentiation. With the finding of the vitamin D receptor in nearly every tissues and the more recent discovery of thousands of VDR binding sites throughout the genome controlling hundreds of genes, the interest in vitamin D and its impact on multiple biologic. Therefore, vitamin D has many effects include xenobiotic detoxification, oxidative stress reduction, neuroprotective functions, antimicrobial defense, immunoregulation, anti-inflammatory, anticancer actions, and cardiovascular benefits. Thus, Vitamin D deficiency is closely associated with common chronic diseases such as bone metabolic disorders, tumors, cardiovascular diseases, and diabetes.
TÓM TẮT
Thiếu hụt vitamin D đang gia tăng toàn cầu và liên quan đến tăng nguy cơ mắc một số bệnh khác nhau. Ở Việt Nam, tỷ lệ thiếu hụt vitamin D từ 20% đến 46%, lên đến 81,6% trong quần thể dân cư ở khu vực Nam Á, 69,5%, ở Mỹ và 86,4%, ở các nước châu Âu. Vittamin D là một dưỡng chất thiết yếu để duy trì sức khỏe con người, là một thành viên của gia đình hormon, nó có một vai trò điều hòa chuyển hóa calci, tham gia vào quá trình tăng sinh và biệt hóa tế bào. Với sự phát hiện của các thụ thể vitamin D trong gần như tất cả các mô và phát hiện gần đây của hàng nghìn thụ thể vitamin D gắn bộ gen kiểm soát hàng trăm gen khác nhau và tác động đối với nhiều quá trình sinh học. Do đó, vitamin D có nhiều tác dụng như giải độc hóa chất, giảm stress oxy hóa, chức năng bảo vệ thần kinh, tính kháng khuẩn, điều hòa miễn dịch, tác dụng chống viêm, chống ung thư và lợi ích tim mạch. Vì vậy, sự thiếu hụt vitamin D có liên quan chặt chẽ với các bệnh mạn tính phổ biến như rối loạn chuyển hóa xương, khối u, bệnh tim mạch và đái tháo đường.
Chịu trách nhiệm chính: Đào Thị Dừa
Ngày nhận bài: 01/4/2019
Ngày phản biện khoa học: 16/4/2019
Ngày duyệt bài: 30/4/2019
1.ĐẶT VẤN ĐỀ
Thiếu hụt vitamin D đang gia tăng toàn cầu và liên quan đến tăng nguy cơ mắc một số bệnh khác nhau. Ở Việt Nam, tỷ lệ thiếu hụt vitamin D của phụ nữ tại Hà Nội và Hải Dương là 48%. Nghiên cứu tình trạng vitamin D và hormon cận giáp của người dân ở thành phố Hồ Chí Minh, kết quả cho thấy tình trạng thiếu hụt vitamin D ở nam giới là 20%, ở nữ là 46%. Chowdury và cộng sự trong phân tích gộp nghiên cứu thuần tập quan sát và nghiên cứu can thiệp ngẫu nhiên cho thấy tỷ lệ thiếu hụt vitamin D là 69,5% ở Mỹ và 86,4% ở các nước châu Âu. Tỷ lệ thiếu hụt vitamin D lên đến 81,6% trong quần thể dân cư ở khu vực Nam Á.
Khảo sát kiểm tra sức khỏe và dinh dưỡng quốc gia Hàn Quốc (KNHANES) công bố tỷ lệ thiếu hụt vitamin D trong năm 2008 là 51,8%ở nam giới và 68,2% ở nữ giới nhưng đã tăng lên 75,2% và 82,5% tương ứng trong năm 2014. Kiểm tra quy mô lớn nhất về tình trạng vitamin D ở người Thái Lan đã báo cáo tỷ lệ thiếu vitamin D là 45,2%. Vittamin D là một trong những dưỡng chất thiết yếu để duy trì sức khỏe con người, là một thành viên của gia đình hormon, nó có một vai trò điều hòa chuyển hóa calci. Ngoài ra vitamin D còn tham gia vào quá trình tăng sinh và biệt hóa tế bào. Với sự phát hiện của các thụ thể vitamin D trong gần như tất cả các mô và phát hiện gần đây của hàng nghìn thụ thể vitamin D gắn bộ gen kiểm soát hàng trăm gen khác nhau và tác động đối với nhiều quá trình sinh học. Vì vậy, vitamin D có nhiều tác dụng như điều hòa chuyển hóa calci, giải độc hóa chất, giảm stress oxy hóa, chức năng bảo vệ thần kinh, tính kháng khuẩn, điều hòa miễn dịch, tác dụng chống viêm, chống ung thư và lợi ích tim mạch. Thiếu hụt vitamin D ảnh hưởng đến sự xuất hiện và phát triển của nhiều bệnh mạn tính [1], [6].
2. THIẾU VITAMIN D VÀ ẢNH HƯỞNG LÊN SỨC KHỎE VÀ BỆNH TẬT
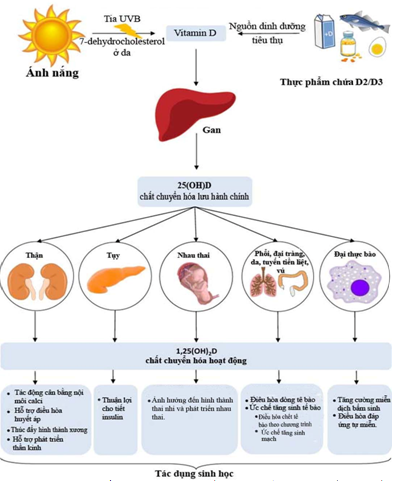
2.1. Nguyên nhân của thiếu vitamin D
Thiếu vitamin D có thể do ít tiếp xúc với ánh nắng, thiếu hấp thu từ chế độ ăn uống, hoặc những khiếm khuyết trong kích hoạt chuyển hóa của vitamin D. Hầu hết mọi người đều có sự biến động mạnh theo mùa đối với nồng độ 25-OH-D3 huyết tương. Nguyên nhân nguyên phát liên quan đến việc cung cấp vitamin D không đủ: ít tiếp xúc với ánh nắng mặt trời, tiêu thụ không đủ thực phẩm có chứa vitamin D.
Nguyên nhân thứ phát liên quan đến kém hấp thu, chuyển hóa hoặc gắn nhân tế bào của vitamin D: các bệnh về đường tiêu hóa (bệnh ruột non, cắt dạ dày, viêm tụy) làm kém hấp thu vitamin; bệnh gan (xơ gan mật, viêm gan) làm giảm hoạt động của 25-hydroxylase; bệnh thận làm giảm hoạt động của 1-hydroxylase (viêm thận, suy thận) hoặc gây mất 25-OH-D3 vào nước tiểu (hội chứng thận hư); điều trị thuốc (phenobarbital, diphenylhydantoin) gây ra sự dị hóa của cả 25-OH-D3 và 1,25-(OH)2-D3; suy tuyến cận giáp làm suy yếu khả năng đáp ứng với calci máu cao bằng cách tăng hoạt động của 1-hydroxylase; đột biến cyp27b1 dẫn đến mất hoạt tính 1-hydroxylase đối với 25-OH-D3 trong bệnh còi xương phụ thuộc vitamin D; đột biến VDR làm giảm sự phiên mã của gen điều hòa vitamin D trong bệnh còi xương típ 2 phụ thuộc vitamin D; kháng PTH dẫn đến bệnh giả suy giáp, giảm calci máu mà không được bù bằng cách tăng lưu giữ calci tại thận hoặc huy động từ xương, mặc dù tiết PTH bình thường; kháng vitamin D dẫn đến khiếm khuyết hấp thu tại ruột và tái hấp thu tại ống thận của phosphate, quá mẫn cảm với PTH và giảm quá trình 1-hydroxyl hóa 25-OH-D3 [5], [6], [4], [16].
2.2. Đánh giá tình trạng Vitamin D và định nghĩa thiếu Vitamin D
Chỉ số thông tin quan trọng nhất về tình trạng vitamin D là nồng độ 25-OH-D3 trong huyết thanh hoặc huyết tương, bình thường trong khoảng 10-40 ng/mL (25-125 nmol/l). Từ năm 2010, nhiều tổ chức và nhóm chuyên gia y tế quốc gia đã công bố các hướng dẫn để đánh giá, điều trị và phòng ngừa thiếu hụt vitamin D.
Các chuyên gia thiết lập các khuyến nghị một mức độ đủ để ngăn chặn kết cục bất lợi đối với hoạt động của xương và khoáng chất. Các định nghĩa chính hiện đang được đề xuất cho thiếu hụt hoặc không đủ vitamin D được tóm tắt như sau:
Bảng 2.1. Định nghĩa tình trạng vitamin D dựa trên nồng độ 25-OH-D (ng/ml).
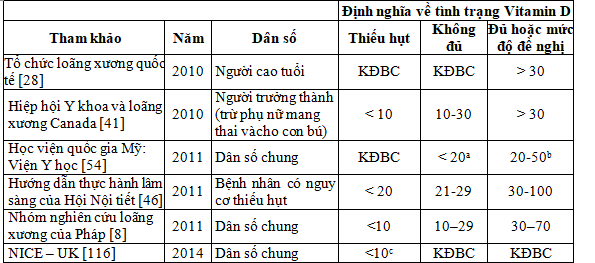 KĐBC: không được báo cáo
KĐBC: không được báo cáo
NICE – UK: Viện Y tế và Chăm sóc xuất sắc Vương Quốc Anh
a: không đầy đủ
b: mức đủ trong ít nhất 97,5% dân số của “những người khỏe mạnh bình thường”
c: tình trạng vitamin D thấp
Ngưỡng 10 ng/mL (25 nmol/L) cho 25-OH-D từ lâu đã được sử dụng để xác định các giá trị vitamin D thấp với các hiệu ứng lâm sàng, chẳng hạn như chứng nhuyễn xương. Định lượng 25-OH-D3 huyết tương còn bị ảnh hưởng bởi các yếu tố có liên quan đến sinh học và sự hấp thu vitamin D, bao gồm các đa hình của 7-dehydrocholesterol reductase, DBP và CYP2R1. Mang thai làm giảm nồng độ 25-OH-D3 huyết thanh. Một nghiên cứu ở Boston cho thấy 76% bà mẹ mới sinh và 81% trẻ sơ sinh của họ có nồng độ 25-OH-D3 huyết thanh dưới 20 ng/ml [4], [16].
2.3. Ảnh hưởng xương của thiếu hụt vitamin D
– Bệnh còi xương
Bệnh còi xương xuất hiện lần đầu từ 6 đến 24 tháng tuổi, nhưng có thể biểu hiện bất cứ lúc nào cho đến khi đóng tấm tăng trưởng của xương. Nó được đặc trưng bởi sự suy yếu khoáng hóa của xương phát triển kèm theo đau xương, đau nhức cơ bắp, và tetany do hạ calci máu [4], [5].
– Chứng nhuyễn xương
Chứng nhuyễn xương xảy ra ở trẻ lớn hơn và người lớn với đóng các tấm tăng trưởng của xương hình thành đã tạo ra vùng xương không bị ảnh hưởng bởi thiếu hụt vitamin D. Các dấu hiệu và triệu chứng của chứng nhuyễn xương khái quát hơn so với còi xương, gồm yếu cơ và đau xương, đặc biệt là ở cột sống, vai, xương sườn, hoặc xương chậu. Các tổn thương liên quan đến sự thất bại trong việc khoáng hóa ma trận xương mà tiếp tục được tổng hợp bởi tạo cốt bào. Do đó, tình trạng này đặc trưng bởi tăng tỷ lệ xương không khoáng hóa để khoáng hóa xương. Chụp X-quang cho thấy thấp bất thường mật độ xương và sự hiện diện của dày màng xương , đặc biệt là ở cột sống, xương đùi, và xương cánh tay. Bệnh nhân với chứng nhuyễn xương có nguy cơ gãy xương cao hơn, đặc biệt là xương cổ tay và xương chậu, thường do ngã. Bệnh nhân với chứng nhuyễn xương thường kèm theo bệnh cơ chủ yếu là bệnh sợi cơ típ 2 (để tránh ngã) giống như mất cơ bắp do lão hóa, có liên quan đến việc giảm VDR ở cơ [4], [5].
– Loãng xương
Đôi khi bị nhầm lẫn với nhuyễn xương, loãng xương là một bệnh rất khác nhau, được đặc trưng bởi giảm khối lượng xương với duy trì biểu hiện mô học bình thường. Nguyên nhân của nó (mất xương xốp với duy trì cấu trúc xương) chưa được hiểu đầy đủ. Nó là một bệnh đa yếu tố liên quan với lão hóa và suy giảm chuyển hóa vitamin D và / hoặc tác dụng liên quan đến nồng độ estrogen thấp hoặc giảm. Đây là bệnh xương phổ biến nhất ở phụ nữ sau thời kỳ mãn kinh và cũng xảy ra ở nam giới lớn tuổi hay ở người điều trị liệu pháp steroid mãn tính. Ở phụ nữ, mất xương thường bắt đầu sau 30 đến 40 tuổi và tăng tốc sau thời kỳ mãn kinh. Ở nam giới, mất xương bắt đầu sau 40 tuổi. Các xương cho thấy tỷ lệ gãy cao, đặc biệt là xương đốt sống, hông, cổ tay và đầu trên xương đùi. Loãng xương có hai loại: Loãng xương típ 1: đặc trưng bởi gãy xương cổ tay và cột sống, xảy ra chủ yếu ở phụ nữ trong độ tuổi 50–65 và có thể liên quan đến giảm lượng xương được calci hóa tại vị trí gãy xương sau mãn kinh. Loãng xương típ 2: đặc trưng bởi gãy cổ xương đùi, đầu trên xương cánh tay và xương chậu, nơi mất xương xốp và xương đặc. Xảy ra chủ yếu ở người trên 70 tuổi. [4], [5].
Ở phụ nữ, loãng xương được đặc trưng do mất xương nhanh (0,5–1,5% mỗi năm) trong 5–7 năm đầu sau mãn kinh. Sự mỏng xương được quan sát thấy trong loãng xương xuất hiện không chỉ do giảm khối lượng xương mà còn liên quan đến những thay đổi trong điều hòa hai quá trình tái tạo xương gồm sự tái hấp thu xương và hình thành xương. Ở đối tượng loãng xương cho thấy thấp bất thường mức 1,25-(OH)2-D3 lưu hành và suy giảm estrogen có thể làm giảm quá trình 1-hydroxyl ở thận, tức là, bệnh có thể liên quan đến thiếu hụt hormon cảm ứng kép. Nghiên cứu sử dụng các loại vitamin D khác nhau trong điều trị bệnh nhân loãng xương có kết quả không nhất quán. Kết quả nghiên cứu của Nurses’ Health Study (NHS) cho thấy hấp thu vitamin D đủ (12,5 μg/ngày) có nguy cơ thấp hơn 37% gãy xương hông do loãng xương [4], [5].
– Ảnh hưởng ngoài xương của thiếu vitamin D
– Béo phì
Thiếu hụt vitamin D đã được tìm thấy là một yếu tố dự báo độc lập có liên quan đáng kể với thừa cân/béo phì. Sự tương tác giữa calci và vitamin D cho thấy sự mất cân bằng trong hệ thống nội tiết làm tăng PTH và béo phì. Trọng lượng cơ thể có thể liên quan đến tình trạng vitamin D vì vitamin D là một chất tan trong chất béo được lưu trữ dễ dàng trong lớp mỡ dưới da, nó có thể được cô lập trong mô mỡ ở người béo phì.
Trong khi trọng lượng cơ thể và tình trạng vitamin D có mối tương quan chặt chẽ với nhau, béo phì có thể là tác động của vitamin D huyết tương thấp. Báo cáo của Khảo sát kiểm tra sức khỏe và dinh dưỡng quốc gia Hàn Quốc (KNHANES) thì trọng lượng cơ thể là yếu tố quyết định nồng độ 25-OH-D huyết thanh ở nam và nữ từ 50 tuổi trở lên, ngược lại, mỡ cơ thể cao hơn đối với bất kỳ trọng lượng cơ thể nào là một chỉ điểm quan trọng về nồng độ 25-OH-D huyết thanh thấp hơn ở nam giới. Phát hiện này cho thấy khối lượng mỡ cơ thể là một yếu tố quyết định đáng kể nồng độ 25-OH-D huyết thanh, độc lập với trọng lượng cơ thể. Trong một đánh giá có hệ thống và phân tích hồi quy tổng hợp của Pannu và cộng sự cho thấy giảm khối lượng cơ thể và phần trăm khối lượng chất béo làm tăng tình trạng vitamin D ở các đối tượng béo phì, độ dốc của các đường hồi quy tương ứng cho thấy sự gia tăng 25-OH-D nhỏ hơn so với dự kiến từ việc huy động trực tiếp từ kho dự trữ vào lưu hành. Do đó, việc cô lập 25-OH-D và chuyển đổi của nó thành các chất chuyển hóa không hoạt động cũng sẽ đóng một vai trò. Các nghiên cứu trong tương lai có thể liên quan đến những thay đổi trong khoang mỡ cơ thể đối với việc điều hòa enzyme của 25-OH-D để đáp ứng với giảm cân [2], [4].
– Đái tháo đường típ 2
Tích lũy các chứng cứ hỗ trợ rằng vitamin D có vai trò tiềm năng trong việc kiểm soát đái tháo đường típ 2. Một nghiên cứu gần đây cho thấy thiếu hụt vitamin D có thể có tác dụng tiêu cực đối với dung nạp glucose, khả năng tiết insulin và đái tháo đường típ 2, hoặc trực tiếp qua hoạt hóa thụ thể vitamin D hoặc gián tiếp thông qua hormone điều hòa calci máu và cũng như thông qua tình trạng viêm. Vì cả 1-α-hydroxylase và VDR đều có trong tế bào tụy nên vitamin D có vai trò quan trọng trong quá trình tổng hợp và giải phóng insulin. Hơn nữa, vitamin D có ảnh hưởng đến độ nhạy cảm với insulin bằng cách kiểm soát luồng calci qua màng tế bào ở cả tế bào β và mô mục tiêu insulin ngoại biên. Ngoài ra, bổ sung vitamin D được công nhận là một liệu pháp hứa hẹn và không tốn kém, có thể làm giảm nguy cơ đái tháo đường típ 2 và cải thiện các thông số đường huyết ở bệnh nhân đái tháo đường típ 2. Do đó, có vẻ như những tác động tích cực của vitamin D tương quan với tác dụng của nó đối với độ nhạy và sự tiết insulin cũng như về tình trạng viêm [3], [13].
– Rối loạn chức năng miễn dịch
Các nghiên cứu lâm sàng đã chỉ ra rằng việc dùng bằng đường uống và bôi tại chỗ hoặc 1,25-(OH)2-D3 hoặc tương tự tổng hợp 1α, 25-(OH)2-D3 có thể có hiệu quả trong việc kiểm soát bệnh vẩy nến, bệnh đáp ứng tăng sinh qua trung gian Th1, trong đó cathelicidin chuyển đổi các tự-ADN và ARN thành các kích thích tự miễn dịch. Điều trị vitamin D cũng đã được tìm thấy để làm giảm sự thải ghép của tim, thận, gan, tuyến tụy, ruột non và da ở động vật với liều cao, không tăng calci máu trong cả sự có mặt và vắng mặt của thuốc ức chế miễn dịch cyclosporin A. Các hiệu ứng liên quan đến sự ức chế của các tế bào trình diện kháng thể (các tế bào đuôi gai và tế bào T đóng vai trò quan trọng trong việc loại trừ ghép miễn dịch) và tăng cường số lượng tế bào ức chế T (CD4+, CD25+) [4], [7].
Hen phế quản
Một số nghiên cứu (nhưng không phải tất cả) đã cho thấy nồng độ 25-OH-D3 thấp có liên quan đến tăng nguy cơ hen phế quản. Nghiên cứu Gupta và cộng sự cho thấy nồng độ vitamin D huyết thanh thấp trong số những trẻ em mắc hen phế quản kháng steroid với chức năng phổi giảm, gia tăng sử dụng corticosteroid và các đợt cấp hen phế quản, có thể vì lượng vitamin D thấp làm tăng co thắt cơ trơn đường thở và giảm chức năng phổi.
Một nghiên cứu cắt ngang tiến hành trên 560 trẻ em từ 6 đến 14 tuổi bị hen phế quản ở Puerto Rico báo cáo rằng trẻ em bị suy giảm vitamin D có nguy cơ mắc hen phế quản cao hơn 2,6 lần (OR: 2,6; KTC 95%: 1,5-4,9). Một nghiên cứu gần đây được tiến hành trên 70 bệnh nhân hen phế quản trưởng thành của Shahin và cộng sự kết luận rằng nồng độ vitamin D huyết thanh giảm đáng kể ở những bệnh nhân hen phế quản (19,88 ± 9,6 ng / ml) so với nhóm chứng (33,5 ± 6,1 ng / ml) [7], [14].
Viêm khớp dạng thấp
Một nghiên cứu quan sát cho thấy mối liên quan nghịch của lượng vitamin D hấp thu, đặc biệt từ bổ sung, và nguy cơ phát triển RA. Thiếu vitamin D phổ biến hơn ở bệnh nhân RA và có thể là một trong những nguyên nhân dẫn đến sự tiến triển hoặc xấu đi của bệnh [9], [10].
Bệnh đa xơ cứng
Bệnh được đặc trưng bởi các cuộc tấn công miễn dịch trên bao myelin của dây thần kinh, phổ biến ở vĩ độ phía bắc hơn ở vùng nhiệt đới, có tương quan nghịch với số giờ phơi nắng hàng năm hoặc ánh sáng mặt trời vào mùa đông. Bệnh nhân MS có xu hướng có nồng độ 25-OH-D3 huyết tương thấp hơn so với nhóm chứng. Bằng chứng mạnh nhất về vấn đề này xuất phát từ một nghiên cứu kiểm soát trường hợp tương đối lớn trong số hơn 7 triệu quân nhân Mỹ mà họ lấy mẫu huyết thanh trước khi xuất hiện các triệu chứng MS.
Nghiên cứu này kết luận rằng, trong số người da trắng có 41% giảm nguy cơ MS ở đối tượng tăng hơn 50 nmol/L 25-hydroxyvitamin D huyết tương, hiệu quả mạnh hơn đối với các mẫu được lấy trước 20 tuổi. Thiếu hụt vitamin D là một yếu tố nguy cơ có thể thay đổi được đối với MS. Do đó, người có nguy cơ mắc bệnh MS nên được sàng lọc thiếu hụt vitamin D [4].
Bệnh viêm ruột
Người bệnh Crohn hoặc viêm loét đại tràng được phát hiện nồng độ 25-OH-D3 trong huyết tương thấp hơn so với nhóm chứng không mắc bệnh. Alex Ulitsky và cộng sự đã báo cáo trong một nghiên cứu thuần tập ở bệnh nhân IBD có 49,8% bệnh nhân có nồng độ 25-OH-D dưới 50 nmol/L với 10,9% dưới 25 nmol/L, thiếu hụt Vitamin D ở bệnh nhân viêm ruột có liên quan đến tiến triễn của bệnh và chất lượng cuộc sống [110]. Nghiên cứu thuần tập ở bệnh nhân IBD ở London, Sukhdev Chatu và cộng sự có đến 68% bệnh nhân IBD bị thiếu hụt vitamin D (<50 nmol / L) [4]
Đái tháo đường típ 1
Vitamin D có thể đóng vai trò trong việc giảm nguy cơ phát triển đái tháo đường típ 1, hậu quả từ sự phá hủy phụ thuộc tế bào T của các tế bào tụy sản xuất insulin bởi các cytokine và các gốc tự do từ thâm nhiễm viêm. Giả thuyết này dựa trên những phát hiện rằng 1,25-(OH)2-D3 ức chế sự sản xuất IL-12, do đó ức chế hoạt động của tế bào Th1 phụ thuộc IL-12 trong kích hoạt độc tế bào lympho CD8+ và đại thực bào. Tỷ lệ mắc đái tháo đường típ 1 có liên quan thuận với vĩ độ và liên quan nghịch với giờ phơi nắng. Liều cao 1,25-(OH)2-D3 đã được chứng minh làm giảm glucose máu ở chuột mắc đái tháo đường không béo phì.
Một nghiên cứu đoàn hệ tương lai cho thấy liều D3 50μg (2 IU)/ngày làm giảm nguy cơ đái tháo đường típ 1, không có lợi ích khi sử dụng liều thấp hơn (<10μg [0.4 IU]/ngày). Kết quả nghiên cứu kiểm soát trường hợp đa trung tâm và nghiên cứu thuần tập cho thấy bổ sung vitamin D trong giai đoạn vị thành niên giúp giảm phát triển thành đái tháo đường típ 1 trong cuộc sống sau này [11], [15].
Viêm da dị ứng
Nồng độ 25-OH-D3 huyết tương thấp có liên quan với tăng nhạy cảm đối với các chất gây dị ứng trong thức ăn phổ biến (đặc biệt là sữa và lúa mì) ở trẻ sơ sinh mắc viêm da dị ứng [4].
– Ung thư
Ung thư đại trực tràng: Một phân tích tổng hợp đã cho thấy giảm đáng kể nguy cơ ung thư đại trực tràng liên quan đến nồng độ 25-0H-D3 huyết thanh lớn hơn 20 ng/ml, hoặc hấp thu ít nhất 1000-2000 IU/ngày. Các nghiên cứu in vitro đã chứng minh rằng 1,25-(OH)2-D3 có thể làm giảm sự phát triển của việc phân chia nhanh chóng của các tế bào khối u đại tràng và đảo ngược tế bào đại tràng từ ác tính sang kiểu hình bình thường.
Những hiệu quả này phụ thuộc vào sự hoạt hóa của VDR, nó ức chế tín hiệu thông qua B-catenin (một trung gian của con đường Wnt) và gây ra quá trình chết tế bào. Sự biểu hiện VDR dường như giảm trong quá trình tiến triển của ung thư đại tràng, điều này liên quan với sự tăng điều hòa của gen ức chế phiên mã, nó liên quan với các vùng gene khởi động VDR, và thay đổi đối với sự dị hóa của cả hai 25-OH-D3 và 1,25-(OH)2-D3.
Những tác dụng này dường như liên quan đến sự ức chế viêm bởi hệ thống vitamin D. Bổ sung cho chuột với D3 làm giảm sự phát triển của các khối u đại tràng gây ra bởi kích thích viêm đến 50%.
Sự biểu hiện VDR cao có liên quan với một tiên lượng thuận lợi hơn cho bệnh nhân ung thư đại trực tràng. VDR cũng có thể liên quan với acid mật thứ cấp, acid ithocholic, một chất gây ung thư ruột mạnh. Các dạng đa hình thái của chuỗi đơn nucleotide trong gen VDR có liên quan đến sự khác biệt về nguy cơ ung thư đại tràng.
Các chất mang Cdx-2 AA của FokI TT cho thấy nguy cơ bị ung thư đại trực tràng gấp đôi so với các kiểu gen khác. Người có haplotype Cdx-2-FokI A-T, FokI TaqI T-G hoặc Cdx-2-Fokl-Taql A-T-G cho thấy nguy cơ ung thư đại tràng gấp 2-3 lần so với các haplotype khác [4] .
Ung thư vú: Các nghiên cứu cho thấy nồng độ 1,25-(OH)2-D3 huyết thanh thấp có liên quan đến tăng nguy cơ ung thư vú. Hầu hết các tế bào ung thư vú biểu hiện VDR và bị giảm tăng sinh bởi nồng độ sinh lý 25-OH-D3 hoặc 1,25-(OH)2-D3.
Một phân tích tổng hợp cho thấy nguy cơ ung thư vú là ít hơn đối với người có kiểu gen VDR Fokl FF so với kiểu gen ff. Một số nghiên cứu cho thấy tỷ lệ mắc bệnh ung thư vú và tỷ lệ tử vong có tương quan nghịch với nồng độ 25-OH-D3 trong huyết thanh. Người ta ước tính rằng, ở Mỹ và Canada, việc tăng quanh năm mức 25-OH-D3 huyết thanh lên 40-60 ng/ml (100-150 nmol) sẽ ngăn chặn được 58.000 trường hợp ung thư vú mới mỗi năm và giảm tỷ lệ tử vong do ung thư vú xuống còn một nửa [4].
Ung thư tuyến tiền liệt: Các chất chuyển hóa Vitamin D thúc đẩy sự biệt hóa và ức chế sự gia tăng, xâm lấn và di căn trong các tế bào tuyến tiền liệt. Những hiệu ứng này được cho là do kích hoạt VDR. Biểu hiện VDR cao có liên quan đến giảm nguy cơ khởi đầu và tiến triển của ung thư tuyến tiền liệt ở nam giới trẻ tuổi.
Các nghiên cứu với tế bào tuyến tiền liệt ở chuột và người cho thấy 1,25-(OH)2-D3 hoạt động thông qua hiệu ứng hiệp đồng VDR với tín hiệu androgen để điều hòa tăng biểu hiện của khoảng 250 gen không được điều chỉnh bởi một trong hai yếu tố. Một phân tích tổng hợp cho thấy nguy cơ ung thư tuyến tiền liệt là ít hơn ở người mang alen của VDR Bsm1 B so với không có alen này.
Một số nghiên cứu cho thấy tỷ lệ mắc phì đại tuyến tiền liệt lành tính, ung thư tuyến tiền liệt và tử vong có tương quan nghịch với mức 25-OH-D3 huyết thanh. Một thử nghiệm mở ở Nam Carolina cho thấy bổ sung hàng ngày với 4000 IU D3 trong một năm làm giảm thang điểm Gleason của một nửa số nam giới đã được chẩn đoán bệnh giai đoạn sớm, ung thư tuyến tiền liệt có nguy cơ thấp [4].
Ung thư da: Chức năng vitamin D trong việc duy trì sự tăng sinh một tế bào biểu bì tạo ra keratin bằng cách ức chế tín hiệu β-catenin và tăng điều hòa bảo vệ da khỏi tổn thương DNA do tia cực tím gây ra, ức chế stress hoạt hóa kinases và ngăn chặn sản xuất nitric oxide.
Các hiệu ứng này phụ thuộc vào VDR, như làm giảm VDR trong chuột dẫn đến sự gia tăng độ nhạy của các tế bào da hình thành khối u gây ra do hóa chất hoặc bởi ánh sáng tia cực tím.
Một số các nghiên cứu dịch tễ học đã tìm thấy mối tương quan nghịch của nồng độ 25-OH-D3 và nguy cơ gây ung thư da [4].
Các ung thư khác: Vitamin D có vai trò trong việc bảo vệ chống lại bệnh bạch cầu được đề xuất bởi phát hiện rằng có thể điều trị 1,25-(OH)2-D3 ngăn chặn sự phân chia tế bào và tạo ra sự khác biệt trong các tế bào bạch cầu ở người.
Hiệu ứng này liên quan đến việc điều hòa tăng biểu hiện của protooncogenec-myc (một gen bình thường, khi bị thay đổi bởi đột biến, trở thành một chất gây ung thư). Các nghiên cứu trường hợp kiểm soát cung cấp bằng chứng rõ ràng về mối liên quan của tình trạng vitamin D và nguy cơ u lympho không Hodgkin.
Một phân tích tổng hợp cho thấy người mang kiểu gen VDR Fok1 TT có nguy cơ thấp bị ung thư da hơn các kiểu gen khác. Theo WHI (Women’s Health Initiative), lượng vitamin D hấp thu có liên quan nghịch với nguy cơ ung thư phổi ở người không hút thuốc, phụ nữ tiền mãn kinh.
Bằng chứng không nhất quán về vai trò bảo vệ vitamin D trong ung thư buồng trứng. Các nghiên cứu dài hạn, nghiên cứu trường hợp kiểm soát ở bệnh nhân trước khi chẩn đoán ung thư buồng trứng với nồng độ 25-OH-D huyết thanh cao hơn thì có tiên lượng sống cao so với bệnh nhân có tình trạng vitamin D thấp hơn [4], [16].
– Thiếu hụt vitamin D ở người suy thận
Tình trạng 25-OH-D3 lưu hành thấp được quan sát thấy thường xuyên ở người bị bệnh thận mạn tính và hội chứng thận hư với chức năng thận bình thường. Một số nghiên cứu cho thấy điều trị bằng các chất tương tự vitamin D làm giảm protein niệu ở người bị bệnh thận mạn tính.
Bệnh thận mạn tính có thể dẫn đến bệnh lý xương, loạn dưỡng xương do thận, một biến chứng thường gặp ở người bệnh thận mạn, mà sự nghiêm trọng có liên quan đến mức độ suy thận.
Tình trạng này phổ biến ở trẻ em hơn so với người lớn, có lẽ do nhu cầu ngày càng tăng của xương trẻ em đối với hoạt tính sinh học của vitamin D, cùng với phosphate và tình trạng PTH lưu hành cũng liên quan đến bệnh. Phân tích tổng hợp 16 thử nghiệm lâm sàng đã kết luận rằng phương pháp điều trị như vậy có hiệu quả trong việc tăng Ca2+ và giảm PTH huyết thanh nhưng không hiệu quả trong việc giảm thời gian sống hay lọc thận [4].
TÀI LIỆU THAM KHẢO
- Allam RR, Pant R, Uthappa CK, Dinaker M, Oruganti G, et al (2018), ‘‘Prevalence of Vitamin D Deficiency, Metabolic Syndrome and Association Between the Two in a South Asian Population’’, J Nutr Disorders Ther, vol. 8, no. 2, pp. 229.
- Bikle DD (2014), ‘‘Vitamin D Metabolism, Mechanism of Action, and Clinical Applications’’, Chemistry and Biology, vol. 21, no. 3, pp. 319-329.
- Chagas CE, Borges MC, Martini LA, Rogero MM (2012), ‘‘Focus on vitamin D, inflammation and type 2 diabetes’’, Nutrients, vol. 4, no. 1, pp. 52-67.
- Combs Gerald F, McClung James P (2017), The Vitamins: Fundamental Aspects in Nutrition and Health, Fifth Edition, Elsevier Inc, 7, pp. 161-206.
- Gallagher JC, Sai AJ (2010), ‘‘Vitamin D insufficiency, deficiency, and bone health’’, J Clin Endocrinol Metab, vol. 95, pp. 2630-2633.
- Ho-Pham L T, Nguyen N D, Lai T Q et al (2010), ‘‘Vitamin D status and parathyroid hormone in a urban population in Vietnam’’, Osteoporosis International, vol 22, no. 1, pp. 241-248.
- Kerley CP, Elnazir B, Faul J, Cormican L (2015), ‘‘Vitamin D as an adjunctive therapy in asthma. Part 2: A review of human studies’’, Pulm Pharmacol Ther, vol. 32, pp. 75-92.
- Lee JM, Smith JR, Philipp BL et al (2007), ‘‘ Vitamin D deficiency in a healthy group of mothers and newborn infants’’, Clin Pediatr, vol. 46, no.1, pp. 42-44.
- Meena N, Singh Chawla SP, Garg R, Batta A, Kaur S (2018), ‘‘Vitamin D in rheumatoid arthritis’’, J Nat Sci Biol Med, vol. 9, no. 1, pp. 54-58.
- Merlino LA, Curtis J, Mikuls TR, Cerhan JR, Criswell LA, Saag KG (2004), ‘‘Vitamin D intake is inversely associated with rheumatoid arthritis: Results from the Iowa Women’s Health Study’’, Arthritis Rheum, vol. 50, no. 1, pp. 72-77.
- Mitri J, Dawson-Hughes B, Hu FB, Pittas AG (2011), ‘‘Effects of vitamin D and calcium supplementation on pancreatic β cell function, insulin sensitivity, and glycemia in adults at high risk of diabetes: the Calcium and Vitamin D for Diabetes Mellitus (CaDDM) randomized controlled trial’’, Am J Clin Nutr, vol. 94, no. 2, pp. 486-494.
- Raimondi S, Johansson H, Maisonneuve P et al (2009), ‘‘Review and meta-analysis on vitamin D receptor polymorphisms and cancer risk’’, Carcinogenesis, vol. 30, no. 7, pp. 1170-1180..
- Schöttker B, Herder C, Rothenbacher D, Perna L, Müller H, Brenner H (2013), ‘‘Serum 25-hydroxyvitamin D Levels and Incident Diabetes Mellitus Type 2: A Competing Risk Analyssis in a Large Population-Based Cohort of Older Adults’’, European Journal Epidemiology, vol. 28 no. 3, pp. 267-275.
- Shahin Mohamed Yousry A et al (2017), ‘‘Study of serum vitamin D level in adult patients with bronchial asthma’’, Egyptian Journal of Chest Diseases and Tuberculosis, vol. 66, pp. 5-9.
- Wolden-Kirk H, Overbergh L, Christesen HT, Brusgaard K, Mathieu C (2011), ‘‘Vitamin D and diabetes: its importance for beta cell and immune function’’, Mol Cell Endocrinol, vol. 347, no. 1-2, pp. 106-120.
- Zittermann A, Iodice S, Pilz S et al (2012), ‘‘Vitamin D deficiency and mortality risk in the general population: a meta-analysis of prospective cohort studies’’, Am J Clin Nutr, vol. 95, no. 1, pp. 91-100.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

