CA LÂM SÀNG: NHẬN MỘT TRƯỜNG HỢP LYMPHOMA KHÔNG – HODGKIN TUYẾN GIÁP NGUYÊN PHÁT
Nguyễn Văn Mão1, Nguyễn Hải Thủy1, Trần Quốc Tuấn2, Nguyễn Phương2
1Trường Đại học Y Dược Huế
2Bệnh viện Đa khoa tỉnh Quảng Trị
DOI: 10.47122/vjde.2021.47.7
TÓM TẮT
U tuyến giáp có nhiều loại trong đó có 2 loại chính là u tuyến lành tính và ung thư tuyến giáp. Trong ung thư tuyến giáp thì ung thư nguồn gốc từ biểu mô tuyến giáp chiếm ưu thế, đặc biệt là típ nhú chiếm khoảng 75% ung thư tuyến giáp nói chung. Mặc dù hiếm gặp nhưng các loại ung thư không phải biểu mô tuyến giáp nguyên phát cũng cần lưu ý như: ung thư liên kết (mạch máu, xơ…), cũng như u lymphô ác tính (ULAT). ULAT thường gặp ở hạch, tuy nhiên vẫn có tỉ lệ đáng kể nguyên phát ở ngoài hạch, trong đó đáng chú ý ở niêm mạc ống tiêu hóa như dạ dày, ruột non, ở da và các cơ quan khác. Ở tuyến giáp ULAT có thể nguyên phát hoặc thứ phát với bệnh lý của hạch hoặc cơ quan khác sau đó tiến triển lan đến tuyến giáp. Với ULAT nguyên phát tuyến giáp thì rất hiếm gặp, theo y văn chiếm tỉ lệ 2-5% ung thư tuyến giáp. Theo các báo cáo trên thế giới thì ULAT nguyên phát tuyến giáp chiếm 1-2,5% ULAT chung. Ở Việt Nam, chưa thấy có báo cáo nào cụ thể. Chúng tôi trình bày một trường hợp bệnh nhân nữ, 71 tuổi, vào viện với lý do bướu giáp lớn ở cổ to nhanh. Sau khi thăm khám, bệnh nhân được siêu âm và chụp cắt lớp vi tính, kết quả cho thấy bướu giáp to lan tỏa 2 thùy, cấu trúc không đồng nhất kèm tăng tưới máu, chèn ép khí quản, không thấy hạch cổ. Tế bào học với hình ảnh giàu lympho ưu thế kích thước nhỏ. Bệnh nhân được mổ và làm mô bệnh học. Kết quả mô bệnh học phù hợp lymphoma không – Hogkin (WF1) và tiến hành làm Hóa mô miễn dịch, kết quả chẩn đoán Lymphoma không – Hogkin tế bào B tuyến giáp nguyên phát. Như vậy, mặc dù rất hiếm gặp nhưng với các bệnh nhân bướu giáp to nhanh, lan tỏa, giàu lymphô cần lưu ý đến lymphoma nguyên phát tuyến giáp.
Từ khóa: u tuyến giáp, ung thư tuyến giáp nguyên phát, thứ phát, u lymphô ác tính, u lymphô ác tính không Hogkin, hóa mô miễn dịch.
ABSTRACT
A case report of primary thyroid non-hodgkin lymphoma
Nguyen Van Mao1, Nguyen Hai Thuy1, Tran Quoc Tuan2, Nguyen Phuong2
1Hue university of Medicine and Pharmacy
2Quang Tri general hospital
Thyroid gland tumours with various types were basically divided into benign and malignant ones. Comparing with thyroid carcinoma (epithelial cancer) in which the papillary carcinoma accounting for over 75% of all types of thyroid cancer, the non – epithelial cancer is rare. Among these, lymphoma could be met. Lymphomas were frequently from lymph node but a considerable proportion of them originated from the other organs such as MALT, skin… and thyroid gland. The lymphomas of thyroid gland could be primary or secondary of the advanced lymphomas of the other organs spreading to thyroid gland. In the world, thyroid lymphoma was very rare, accounting for 2 – 5% of thyroid cancer and 1 – 2.5% of all lymphomas in the body. There was no data noticed in Vietnam. We presented a female patient, age of 71 years, came to hospital due to the goiter enlarging rapidly. After clinical exams, the patient was checked by ultrsounld and CT Scans. The images shown that the lesion was spreading throught out 2 lobes, heterogenous and increasing perfusion without neck lymph node discovered. FNA was rich in small lymphocyte with litle atypical feature. The patient was treated by radical operation.
Histopathology was diagnosed as lymphoma non – Hodgkin and after IHC staining, the result was small cell lymphoma non – Hodgkin, B cell (SLL). Although it is very rare, we should think of a case of primary thyroid lymphoma with the quick enlargement of a goiter, spreading lesion of two lobes and rich in lymphocyte.
Keywords: thyroid gland tumour, primary thyroid cancer, secondary thyroid cancer, lymphoma, lymphoma non – Hodgkin, Immunohistochemistry (IHC).
Chịu trách nhiệm chính: Nguyễn Văn Mão
Ngày nhận bài: 09/01/2021
Ngày phản biện khoa học: 09/02/2021
Ngày duyệt bài: 01/04/2021
Email: [email protected]
Điện thoại: 0914145432
1. ĐẶT VẤN ĐỀ
Ung thư tuyến giáp chủ yếu nguồn gốc từ biểu mô, trong đó ung thư típ nhú chiếm ưu thế, khoảng 75%. Đối với ung thư không phải từ biểu mô ít gặp, đặc biệt u lympho ác tính (ULAT) rất hiếm, chỉ chiếm 2-5% ung thư tuyến giáp và 1-1,5% ULAT chung [1], [6], [12]. Chúng thường xuất phát từ một số bệnh mang tính chất tự miễn có trước như bệnh Hashimoto hoặc không [10], [12].
Cũng cần phân biệt ULAT nguyên phát của tuyến giáp, tức là ULAT khi phát hiện chỉ có tổn thương ở tuyến giáp mà chưa có ở hạch hoặc các cơ quan khác, sau đó bệnh diễn tiến có thể lan sang các vị trí khác và ULAT tuyến giáp thứ phát do bệnh ULAT ở hạch hoặc cơ quan khác lan tràn đến tuyến giáp.
2. CA BỆNH
Chúng tôi gặp một trường hợp bệnh nhân nữ, Bùi Thị T. , 71 tuổi, Mã bệnh án: MR000602407, mã bệnh nhân: BN000145010
vào viện ngày 5/11/2020 với lý do phát hiện thấy bướu cổ lớn.
Vào viện ghi nhận: bệnh nhân tỉnh táo, thể trạng bình thường, mạch nhiệt huyết áp trong giới hạn bình thường, tuyến giáp lớp lan tỏa, tiền sử bệnh nhân không có gì đặc biệt, ngoài ra không phát hiện bất thường gì khác.
3. CÁC XÉT NGHIỆM BỔ SUNG
Bệnh nhân được siêu âm với kết quả: Thùy phải kích thước 43x35x88mm, V#69ml, thùy trái kích thước 44x40x83mm, V#76ml, eo giáp dày 27mm, giảm âm kém đồng nhất, tăng sinh mạch vừa; tuyến nước bọt mang tai, dưới hàm 2 bên kích thước bình thường, cấu trúc đồng nhất; không thấy hạch cổ 2 bên, kết luận: Bệnh lý chủ mô tuyến giáp lan tỏa 2 thùy/ Thể tích tuyến giáp lớn. Bệnh nhân được chỉ định làm thêm chụp cắt lớp vi tính, cắt lát rời axial 5/5mm qua vùng cổ song song với vòm khấu cái không tiêm thuốc cản quang tỉnh mạch, kết quả:
Tuyến giáp: Thùy (P): kích thước 40x41x78mm (V#63,9ml), cấu trúc không đồng nhất, không thấy hình ảnh vôi hóa; Thùy (T): kích thước 45x47x70mm (V# 74ml), cấu trúc không đồng nhất, không thấy hình ảnh vôi hóa; Eo giáp kích thước lớn, đồng nhất; Chèn ép khí quản đoạn 1/3 trên.
Cơ vùng cổ: chưa thấy bất thường. Hạch cổ: chưa phát hiện thấy.
Kết luận: Bệnh lý tuyến giáp lan tỏa 2 bên. Xét nghiệm sinh hóa máu kết quả:
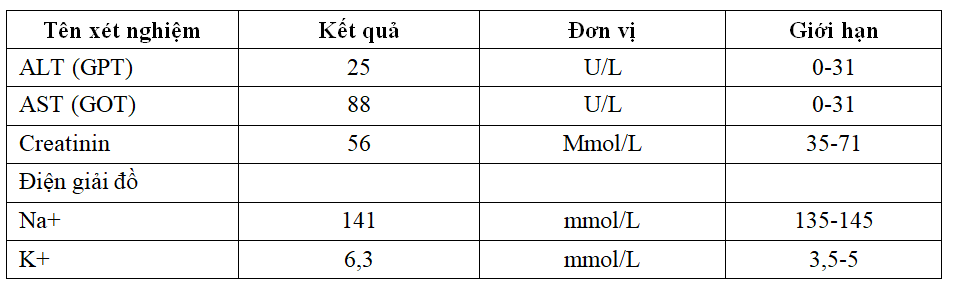
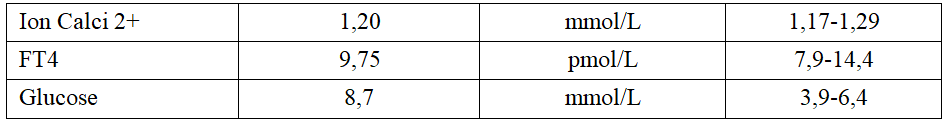
Bảng 1. Các kết quả xét nghiệm sinh hóa máu
Làm xét nghiệm tế bào học với kết quả: hướng đến viêm tuyến giáp giàu lymphô. Bệnh nhân được phẫu thuật ngày 13/11/2020, cắt tuyến giáp toàn bộ bằng dao siêu âm, bảo tồn thần kinh quặt ngược và các tuyến cận giáp (trong quá trình phẫu thuật, phẫu thuật viên ghi nhận bướu giáp đa nhân hai thùy dạng đặc, bờ rõ, cứng chắc, di động kém, không thể bảo tồn nhu mô giáp, nhu mô giáp mũn nát, dễ chảy máu, bướu chiếm hết nhu mô giáp, không thể bảo tồn, trong quá trình cắt khó khăn vì bướu quá lớn, dễ chảy máu do mạch máu tăng sinh nhiều).
Kết quả mô bệnh học cho thấy: tăng sinh tế bào dạng lympho kích thước nhỏ, lan tỏa, xâm nhập phá hủy hầu hết cấu trúc tuyến giáp, rải rác các ổ tuyến giáp tăng tiết nhẹ, nhân tế bào nhỏ, tròn đều. Kết luận: ULAT không Hodgkin tế bào nhỏ lan tỏa độ thấp (WF1).
Bệnh nhân được làm tiếp xét nghiệm Hóa mô miễn dịch kết quả: CD3-, CD20+, CD5+, BCL2+, CD23+ CyclinD1-, Thyroglobulin –. Kết luận: Lymphoma không – Hodgkin tế bào B nhỏ lan tỏa (SLL).
Sau mổ bệnh ổn định và cho xuất viện, tái khám sau 01 tháng, 02 tháng và 03 tháng. Sau 03 tháng bệnh nhân tái khám, vào viện ghi nhận bệnh ổn định, tổng trạng bình thường, siêu âm không phát hiện tuyến cũng như dấu hiệu tái phát bệnh tại chỗ.
4. BÀN LUẬN
Về tần suất và chẩn đoán: Lymphoma tuyến giáp có thể thứ phát sau tiến triển bệnh của ULAT cơ quan khác. ULAT nguyên phát rất hiếm gặp, theo y văn chiếm khoảng 2-5% u ác tính chung của tuyến giáp và chiếm khoảng 1-2,5 % ULAT chung [1], [6], [12]. Theo
Thieblement nghiên cứu trong 10 năm thì ULAT tuyến giáp chỉ chiếm 0,01% ULAT chung (tức là rất hiếm) [12]. Tại khoa Giải phẫu bệnh – Bệnh viện Trường Đại học Y – Dược Huế chúng tôi, mỗi năm có khoảng 70-
100 ca ung thư tuyến giáp được chẩn đoán, tuy nhiên đây là trường hợp đầu tiên sau hơn 20 năm thành lập, được gửi hội chẩn từ Bệnh viện Đa khoa tỉnh Quảng Trị.
Với trường hợp này thì về mặt lâm sàng cũng như siêu âm, chụp cắt lớp cho thấy tổn thương tuyến giáp mang tính chất lan tỏa, không thấy bất cứ dấu hiện nào về sự xuất hiện bệnh lý hạch vùng cổ và các cơ quan khác. Lâm sàng và xét nghiệm hormone tuyến giáp cho thấy bình giáp. Siêu âm, chụp cắt lớp hình ảnh cấu trúc chủ mô giáp không đồng nhất và không có vi vôi hóa. Theo các tác giả khác, triệu chứng lâm sàng hay gặp là u lớn nhanh, có thể không có triệu chứng hoặc nếu ở giai đoạn tiến triển thường có triệu chứng chèn ép khí quản gây khó thở, hoặc chèn ép thực quản gấy khó nuốt, nuốt nghẹn [1], [12]. Tuy nhiên ở trường hợp chúng tôi chưa có triệu chứng cơ năng, nhưng u lớn nhanh và trên chụp cắt lớp có hình ảnh chèn ép khí quản ở 1/3 dưới. Có thể bệnh được phát hiện sớm, mức độ chèn ép chưa đủ để gây triệu chứng trên lâm sàng.
Xét nghiệm sinh hóa cho thấy nồng độ Hormone tuyến giáp trong giới hạn bình thường (bảng 1). Theo các nghiên cứu thì ULAT tuyến giáp có thể có triệu chứng suy chức năng tuyến giáp, tuy nhiên đa số thì chức năng vẫn bình thường [1], [6], [12]. Các trường hợp suy tuyến giáp thường gặp trên bệnh cảnh bệnh nền có từ trước, đặc biệt bệnh Hashimoto.
Tế bào học, với hình ảnh giàu lympho nên bệnh nhân được chẩn đoán là hướng đến viêm giáp giàu lympho. Đây cũng là bối cảnh dễ bỏ sót vì thực sự lymphoma nguyên phát tuyến giáp rất hiếm gặp, hầu như trong thực hành chúng ta không nghỉ đến. Với phiến đồ nhiều lympho bào ưu thế kích thước nhỏ hoặc trung gian và trên nền bệnh tuyến giáp lan tỏa thì việc chẩn đoán thường hướng đến viêm giáp giàu lympho, có thể viêm giáp Hashimoto hoặc viêm giáp tự miễn khác như bệnh Grave…Theo các nghiên cứu khác thì lymphoma nguyên phát tuyến giáp cũng thường xuất phát trên nền bệnh lý tuyến giáp trước đó như viêm giáp Hashimoto, Basedow, các bệnh tự miễn khác như viêm tuyến nước bọt Sjogren hay trên bệnh cảnh bệnh nhân đã bị ULAT ngoài hạch nguyên phát khác như MALTOMA [1], [3], [4], [8], [11].
Mô bệnh học (mã số GPB: B2832) cho thấy tăng sinh tế bào lymphô không điển hình, kích thước nhỏ, lan tỏa, xâm nhập, phá hủy toàn bộ tuyến tuyến giáp, rải rác các cấu trúc tuyến giáp quá sản, tăng tiết, không thấy hình ảnh dị sản Hurthle. Kết luận: lymphoma không – Hodgkin tế bào nhỏ lan tỏa (WF1). Kết quả này cũng phần nào giải thích cho chẩn đoán tế bào học không nghỉ đến lymphoma vì tế bào típ này chủ yếu kích thước nhỏ, trung bình, mức độ không điển hình không quá rõ, khá giống với tâm bào hoặc tế bào lympho trưởng thành nên dễ bỏ qua.
Hóa mô miễn dịch: Cũng như ở hạch, ULAT ở tuyến giáp cũng có thể gặp cả 2 loại chính là ULAT Hodgkin và ULAT không – Hodgkin, trong đó ULAT không – Hogkin chiếm chủ yếu (> 85%) [1], [2], [5], [7], [12].
Sau khi làm HMMD với kết quả CD3-, CD20+, CD5+, BCL2+, CD23+ CyclinD1-,
Thyroglobulin –, bệnh được chẩn đoán ULAT không Hodgkin tế bào B nhỏ, lan tỏa (SLL). Cũng giống như ULAT nguyên phát ngoài hạch, ULAT không – Hodgkin tuyến giáp nguyên phát cũng bao gồm nhiều loại khác nhau, trong đó ULAT tế bào B lớn lan tỏa
thường gặp nhất, tiếp theo là MALTOMA, típ nang, các loại khác ít gặp hơn như SLL, vùng bờ và áo nang [10], [12]. Theo Thieblement, nghiên cứu 26 trường hợp ULAT nguyên phát tuyến giáp cho thấy típ tế bào lớn lan tỏa chiếm ưu thế (50%), típ MALT 23%, típ nang 12%, các típ khác ít gặp khoảng 4% [9], [12]. Trường hợp chúng tôi gặp là SLL. Đây là ULAT thuộc nhóm độ ác tính thấp, diễn tiến chậm.
Về điều trị và tiên lượng
Bệnh nhân được phẫu thuật cắt bỏ toàn bộ tuyến do không thể bảo tồn tuyến trong qua trình phẫu thuật theo nhận định của phẫu thuật viên. Hiện tại sau 1 tháng tái khám, bệnh ổn định, siêu âm không thấy tuyến giáp cũng như hình ảnh tái phát bệnh. Cho đến nay, việc điều trị ULAT nguyên phát vẫn còn tranh cải, chưa có phác đồ chuẩn. Theo 1 số báo cáo, thường ULAT tuyến giáp thì việc điều trị ưu tiên là hóa trị, xạ trị hoặc hóa xạ trị kết hợp với ULAT không Hodgkin tế bào B lớn lan tỏa và các ULAT độ cao khác [1], [6], [12]. Với ULAT không – Hodgkin độ thấp típ MALT hoặc SLL vấn đề điều trị vẫn còn chưa thống nhất, phẫu thuật được cho là lựa chọn đầu tiên và duy nhất cho thấy có kết quả tốt [1], [6], tuy nhiên vì số lượng còn ít nên cần nghiên cứu tiếp theo. Ở trường hợp này SLL/LLC cũng thuộc nhóm độ ác tính thấp, diễn tiến chậm, bệnh nhân sau 3 tháng phẫu thuật tình trạng ổn định, không có dấu hiện tái phát nên được tiếp tục theo dõi và tái khám, nếu thấy có dấu hiệu tái phát thì tiến hành hóa trị hoặc kết hợp xạ trị theo phác đồ.
5. KẾT LUẬN
ULAT nguyên phát tuyến giáp rất hiếm gặp nên hầu như không được nghỉ đến trong thực hành. Bệnh cảnh lâm sàng thường biểu hiện với bệnh lý tuyến giáp lan tỏa, diễn tiến nhanh, dễ chẩn đoán nhầm là viêm tuyến giáp típ giàu lymphô hoặc bệnh lý tuyến giáp lan tỏa khác và được chẩn đoán xác định sau phẫu thuật. Điều trị vẫn còn chưa thống nhất, có thể hóa trị, xạ trị hoặc phẫu thuật tùy loại ULAT và giai đoạn bệnh. Trường hợp chúng tôi gặp là bệnh nhân nữ 71 tuổi với chẩn đoán ULAT không – Hodgkin tế bào B (SLL) nguyên phát tuyến giáp, bệnh ổn định sau hơn 3 tháng được phát hiện và phẫu thuật.
TÀI LIỆU THAM KHẢO
- Austin J. R., El-Naggar A. K., and Goepfert H. (1996), “Thyroid cancers— II: medullary, anaplastic, lymphoma, sarcoma, squamous
cell,” Otolaryngologic Clinics of North America, vol. 29, no. 4, pp. 611 – 627.
- Bychkov (2018), Tumour of Thyroid gland, World Health Organization (WHO) classification. PathologyOutlines.come, Website.http://www.pathologyoutlines.co m/topic/thyroidwho.html.
- Cibas E.S. (2014), Thyroid, Cytology: Diagnostic Principles and Clinical Corelates, 267-297.
- Comprehensive Cytopathology (1997)
- Delellis R.A, Williams D (2004): Thyroid and parathyroid tumours.
Pathology and genetics of endocrine organs. WHO, IARC Press, Lyon 48 – 120.
- Kumar R, Khosla D et al (2013), Survival and Failure Outcomes in Primary Thyroid Lymphomas: A Single Centre Experience of Combined Modality Approach, Journa lof Thyroid Research, 1 –
- Nguyễn Văn Mão, Nguyễn Hải Thủy (2012), Phân loại mô bệnh học tuyến giáp và đặc điểm giải phẫu bệnh u tuyến giáp, Nội tiết – Đái tháo đường, số 8, 221 – 229.
- Nguyễn Văn Mão, Trà Thành Phú (2016), Nghiên cứu một số đặc điểm chung, tế bào học và mô bệnh học các tổn thương tuyến giáp dạng nốt, bình giáp, Nội tiết – Đái tháo đường, số 18, 50 –
- Mémento de Cytopathologie (2014)
- Pedersen R. K. and Pedersen N. (1996), “Primary non-Hodgkin’s lymphoma of the thyroid gland: a population-based study,” Histopathology, vol. 28, no. 1, pp. 25 – 32.
- Poller D.N, Baloch W, Fadda G., Johnson S.J, Bongiovanni M., Pontecorvi A., Priollet B.C. (2016), Thyroid FNA: New Classifications and New Interpretations, Cancer Cytopathology, Wiley Online Library (wileyonlinelibrary.com), 457 – 466.
- Thieblemont C, Mayer A (2002), Primary Thyroid Lymphoma Is a Heterogeneous Disease, The Journal of Clinical Endocrinology & Metabolism, Volume 87, Issue 1, Pages 105 –
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam



