ĐẶC ĐIỂM BỆNH LÝ CỦA BỆNH NHÂN
ĐÁI THÁO ĐƯỜNG CAO TUỔI ĐIỀU TRỊ NGOẠI TRÚ
TẠI BỆNH VIỆN LÃO KHOA TRUNG ƯƠNG
Vũ Thị Thanh Huyền, Đinh Thị Thu Hương
Trường Đại học Y Hà Nội
TÓM TẮT
Mục tiêu: Mô tả đặc điểm bệnh lý của bệnh nhân đái tháo đường (ĐTĐ) typ 2 cao tuổi. Ðối tuợng và phương pháp nghiên cứu: mô tả cắt ngang trên các bệnh nhân ĐTĐ typ 2 từ 60 tuổi trở lên, được chẩn đoán ĐTĐ theo tiêu chuẩn ADA 2012. Các đối tượng được thăm khám và xét nghiệm nhằm tìm hiểu một số đặc điểm lâm sàng và cận lâm sàng ở bệnh nhân ĐTĐ typ 2 cao tuổi. Kết quả: Tổng số có 551 bệnh nhân ĐTĐ typ 2 trên 60 tuổi, tuổi trung bình 70,7 ± 6,8, tỷ lệ nữ/nam = 1,91. Nhóm tuổi từ 60 – 69 tuổi chiếm tỷ lệ cao nhất (47%), nhóm tuổi trên 80 chiếm tỷ lệ ít nhất (11,8%). Đường máu lúc đói trung bình là 8,22 ± 2,9 mmol/L. HbA1C trung bình 7,3 ± 1,4 (%). Tỷ lệ mắc bệnh trên 10 năm chiếm 22,9%. 65,3% bệnh nhân chỉ sử dụng thuốc uống để điều trị ĐTĐ. Trong các bệnh lý phối hợp thì tăng huyết áp, RLCH lipid, chiếm tỷ lệ cao 88,9% và 87,8%. Tổn thương động mạch cảnh chiếm 72,5%, tai biến mạch não 13,2%, bệnh mạch vành 6,7%. Kết luận: Đa phần bệnh nhân có thời gian mắc đái tháo đường lâu năm, nhiều bệnh lý phối hợp. Tỷ lệ bệnh nhân kiểm soát đường máu đạt mức tốt và chấp nhận được tương đối cao.
Từ khóa: đái tháo đường, người cao tuổi, đặc điểm bệnh lý.
ABSTRACT
Objective: Description on some characteristics of elderly type 2 diabetic patients. Subjects and research methods: descriptive cross-sectional study included 551 type 2 diabetes patients aged 60 years or older, diagnosed according to ADA standards 2012. The subjects were examined and labolatory performed to investigate some special clinical and preclinical fetures in elderly type 2 diabetes. Results: A total number of over 60 year-old type 2 diabetic patients was 551, average age was 70.7 ± 6.8, female/male = 1.91. Age group from 60-69 years old accounted for the highest proportion (47%), those aged over 80 percentage accounted for the least proportion (11.8%). Mean fasting glucose was 8.22 ± 2.9 mmol / L. The average HbA1C was 7.3 ± 1.4 (%). The rate of patients with diabetic duration 10 years accounted for 22.9%. 65.3% of patients using only oral medicines to treat diabetes. Regarding the rate of co-morbility associated with diabetes, hypertension and lipid disorders were the highest proportion, 88.9% and 87.8%, respectively. Conclusions: The majority of patients had long-term diabetic duration and co-morbility. The percentage of patients reaching the target of good and acceptable glucose control were relatively high.
Keywords: diabetes, elderly, pathological characteristics
Chịu trách nhiệm chính: Vũ Thị Thanh Huyền
Ngày nhận bài: 20.5.2015
Ngày phản biện khoa học: 24.5.2015
Ngày duyệt bài: 26.5.2015
I. ĐẶT VẤN ĐỀ
Đái tháo đường (ĐTĐ) là một vấn đề sức khỏe quan trọng đối với người cao tuổi (NCT). Theo số liệu gần đây nhất thì có tới 22% – 33% người Mỹ trên 65 tuổi mắc ĐTĐ. Tăng đường huyết sau ăn là một đặc trưng nổi bật của bệnh ĐTĐ typ 2 ở người lớn tuổi [39, 40]. Trung tâm kiểm soát dịch bệnh Hoa Kỳ (CDC) dự báo tỉ lệ bệnh ĐTĐ sẽ tăng gấp đôi trong vòng 20 năm tới, một phần là do sự lão hóa của dân số [1]. Dự báo khác cho thấy số người trên 65 tuổi được chẩn đoán ĐTĐ sẽ tăng 4,5 lần trong khoảng từ 2005 – 2050 [2]. Trong khi đó Việt Nam đang đứng trước thách thức về già hóa dân số với tỷ lệ NCT năm 2007 là 9,45%, dự báo tỷ lệ NCT có thể lên đến 16,8% vào năm 2029 [3].
Những thay đổi về chuyển hóa glucose và mức độ giảm bài tiết insulin khi được kích thích bởi glucose tiến triển song hành với tuổi. Điều này có thể do giảm đáp ứng của tế bào beta với các hormone incretin, sự chậm trễ và kéo dài quá trình ức chế sản xuất glucose ở gan qua trung gian insulin, kéo dài quá trình thu nhận glucose ở ngoại vi. Cơ chế bệnh sinh quan trọng nhất là suy giảm dung nạp glucose theo tuổi. Nhiều ý kiến cho rằng quá trình lão hóa là nguyên nhân quan trọng nhất của đề kháng insulin [4]. NCT bị mắc ĐTĐ thì tỷ lệ tử vong, tàn tật cao hơn so với người không bị mắc ĐTĐ. Ngoài ra NCT bị mắc ĐTĐ có nguy cơ cao hơn so với người không bị ĐTĐ ở vài hội chứng lão khoa thường gặp như: sử dụng nhiều loại thuốc, sa sút trí tuệ, tiểu tiện không tự chủ, đau mạn tính. Tại Việt Nam, các nghiên cứu về đặc điểm bệnh lý của ĐTĐ cao tuổi còn khá khiêm tốn, chính vì vậy nghiên cứu này được thực hiện với mục tiêu mô tả một số đặc điểm lâm sàng và cận lâm sàng của bệnh nhân ĐTĐ điều trị ngoại trú tại bệnh viện Lão khoa trung ương năm 2014.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
Đối tượng nghiên cứu là bệnh nhân khám và điều trị ngoại trú tại khoa Khám bệnh – Bệnh viện Lão khoa Trung ương từ tháng 1/2014 đến tháng 9/2014.
Tiêu chuẩn chọn bệnh nhân: Các bệnh nhân từ 60 tuổi trở lên được chẩn đoán ĐTĐ theo tiêu chuẩn của Hiệp hội ĐTĐ Mỹ (ADA) 2012 [5].
Tiêu chuẩn loại bệnh nhân: Bệnh nhân không đồng ý tham gia nghiên cứu, bệnh nhân có rối loạn ý thức không đủ khả năng trả lời các câu hỏi.
2.2. Phương pháp nghiên cứu:
Thiết kế nghiên cứu: Mô tả cắt ngang.
Các chọn mẫu: Chọn mẫu thuận tiện.
Phương pháp tiến hành: Bệnh nhân được hỏi tiền sử, khám lâm sàng theo mẫu bệnh án thống nhất. Các xét nghiệm được thực hiện vào buổi sáng sau 8h ÷ 10h nhịn đói.
Các biến số nghiên cứu: Thông tin chung về đối tượng và chỉ số nhân trắc học: tuổi, giới, thời gian phát hiện bệnh, tiền sử sử dụng các thuốc điều trị ĐTĐ, chiều cao, cân nặng, vòng bụng, chỉ số khối cơ thể (BMI). Các bệnh lý phối hợp: rối loạn lipid máu, tăng huyết áp. Xét nghiệm cận lâm sàng: xét nghiệm máu: axít uric, urê, creatinin, GPT, GOT, đường máu lúc đói, HbA1C , bilan lipid máu: cholesterol toàn phần, triglycerid, LDL – Cholesterol, HDL – Cholesterol.
2.3. Xử lý số liệu: Các số liệu được xử lý và phân tích bằng phần mềm thống kê y học SPSS 16.0. Sử dụng các thuật toán: tính tỷ lệ phần trăm, tính giá trị trung bình. Sử dụng test χ2 để phân tích mối liên quan giữa các biến. Sự khác biệt có ý nghĩa thống kê khi p < 0,05.
III. KẾT QUẢ
Đặc điểm lâm sàng đối tượng nghiên cứu
Bảng 1. Đặc điểm lâm sàng đối tượng nghiên cứu

Nghiên cứu được tiến hành trên 551 bệnh nhân ĐTĐ typ 2 từ 60 tuổi trở lên, tuổi trung bình là 70,7 ± 6,8. Tỷ lệ bệnh nhân nữ chiếm 65,7% cao hơn nam (chiếm 34,3%), tỷ lệ nữ/nam = 1,91.
Đặc điểm về nhóm tuổi

Biểu đồ 1. Phân bố bệnh nhân theo nhóm tuổi
Nhóm tuổi từ 60 – 69 tuổi chiếm tỷ lệ cao nhất (47%), nhóm tuổi trên 80 chiếm tỷ lệ ít nhất (11,8%). Tuổi cao nhất: 94 tuổi. Tuổi thấp nhất: 60 tuổi
Phân bố bệnh nhân theo chỉ số khối cơ thể.

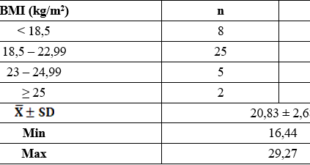
Biểu đồ 2. Đặc điểm phân bố theo BMI
Nhóm bệnh nhân thừa cân béo phì chiếm tỷ lệ cao nhất 52,5%. Nhóm bệnh nhân gầy chiếm tỷ lệ thấp nhất 3,3%
Một số chỉ số sinh hóa của đối tượng nghiên cứu
Bảng 2. Một số đặc điểm sinh hóa
của đối tượng nghiên cứu

Đường máu lúc đói trung bình là 8,22 ± 2,9 mmol/L ở ngưỡng chấp nhận được đối với người cao tuổi. HbA1C trung bình kiểm soát tốt tương đối tốt 7,3 ± 1,4 (%)
Đặc điểm liên quan đến bệnh đái tháo đường
Bảng 3. Đặc điểm liên quan đến
bệnh đái tháo đường

Bệnh nhân trong nghiên cứu đa phần có thời gian mắc bệnh tương đối dài, tỉ lệ mắc bệnh trên 5 năm chiếm 60,6%. Thời gian mắc bệnh trên 10 năm chiếm 22,9%. 65,3% bệnh nhân chỉ sử dụng thuốc uống để điều trị ĐTĐ. Tỷ lệ bệnh nhân có HbA1C ở mức tốt và chấp nhân được chiếm 81,2%. Tỷ lệ bệnh nhân kiểm soát đường máu lúc đói đạt mức tốt và chấp nhận được chiếm 81,5%.
Một số bệnh lý phối hợp
Bảng 4. Đặc điểm một số bệnh lý phối hợp

Trong các bệnh lý phối hợp thì tăng huyết áp, RLCH lipid, chiếm tỷ lệ cao 88,9% và 87,8%, tỷ lệ béo bụng chiếm 59%. Tổn thương động mạch cảnh chiếm 72,5%, tai biến mạch não 13,2%, bệnh mạch vành 6,7%.
IV. BÀN LUẬN
Tuổi trung bình của bệnh nhân trong nghiên cứu là 70,7 ± 6,8, tuổi cao nhất là 94, trong đó nhóm tuổi từ 60 – 69 chiếm tỉ lệ cao nhất với 47%, nhóm tuổi ≥ 80 chiếm tỉ lệ ít nhất, có 362 bệnh nhân nữ chiếm 65,7% cao hơn so với 189 bệnh nhân nam chiếm 34,3%. Tỷ lệ nữ/nam là 1,91.
Kết quả này tương tự như nghiên cứu của Trần Thị Thanh Huyền và cộng sự (2011) có 58,9% nữ và 41,1% nam [6]; Nguyễn Thị Thu Hương và cộng sự (2013) có 62,5% nữ và nam 37,5%, tỷ lệ nữ/nam là 1,67 [7].
BMI trung bình của nghiên cứu là 23,3 ± 2,8, trong đó nhóm bệnh nhân thừa cân và béo phì chiếm tỉ lệ cao nhất 52,5%. Kết quả của chúng tôi tương tự tác giả Nguyễn Thị Phương Thùy (2012) khi nghiên cứu trên 100 bệnh nhân ĐTĐ cao tuổi có BMI trung bình là 23,8 ± 3,2 [8], Eun Sook Kim và cộng sự (2011) nghiên cứu trên 504 bệnh nhân ĐTĐ cũng thấy BMI trung bình là 23,8 ± 3,6 [9]. Ling xu và cộng sự (2006) cho thấy tỉ lệ BMI của bệnh nhân ĐTĐ cao tuổi là 25,6 ± 3,1 [10] cao hơn trong nghiên cứu của chúng tôi, có sự khác biệt này có thể do tỷ lệ béo phì của người Trung Quốc cao hơn.
ĐTĐ typ 2 là một bệnh mạn tính đa số diễn biến thầm lặng. Bệnh nhân khi được chẩn đoán là ĐTĐ typ 2 thường do vô tình xét nghiệm thấy đường máu cao hoặc đã có biến chứng do vậy thời gian mắc bệnh thực chất còn dài hơn.
Thời gian mắc bệnh trung bình của nhóm nghiên cứu là 7,2 ± 5,6 năm. Trong đó thời gian mắc bệnh ≥ 5 năm chiếm cao nhất lên tới 60,6%, tỷ lệ bệnh nhân mắc bệnh dưới 5 năm chiếm tỉ lệ ít hơn, điều này là phù hợp bởi đối tượng nghiên cứu của chúng tôi là người cao tuổi nên thời gian phát hiện bệnh và điều trị bệnh ĐTĐ thường lâu năm.
Kết quả của chúng tôi thấp hơn của Eun Sook Kim và cộng sự (2011), thời gian mắc bệnh trung bình là 9,6 ± 9,0, điều này có thể là do Hàn Quốc là nước có y tế phát triển, bệnh nhân ĐTĐ được sàng lọc và phát hiện từ giai đoạn tương đối sớm [9].
Kiểm soát đường máu là mục tiêu quan trọng nhất của việc điều trị bệnh ĐTĐ nhằm làm giảm thiểu các biến chứng của bệnh, nâng cao chất lượng cuộc sống của bệnh nhân. Chúng tôi đánh giá kết quả theo khuyến cáo mục tiêu kiểm soát đường máu của ADA 2012 dành cho người cao tuổi [5].
Kết quả nghiên cứu của chúng tôi cho thấy nồng độ đường máu lúc đói trung bình là 8,2 ± 2,9mmol/l, nồng độ HbA1C trung bình là 7,3 ± 1,5 (%).
Kết quả của chúng tôi thấp hơn Eun Sook Kim và cộng sự (2011) với đường máu lúc đói là 8,73 ± 3,1; HbA1C trung bình là 9,3 ± 2,4 [9]. Sở dĩ có sự khác biệt này là do theo thời gian bệnh nhân ĐTĐ hiểu biết về bệnh và cách theo dõi bệnh ngày càng tốt hơn. Tỷ lệ bệnh nhân kiểm soát đường máu lúc đói ở mức tốt và chấp nhận được chiếm 78,2% so với nhóm kiểm soát kém chiếm 21,8%. Kiểm soát HbA1C trong nghiên cứu của chúng tôi ở mức tốt và chấp nhận được chiếm 81,2%, nhóm kiểm soát kém chiếm 18,8%.
Kết quả của chúng tôi cao hơn so với nghiên cứu của Trần Thị Thanh Huyền và cộng sự (2011): mức kiểm soát đường máu đói tốt và chấp nhận được 77,3%, và kém 22,7% [6]. Điều này cho thấy hiệu quả của công tác quản lý ĐTĐ ngoại trú tại Bệnh viện Lão khoa Trung ương đang ngày càng được nâng cao.
Đó là kết quả nỗ lực của các cán bộ y tế trong việc giáo dục, truyền thông và tư vấn cho bệnh nhân và gia đình bệnh nhân về tầm quan trọng của việc quản lý ĐTĐ, từ đó giúp họ nhận thức đúng và đầy đủ hơn về bệnh của mình, tuân thủ chế độ điều trị và theo dõi bệnh thường xuyên tại bệnh viện.
Theo phân loại của JNC VII, nghiên cứu của chúng tôi tỷ lệ THA là 490/551 chiếm 89,2%. Tương tự như nghiên cứu của Nguyễn Thị Thu Hương và cộng sự (2013) 86,9% [7]. Kết quả nghiên cứu của chúng tôi cao hơn nghiên cứu của Nguyễn Thị Thúy Hằng và cộng sự (2010) tỷ lệ THA là 51% [11].
Sự khác biệt này có lẽ do nghiên cứu của chúng tôi tập trung đối tượng người cao tuổi nên tỷ lệ mắc các bệnh phối hợp nhiều hơn (trong đó có THA), và Bệnh viện Lão Khoa là bệnh viện tuyến cuối, nhận các bệnh nhân từ các tuyến khác chuyển lên bệnh thường nặng hơn nên tỷ lệ THA cũng cao hơn.
Điều tra 551 bệnh nhân ĐTĐ typ 2 trên 60 tuổi tại phòng khám ngoại trú Bệnh viện Lão Khoa Trung Ương, chúng tôi thấy có 484 bệnh nhân có RLCH lipid chiếm 75,4%.
Tỷ lệ này cao hơn của các tác giả trong nước như Phạm Thị Hồng Hoa (2010) thì tỷ lệ này là 68% [12].
Có nhiều lý do để giải thích cho sự khác biệt này: bên cạnh việc áp dụng các tiêu chuẩn chẩn đoán rối loạn lipid khác nhau thì đối tượng nghiên cứu của chúng tôi là đối tượng lớn tuổi hơn, thời gian mắc ĐTĐ dài hơn, đây là những lý do này đã làm cho tỷ lệ rối loạn lipid máu trong nghiên cứu của chúng tôi cao hơn các nghiên cứu trên.
V. KẾT LUẬN
Qua nghiên cứu trên 551 bệnh nhân ĐTĐ type 2 trên 60 tuổi điều trị ngoại trú tại bệnh viện Lão khoa Trung ương, chúng tôi nhận thấy đa phần bệnh nhân có thời gian mắc đái tháo đường lâu năm, nhiều bệnh lý phối hợp. Tỷ lệ bệnh nhân kiểm soát đường máu đạt mức tốt và chấp nhận được chiếm tương đối cao chiếm 81,5%.
TÀI LIỆU THAM KHẢO
- Chang AM và Halter JB (2003). “Aging and insulin secretion“. Am J Physiol Endocri-nol Metab, 284, E7- E12.
- Szoke E, MZ Shrayyef và S Messing (2008). “Effect of aging on glucose homeo-stasis: Accelerated deterioration of beta-cell function in individuals with impaired glucose tolerance“. Diabetes Care, 31, 539- 543.
- Boyle J, Thompson TJ và Gregg EW (2010). “Prorection of the year 2050 bur-den of diabetes in the US adult population: Dynamic modeling of incidence, mortality, and prediabetes prevalence“. Popul Health Metr, 8(29).
- Narayan KM, Boyle JP và Geiss LS (2006). “Impact of recent increase in incidence on future diabetes burden“. Diabetes Care, 29, 2114- 2116.
- American Diabetes Association and the American Geriatrics Society (2012). “Diabetes in Older Adults: A Consensus Report“. Journal of the American Geriatrics Society, 60(12), 2342-2356.
- Trần Thị Thanh Huyền (2011). Tình hình kiểm soát đường huyết của bệnhnhân đái tháo đường typ 2 cao tuổi điều trị ngoại trú tại bệnh viện Lão khoa Trung ương. Luận văn thạc sỹ Y học, Trường Đại học Y Hà Nội.
- Nguyễn Thị Thu Hương (2013). Nghiên cứu rối loạn chuyển hóa lipid ở bệnh nhân đái tháo đường type 2 cao tuổi. Khóa luận tốt nghiệp bác sĩ y khoa, Đại học Y Hà Nội.
- Nguyễn Thị phương Thùy (2012). Nghiên cứu tình trạng loãng xương ở bệnh nhân đái tháo đường tpe 2 cao tuổi. Luận văn Thạc sỹ y học, Trường đại học Y Hà Nội.
- Eun Sook Kim, Hyuk Sang Kwon và Chul Woo Ahn (2011). “Serum uric acid level is asociated with metabolic syndrome and microalbuminuria in Korean patients with type 2 diabetes mellitus“. Journal of Diabetes and Its Complications, 25, 309-313.
- Ling xu và các cộng sự (2006). “Bone mineral density and its Related Factors in Elderly Male Chinese Patients with type 2 diabetes“. Atchives of Medical Research, 38(2007), 259-264.
- Nguyễn Thị Thúy Hằng (2010). Nghiên cứu rối loạn lipid máu và tình hình kiểm soát glucose máu ở bệnh nhân đái tháo đường typ 2 điều trị ngoại trú tại bệnh viện Xanh – Pôn, Luận văn thạc sỹ y học, Trường đại học Y Hà Nội.
- Phạm Thị Hồng Hoa (2010). Nghiên cứu kết quả kiểm soát một số chỉ số lâm sàng, cận lâm sàng, biến chứng ở bệnh nhân đái tháo đường typ 2 được quản lý điều trị ngoại trú, Luận văn tiến sỹ y học.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam