ĐẶC ĐIỂM LÂM SÀNG, CẬN LÂM SÀNG CỦA BỆNH NHÂN U TUYẾN YÊN TRƯỚC VÀ SAU PHẪU THUẬT.
PGS.TS.Bs Nguyễn Khoa Diệu Vân, BSNT Lê Thanh Huyền.
Đại Học Y Hà Nội
ABSTRACT:
Pituitary adenomas are tumor that developed from pituitary gland, they apppear about 10% of all intracranial tumors and have 2 types: functional and non- funcitional adenomas. There are many diffirent methods to treat pituitary adenomas and endonasal endoscopic transsphenoidal surgery is the most effective. A common complication after surgery is hypopituitarism. In Vietnam, there are many studies of pituitary adenomas but few sutides of common symptoms, changes in hormone before and after surgery to help in diagnosis, treatment and folllowing better. Our study includes 41 patients with pituitary adenomas removed by surgery. All patients had clinical examination, eluvated the change of pituitary hormone in before and after surgery. Results: there are 41 patients with: 17,07% prolactinomas, 17,07% growth hormone-secreting adenomas, 17,07% corticotropin -secreting adenomas, 7,32% mixture hormone – secreting adenomas, 16,64% non – funcial adenomas and 26,83% hypopituitary adenomas. Each type of pituitary adenoma has different symptoms and hormones. After surgery, there are 100% improved of hormone secretion, 100% reducted of hormone levels, 100% improved in symptoms of headache. 60,68% patients have hypopituitarism and 34,13% hypopituitarism appeared after sugery include: 80% anterior hypopituiry , 4% diabetes insipidus, 16% hypopituirism whole, 80% macroadenoma and 72% had invasive on MRI. Hypopituitarism after surgery have 100% hypopituitary adenomas, 85.71% corticotropin -secreting adenomas and 83.83% non – funcial adenomas.
Chịu trách nhiệm chính: Nguyễn Khoa Diệu Vân
Ngày nhận bài: 19.9.2016
Ngày phản biện khoa học: 9.10.2016
Ngày duyệt bài: 15.10.2016
TÓM TẮT
U tuyến yên là khối u bất thường từ tuyến yên, chiếm khoảng 10% các khối u trong hộp sọ chia 2 loại: u có hoạt tính nội tiết và u không có hoạt tính nội tiết. Điều trị u tuyến yên có nhiều phương pháp khác nhau trong đó phẫu thuật lấy khối u là phương pháp điều trị hiệu quả, đặc biệt phẫu thuật qua đường xương bướm với sự hỗ trợ của kính vi phẫu. Một biến chứng thường gặp sau phẫu thuật là suy tuyến yên. Ở Việt Nam có nhiều nghiên cứu về u tuyến yên nhưng ít nghiên cứu đánh giá triệu chứng thường gặp cũng như sự thay đổi các hormon trước và sau phẫu thuật để giúp các thầy thuốc lâm sàng có định hướng tốt hơn trong chẩn đoán, điều trị và theo dõi lâu dài. Nghiên cứu tiến hành trên 41 bệnh nhân u tuyến yên được phẫu thuật cắt u. Bệnh nhân được khám lâm sàng, xét nghiệm các hormon tuyến yên trước và sau phẫu thuật, chụp cộng hưởng từ tuyến yên. Kết quả trong 41 bệnh nhân có 17,07% u tiết PRL, 17,07% u tiết GH, 17,07% u tiết ACTH, 7,32% u hỗn hợp, 14,64% u không tiết và 26,83 u gây suy tuyến yên. Mỗi loại u tuyến yên có triệu chứng lâm sàng và xét nghiệm khác nhau. Sau phẫu thuật 100% bệnh nhân có cải thiện triệu chứng tăng tiết hormon, 100% giảm nồng độ các hormon, 70.73% cải thiện triệu chứng đau đầu. Suy tuyến yên gặp ở 60.98% bệnh nhân trong đó 34.13% mới xuất hiện gồm: 80% suy thùy trước, 4% đái nhạt, 16% suy toàn bộ, 80% là macroadenoma và 72% có xâm lấn trên phim cộng hưởng từ. Suy tuyến yên gặp sau phẫu thuật ở 100% bệnh nhân u gây suy tuyến yên, 85.71% u tiết ACTH, 83.83% u không tiết.
I. ĐẶT VẤN ĐỀ.
U tuyến yên phát sinh từ tế bào thùy trước chiếm khoảng 10% các khối u trong hộp sọ và thường lành tính.Khối u tuyến yên chia làm 2 loại: u có hoạt tính nội tiết tố và u không có hoạt tính nội tiết tố. Triệu chứng lâm sàng đa dạng, phụ thuộc vào từng loại khối u. Điều trị u tuyến yên có nhiều phương pháp khác nhau, trong đó phẫu thuật lấy khối u là phương pháp điều trị hiệu quả đặc biệt phẫu thuật qua đường xương bướm với sự hỗ trợ của kính vi phẫu.
Biến chứng thường gặp sau phẫu thuật u tuyến yên như: đái tháo nhạt, mất thị lực, suy tuyến yên… Suy tuyến yên chỉ sự thiếu hụt chức năng một hoặc nhiều hormon thùy trước hoặc thùy sau tuyến yên ảnh hưởng tới chức năng của tuyến đích, đây cũng là một trong những nguyên nhân khiến bệnh nhân phải đi khám sau phẫu thuật.
Để phẫu thuật vừa đạt được hiệu quả và vừa đảm bảo an toàn sau mổ, bệnh nhân phải được chẩn đoán chính xác, chuẩn bị kỹ lưỡng trước phẫu thuật, xác định các bệnh lý kèm theo. Ở Việt Nam đã có nhiều nghiên cứu đề cập đến phẫu thuật u tuyến yên nhưng ít có nghiên cứu đánh giá các triệu chứng thường gặp cũng như sự thay đổi các hormon trước và sau phẫu thuật để giúp các thầy thuốc lâm sàng có định hướng tốt hơn trong chẩn đoán, điều trị và theo dõi lâu dài. Vì vậy, chúng tôi tiến hành nghiên cứu đề tài này với 2 mục tiêu:
- Khảo sát một số đặc điểm lâm sàng, cận lâm sàng của bệnh nhân u tuyến yên.
- Nhận xét một số thay đổi về đặc điểm u tuyến yên và tình trạng suy tuyến yên sau phẫu thuật.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1.Đối tượng nghiên cứu:
2.1.1 Tiêu chuẩn lựa chọn.
Bệnh nhân được chẩn đoán u tuyến yên xác định bằng phim chụp cộng hưởng từ sọ não, được phẫu thuật lấy u và giải phẫu bệnh là u tuyến yên.
2.1.2 Tiêu chuẩn loại trừ.
- Bệnh nhân tình trạng nặng, không đánh giá được các triệu chứng lâm sàng, không làm được các thăm dò để chẩn đoán trước và sau phẫu thuật.
- Phụ nữ có thai và cho con bú, từ chối tham gia nghiên cứu.
- BN đang sử dụng một số loại thuốc gây ảnh hưởng đến kết quả nghiên cứu: các thuốc tránh thai, corticoid, levothyroxin, thuốc làm tăng PRL máu.
- Bệnh nhân không được thăm khám và xét nghiệm đầy đủ trước và sau phẫu thuật.
2.1.3 Địa điểm và thời gian nghiên cứu: Nghiên cứu được tiến hành từ tháng 01/2015 đến tháng 11/2015.
Trước phẫu thuật: BN được làm xét nghiệm thăm dò, chẩn đoán ở khoa Nội tiết bệnh viện Bạch Mai hoặc khoa Phẫu thuật Thần kinh bệnh viện Việt Đức.
Địa điểm phẫu thuật và hậu phẫu: khoa Phẫu thuật Thần kinh bệnh viện Việt Đức và khoa Ngoại bệnh viện Bạch Mai. Sau hậu phẫu ổn định BN theo dõi tại khoa Nội tiết bệnh viện Bạch Mai.
2.2. Phương pháp nghiên cứu: Nghiên cứu mô tả dọc, tiến cứu
2.3. Tiến hành nghiên cứu
2.3.1 Thu thập số liệu
Tất cả đối tượng nghiên cứu được khám lâm sàng, chẩn đoán xác định u tuyến yên trên phim chụp cộng hưởng từ, khám mắt, kết quả giải phẫu bệnh khối u sau phẫu thuật và làm các xét nghiệm hormone tuyến yên trước, sau phẫu thuật gồm: Cortisol, ACTH, FSH, LH, Estradiol với nữ hoặc Tertosteron với nam, Prolactin, FT4, TSH tại khoa Sinh hóa bệnh viện Bạch Mai hoặc bệnh viện Việt Đức. GH và IGF – 1 tai bệnh viện Melatec. Các đối tượng nghiên cứu được làm các nghiệm pháp chẩn đoán phân loại u tuyến yên khi có chỉ định
Kết quả khám lâm sàng, xét nghiệm, chụp cộng hưởng từ, kết quả nghiệm pháp được thu thập, xử lý và đánh giá theo các chỉ tiêu (theo mẫu nghiên cứu chung).
2.3.2 Đánh giá và so sánh
* Chẩn đoán phân loại u tuyến yên:
- U tiết PRL: nữ có mất kinh, kinh thưa, suy giảm sinh dục; nam rối loạn cương dương, liệt dương, suy giảm sinh dục, xét nghiêm PRL tăng cao (> 200 µg/l)
- U tiết GH: biến đổi hình thể da dày, trán nhô, mũi to, to đầu chi, rối loạn kinh nguyệt, suy sinh dục, bướu giáp, xét nghiệm GH > 2µg/l, tăng IGF – 1 với nhiều mức độ khác nhau.
- U tiết ACTH: biến đổi hình thể với béo trung tâm, rạn da, rậm lông, mặt tròn, ụ mỡ sau gáy, rối loạn kinh nguyệt, suy sinh dục, rối loạn tâm thần; xét nghiệm Cortisol 8h, Cortisol 20h, ACTH tăng, nghiệm pháp dexamethazon liều thấp không ức chế được, nghiệm pháp dexamethasone liều cao 2 ngày ức chế được.
- U tiết TSH: hội chứng cường giáp, có hoặc không có bướu giáp, xét nghiệm FT4 tăng, TSH bình thường hoặc tăng.
- U gây suy tuyến yên: biểu hiện suy thượng thận (buồn nôn, rối loạn tiêu hóa, tụt áp), suy giáp (nhịp chậm, da khô, táo bón, khàn giọng) suy sinh dục (mất kinh, kinh thưa, giảm ham muốn, vô sinh), có thế đơn thuần hoặc phối hợp. Xét nghiệm: giảm các hormon tuyến yên một phần hoặc toàn bộ.
- U không tăng tiết: không có triệu chứng hoặc có triệu chứng thần kinh đau đầu, nhìn mờ, sụp mi. Xét nghiệm hormon bình thường.
*Đặc điểm u tuyến yên trên phim chụp cộng hưởng từ.
- Dựa vào kích thước Viện Ung thư Mỹ: microadenoma < 1cm, macroadenoma ≥ 1cm.
- Dựa vào mức độ xâm lấn theo phân loại của Hardy:
+ Giai đoạn A: U xâm lấn lên trên hố yên 10mm trong bể giao thoa thị giác.
+ Giai đoạn B: U vượt lên trên hố yên 20mm, đè đẩy cuống yên và giao thoa thị giác.
+ Giai đoạn C: U xâm lấn trên hố yên 30mm, đè đẩy phần trước não thất III, lên tới lỗ Monro.
+ Giai đoạn D: U lớn vượt lên trên hố yên hơn 30mm, có giãn não thất do tắc lỗ Monro.
+ Giai đoạn E: U xâm lấn vào trong xoang hang.
*Sau phẫu thuật:
Bệnh nhân đủ tiêu chuẩn tham gia nghiên cứu, được phẫu thuật lấy u và hậu phẫu tại khoa Phẫu thuật thần kinh bệnh viện Việt Đức hoăc khoa Ngoại bệnh viện Bạch Mai. Sau hậu phẫu ổn định, bệnh nhân được theo dõi tiếp tại khoa Nội tiết bệnh viện Bạch Mai và đánh giá tại 2 thời điểm: sau phẫu thuật 3 – 10 ngày, sau 1 tháng với các đặc điểm:
- Thay đổi các triệu chứng liên quan khối u: đau đầu, triệu chứng mắt
- Thay đổi nồng độ các hormon.
- Suy tuyến yên sau phẫu thuật: suy thùy trước, suy thùy sau, suy tuyến yên toàn bộ.
+ Suy thùy trước: lâm sàng biểu hiện suy tuyến thượng thận, suy giáp, suy sinh dục, xét nghiệm có giảm nồng độ các hormon tương ứng.
+ Suy thùy sau: lâm sàng biểu hiện đái nhiều, nghiệm pháp nhịn uống
+ Suy tuyến yên toàn bộ: suy thùy trước và suy thùy sau.
- Kết quả giải phẫu bệnh khối u tuyến yên.
2.3.3 Xử lý số liệu: phần mềm SPSS 16.0
III. KẾT QUẢ NGHIÊN CỨU
3.1. Đặc điểm chung của bệnh nhân u tuyến yên.
3.1.1. Đặc điểm về tuổi, giới
Bảng 1. Đặc điểm chung về tuổi, giới
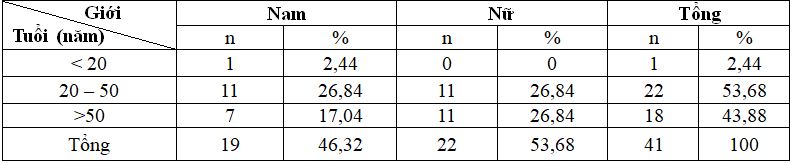
Nhận xét: Tuổi trung bình 45,78 ± 14,28 và tỷ lệ nữ/nam: 1,29/1
3.1.2. Phân loại khối u theo tính chất tiết hormon
Bảng 2. Phân loại khối u tuyến yên theo hormon
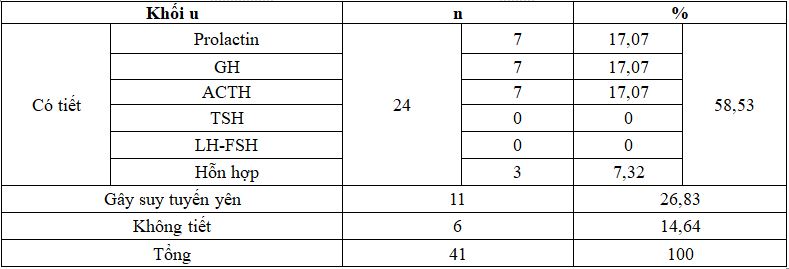
Nhận xét: 24 BN u tuyến yên có hoạt tính nội tiết (58,53%), 11 BN có u tuyến yên gây suy thùy trước tuyến yên (26,83%) và 6 BN u tuyến yên không tiết nội tiết (14,64%).
3.1.3. Đặc điểm u trên phim chụp cộng hưởng từ

Hình 1. Tỷ lệ microadenoma và macroadenoma theo các loại u tuyến yên
Nhận xét: 82,93% macroadenoma và 17,07% microadenoma, tỷ lệ macroadenoma/ microadenoma là 4,86/1. Kích thước u trung bình 23,9 ± 11,5 mm. Tỷ lệ kích thước u theo từng loại u cũng khác nhau, 100% u tiết PRL, u không tiết và u gây suy tuyến yên là macroadenoma, còn u microadenoma gặp phần lớn trong u tiết ACTH.
3.2. Đặc điểm các loại u tuyến yên.
3.2.1 U tiết PRL và U tiết GH
Bảng 3. Đặc điểm lâm sàng và hormon u tiết PRL và GH
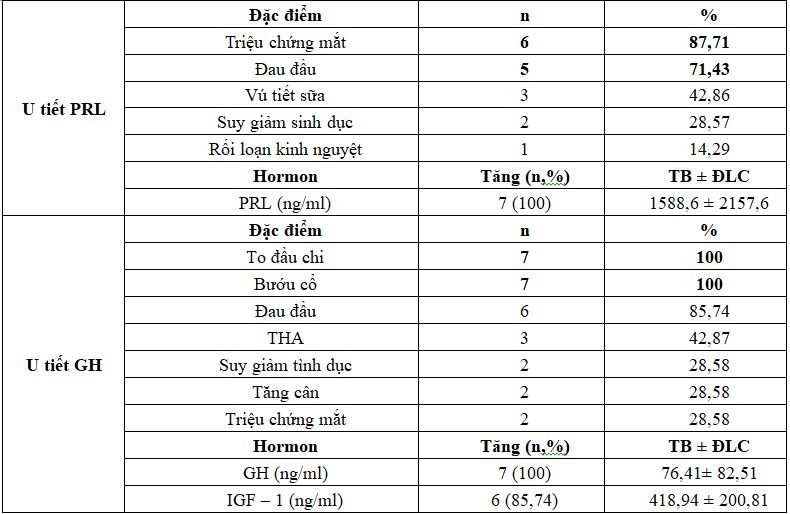
Nhận xét: U tiết PRL: triệu chứng lâm sàng thường gặp nhất là triệu chứng thần kinh: triệu chứng mắt và đau đầu, ít gặp vú tiết sữa. 100% BN u tiết PRL có tăng hormon PRL.
U tiết GH: 100% BN kiểu hình to đầu chi và bướu cổ, triệu chứng đau đầu gặp ở 6/7 bệnh nhân. 100% BN có tăng nồng độ hormon GH và 85,74% tăng IGF – 1.
3.2.2 U tiết ACTH và u tiết hỗn hợp
Bảng 4. Đặc điểm lâm sàng và hormon u tiết ACTH và u tiết hỗn hợp
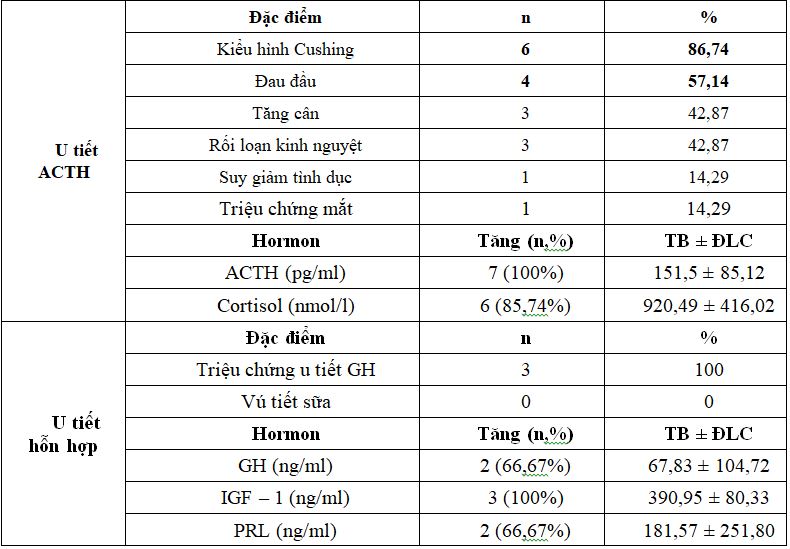
Nhận xét: U tiết ACTH: Triệu chứng lâm sàng thường gặp nhất là kiểu hình Cushing và đau đầu. Nồng độ homron đều tăng trong phần lớn bệnh nhân. U tiết hỗn hợp: 3 BN u tiết hỗn hợp tiết GH và PRL với kiểu hình to đầu chi và tăng nồng độ các homron.
3.2.3. U không tiết và u gây suy tuyến yên
Lâm sàng: triệu chứng thường gặp là triệu chứng thần kinh: triệu chứng mắt 76,47%, đau đầu 58,82%.
Nồng độ hormon trong nhóm u gây suy tuyến yên.
Bảng 5. Đặc điểm nồng độ hormon theo các trục hormon tuyến yên
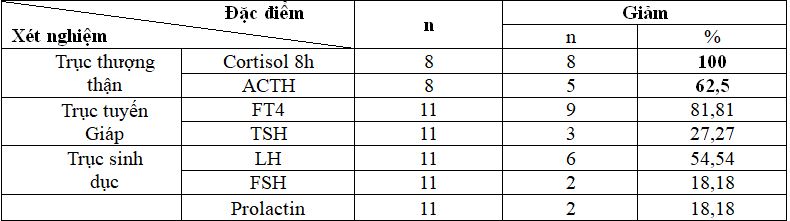
Nhận xét: xét nghiệm hormon có sự biến
đổi không đồng đều ở các trục của tuyến yên:
giảm nhiều nhất là trục hormon thượng thận với ACTH giảm trong 62,5% BN, cortisol giảm trong 100% BN, các trục hormon ít gặp hơn.
3.3. Đặc điểm u tuyến yên sau phẫu thuật.
3.1.1. Sau phẫu thuật 3 – 10 ngày
- Thay đổi về triệu chứng thần kinh
Bảng 6. Thay đổi triệu chứng đau đầu và triệu chứng mắt
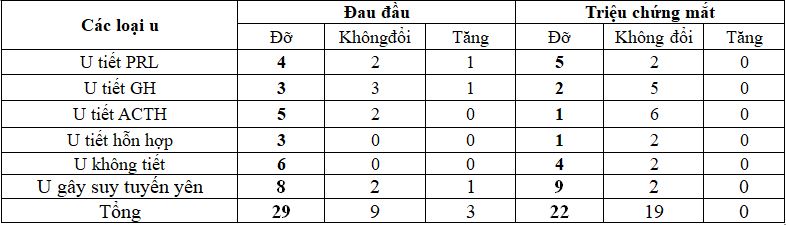
Nhận xét: Sau phẫu thuật, các triệu chứng thần kinh do khối u phần lớn đều giảm hơn so với trước phẫu thuật: đau đầu đỡ ở 70,73% BN, triệu chứng về mắt đỡ ở 53,66% BN.
- Thay đổi về hormon
Sau phẫu thuật, nồng độ các hormon đều giảm hơn so với trước phẫu thuật ở các mức độ khác nhau: 82,92% giảm thấp hơn và về giới hạn bình thường, 17,08% giảm nhưng cao hơn giới hạn bình thường. Mức độ giảm các hormon cũng khác nhau ở từng loại u tuyến yên.
Bảng 7. Thay đổi nồng độ các hormon sau phẫu thuật
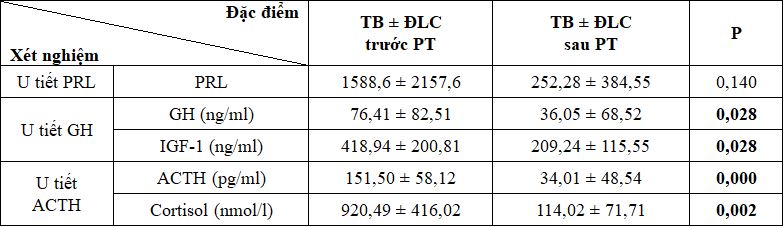
Nhận xét: Trong các loại u tuyến yên, sự thay đổi nồng độ của các hormon nhiều nhất và có ý nghĩa thống kê với p <0,05 là u tiết GH và u tiết ACTH. Các loại u tuyến yên khác cũng có giảm nồng độ hormon: 100% u tiết hỗn hợp và u không tiết có nồng độ homron giảm về giới hạn bình thường, 100% u gây suy có nồng độ hormon giảm thấp hơn bình thường.
3.3.2. Sau phẫu thuật 1 – 2 tháng.
Trong nghiên cứu có 41 BN phẫu thuật lấy u và theo dõi sau phẫu thuật 3 – 10 ngày. Tuy nhiên chỉ có rất ít 8/41 BN tái khám lại sau 1 – 2 tháng gồm: 2 BN u tiết PRL, 1 BN u tiết TSH, 2 BN u không tiết và 3 BN u tiết ACTH.
- Lâm sàng: Triệu chứng thần kinh cải thiện 100%, triệu chứng do tăng tiết hormon chưa có sự thay đổi đáng kể.
- Xét nghiệm hormon: 2 BN u tiết PRL có 1 BN giảm cao hơn bình thường, 1 BN giảm về bình thường. 2 BN u không tiết có 1 BN suy tuyến yên, 1 BN u tiết TSH có suy tuyến yên.
- 3 BN u tiết ACTH có 2/3 BN có hormon về bình thường và 1 BN về thấp hơn bình thường.
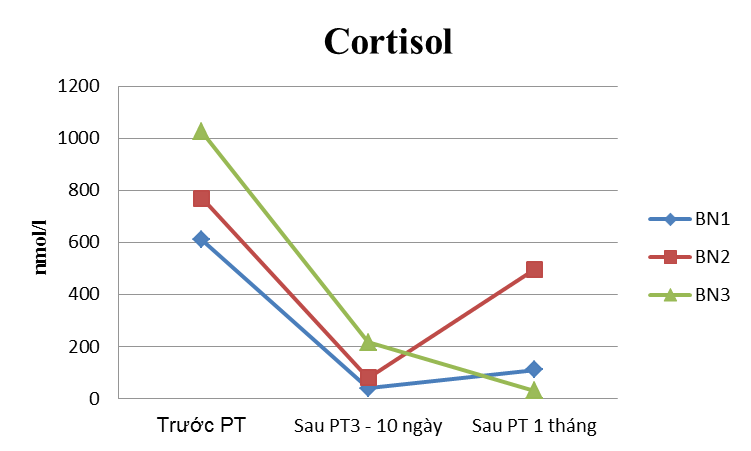
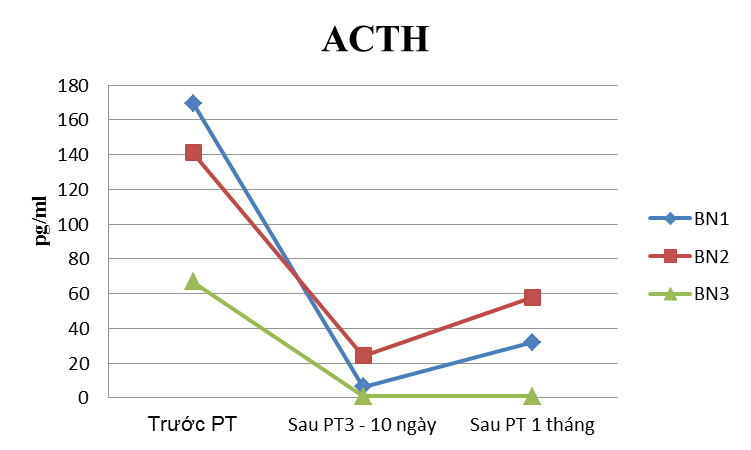
Hình 2. Thay đổi nồng độ cortisol và ACTH
3.3.3. Đặc điểm của suy tuyến yên sau phẫu thuật.
- Tỷ lệ suy tuyến yên:Sau phẫu thuật 25/41 BN (60,98%) có tình trạng suy tuyến yên tăng gấp 2,27 lần so với trước phẫu thuật là 11/41 (26,83%). Trong đó, 80% BN là suy thùy trước, 4% BN đái tháo nhạt và 16% BN suy tuyến yên toàn bộ.
- Liên quan của suy tuyến yên và loại khối u theo lâm sàng và hormon.
Bảng 8. Liên quan của suy tuyến yên và loại khối u theo lâm sàng và hormon
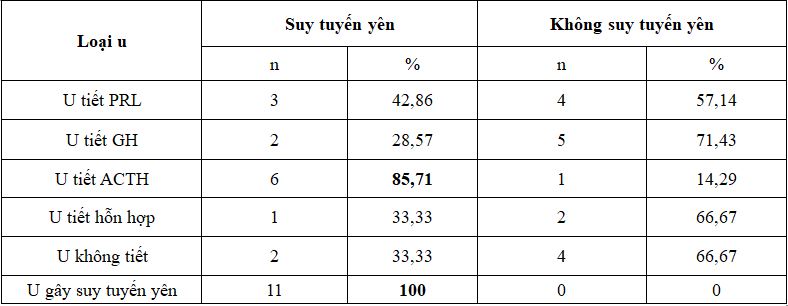
Nhận xét: Sau phẫu thuật suy tuyến yên gặp trong 100% u gây suy tuyến yên và 85,71% u tiết ACTH, các loại u tuyến yên khác gặp với tỷ lệ thấp hơn.
- Liên quan của suy tuyến yên với loại u tuyến yên theo giải phẫu bệnh
Bảng 9. Liên quan suy tuyến yên và loại u tuyến yên theo giải phẫu bệnh
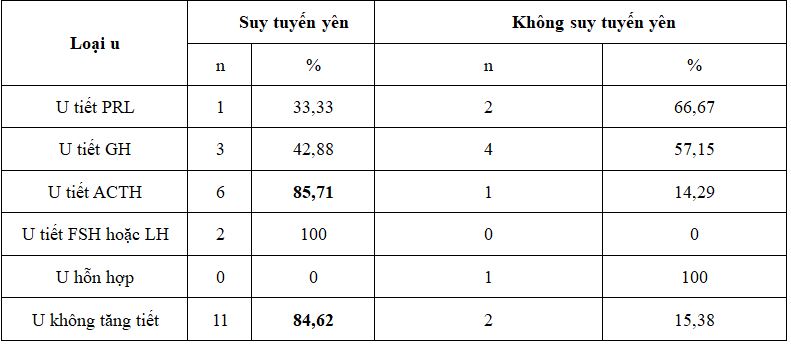
Nhận xét: 85,71% BN u tiết ACTH và 100% u tiết FSH đều có suy tuyến yên sau phẫu thuật. Trong nhóm u tuyến yên không tăng tiết có 11/13 BN (84,62%) là có suy tuyến yên.
- Liên quan của suy tuyến yên với kích thước và mức độ xâm lấn của khối u
Bảng 10. Liên quan suy tuyến yên với kích thước và độ xâm lấn của khối u
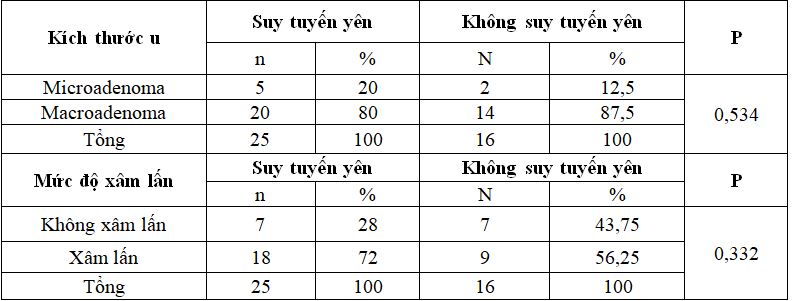
Nhận xét: Suy tuyến yên không có liên quan chặt chẽ (p>0,05) với kích thước và mức
độ xâm lấn của khối u.
IV. BÀN LUẬN
4.1.Đặc điểm chung của bệnh nhân u tuyến yên.
Trong nghiên cứu có tỷ lệ nữ/ nam là 1,29/1 với tuổi trung bình 45,78 ± 14,28 tuổi và thời gian diễn biến bệnh đến khi chẩn đoán trung bình là 26,61 tháng, kết quả này tương tự như các nghiên cứu khác ở trong và
ngoài nước.
4.2. Đặc điểm của các loại u tuyến yên.
U tiết PRL: triệu chứng lâm sàng nổi bật là triệu chứng thần kinh (đau đầu, nhìn mờ) và 100% có tăng nồng độ hormon, 100% là u macroadenoma và có xâm lấn, phù hợp với thời gian diễn biến bệnh kéo dài.
U tiết GH: 100% BN có kiểu hình to đầu chi và tăng nồng độ homron GH và IGF – 1 và 71,43% u macroadenoma, phù hợp đặc điểm diễn biến của u tiết GH theo các nghiên cứu.
U tiết ACTH: nổi bật các triệu chứng tăng tiết hormon, 100% tăng ACTH 85,74% tăng cortisol và 57,14% u microadenoma phù hợp với lâm sàng ít gặp các triệu chứng thần kinh.
U tiết hỗn hợp: có 3 BN với lâm sàng to đầu chi và tăng hormon GH và PRL, 2BN là u macroadenoma, kết quả này tương tự với Nguyễn Phương Thảo (2010).
U không tiết và u gây suy tuyến yên: lâm sàng chủ yếu là triệu chứng thần kinh, u gây suy tuyến yên có giảm nồng độ các hormon không đồng đều.
4.3. Đặc điểm của u tuyến yên sau phẫu thuật
4.3.1 Sau phẫu thuật về triệu chứng lâm sàng và nồng độ hormon.
- Thay đổi về triệu chứng thần kinh
Đau đầu: Sau phẫu thuật 70,73% BN giảm triệu chứng đau đầu và 7,32% BN có triệu chứng đau đầu tăng lên; trong từng loại u tuyến yên BN giảm triệu chứng đau đầu với tỷ lệ cao tương tự với Lý Ngọc Liên (2003). Vì phần lớn BN là u macroadenoma (83,93%) nên triệu chứng đau đầu là do chèn ép và tăng áp lực nội sọ. Do đó, triệu chứng này thường được cải thiện nhanh chóng ngay sau
phẫu thuật.
Triệu chứng mắt: 53,66% BN có triệu chứng mắt được cải thiện, 43,34% BN có tổn thương không cải thiện sau phẫu thuật. Tỷ lệ này của chúng tôi thấp hơn với kết quả của Nguyễn Thanh và Pietro Mortini.
Nguyên nhân có thể là do: một là BN phần lớn đều phát hiện muộn nên tổn thương mắt thường là tổn thương kéo dài dẫn đến teo gai thị làm tổn thương thần kinh thị giác không hồi phục, hai là do khối u lớn, xơ hóa xâm lấn vào giao thoa thị giác mà khi phẫu thuật không thể lấy hết được khối u nên phần u còn lại có thể phù nề, chèn ép giao thoa thị giác làm cho triệu chứng mắt không được cải thiện như
mong muốn.
- Thay đổi về triệu chứng do tăng tiết hormon
Sau phẫu thuật 3 – 10 ngày: các triệu chứng do tăng tiết hormon không có sự thay đổi. Sau phẫu thuật 1 tháng: theo dõi trên 8 BN trong đó có 5 BN u tiết hormon thì đều có sự thuyên giảm các triệu chứng do tăng tiết hormon. Các triệu chứng thay đổi hình dạng như to đầu chi của u tiết GH, kiểu hình cushing của u tiết ACTH thì chưa thấy thay đổi. Kết quả tương tự một số tác giả khác như: Bùi Phương Thảo (2010), Chakravarthy (2009).
- Thay đổi về nồng độ hormon
Sau phẫu thuật, 82,93% BN có nồng độ các hormon tuyến yên thấp hơn, trong đó 34,15% BN có nồng độ hormon về trong giới hạn bình thường. Xét riêng hormon theo từng loại u tuyến yên chúng tôi thấy mức độ giảm nồng độ các hormon cũng khác nhau tùy theo loại u
U tiết PRL: J.A Thomson trên 44 BN u tiết PRL có 66,8% BN về giới hạn bình thường, Nguyễn Thanh Xuân (2007) nhóm u tiết PRL có 65,8% BN về bình thường.
Kết quả của chúng tôi thấp hơn có thể do BN trong nghiên cứu có u macroadenoma và có xâm lấn nên khả năng lấy hết u trong phẫu thuật khó khăn, vì vậy phần khối u còn lại vẫn có thể tăng tiết PRL và sự khác biệt không có ý nghĩa với p>0,05 do số lượng BN còn ít.
U tiết GH: 100% BN u tiết GH có nồng độ GH và IGF – 1 giảm thấp hơn, với sự khác biệt giữa nồng độ hormon GH và IGF – 1 trước và sau phẫu thuật có ý nghĩa thống kê với p < 0,05. Tương tự, Nienke R có 61% BN sau phẫu thuật có nồng độ GH giảm < 2,5 ng/ml, JH Choe trên 12 BN u tiết GH và ACTH: 10/12 BN có hormon về bình thường.
U tiết ACTH: Trong một số nghiên cứu của các tác giả trong và ngoài nước thường chỉ đánh giá hiệu quả giảm hormon, khôngthấy các kết quả báo cáo về sự xuất hiện của tình trạng suy tuyến yên sau phẫu thuật như Lý Ngọc Liên (2003), Gondim (2010) và Hofstetter (2011). Nghiên cứu của chúng tôi: sau 3 – 10 ngày, nồng độ các hormon ACTH và cortisol giảm hơn so với trước phẫu thuật là có ý nghĩa thống kê với p <0,05. Phẫu thuật đã giải quyết được tình trạng rối loạn do tăng ACTH và cortisol, tuy nhiên phần lớn các BN u tiết ACTH lại xuất hiện tình trạng suy thượng thận do giảm ACTH và cortisol dưới mức bình thường.
Theo dõi sau 1 tháng trên 3 BN u tiết ACTH chúng tôi thấy: có 2 BN có ACTH và cortisol về giới hạn bình thường và 1 BN có ACTH và cortisol vẫn thấp hơn giới hạn bình thường. Sau phẫu thuật lấy khối u tuyến yên thì tổ chức tuyến yên lành cần 6 – 12 tháng mới hồi phục khả năng tiết ACTH. Vì vậy, suy thượng thận cấp có thể xảy ra ngay sau phẫu thuật hoặc diễn biến từ từ sau một vài tháng, do đó ảnh hưởng trực tiếp đến tính mạng của bệnh nhân nên đòi hỏi cần phát hiện và điều trị kịp thời các hormon thay thế. Điều này đặt ra vấn đề là thầy thuốc lâm sàng và cả bác sỹ phẫu thuật cần phải theo dõi hormon liên tục sau phẫu thuật và tái khám định kỳ đánh giá tình trạng hồi phục tiết ACTH của tổ chức tuyến yên lành.
U không tiết và u gây suy tuyến yên: Các BN u không tiết trong nghiên cứu đều là macroadenoma và có xâm lấn nên có thể tổn thương phần tuyến yên lành và phù nề sau phẫu thuật làm ức chế giải phóng các hormon tuyến yên làm cho nồng độ các hormon giảm dưới bình thường. 100% BN u gây suy tuyến yên tuy có nồng độ hormon cao hơn so với trước phẫu thuật nhưng đều dưới mức bình thường, có lẽ do các BN đã được điều trị hormon thay thế trước phẫu thuật, kết quả này cũng tương tự kết quả của nhiều tác giả khác.
4.3.2 Suy tuyến yên sau phẫu thuật
- Tỷ lệ suy tuyến yên sau phẫu thuật
Cơ chế gây suy tuyến yên của u tuyến yên là do khối u chèn ép vào mạch máu và cuống tuyến yên, nếu khối u lớn còn làm tăng áp lực nội sọ dẫn đến thiếu máu nuôi một phần hay toàn bộ tuyến yên, làm tổn thương các tế bào tuyến yên chế tiết hormon và gây suy giảm bài tiết các hormon tương ứng. Hầu hết BN đều là u macroadenoma (83,93%) có xâm lấn (65,85%) nên tỷ lệ suy tuyến yên khá cao ngay từ trước phẫu thuật. Sau phẫu thuật có 34,13% suy tuyến yên mới xuất hiện, kết quả này tương tự Bùi Phương Thảo (2010) là 38,89%, Golkowski (2001) là 35%. Điều này có thể do số lượng BN nghiên cứu còn ít và thời gian theo dõi ngắn nên chưa đánh giá đầy đủ tình trạng suy tuyến yên sau phẫu thuật.
- Suy tuyến yên và một số yếu tố liên quan
- Mối liên quan giữa suy tuyến yên và các loại u theo hormon và theo giải phẫu bệnh.
Các u gây suy tuyến yên đã có tình trạng tổn thương các tế bào tuyến yên, vì vậy sau phẫu thuật hầu như không hồi phục được chức năng bài tiết hormon nên 100% BN có suy tuyến yên. Trong nghiên cứu, 33,33% BN u không tiết có suy tuyến yên, kết quả này tương tự với Lindhoim (2006). Tương ứng với nhóm u không tiết và u gây suy tuyến yên theo hormon có kết quả giải phẫu bệnh 58,82% là u không tiết nên xét theo đặc điểm giải phẫu bệnh thì có tỷ lệ có suy tuyến yên là cao hơn (84,62%). Điều này gợi ý cho các thầy thuốc lâm sàng và cả bác sỹ phẫu thuật là cần phải theo dõi tình trạng suy tuyến yên sau phẫu thuật trong cả các nhóm u không tiết hormon dù không có biểu hiện suy trước phẫu thuật.
Trong nhóm u tiết ACTH tỷ lệ suy tuyến yên là 85,71% (6/7BN) mặc dù không có tình trạng suy tuyến yên trước phẫu thuật. Kết quả này cao hơn nhiều so với nghiên cứu của JH Choe (2008) và Nguyễn Thanh Xuân (2007). Sự khác nhau này có thể do tình trạng của BN được đánh giá sớm sau phẫu thuật nên tỷ lệ suy tuyến yên tăng lên: một là do phù nề sau phẫu thuật gây chèn ép ức chế tuyến yên bài tiết hormon, hai là khi lấy khối u làm giảm đột ngột nồng độ ACTH và cortisol, gây nên tình trạng suy thượng thận, ba là có thể do sau phẫu thuật các BN đều được bù ngay hydrocortison nên không đánh giá được chính xác tình trạng suy thượng thận. Theo dõi tiếp 3 BN u tiết ACTH sau phẫu thuật 1 tháng, chúng tôi thấy dù được điều trị bù hormon liên tục nhưng vẫn có 1 BN suy thượng thận, 2 BN nồng độ hormon trong giới hạn bình thường nhưng ở mức thấp. Như vậy, u tiết ACTH xuất hiện tình trạng suy tuyến yên nhiều nhất và đặc biệt có thể gây nguy hiểm tính mạng của BN nếu không được phát hiện và bù hormon kịp thời.
- Mối liên quan giữa suy tuyến yên và đặc điểm về kích thước và xâm lấn của khối u tuyên yên.
Theo Fatemi(2008) cho thấy khả năng phát triển thành suy tuyến yên sau phẫu thuật ở nhóm u có kích thước trên 20mm, Mary Lee Vance (1994): với kích thước u macroadenoma thì 30% có suy tuyến yên, với u microadenoma thì tỷ lệ ít hơn và hay gặp ở u tiết ACTH và FSH hoặc LH. Như vậy, tình trạng suy tuyến yên gặp nhiều hơn ở các u macroadenoma và có xâm lấn. Có thể do số lượng BN còn ít nên sự khác biệt về kích thước u và xâm lấn của u trong nhóm BN có suy và không suy tuyến yên là không có ý nghĩa thống kê với p > 0,05.
TÀI LIỆU THAM KHẢO
- Đỗ Trung Quân(2013), “Bệnh lý tuyến yên“, Bệnh nội tiết chuyển hóa, Nhà xuất bản giáo dục Việt Nam, p: 67 – 133.
- Lý Ngọc Liên(2003), “Nghiên cứu áp dụng phương pháp mổ u tuyến yên qua đường xoang bướm tại bệnh viện Việt Đức từ 2000 – 2002”,Luận văn tốt nghiệp bác sĩ chuyên khoa cấp II.
- Nguyễn Thanh Xuân (2007), “Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và kết quả phẫu thuật u tuyến yên qua đường xương bướm tại bệnh viện Việt Đức”,Luận văn tốt nghiệp bác sĩ Nội trú, chuyên ngành phẫu thuật đại cương.
- Nguyễn Khoa Diệu Vân (2007), “Các biện pháp thăm dò tuyến yên”, Chuyên đề Nội tiết – Chuyển hoá, Nhà xuất bản Y học, p: 14 – 22.
- Pietro Mortini, et al (2005), “Results of transsphenoidal surgery in a large series of patients with pituitary adenoma”,Neurosurgery Journal, Vol 56, p: 1222-1233.
- Nguyễn Thế Hùng (2006), “Nghiên cứu đặc điểm hình ảnh và giá trị cộng hưởng từ trong chẩn đoán u tuyến yên”,Luận văn tốt nghiệp Thạc sỹ Y khoa, Đại học Y Hà Nội.
- Bùi Phương Thảo (2010), “Nghiên cứu đặc điểm lâm sàng, cận lâm sàng của một số u thùy trước tuyến yên thường gặp trước và sau phẫu thuật tại khoa Nội tiết bệnh viện Bạch Mai”, Luận văn tốt nghiệp bác sĩ Nội trú.
- Fatemi N, Mattozo C, et al (2008), “Pituitary hormonal loss and recovery after transsphenoidal adenoma removal”,Neurosurgery, Vol 63, p: 709-718.
- Prabhakar, V.K.B, M. Shalet (2006), “Aetiology, diagnosis, and management of hypopituitarism in adult life”,Postgraduate Medical Journal, Vol 82, p: 259-266.
- 10. B Guidetti, B Fraioli, GP Cantore (1987), “Results of surgical management of 319 pituitary adenomas”,Acta Neurochirurgica, Vol 85, p: 117-124.
- Nicolas Clarke,Udaya M.Kabadi (2003), “Pituitary tumors other than acromegaly, in Early Diagnosis and Treatment of Endocrine Disorders”, Edited by S. Bar, Chapter 11, p: 229 – 238.
- Chakravarthy MV(2009), “Cushing’s syndrome”, Endocrinology Subspecialty Consult, Lippincott, W.a. Wilkins, Editor, p: 93 – 113.
- Chahal HS, Stals K, Unterländer M, et al. AIP mutation in pituitary adenomas in the 18th century and today. N Engl J Med. 2011 Jan 6. 364(1):43-50.
- Villwock JA, Villwock M, Deshaies E, Goyal P. Significant increases of pituitary tumors and resections from 1993 to 2011. Int Forum Allergy Rhinol. 2014 Sep. 4(9):767-70. .
- Vlotides G, Eigler T, Melmed S. Pituitary tumor-transforming gene: physiology and implications for tumorigenesis. Endocr Rev. 2007 Apr. 28(2):165-86. .
- Riss D, Jin L, Qian X, et al. Differential expression of galectin-3 in pituitary tumors. Cancer Res. 2003 May 1. 63(9):2251-5..
- Zhang X, Horwitz GA, Heaney AP, Nakashima M, Prezant TR, Bronstein MD, et al. Pituitary tumor transforming gene (PTTG) expression in pituitary adenomas. J Clin Endocrinol Metab. 1999 Feb. 84(2):761-7. .
- Kosmorsky GS, Dupps WJ Jr, Drake RL. Nonuniform pressure generation in the optic chiasm may explain bitemporal hemianopsia. Ophthalmology. 2008 Mar. 115(3):560-5. .
- Thomas ST. Finite Element Modleing of Chiasmal Compression. J of Undergraduate Engineering Res. 2009. 12:1-30.
- Ambrosi B, Dall’Asta C, Cannavo S, et al. Effects of chronic administration of PPAR-gamma ligand rosiglitazone in Cushing’s disease. Eur J Endocrinol. 2004 Aug. 151(2):173-8. .
- Talkad AV, Kattah JC, Xu MY, et al. Prolactinoma presenting as painful postganglionic Horner syndrome. Neurology. 2004 Apr 27. 62(8):1440-1. .
- Kreutzer J, Fahlbusch R. Diagnosis and treatment of pituitary tumors. Curr Opin Neurol. 2004 Dec. 17(6):693-703..
- Giustina A, Barkan A, Casanueva FF, et al. Criteria for cure of acromegaly: a consensus statement. J Clin Endocrinol Metab. 2000 Feb. 85(2):526-9. .
- Semple PL, Webb MK, de Villiers JC, Laws ER Jr. Pituitary apoplexy. Neurosurgery. 2005. 56(1):65-72; discussion 72-3. .
- Biousse V, Newman NJ, Oyesiku NM. Precipitating factors in pituitary apoplexy. J Neurol Neurosurg Psychiatry. 2001 Oct. 71(4):542-5. .
- Rotenberg BW, Saunders S, Duggal N. Olfactory outcomes after endoscopic transsphenoidal pituitary surgery. Laryngoscope. 2011 Aug. 121(8):1611-3..
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam