ĐẶC ĐIỂM LÂM SÀNG, CẬN LÂM SÀNG
VÀ KẾT QUẢ PHẪU THUẬT CẮT LẠI TOÀN BỘ TUYẾN GIÁP
ĐIỀU TRỊ BỆNH BƯỚU GIÁP ĐA NHÂN 2 THÙY TÁI PHÁT
TẠI BỆNH VIỆN NỘI TIẾT TRUNG ƯƠNG
Trần Ngọc Lương, Đỗ Văn Kỳ, Phan Hoàng Hiệp, Lê Tấn Phát
Bệnh viện Nội tiết Trung ương
ABSTRACT
Clinical, subclinical features and results of surgical treatment of postoperative relapse of multinodular goiter
On study of surgical treatment totalthyrodectomies 60 cases with postoperative relapse of multinodular goiter, the results showed that: The mean age of the patients was 55,5± 9,56 years old, most of them are women. 90% Grading of goiter are level II and III, the postoperative relapse mean time is 14,15 ± 9,38 years. Most of goiter are mixed thyroid nodular (93,3%). 38,3% nodular on ultrasound has an image of risk of malignancy (Tirads 4,5), with FNA, that is 23,3%. The pathology results of 6.67% of patients are malignant. Results in post operation: the mean operative time is 71 ± 17,24 minutes, the bleeding is 31,46 ± 12,49 ml. No complication was seen on operation. Complication in postoperation: respiratory insufficiency is 1,67%, transient hypocalcemia is 3,33%, temporary disorder of recurrent nerve is 6,67%.
*Keyword: postoperative relapse of multinodular goiter; clinical, subcliniccal feature; surgery
TÓM TẮT
Nghiên cứu 60 trường hợp bướu giáp đa nhân 2 thùy tái phát được mổ cắt lại toàn bộ tuyến giáp tại Bệnh viện Nội tiết Trung ương từ tháng 01/2018 đến tháng 03/2019, kết quả cho thấy: Tuổi trung bình BN 55,5 ± 9,56 tuổi, đa số là nữ giới (59/60 BN). 90% BN có bướu giáp độ II và III, thời gian sau mổ lần đầu tới khi được mổ lại trung bình 14,15 ± 9,38 năm, thời gian tái phát lớn hơn 10 năm chiếm 73,33%. Bướu giáp đa nhân thể hỗn hợp chiếm 93,3%, bướu giáp đa nhân thể nhân đặc là 6,7%. Trên siêu âm tuyến giáp 38,3% BN có hình ảnh tổn thương có nguy cơ ác tính (Tirads 4,5). Kết quả chọc tế bào bằng kim nhỏ (FNA) có 23,3% số BN tổn thương nghi ngờ ác tính. Kết quả giải phẫu bệnh có 6,67% số BN là ác tính. Kết quả phẫu thuật: Thời gian mổ bướu giáp đa nhân 2 thùy tái phát trung bình là 71 ± 17,24 phút. Lượng máu mất trung bình là 31,46 ± 12,49 ml. Không có bất kì một tai biến nào trong mổ. Biến chứng sau mổ: suy hô hấp cấp 1,67%, suy cận giáp tạm thời 3,33%, tổn thương thần kinh quặt ngược tạm thời 6,67%.
*Từ khóa: bướu giáp đa nhân 2 thùy tái phát sau mổ;đặc điểm lâm sàng và cận lâm sàng;
Chịu trách nhiệm chính: Trần Ngọc Lương
Ngày nhận bài: 01/7/2019
Ngày phản biện khoa học: 21/7/2019
Ngày duyệt bài: 1/8/2019
1. ĐẶT VẤN ĐỀ
Bướu đa nhân tuyến giáp tái phát là sự gia tăng thể tích nhu mô tuyến giáp xảy ra có thể do sự phát triển của các nhân mới hoặc do sự tăng trưởng của nhân nhỏ còn lại trong mô tuyến giáp được phẫu thuật lần đầu.
Bướu giáp nhân là bệnh rất phổ biến trên thế giới cũng như ở Việt Nam, tỷ lệ mắc 5-7% dân số thế giới trong đó 10-12% phải điều trị bằng phẫu thuật. Năm 2010, các nghiên cứu dịch tễ học cho thấy tỷ lệ phát hiện bướu giáp nhân ở Mỹ là 7,6%, Thái Lan là 4% và Việt Nam là 10,1%[1], [2], [3].
Sau phẫu thuật lần đầu bằng kỹ thuật lấy nhân, cắt bán phần thùy hoặc bán phần 2 thùy tuyến giáp và cắt thùy tuyến có tỷ lệ tái phát nhất định. Ở Việt Nam theo Đặng Thanh, Đặng Ngọc Hùng tỷ lệ tái phát sau mổ 3 năm là 4,7% [14]. Ở châu Âu qua các nghiên cứu thấy rằng tỷ lệ tái phát sau mổ tăng dần theo thời gian theo dõi, từ 7,1-43%, trung bình 33,9%. Ở bệnh nhân trẻ (tuổi dưới 50), tiền sử gia đình có người mắc bướu cổ và bệnh nhân có nhiều nhân tuyến giáp lúc phẫu thuật ban đầu thì khả năng tái phát cao hơn. Khoảng 5% trường hợp tái phát cần phẫu thuật lại[12], [13], [14].
Phẫu thuật cắt lại toàn bộ tuyến giáp được chỉ định cho tất cả các nhân ung thư hoặc nghi ngờ; Bướu nhân độc; Nhân chèn ép gây nuốt vướng, nghẹn, khó thở; Bướu thòng trung thất và nhân lớn gây ảnh hưởng thẩm mỹ. Nghiên cứu của Cappellani A và cộng sự ở 11 bệnh nhân mổ cắt lại toàn bộ tuyến giáp cho thấy: Tổn thương liệt dây thanh quản quặt ngược tạm thời là 18,1%; Suy tuyến cận giáp tạm thời là 27%; Suy tuyến cận giáp vĩnh viễn là 9%.
Nghiên cứu của Calo PG và cộng sự ở 92 bệnh nhân mổ cắt lại toàn bộ tuyến giáp cho kết quả: Tổn thương liệt dây thần kinh thanh quản quặt ngược tạm thời là 3,2%; Suy tuyến cận giáp tạm thời là 39,1%; Chảy máu phải mổ lại để cầm máu là 3,2%; Không có nhiễm trùng vết mổ. Thương tổn vĩnh viễn dây thần kinh thanh quản quặt ngược là 1,1%; Suy tuyến cận giáp vĩnh viễn là 7,6%[3],[4],[12]. Phẫu thuật cắt lại toàn bộ tuyến giáp bao giờ cũng khó khăn hơn, phức tạp hơn và tai biến cũng cao hơn.
Do sẹo xơ dính vào bướu giáp cùng với sự thay đổi tương quan giải phẫu vùng cổ trước do lần mổ đầu, nên việc phẫu thuật lại thường gặp khó khăn và dễ có biến chứng trong và sau mổ. Tuy nhiên cho đến nay, vấn đề bướu giáp nhân tái phát sau mổ chưa được chú ý nghiên cứu một cách đầy đủ.
Từ thực tế đó, chúng tôi tiến hành nghiên cứu này nhằm rút ra một số nhận xét về đặc điểm lâm sàng, cận lâm sàng và kết quả điều trị bướu giáp đa nhân 2 thùy tái phát bằng phương pháp phẫu thuật cắt lại toàn bộ tuyến giáp.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP
2.1. Đối tượng: Gồm các bệnh nhân đã được chẩn đoán xác định bướu giáp đa nhân tái phát, có chỉ định phẫu thuật và được điều trị phẫu thuật cắt lại toàn bộ tuyến giáp bằng kỹ thuật mổ của Bệnh viện Nội tiết Trung ương từ tháng 01/2018 đến tháng 03/2019.
2.2. Phương pháp:
– Thiết kế nghiên cứu: Nghiên cứu tiến cứu theo dõi dọc.
– Cỡ mẫu: Sử dụng phương pháp chọn mẫu thuận tiện.
– Thống kê và xử lý số liệu bằng phần mềm SPSS 22.0.
3. KẾT QUẢ NGHIÊN CỨU
Trong thời gian từ tháng 01/2018 đến tháng 3/2019 có 60 bệnh nhân đủ tiêu chuẩn nghiên cứu với các đặc điểm như sau:
3.1. Đặc điểm chung
– Tuổi : Tuổi thấp nhất 33 tuổi, cao nhất 78 tuổi, trung bình 55,5± 9,56 tuổi
– Giới : BN gồm 59 nữ (98,3%), 1 nam (1,7%).
3.2. Đặc điểm lâm sàng và cận lâm sàng của bướu giáp đa nhân 2 thùy tái phát
* Đặc điểm lâm sàng:
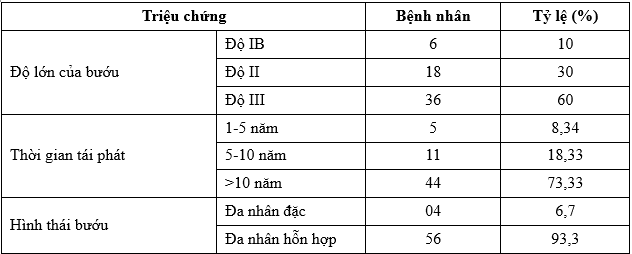
Bảng 1. Đặc điểm lâm sàng
* Đặc điểm cận lâm sàng:
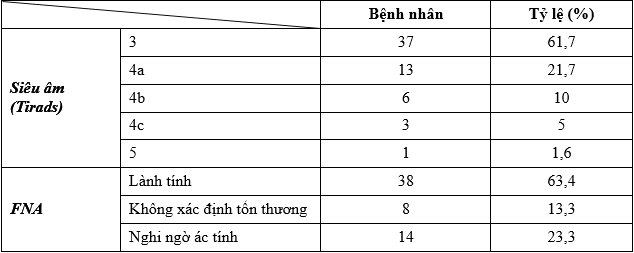
Bảng 2. Đặc điểm cận lâm sàng
Bảng 3. Thể tích tuyến giáp

3.3. Kết quả phẫu thuật
*Kỹ thuật mổ:
Tất cả các BN trong nhóm nghiên cứu trong mổ đều được phẫu tích theo đường bên, chủ động tìm và bảo tồn dây thần kinh quặt ngược, tuyến cận giáp.
*Một số chỉ tiêu đánh giá cuộc mổ:
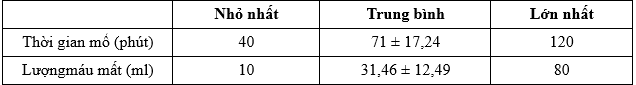
Bảng 4. Một số chỉ tiêu đánh giá cuộc mổ
*Tai biến trong mổ:
Không có bất kì một tai biến nào trong mổ như: tử vong, tổn thương khí quản, phù phổi cấp, tổn thương mạch máu lớn, co thắt thanh khí quản trong mổ.
*Biến chứng sau mổ:
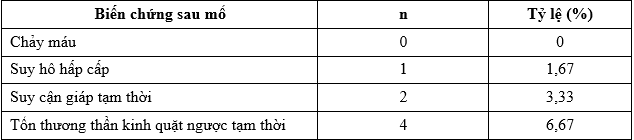
Bảng 5. Biến chứng sau mổ
*Kết quả giải phẫu bệnh:
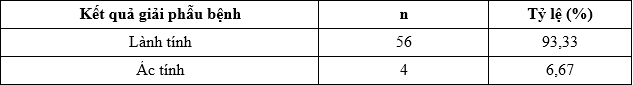
Bảng 6. Kết quả giải phẫu bệnh
4. BÀN LUẬN
4.1. Một số đặc điểm chung.
4.1.1. Giới tính.
Trong nghiên cứu của chúng tôi nữ giới chiếm đa số 59/60 BN (98,3%), tỷ lệ nữ giới mắc bệnh tuyến giáp cao hơn nam giới đã được hầu hết các nghiên cứu trong và ngoài nước khẳng định [6].
4.1.2. Tuổi.
Theo Ngô Văn Hoàng Linh (2005) tuổi trung bình BN mổ bướu giáp nhân là 38,3±13,0 và với bướu giáp nhân tái phát là 41,1±11,5. Tuổi trung bình mổ bướu giáp nhân tái phát trong nghiên cứu của chúng tôi cao hơn so với tác giả (55,5± 9,56). Điều này cũng có thể do chúng tôi chỉ nghiên cứu bướu giáp nhân tái phát cả 2 thùy, còn trong nghiên cứu của tác giả Ngô Văn Hoàng Linh gồm tái phát nhân 2 thùy, 1 thùy và eo tuyến giáp [5].
4.2. Một số đặc điểm lâm sàng và cận lâm sàng.
4.2.1. Đặc điểm lâm sàng.
Về độ lớn của bướu, 90% BN có bướu giáp độ II và III, phù hợp với nghiên cứu của Nguyễn Đình Liên (1996) và Ngô Văn Hoàng Linh (2005): độ II và độ III là 91,4%. Theo chúng tôi, BN có bướu giáp độ II và III chiếm tỷ lệ cao là do thời gian sau mổ lần đầu tới khi được mổ lại tương đối dài (14,15 ± 9,38), chủ yếu các BN trong nghiên cứu thời gian tái phát lớn hơn 10 năm (73,33%);
Thời gian sau mổ lần đầu tới khi được mổ lại càng dài, độ lớn của bướu giáp nhân tái phát càng lớn.
Capellani A khi nghiên cứu sự tương quan giữa thời gian bị bệnh và độ lớn của bướu giáp tái phát đã khẳng định thời gian bị bệnh càng dài, độ bướu giáp càng to, phù hợp với tính chất phát triển âm thầm lặng lẽ của bướu giáp nhân [3], [5], [9].
Về hình thái của bướu giáp tái phát sau mổ, chúng tôi gặp hầu hết là thể bướu giáp hỗn hợp (93,3%).
Kết quả này cũng tương đồng với nghiên cứu của Ngô Văn Hoàng Linh (2005) 95,7% BN bướu giáp hỗn hợp. Do bướu giáp thể hỗn hợp tái phát có cả đặc điểm chung của bướu giáp nhân và bướu giáp thể lan tỏa, nên hình thái tổn thương rất đa dạng và phức tạp, gây biến dạng vùng cổ, làm ảnh hưởng thẩm mỹ của BN.
Hơn nữa bướu thể nhân có nguy cơ gây biến chứng ung thư hóa, vì thế phẫu thuật được đặt ra để loại trừ các biến chứng trước mắt và lâu dài, như basedow hóa, ung thư hóa, chảy máu trong bướu.
4.2.2. Đặc điểm cận lâm sàng.
Nghiên cứu của Nguyễn Thy Khuê (2001) thể tích tuyến giáp bình thường được xác định từ 15 – 20ml, trên 20ml được coi là lớn.
Thể tích tuyến giáp trên siêu âm trong nghiên cứu của chúng tôi lớn nhất là 112,7 cm3, nhỏ nhất 11 cm3, trung bình 46,86 ± 24,34 cm3.
Kết quả này tương ứng với khám trên lâm sàng, hầu hết các BN được mổ đều có bướu giáp độ II và III.
Trên siêu âm tuyến giáp 38,3% BN trong nghiên cứu của chúng tôi có hình ảnh tổn thương có nguy cơ ác tính.
Siêu âm độ phân giải cao có giá trị phát hiện chính xác các nhân không sờ được trên lâm sàng, xác định là bướu đơn nhân hay đa nhân, đo kích thước các nhân và thể tích bướu giáp, phân biệt các nang đơn thuần có nguy cơ bị ung thư rất thấp với các nhân đặc và nhân hỗn hợp có nguy cơ bị ung thư tuyến giáp cao hơn.
Chọc hút tế bào bằng kim nhỏ (FNA) là phương pháp hiệu quả nhất hiện nay trong phân biệt các nhân giáp lành tính và ác tính với độ chính xác lên tới 95%, nếu người chọc có kinh nghiệm và có trình độ.
Trong nghiên cứu của chúng tôi 23,3% số BN có kết quả FNA là nghi ngờ ác tính. Với những BN bướu giáp đa nhân 2 thùy tái phát, trên xét nghiệm cận lâm sàng cho kết quả nghi ngờ ác tính thì phẫu thuật cắt lại toàn bộ tuyến giáp là phương pháp sẽ giải quyết triệt để bệnh, tránh tái phát cho bệnh nhân.
4.3. Một số đặc điểm phẫu thuật
4.3.1. Thời gian mổ
Thời gian mổ bướu giáp tái phát trung bình là 71 ± 17,24 phút. Kết quả nói trên cũng phù hợp với nhận xét của nhiều nghiên cứu khác…
Ở các bướu giáp tái phát thường có tình trạng xơ dính rất nhiều làm thay đổi nặng nề cấu trúc cũng như vị trí giải phẫu bình thường ở vùng cổ chính vì phải giành nhiều thời gian để phẫu tích, bóc tách và đánh giá cẩn thận cấu trúc cũng như vị trí giải phẫu các tổ chức vùng cổ trong khi mổ nên thời gian của một cuộc mổ bướu giáp tái phát thường phải kéo dài hơn so với mổ bướu giáp mổ lần đầu [6],[8].
4.3.2. Lượng máu mất trong mổ
Lượng máu mất trung bình mổ tuyến giáp là 31,46 ± 12,49 ml. Lượng máu mất trong mổ ở nghiên cứu của chúng tôi ít hơn so với nghiên cứu của Ngô Văn Hoàng Linh (2005) và Wilson DB (1998).
Kết quả này cũng có thể do chúng tôi áp dụng dao siêu âm trong phẫu thuật, dao siêu âm cắt đốt cầm máu tốt đã làm giảm đáng kể lượng máu mất trong mổ [6],[8],[11].
4.3.3. Tai biến trong mổ
Dzhanbaev và CS (1989) gặp tai biến co thắt thanh khí quản trong mổ là 2/76=2,6%, Nguyễn Ngọc Trung (2003) gặp tai biến này trong mổ Basedow tái phát là 4,5% so với 0% ở nhóm mổ Basedow lần đầu.
Nguyên nhân chính là do tình trạng xơ dính gây co kéo dài và thay đổi vị trí giải phẫu các cơ quan vùng cổ làm cho việc phẫu tích nhận định các cấu trúc giải phẫu và cắt bướu giáp gặp nhiều khó khăn.
Trong nghiên cứu của chúng tôi không gặp bất kì tai biến nào trong mổ, với sự chủ động tìm cận giáp và dây thần kinh quặt ngược, việc phẫu tích và cắt bướu sẽ dễ dàng hơn, sự tiến bộ của y học và áp dụng dao siêu âm sẽ hạn chế được tối đa các tai biến trong mổ [7],[10].
4.3.4. Biến chứng sau mổ
*Chảy máu:
Theo Ngô Văn Hoàng Linh (2005) tỷ lệ bị biến chứng chảy máu sau mổ tuyến giáp tái phát là 4,7%. Tất cả các trường hợp này đều là tổn thương tạm thời và được điều trị ổn định (bằng các thuốc chống phù nề, chống viêm, corticoid…) sau mổ 7-10 ngày.
Nghiên cứu của Calo PG và cộng sự, tỷ lệ chảy máu sau mổ là 3,2%. Trong nghiên cứu của chúng tôi, không có trường hợp nào chảy máu sau mổ, do trong mổ chúng tôi dùng dao siêu âm, kiểm soát cầm máu sau mổ dễ dàng khiến cho tỷ lệ chảy máu sau mổ được cải thiện rõ rệt [3],[4],[5].
*Suy cận giáp tạm thời:
Nghiên cứu của Cappellani A và cộng sự, tỷ lệ tetani tạm thời sau mổ là 27%. Nghiên cứu của Calo PG và cộng sự, tỷ lệ tetani tạm thời sau mổ là 39.1%.
Theo Ngô Văn Hoàng Linh (2005) tỷ lệ bị biến chứng tetani sau mổ tuyến giáp tái phát là 4,7%.
Tất cả các trường hợp này đều là tetani tạm thời sau mổ, được điều trị khỏi sau mổ 5-10 ngày. Tỷ lệ này cũng tương tự như trong nghiên cứu của chúng tôi là 3,33%.
*Tổn thương dây thần kinh quặt ngược tạm thời:
Theo Ngô Văn Hoàng Linh (2005) tỷ lệ bị biến chứng tổn thương dây thần kinh quặt ngược sau mổ bướu giáp tái phát là 5,9%. Nghiên cứu của Cappellani A và cộng sự, tỷ lệ liệt quặt ngược tạm thời là 18,1%.
Tất cả các trường hợp này đều là tổn thương tạm thời và được điều trị ổn định (bằng các thuốc chống phù nề, chống viêm, corticoid…) sau mổ 7-10 ngày. Tỷ lệ này cũng tương tự như trong nghiên cứu của chúng tôi và tác giả Nguyễn Trung Quân (2003)[5], [6].
*Suy hô hấp cấp sau mổ:
Theo Ngô Văn Hoàng Linh (2005) tỷ lệ biến chúng suy thở cấp sau mổ tuyến giáp là 14,1%.
Tất cả các trường hợp này đều được điều trị ổn định, không có trường hợp nào bị tử vong sau mổ. Tỷ lệ này cao hơn so với nghiên cứu của chúng tôi là 1,67%. Trong nghiên cứu của chúng tôi có 01 BN sau mổ 3 giờ có lên cơn co thắt khó thở, được đặt lại ống nội khí quản, kiểm soát điều trị tích cực sau 24 giờ rút ống.
Biến chứng suy hô hấp cấp sau mổ trong nghiên cứu của chúng tôi ít hơn so với các tác giả khác do việc kiểm soát có hệ thống cận giáp và thần kinh quặt ngược và sử dụng dao siêu âm trong mổ đã giảm đáng kể tổn thương khí quản trong mổ, giảm thiểu tai biến suy thở cấp sau mổ đáng kể.
4.3.5. Kỹ thuật mổ
Tất cả các BN trong nhóm nghiên cứu trong mổ đều được phẫu tích theo đường bên, chủ động tìm và bảo tồn dây thần kinh quặt ngược, tuyến cận giáp trước khi cắt bỏ tuyến giáp.
Dây thần kinh quặt ngược và tuyến cận giáp được bảo tồn tối đa, không bị tổn thương trong quá trình mổ, nhờ vậy giảm thiểu tai biến và biến chứng trong và sau mổ một cách rõ rệt, rút ngắn thời gian nằm viện sau mổ.
4.3.6. Giải phẫu bệnh
Trong 60 BN được phẫu thuật, có 56 BN kết quả lành tính (93,33%), 4 BN kết quả ác tính (6,67%). Kết quả giải phẫu bệnh phù hợp với chẩn đoán lâm sàng, cận lâm sàng, và phù hợp với trên quan sát đại thể thấy các tổn thương tương đối đa dạng như u, cục, nang keo lớn, xơ, vôi hóa.
5. KẾT LUẬN
Qua nghiên cứu 60 BN bướu giáp đa nhân 2 thùy tái phát mổ cắt lại toàn bộ tuyến giáp thu được một số kết quả như sau:
– Tỷ lệ mắc của nam/ nữ là 1/60. Tuổi trung bình của BN có bướu giáp đa nhân 2 thùy tái phát là 55,5± 9,56.
– BN có bướu giáp độ II là 30% và độ III là 60%. Thời gian tái phát trung bình là 14,15 ± 9,38, đa số các BN có thời gian tái phát lớn hơn 10 năm (73,33%).
– Siêu âm TG 38,3% BN có hình ảnh tổn thương có nguy cơ ác tính.
– Có 23,3% số BN có kết quả FNA là nghi ngờ ác tính. Kết quả giải phẫu bệnh có 6,67% số BN là ác tính.
– Thời gian mổ trung bình là 71 ± 17,24 phút. Lượng máu mất trung bình là 31,46 ± 12,49 ml.
– Không có bất kì một tai biến nào trong mổ.
– Biến chứng sau mổ: suy hô hấp cấp 1,67%, suy cận giáp tạm thời 3,33%, tổn thương thần kinh quặt ngược tạm thời 6,67%.
– Kỹ thuật mổ chủ động tìm và bảo tồn dây thần kinh và cận giáp giúp cho giảm thiểu tai biến và biến chứng tối đa.
TÀI LIỆU THAM KHẢO
- Gregory W.Randonph MD (2016). Surgery of the Thyroid andparathyroid glands. Reoperation for benign, 95-104.
- Hà Hoàng Kiệm (2017). Nhân tuyến giáp, tiên lượng ác tính theo phân loại Ti-Rads và điều trị bằng sóng cao tần. Hahoangkiem.com.
- Cappellani A, Di Vita M, Lo Menzo E, et al (2008). The recurrent goiter: Prevention and management. Ann Ital Chir, 79(4): 247-53.
- Calo PG, Tuveri M, Pisan G, et al (2009), Tatti. Recurrent goiter: Ourexperience. Chir Ital,61(5-6):595-9.
- Ngô Văn Hoàng Linh (2005). Nghiên cứu đặc điểm lâm sàng và phẫu thuật các bướu giáp tái phát sau mổ. Tạp chí Y dược học Quân sự, số 01, 121-126.
- Nguyễn Trung Quân, Trần Minh Đức (2006). Nghiên cứu đặc điểm lâm sàng và kết quả điều trị ngoại khoa bướu giáp đơn thuần tái phát sau mổ. Tạp chí Y dược học Quân sự, số 03, 128-135.
- Nguyễn Ngọc Trung (2003). Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và điều trị ngoại khoa bướu giáp lan tỏa nhiễm độc tái phát sau phẫu thuật. Luận văn Thạc sĩ Y học, Hà Nội.
- Nguyễn Văn Nghị (2018). Nghiên cứu kết quả phẫu thuật cắt toàn bộ tuyến giáp điều trị bướu đa nhân hai thùy tại Bệnh viện Nội tiết Trung ương. Luận văn Thạc sĩ Y học, Hà Nội.
- Nguyễn Đình Liên (1996). Nghiên cứu một số đặc điểm bệnh lý và điều trị ngoại khoa BGĐT qua 200 trường hợp đã phẫu thuật tại Bệnh viện 103. Luận văn tốt nghiệp Bác sỹ chuyên khoa II, Học viện Quân y.
- M.O, et al (1989). Oberation in postoberative relapses of goiters. Chirurgia,6:124-123.
- Wilson DB, et al (1998). Thyroid reoperations: indications and risks. Am Surg, Jul, 64(7): p674-8.
- Gibelin H, Sierra M, Mothes D, et al (2004). Risk factor for recurrent nodular goiter after thyroidectomy for benign disease: case-control study of 244 patients. World J Surg, 28(11): 1079-82.
- Micoli P, Frustaci G (2015). Surgery for recurrent goiter: Complication rate and role of the thyroid-stimulating hormone-suppressive therapy after the first operation. Lamgenbeck Archives of surgery, 400(2), 253-258.
- Đặng Thanh, Đặng Ngọc Hùng (2007). Nghiên cứu chỉ định mổ, kết quả sớm và kết quả xa sau mổ Bướu giáp đơn thuần thể nhân tại Bệnh viện 103. Y học Việt Nam, 61-68.
- Trần Ngọc Lương (2008). Đường vào tuyến giáp cải tiến trong phẫu thuật tuyến giáp, Tạp chí Y học thực hành, số 5, 44-48.
- Phan Hoàng Hiệp (2010). Ứng dụng đường mở dọc cơ ức giáp trong phẫu thuật cắt toàn bộ tuyến giáp điều trị bướu đa nhân 2 thùy. Luận văn Thạc sỹ Y học, Đại học Y Hà Nội.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam