ĐÁNH GIÁ KẾT QUẢ ĐIỀU TRỊ BẰNG PHỐI HỢP
CHẾ ĐỌ TIẾT THỰC, LUYỆN TẬP THỂ LỰC VÀ METFORMIN
CHO BỆNH NHÂN TIỀN ĐÁI THÁO ĐƯỜNG
BSCK II Phan Văn Đoàn, PGS. TS. Hoàng Trung Vinh,
Nguyễn Văn Tiến
Học Viện Quân Y
ABSTRACT
Evaluation of management by diet therapy. Physical activity and Metformin in prediabetic patients
Objectives: This study surveyed the alteration of glucose concentration, the rate of pre-diabetes patients before – after treatment, and assessed the impact of treatment on some other parameters (anthropometric indices, blood lipids, blood pressure, insulin, c-peptide, insulin resistance indices). Subjects and Methods: 55 pre-diabetes patients treated with diet therapy, physical exercise, using metformin 1700 mg/day for 1 year were assessed based on the glucose concentration, blood lipids, anthropometric indices, blood pressure, insulin concentration, c-peptide and insulin resistance indices including HOMA2-IR, HOMA2-%S, HOMA2-%B determined with the pairs of glucose-insulin, glucose – c-peptid. Results: After treatment, blood glucose concentration (G0, G2) reduced, the percentage of pre-diabetes patients decreased, those with normal glucose risen, type 2 diabetes patients appeared. Ratio of patients with obesity, increased abdominal circumference had no significant decrease, ratio of patients with hypertension, high cholesterol, triglycerides, LDL-C; decreased HDL-C decreased significantly. The mean insulin resistance indices decreased but insulin sensitivity increased. β-cell function had no significant change. Conclusions: The pre-diabetes treatment with lifestyle changes combining metformin produced good results.
Keywords: Pre-diabetes, diabetes, insulin resistance, insulin sensitivity, β-cell function.
Chịu trách nhiệm chính: Phan Văn Đoàn
Ngày nhận bài: 12.11.2016
Ngày phản biện khoa học: 25.11.2016
Ngày duyệt bài: 1.12.2016
I. ĐẶT VẮN ĐỀ
Tiền ĐTĐ là tình trạng tăng glucose máu giới hạn chưa đạt tiêu chuẩn chẩn đoán ĐTĐ týp 2. Tiền ĐTĐ cũng có các yếu tố nguy cơ, cơ chế bệnh sinh tương tự như ở BN ĐTĐ týp 2. Sự khác biệt giữa TĐTĐ so với ĐTĐ týp 2 ở chỗ là TĐTĐ có thể đảo ngược được hoặc làm chậm chuyển dạng sang ĐTĐ týp 2 bằng một số biện pháp. Do vậy điều trị TĐTĐ như một biện pháp dự phòng tích cực, hữu hiệu ĐTĐ týp 2. Các biện pháp điều trị TĐTĐ bao gồm thay đổi lối sống, dùng thuốc thậm chí can thiệp ngoại khoa để điều chỉnh cân nặng. Đề tài nghiên cứu nhằm mục tiêu:
- Khảo sát biến đổi nồng độ glucose, tỷ lệ BN TĐTĐ trước và sau điều trị.
2.Đánh giá tác động điều trị đối với chỉ số nhân trắc, huyết áp, lipid máu, nồng độ insulin, c-peptid và các chỉ số kháng insulin ở BN TĐTĐ.
1. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
1.1. Đối tượng: 55 BN TĐTĐ đáp ứng tiêu chuẩn lựa chọn được điều trị bằng các biện pháp phối hợp gồm thay đổi lối sống kết hợp với metformin thời gian 1 năm.
1.1.1. Tiêu chuẩn lựa chọn BN
+ Được chẩn đoán TĐTĐ
+ Tuổi > 40
+ Có thể mắc các bệnh mạn tính phối hợp
+ Đồng ý tham gia điều trị với biện pháp và thời gian qui định.
+ Có đủ các thông tin phục vụ nghiên cứu.
1.1.2. Tiêu chuẩn loại trừ đối tượng
+ BN ĐTĐ thuộc các thể lâm sàng
+ Đang sử dụng các thuốc ảnh hưởng đến nồng độ glucose và insulin máu.
+ Áp dụng các biện pháp điều trị không liên tục hoặc không đủ thời gian 1 năm.
1.2. Phương pháp
– Thiết kế nghiên cứu: Tiến cứu, can thiệp, theo dõi dọc, so sánh trước và sau điều trị
– Thời gian: 9/2012 – 10/2015
– Địa điểm: Một số huyện, thành phố của tỉnh Kiên Giang.
1.2.1. Nội dung nghiên cứu
+ Tại thời điểm bắt đầu nghiên cứu ký hiệu T0.
– Hỏi, khám lâm sàng, đo chiều cao, cân nặng để tính BMI, HA.
– Xét nghiệm glucose máu (lúc đói và giờ thứ 2 của NPDNG, insulin, c-peptid, lipid máu, HbA1C.
– Xác định các chỉ số: Kháng insulin (HOMA2-IR), độ nhạy insulin (HOMA2-%S) và chức năng tế bào β (HOMA2-%B) dựa vào cặp glucose – insulin và glucose – c-peptid theo mô hình HOMA2 vi tính.
+ Áp dụng các biện pháp điều trị.
– Tiết chế ăn uống tương tự như ở BN ĐTĐ điều chỉnh tùy thuộc vào chỉ số nhân trắc.
– Rèn luyện thể lực với các hình thức và mức độ khác nhau tùy thuộc vào từng đối tượng.
– Thuốc: metformin 850mg x 2 viên/ngày, chia 2 lần sáng, chiều sau ăn, thuốc phát
miễn phí.
– Các thuốc khác (nếu có) sử dụng theo chỉ định của bác sĩ.
+ Theo dõi và đánh giá sau điều trị
– Liên lạc với bác sĩ qua điện thoại bất kỳ thời điểm nào.
– Sau 12 tháng tái khám và xét nghiệm tổng thể (ký hiệu T12) tương tự như tại thời điểm T0.
1.2.2. Tiêu chuẩn chẩn đoán sử dụng trong nghiên cứu.
+ Chẩn đoán ĐTĐ týp 2 và TĐTĐ theo IDF – 2010
+ Chẩn đoán và phân loại THA theo JNC VII.
+ Chẩn đoán, phân loại BMI, chu vi vòng bụng theo tiêu chuẩn IDF áp dụng cho ngườ châu Á – Thái Bình Dương.
+ Chẩn đoán RLLP máu theo tiêu chuẩn của Hội Tim mạch học Việt Nam.
– Sử dụng chương trình SPSS 17.0
– Nồng độ insulin, c-peptid, các chỉ số kháng insulin ở BN được xác định là tăng khi > + 2SD; giảm khi < . Áp dụng phương pháp so sánh trước và sau điều trị theo cặp.
2. KẾT QUẢ NGHIÊN CỨU
Bảng 2.1: Biến đổi tình trạng BN trước và sau điều trị (n=55)
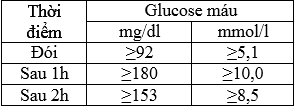
– Sau điều trị 12 tháng có sự biến đổi tỷ lệ BN dựa vào các biểu hiện.
- Tỷ lệ BN TĐTĐ giảm đi, xuất hiện đối tượng không còn biểu hiện TĐTĐ.
- Sau điều trị xuất hiện BN ĐTĐ týp 2.
Bảng 2.2: So sánh GTTB của một số chỉ số trước điều trị và sau điều trị (n=55)

Sau điều trị, GTTB glucsoe, HbA1C, insulin, C-peptid, glucose của BN giảm có ý nghĩa thống kê.
Bảng 2.3: Biến đổi tỷ lệ BN dựa vào các chỉ số trước và sau điều trị

- Sau điều trị, tỷ lệ BN có BMI ≥ 25 kg/m2, tăng chu vi vòng bụng khác biệt không có ý nghĩa thống kê.
- Tỷ lệ BN THA sau điều trị giảm có ý nghĩa.
- Tỷ lệ BN tăng cholestrol, triglycerid, LDL-C giảm có ý nghĩa sau điều trị.
- Tỷ lệ BN giảm HDL-C sau điều trị giảm có ý nghĩa.
Bảng 2.4: Biến đổi tỷ lệ BN trước và sau điều trị dựa vào insulin và C-peptid (n=55).

- Tỷ lệ BN có tăng insulin, C-peptid máu sau điều trị giảm.
- Tỷ lệ BN có insulin, C-peptid máu ở mức bình thường sau điều trị tăng lên.
Bảng 2.5: So sánh chỉ số kháng insulin trước và sau điều trị (n = 55)

- GTTB HOMA2-IR tính theo cặp glucose-insulin và glucose-c-peptid, HOMA2-%B tính theo cặp glucose-c-peptid sau điều trị giảm có ý nghĩa so với trước điều trị.
- GTTB HOMA2-%S tính theo cặp
glucose-insulin và glucose-c-peptid sau điều trị tăng lên có ý nghĩa.
- GTTB HOMA2-%B tính theo cặp glucose-insulin trước và sau điều trị khác biệt không có ý nghĩa thống kê.
Bảng 2.6: Biến đổi tỷ lệ BN trước và sau điều trị dựa vào chỉ số kháng insulin (n=55)

- Tỷ lệ BN sau điều trị có HOMA2-IR tăng tính theo cặp glucose-insulin, glucose-c-peptid đều giảm.
- Tỷ lệ BN sau điều trị có giảm HOMA2-%S tính theo cặp glucose-insulin và glucose-cpeptid cũng giảm đi.
- Tỷ lệ BN có giảm HOMA2-%B tính theo cặp glucose-insulin và glucose-c-peptid trước và sau điều trị khác biệt không có ý nghĩa thống kê.
3. BÀN LUẬN
Dựa theo khuyến cáo của Hội Nội tiết – ĐTĐ chúng tôi đã thực hiện các phương pháp kiểm soát glucose máu và những yếu tố nguy cơ ở BN TĐTĐ với 3 phương pháp: tiết chế ăn uống, rèn luyện thể lực và dùng thuốc metformin. Sau 12 tháng với 55 BN, có 36 BN (65,4%) trở về bình thường, 5 BN (9,1%) tiến triển thành ĐTĐ, còn 14 BN (25,5%)
còn TĐTĐ.
Kết thúc nghiên cứu chúng tôi thu được kết quả như sau: nồng độ trung bình glucose huyết tương lúc đói, HbA1C, insulin và C-peptid, giảm rõ rệt sau điều trị (p < 0,001).
Nồng độ glucose huyết đói trung bình trước điều trị là 5,87 ± 0,58 mmol/l, sau điều trị là 5,26 ± 0,99 mmol/l, sự khác biệt có ý nghĩa thống kê, p < 0,001. Nồng độ HbA1c trung bình trước điều trị là 6,05 ± 0,23% sau điều trị là 5,63 ± 0,75%, p < 0,001; nồng độ insulin huyết tương trước điều trị là 14,76 ± 2,18 µU/ml, sau điều trị là 10,63 ± 2,34 µUm/l, sự khác biệt có ý nghĩa thống kê, p < 0,001; tương tự nồng độ C-peptid trước điều trị là 1,72 ± 0,19 ng/ml, sau điều trị là 0,82 ± 0,31 ng/ml, (p < 0,001).
Chúng tôi ghi nhận chỉ số vòng bụng trước điều trị 82,82 ± 9,55 cm và sau điều trị là 82,55 ± 9,25 cm, khác biệt không có ý nghĩa p> 0,05, tuy nhiên chỉ số BMI trung bình trước điều trị 23,98 ± 3,16 và sau điều trị 23,35 ± 3,25 kg/m2 khác biệt có ý nghĩa thống kê với p < 0,001. Vòng bụng nhỏ lại sau một năm điều trị không có ý nghĩa và BMI giảm xuống có ý nghĩa thống kê p < 0,05.
Nhận xét biến đổi các thành phần lipid máu chúng tôi nhận thấy sau 12 tháng kiểm soát, các trị số trung bình cholesterol, triglycerid, LDL-C và tỉ lệ phần trăm của từng thành phần cũng đều giảm rõ rệt, tuy nhiên chỉ thấy sự khác biệt có ý nghĩa thống kê ở cholesterol và LDL-C, còn chỉ số triglyceride và HDL-C khác biệt không có ý nghĩa, điều này cho thấy trong thực tế lâm sàng việc điều trị làm tăng HDL-C là một vấn đề khó khăn nan giải như nhiều nhận định của các nghiên cứu [3],[5].
Tỉ lệ BN tăng HA trước điều trị là 50,9% sau điều trị chỉ còn 30,9%, như vậy tình trạng huyết áp được cải thiện rõ rệt. Trong nghiên cứu của chúng tôi, BN TĐTĐ thường tăng huyết áp nhẹ, nên việc kiểm soát huyết áp bằng chế độ ăn uống và luyện tập hợp lý có hiệu quả.
Như vậy trong năm đầu điều trị chúng tôi nhận thấy nồng độ glucose huyết đói, HbA1c, C-peptid, BMI, tăng HA và các thành phần lipid máu trừ thành phần HDL-C và triglycerid là cải thiện rõ sau điều trị, còn chỉ số vòng bụng không thay đổi sau điều trị, đây là một thực tế rất hay gặp trên lâm sàng trong công tác điều trị BN TĐTĐ nói riêng và ĐTĐ týp 2 nói chung.
Nồng độ insulin và C-peptid huyết tương đều giảm rõ rệt sau 12 tháng điều trị là một kết quả tốt. Tỷ lệ BN có nồng độ insulin tăng lên trong huyết tương giảm từ 87,3% xuống còn 29,1% sau 12 tháng điều trị. Tỷ lệ BN TĐTĐ tăng nồng độ C-peptid từ 96,4% giảm xuống còn 7,3% sau 12 tháng điều trị, p< 0,001.
Các BN trong nghiên cứu được tính toán các chỉ số HOMA2-IR, HOMA2-%B và HOMA2-%S theo cặp insulin và C-peptid, kết quả cho thấy: GTTB của HOMA2-IR giảm, GTTB của HOMA2-%B và HOMA2-%S tăng lên sau điều trị, p< 0,001. Kết quả nghiên cứu của chúng tôi phù hợp với kết quả nghiên cứu can thiệp của các tác giả khác, sau kiểm soát BN TĐTĐ và chế độ ăn, kháng insulin sẽ giảm và có quá trình phục hồi chức năng tế bào beta và độ nhạy insulin [7],[1],[2].
Cơ quan kiểm soát và phòng chống bệnh tật ở Mỹ đã ước tính tỷ lệ TĐTĐ ngày càng gia tăng, khuyến cáo những BN này cần được điều trị, không nên bỏ qua [9].
Thay đổi lối sống có thể làm giảm sự phát triển của bệnh ĐTĐ trong vòng ba năm lên tới 58% và đặc biệt đối với những người ở độ tuổi từ 60 tuổi trở lên, mức giảm còn cao hơn. Kiểm soát cân nặng, béo phì và những người thừa cân làm giảm nguy cơ BN TĐTĐ chuyển sang ĐTĐ týp 2.
Các nghiên cứu đã chỉ ra rằng tập thể dục vừa phải trong 30 phút mỗi ngày, chẳng hạn như bơi lội , đi xe đạp hoặc đi bộ nhanh, giúp ngăn ngừa BN TĐTĐ chuyển sang TĐT thực thụ. Chế độ ăn đủ dinh dưỡng, hợp lý kết hợp cân bằng của protein ít béo, rau, và ngũ cốc có thể giúp ngăn ngừa TĐTĐ trở thành TĐT týp 2 [8],[4],[6].
Dựa vào các kết quả đã thu được có thể nhận định: BN TĐTĐ nếu được kiểm soát các yếu tố nguy cơ, áp dụng biện pháp thay đổi lối sống gồm tiết chế ăn uống và luyện tập thể lực hợp lý, sử dụng thuốc tác động lên độ nhạy cảm insulin sẽ xuất hiện BN TĐTĐ trở về bình thường, giảm kháng insulin và chức năng tế bào b, tăng độ nhạy cảm của các mô và tổ chức đối với insulin. Đây là biện pháp dễ áp dụng, có thể thực hiện được rộng rãi trong cộng đồng đối với những BN được xác định là TĐTĐ.
II. KẾT LUẬN
Khảo sát kết quả điều trị 55 BN TĐTĐ bằng thay đổi lối sống kết hợp metformin sau 12 tháng có kết luận
Sau điều trị: tỷ lệ BN TĐTĐ còn 25,5%; trở về bình thường: 65,4%, chuyển sang ĐTĐ týp 2: 9,1%. Nồng độ glucose máu lúc đói, giờ thứ 2 của NPDNG;HbA1C sau theo cặp điều trị đều giảm có ý nghĩa.. Tác động của điều trị, đối với các thông số Tỷ lệ BN béo phì, tăng chu vi vòng bụng giảm chưa có ý nghĩa
Tỷ lệ BN THA, tăng cholesterol, triglycerid, LDL – c, giảm HDL – c đều giảm có ý nghĩa. GTTB nồng độ insulin, c-peptid, tỷ lệ BN tăng insulin, c-peptid sau điều trị đều giảm có ý nghĩa.+ GTTB chỉ số kháng insulin, chức năng tế bào β tính theo cặp glucose – c-peptid đều giảm; tỷ lệ BN tăng chỉ số kháng insulin sau điều trị giảm có ý nghĩa.+ GTTB độ nhạy insulin tăng, tỷ lệ BN giảm độ nhạy insulin giảm có ý nghĩa sau điều trị.
TÓM TẮT
Mục tiêu nghiên cứu: khảo sát biến đổi nồng độ glucose, tỷ lệ bệnh nhân tiền đái tháo đường (BN TĐTĐ) trước, sau điều trị và đánh giá tác động của điều trị đối với một số thông số khác (chỉ số nhân trắc, lipid máu, huyết áp, insulin, c-peptid, các chỉ số kháng insulin). Đối tượng và phương pháp: 55 BN TĐTĐ áp dụng điều trị bằng tiết chế ăn uống (TCAU), luyện tập thể lực (LTTL), sử dụng metformin 1700mg/ngày trong 1 năm được đánh giá dựa vào nồng độ glucose, lipid máu, chỉ số nhân trắc, huyết áp, nồng độ insulin, c-peptid và các chỉ số kháng insulin bao gồm HOMA2–IR; HOMA2-%S; HOMA2-%B xác định theo cặp glucose-insulin, glucose–c-peptid. Kết quả: sau điều trị nồng độ glucose máu (G0, G2) giảm, tỷ lệ BNTĐTĐ giảm, đối tượng có glucose bình thường tăng, xuất hiện BN ĐTĐ týp 2. Tỷ lệ BN béo phì, tăng chu vi vòng bụng giảm chưa có ý nghĩa. Tỷ lệ BN tăng huyết áp (THA), tăng cholesterol, triglycerid, LDL – C; giảm HDL – C giảm có ý nghĩa. Giá trị trung bình (GTTB) chỉ số kháng insulin giảm, độ nhạy insulin tăng. Chức năng tế bào β biến đổi chưa có ý nghĩa. Kết luận: các biện pháp điều trị TĐTĐ bằng thay đổi lối sống kết hợp metformin cho kết quả tốt.
Từ khóa: Tiền đái tháo đường, đái tháo đường, kháng insulin, độ nhạy cảm insulin, chức năng tế bào β.
TÀI LIỆU THAM KHẢO
- Bergman R.N., Ader M., Huecking K., Van Citters G. (2002), “Accurate assessment of β cell function: The hyperbolic correction”, Diabetes, Vol.51(Suppl. 1), S212 – S220.
- Kanauchi M. (2002), “A new index of insulin sensitivity obtained from the glucose tolerance test applicable to advanced type 2 diabetes”, Diabetes Care, Vol 25, No. 10, 1891 – 1892.
- Natasha , Hussain A., Azad Khan A.K., Bhowmik B. (2015), “Prevalence of Depression and Glucose Abnormality in an Urbanizing Rural Population of Bangladesh.” Diabetes Metab J. 39(3):218-29.
- Sakane N., Sato J., Tsushita K., et al. (2011), “Prevention of type 2 diabetes in a primary healthcare setting: three-year results of lifestyle intervention in Japanese subjects with impaired glucose tolerance.” BMC Public Health. 11(1):40. doi: 10.1186/1471-2458-11-40.
- Scheen A.J., Paquot N. (2013), “Metformin revisited: a critical review of the benefit-risk balance in at-risk patients with type 2 diabetes.” Diabetes Metab. 39(3):179-90.
- Tanaka R., Yamashiro K., Okuma Y., et al. (2015), “Effects of Pioglitazone for Secondary Stroke Prevention in Patients with Impaired Glucose Tolerance and Newly Diagnosed Diabetes: The J-SPIRIT Study.” J Atheroscler Thromb. 22(12):1305-16.
- Yang G., Li C., Gong Y., et al. (2016), “Assessment of Insulin Resistance in Subjects with Normal Glucose Tolerance, Hyperinsulinemia with Normal Blood Glucose Tolerance, Impaired Glucose Tolerance, and Newly Diagnosed Type 2 Diabetes (Prediabetes Insulin Resistance Research).”, J Diabetes Res. doi: 10.1155/2016/9270768.
- Yardley J.E., Angela A., Kenny G.P. (2010), “Lifestyle Issue: Exercise.” Textbook of diabetes, 4th Edition: pp.36
- Zapico A.G., Benito P.J., González-Gross M., et al. (2012), “Nutrition and physical activity programs for obesity treatment (PRONAF study): methodological approach of the project.” BMC Public Health. 12:1100. doi: 10.1186/1471-2458-12-1100.
- O’Rahilly, S. 1997. Science, medicine, and the future. Non-insulin dependent diabetes mellitus: the gathering storm. BMJ.314:955–959
- Warram, J.H., Martin, B.C., Krolewski, A.S., Soeldner, J.S., and Kahn, C.R. Slow glucose removal rate and hyperinsulinemia precede the development of type II diabetes in the offspring of diabetic patients. Ann. Intern. Med.113:909–915.
- Lillioja, S., et al. 1988. Impaired glucose tolerance as a disorder of insulin action. Longitudinal and cross-sectional studies in Pima Indians. N. Engl. J. Med.318:1217–1225.
- Pratley RE. Gene-environment interactions in the pathogenesis of type 2 diabetes mellitus: lessons learned from the Pima Indians. ProcNutr Soc. 1998;57:175–81.
- Romao I, Roth J. Genetic and environmental interactions in obesity and type 2 diabetes. J Am Diet Assoc. 2008;108:S24–8.
- Ahima RS, Lazar MA. Adipokines and the peripheral and neural control of energy balance. MolEndocrinol. 2008;22:1023–31
- Zac-Varghese S, Tan T, Bloom SR. Hormonal interactions between gut and brain. Discov Med. 2010;10:543–52
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

