ĐÁNH GIÁ THAY ĐỔI NỒNG ĐỘ DẤU ẤN SINH HỌC TRƯỚC VÀ SAU
PHẤU THUẬT UNG THƯ BIỂU MÔ TUYẾN GIÁP
Phan Hoàng Hiệp, Trần Ngọc Lương
Bệnh viện Nội tiết Trung ương
ABSTRACT
Evaluate the results of change the concentration of some biomarkers at before and after surgery thyroid carcinoma differentiate
Aims: To evaluate the results of change the concentration of some biomarkers at before and after surgery thyroid carcinoma differentiate in National Hospital of Endocrinology. Material and methods:115 thyroid cancer patients were performed total thyroidectomy and neck dissection by endoscopy March, 2012 to April, 2018 and RAI treatment postoperation. Results:115 thyroid cancer patients: 55 patients (47.8%) were done total endoscopic thyroidectomy.60 patients (52.2%) were done total thyroidectomy and neck dissection.In the group with lymph node metastasis, 90% of patients with elevated Tg and anti-Tg had a clear difference (p <0.05). The non-lymph node group had 56.4% of patients had increased Tg and Anti-Tg levels changed but there was no difference (p> 0.05). When comparing biomarker levels between cancers at the time of surgery, there is no difference. The average value of Tg and Anti-Tg biomarkers decreased significantly with time, and after treatment with Iodine-131. Conclusion: Quantifying the average concentration of some biomarkers shows a statistically significant difference for neck lymph node metastasis, before and after surgery. Biomarker levels mean diagnosis, monitoring and prognosis.
Chịu trách nhiệm chính:
Ngày nhận bài:
Ngày phản biện khoa học:
Ngày duyệt bài:
1. ĐẶT VẤN ĐỀ
Ung thư tuyến giáp (UTTG) là loại ung thư phổ biến trong các bệnh ung thư hệ nội tiết chiếm tới 90%, chủ yếu gặp ở nữ giới. Sàng lọc phát hiện sớm ung thư biểu mô tuyến giáp có ý nghĩa quan trọng giúp điều trị khỏi bệnh. Tuy nhiên, vẫn còn tỷ lệ không nhỏ bệnh nhân đến viện ở giai đoạn muộn hoặc bệnh nhân đã được điều trị ung thư biểu mô tuyến giáp nhưng không được theo dõi tái khám thường xuyên dẫn đến gia tăng tỷ lệ tái phát, tăng tỷ lệ tử vong, khó khăn cho công tác điều trị. Để nâng cao hiệu quả điều trị bệnh nhân ung thư biểu mô tuyến giáp, việc định lượng nồng độ các dấu ấn sinh học trước và sau điều trị là một chiến lược có yếu tố tiên lượng.
Sự thay đổi nồng độ dấu ấn sinh học trong ung thư biểu mô tuyến giáp phụ thuộc vào thể mô bệnh học, giai đoạn bệnh cũng như tình trạng bệnh ung thư ổn định hay tái phát di căn giúp lựa chọn phác đồ điều trị, theo dõi và quản lý bệnh nhân ung thư biểu mô tuyến giáp phù hợp.
Tại Việt Nam chưa có nghiên cứu nào đi sâu nghiên cứu về sự biến đổi các dấu ấn sinh học trước và sau điều trị ung thư biểu mô tuyến giáp. Chính vì vậy, chúng tôi tiến hành nghiên cứu chuyên đề này nhằm mục tiêu: Đánh giá sự thay đổi nồng độ một số dấu ấn sinh học trước và sau phẫu thuật ung thư biểu mô tuyến giáp thể biệt hóa
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu: 115 bệnh nhân chẩn đoán xác định ung thư biểu mô tuyến giáp thể biệt hóa bằng mô bệnh học, xét nghiệm định lượng nồng độ một số dấu ấn sinh học trước và sau phẫu thuật cắt giáp toàn bộ tại Bệnh viện Nội tiết Trung ương.
2.2. Phương pháp nghiên cứu: Mô tả tiến cứu theo dõi dọc
Bệnh nhân ung thư tuyến giáp được chẩn đoán được mổ bằng phẫu thuật nội soi đường ngực-nách 2 bên, tạo khoang bằng bơm khí CO2. Kỹ thuật mổ cắt toàn bộ tuyến giáp và nạo vét hạch theo khoang (khoang trung tâm và khoang bên)từ tháng 3 năm 2012 đến tháng 4 năm 2018. Điều trị hỗ trợ sau mổ bằng Iod-131.
2.3. Xử lý số liệu: Kết quả được xử lý theo chương trình phần mềm SPSS 16.0.
3. KẾT QUẢ NGHIÊN CỨU
Bảng 1. Liên quan giữa Tg và di căn hạch (trước mổ)

Nhận xét: Trong nhóm có di căn hạch thì 90% bệnh nhân có Tg tăng, sự khác biệt có ý nghĩa thống kê p < 0,05. Nhóm không di căn hạch có 56,4% bệnh nhân có Tg tăng, không có sự khác biệt về tỷ lệ Tg tăng hay không tăng ở nhóm không di căn hạch.
Bảng 2. Liên quan giữa anti-Tg và di căn hạch (trước mổ)

Nhận xét: Trong số bệnh nhân có di căn hạch, tỷ lệ Anti-Tg tăng rõ (< 0,05). Ở nhóm bệnh nhân không có di căn hạch nồng độ Anti-Tg thay đổi không có sự khác biệt (p >0.05).
Bảng 3. Nồng độ TB một số dấu ấn sinh học giữa các thể ung thư (trước mổ)
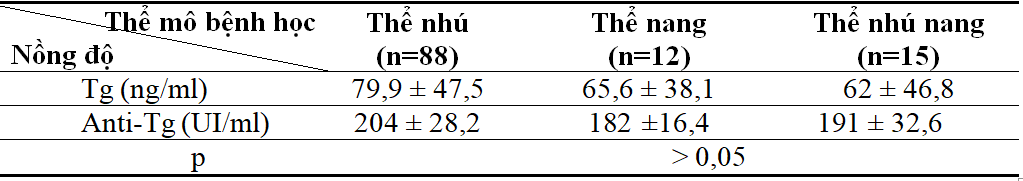
Nhận xét: Khi so sánh nồng độ dấu ấn sinh học giữa các thể ung thư tại thời điểm trước mổ cho thấy không có sự khác biệt (p > 0,05).
Bảng 4. Nồng độ trung bình một số dấu ấn sinh học
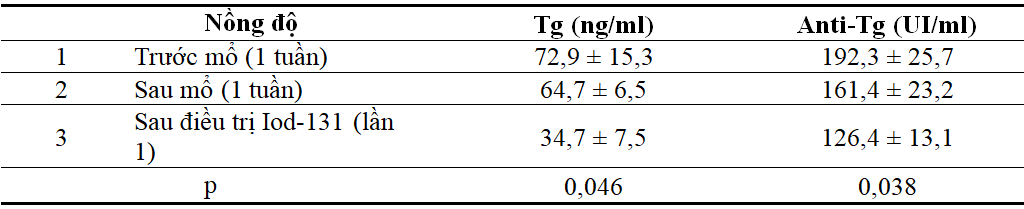
Nhận xét: Khi so sánh nồng độ dấu ấn sinh học trước và sau phẫu thuật cho thấy Tg, Anti-Tg giảm có ý nghĩa thống kê với p < 0,05.
Bảng 5. Nồng độ Tg và Anti-Tg giữa các thể ung thư (sau điều trị Iod-131)
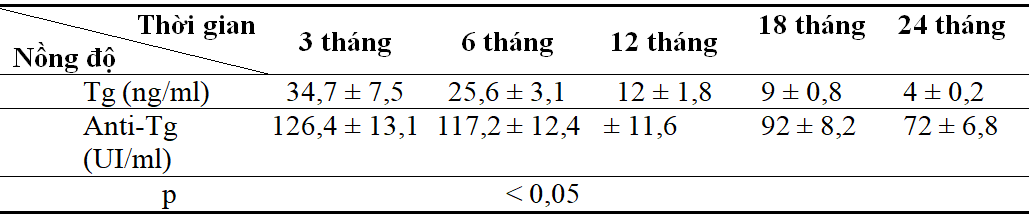
Nhận xét: Giá trị trung bình của dấu ấn sinh học Tg và Anti-Tg giảm rõ dệt theo thời gian, và sau các đợt điều trị Iod-131.
4. BÀN LUẬN
Theo hướng dẫn điều trị ung thư tuyến giáp Hoa Kỳ (NCCN 1.2016): giá trị của xét nghiệm nồng độ Tg trong việc theo dõi tái phát và di căn sau khi điều trị UTTG bằng phẫu thuật kết hợp điều trị Iod-131cũng như đánh giá lượng mô giáp còn lại sau phẫu thuật. Nồng độ Tg sẽ tăng cao hơn rõ rệt khi bệnh nhân có di căn hạch cổ hoặc di căn xa (phổi, xương..) so với bệnh nhân chưa có di căn.Nếu mô giáp được cắt bỏ hoàn toàn thì nồng độ Tg trong máu rất thấp. Những bệnh nhân UTTG, sau phẫu thuật vẫn còn nhu mô tuyến giáp thì xét nghiệm nồng độ Tg vẫn còn cao.
Theo kết quả nghiên cứu của Mai Trọng Khoa và cộng sự (2006), nồng độ Tg ở bệnh nhân chưa có di căn là 48,5 ng/ml, thấp hơn nhóm đã có di căn hạch (90,7 ng/ml) và di căn xa (322,4 ng/ml) (p <0,01). Nồng độ Tg chung cho các nhóm trước điều trị là 154,6 ng/ml [87]. Nguyễn Mai Anh (2008) so sánh nồng độ Tg của bệnh nhân UTTG sau phẫu thuật chưa có di căn và đã có di căn, kết quả cho thấy: 32 bệnh nhân chưa di căn có nồng độ Tg là 77,3 ± 69,3 ng/ml và 9 bệnh nhân đã di căn có nồng độ Tg là 296,2 ± 195,4 ng/ml. Theo Đào Thị Bích Thủy (2005), bệnh nhân UTTG chưa di căn nồng độ Tg trung bình là 18 ng/ml, thấp hơn một số tác giả đã công bố [88]. Trần Đình Hà, Phan Sỹ An (2004) nghiên cứu 62 bệnh nhân UTTG trước điều trị Iod-131, nồng độ Tg trung bình là 109,1 ± 17,7. Levent K xác định nồng độ Tg trên một nhóm bệnh nhân UTTG sau phẫu thuật, số liệu thu được từ 20 ng/ml đến 3000 ng/ml, nồng độ Tg trung bình là 419,3 ng/ml.
Chúng tôi tiến hành định lượng nồng độ một số dấu ấn sinh học trước điều trị có đối chiếu với thể mô bệnh học và di căn hạch cổ cho thấy: không có sự khác biệt giữa ung thư biểu mô nhú, nang hay nhú-nang (bảng 1,2,3). Đối chiếu với những tổn thương có di căn hạch thì nồng độ trung bình dấu ấn sinh học càng cao thì tỷ lệ di căn hạch cổ càng cao đặc biệt nồng độ trung bình Tg và Anti-Tg, sự khác biệt có ý nghĩa thống kê với p <0,05 (bảng.5). Trong ung thư biểu mô tuyến giáp tỷ lệ nồng độ Tg, anti-Tg tăng cao kết hợp với chỉ số TIRAD có ý nghĩa trong chẩn đoán và tiên lượng bệnh.
Trong nghiên cứu này sau khi phẫu thuật cắt toàn bộ tuyến giáp, nồng độ Tg, anti-Tg giảm mạnh. Trước phẫu thuật nồng độ trung bình Tg và Anti-Tg là 72,9 ; 192,3 so với sau phẫu thuật là 64,7 ; 161,4. So sánh trước và sau phẫu thuật cho thấy sự khác biệt có ý nghĩa thống kê (bảng 4). Chúng tôi tiếp tục theo dõi nồng độ trung bình của 2 chỉ số này thấy chúng giảm rõ dệt theo thời gian và sau mỗi đợt điều trị Iod-131 (bảng 5).
Nguyễn Mai Anh, Lê Đức Mạnh và Cs (2008), đánh giá UTTG tái phát và di căn sau phẫu thuật bằng cách định lượng Tg huyết thanh và các xét nghiệm hình ảnh. Tuy nhiên Tg huyết thanh có thể bị sai lệnh do phương pháp định lượng, khi đó sự hiện diện của tự kháng thể kháng Tg (anti-Tg) có ý nghĩa hơn. Tác giả Aras và Cs 2007: Tg (+) là yếu tố chỉ điểm mạnh hơn các yếu tố khác trong dự báo bệnh tiến triển.
Theo tác giả bệnh nhân UTTG tái phát nồng độ Tg ở mức 10ng/ml có độ nhạy là 79%, độ đăc hiệu là 97% [86]. Những hướng dẫn gần đây khuyến cáo nên định lượng Tg, anti-Tg đồng thời theo Kucuk ON và Cs 2006, mức tăng anti-Tg là marker hữu ích phát hiện bệnh tái phát hoặc di căn ở bệnh nhân UTTG [2],[87].
Trong nghiên cứu này khi đánh giá và theo dõi các bệnh nhân tái phát cho thấy nồng độ Tg tăng lên trên bình thường là 80% không tăng là 20%. Xét nghiệm nồng dộAnti-Tg thấy không tăng ở tất cả các bệnh nhân tái phát (bảng 3.53).
Trong nhóm nghiên cứu này chỉ bao gồm những bệnh nhân chưa có di căn xa nên nồng độ Tg trung bình thấp hơn so với một số tác giả khác đã công bố.
Kết quả của chúng tôi cũng như báo cáo của các tác giả là nồng độ dấu ấn sinh học có ý nghĩa trong chẩn đoán bệnh, theo dõi tái phát và đánh giá đáp ứng sau điều trị.
5. KẾT LUẬN
Nghiên cứu 115 bệnh nhân ung thư tuyến giáp thể biệt hóa được phẫu thuật nội soi cắt toàn bộ tuyến giáp và vét hạch cổ. Định lượng nồng độ trung bình một số dấu ấn sinh học cho thấy sự khác biệt có ý nghĩa thống kê đối với tình trạng di căn hạch cổ, trước và sau phẫu thuật. Nồng độ dấu ấn sinh học có ý nghĩa chẩn đoán, theo dõi và tiên lượng bệnh.
TÓM TẮT
Mục tiêu: Đánh giá sự thay đổi nồng độ một số dấu ấn sinh học trước và sau phẫu thuật ung thư biểu mô tuyến giáp thể biệt hóa tại Bệnh viện Nội tiết Trung ương. Đối tượng nghiên cứu: 115 bệnh nhân ung thư tuyến giáp được mổ bằng phẫu thuật nội soi cắt toàn bộ tuyến giáp và nạo vét hạch, từ tháng 3 năm 2012 đến tháng 4 năm 2018. Điều trị hỗ trợ sau mổ bằng Iod-131. Kết quả nghiên cứu: Trong nghiên cứu với 115 bệnh nhân ung thư tuyến giáp: 55 trường hợp (47,8%) cắt toàn bộ tuyến giáp. 60 TH (52,2%) cắt toàn bộ tuyến giáp nạo vét hạch. Trong nhóm có di căn hạch thì 90% bệnh nhân có Tgvà anti-Tgtăng cao có sự khác biệt rõ (p <0,05). Nhóm không di căn hạch có 56,4% bệnh nhân có Tg tăng và nồng độ Anti-Tg thay đổi nhưng không có sự khác biệt (p >0,05).Khi so sánh nồng độ dấu ấn sinh học giữa các thể ung thư tại thời điểm trước mổ cho thấy không có sự khác biệt. Giá trị trung bình của dấu ấn sinh học Tg và Anti-Tg giảm rõ dệt theo thời gian, và sau các đợt điều trị Iod-131. Kết luận: Định lượng nồng độ trung bình một số dấu ấn sinh học cho thấy sự khác biệt có ý nghĩa thống kê đối với tình trạng di căn hạch cổ, trước và sau phẫu thuật. Nồng độ dấu ấn sinh học có ý nghĩa chẩn đoán, theo dõi và tiên lượng bệnh.
TÀI LIỆU THAM KHẢO
- He LZ1, Zeng TS2 et al. Thyroid Hormones, Autoantibodies, Ultrasonography, and Clinical Parameters for PredictingThyroid Cancer. Int J Endocrinol.2016
- Safavi A1, Azizi F, Jafari R, Chaibakhsh S, SafaviAA.Thyroid Cancer Epidemiology in Iran: a Time Trend StudyAsian Pac J Cancer Prev. 2016;17(1):407-12..
- Khổng Thị Hồng và CS. 2010: Tạp chí Y học Việt Nam, tháng 8- số 2/2011. Chuyên đề: Hội nghị khoa học của hội hóa sinh y dược Hà nội và các tỉnh phía Bắc lần thứ XVII.
- Bournaud C1, Raverot V2.Follow-up of differentiated thyroid carcinoma. Ann Endocrinol (Paris).2015 Feb
- Aras G et al. Is thyroglobulin the stronger indicator for progressive disease than the other conventional factors is same age patient groups with differentiated thyroid cancer? Nucle Med Commun 2007; 28(12): 907-13.
- Kucuk ON, Aras G et al. Clinical importance of anti- thyroglobulin auto- antibodies in patients with differentiated thyroid carcinoma: coparision with mTc-MIBI scan. Nucle Med Commun 200 Nov; 27(11):873-6.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

