ĐÁNH GIÁ TỔN THƯƠNG ĐỘNG MẠCH VÀNH THEO THANG ĐIỂM SYNTAX Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG TYPE 2
Ngô Thị Xuân Vân1, Lê Thị Bích Thuận2, Hồ Anh Bình3
1BVĐK tỉnh Bình Định, 2Trường ĐHYD Huế, 3BVTW Huế
DOI: 10.47122/vjde.2022.52.12
ABSTRACT
Evaluating coronary artery lesions by syntax score in type 2 diabetic patients
Diabetes is a main risk for the formation and development of CAD. Studies all over the world and in Vietnam find out the lesions of coronary arteries in diabetes are more severe, more vessels and more complex morphology than in non-diabetic patients. Coronary artery angiography helps to evaluate the degree of coronary artery lesion according to SYNTAX score, a scale that supports physicians to give out optimal treatment such as medical therapy, stenting or CABG. Objective: Treatment group: Type 2 diabetic patients are performed coronary artery angiography and detected coronary artery lesion (≥ 50% luminal diameter stenosis in ≥ main branches).Control group: Non-diabetic patients are performed coronary artery angiography and detected no lesion. Methodology: Cross-sectional study with control group. Results: – Angina characteristics in diabetes are mainly subtle or atypical. Hypertension in diabetes is higher ratio. The most blood lipid disorders in diabetes is hypertriglyceridaemia, microalbuminuria accounts for 41,6%.- Type 2 diabetic patients have multi vessel lesion, the average number of lesions is 2,38 ±0,72, mainly 2-vessel or 3-vessel lesions, and 3- vessel lesion accounts for 53,3%. Type 2 diabetic patients: LAD lesion accounts for 90%, RCA 73,3%, LCx 63,3%. LM lesion accounts for 10%.Type 2 diabetic patients with average SYNTAX score is 23,55 ± 8,22, and the ratio of average SYNTAX score group is the highest 56,7%. Conclusion: Type 2 diabetic patients have atypical angina whereas the coronary artery lesions are more severe than non-diabetic patients.
Key words: syntax score, type 2 diabetic patient, coronary artery disease
TÓM TẮT
ĐTĐ là YTNC chính cho sự hình thành và phát triển bệnh ĐMV. Các nghiên cứu trên thế giới và trong nước cho thấy tổn thương ĐMV ở bệnh nhân ĐTĐ nặng nề hơn, tổn thương đa nhánh với hình thái tổn thương phức tạp hơn bệnh nhân không ĐTĐ.Chụp ĐMV giúp đánh giá mức độ tổn thương ĐMV theo thang điểm SYNTAX, một thang điểm giúp người thầy thuốc có thể đưa ra cách thức điều trị tối ưu cho mỗi bệnh nhân: điều trị nội khoa đơn thuần, đặt stent hay phẫu thuật bắc cầu nối chủ vành. Đối tượng nghiên cứu: Nhóm bệnh: BN ĐTĐ type Nhóm đối chứng: là những BN không có ĐTĐ. Bệnh động mạch vành: được chụp ĐMV có tổn thương ĐMV (hẹp ≥ 50% đường kính lòng mạch ≥ 1 nhánh ĐMV chính). Phương pháp nghiên cứu. Mô tả, cắt ngang có đối chứng. Kết quả: – Tính chất đau thắt ngực ở BN ĐTĐ chủ yếu là không ĐTN và ĐTN không điển hình. Tăng huyết áp ở BN ĐTĐ có tỷ lệ cao hơn. Rối loạn lipid máu ở BN ĐTĐ thường gặp tăng triglycerid, tỷ lệ BN có microalbumin niệu chiếm 41,6%. – BN ĐTĐ type 2 có tổn thương nhiều nhánh ĐMV hơn, số nhánh ĐMV trung bình bị tổn thương là 2,38 ±0,72 nhánh, trong đó chủ yếu là tổn thương 2 và 3 nhánh, tổn thương 3 nhánh chiếm tỷ lệ cao có ý nghĩa 53,3%. – BN ĐTĐ type 2:Tổn thương động mạch liên thất trước chiếm tỷ lệ cao nhất 90%, tiếp đến là ĐMV phải 73,3% và tổn thương động mạch mũ chiếm tỷ lệ thấp nhất 63,3%. Tổn thương thân chung ĐMV trái chiếm tỷ lệ 10%.- BN ĐTĐ type 2 Điểm SYNTAX trung bình là 23,55 ± 8,22 và phân bố ở nhóm SYNTAX trung bình chiếm tỷ lệ cao nhất 46,7%. Kết luận: BN đái tháo đường type 2 có biểu hiện cơn đau ngực không rõ nhưng tổn thương ĐMV nặng nề so với nhóm BN không có ĐTĐ.
Từ khoá: điểm syntax, đái tháo đường type 2, bệnh động mạch vành
Tác giả liên hệ: Hồ Anh Bình
Email: [email protected]
Ngày nhận bài: 05/03/2022
Ngày phản biện khoa học: 15/03/2022
Ngày duyệt bài: 30/03/2022
1. ĐẶT VẤN ĐỀ
Nhiều nghiên cứu trên thế giới cho thấy có mối quan hệ mật thiết giữa đái tháo đường và bệnh động mạch vành. ĐTĐ là YTNC chính cho sự hình thành và phát triển bệnh ĐMV. Bệnh ĐMV trên BN ĐTĐ có bệnh cảnh lâm sàng nặng và tỷ lệ tử vong cao. Các nghiên cứu trên thế giới và trong nước cho thấy tổn thương ĐMV ở BN ĐTĐ nặng nề hơn, tổn thương đa nhánh với hình thái tổn thương phức tạp hơn bệnh nhân không ĐTĐ [10]. Chụp ĐMV giúp đánh giá mức độ tổn thương ĐMV theo thang điểm SYNTAX, một thang điểm giúp người thầy thuốc có thể đưa ra cách thức điều trị tối ưu cho mỗi BN: điều trị nội khoa đơn thuần, đặt stent hay phẫu thuật bắc cầu nối chủ vành [15]. Chúng tôi tiến hành đề tài với mục tiêu: Đánh giá tổn thương động mạch vành theo thang điểm syntax ở bệnh nhân đái tháo đường type 2
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
2.1.1. Tiêu chuẩn chọn mẫu
Nhóm bệnh: 60 bệnh nhân ĐTĐ type 2
Nhóm đối chứng: 65 BN không có ĐTĐ Bệnh động mạch vành: được chụp ĐMV
có tổn thương ĐMV (hẹp ≥ 50% đường kính lòng mạch ≥ 1 nhánh ĐMV chính).
2.1.2. Tiêu chuẩn loại trừ
- Bệnh nhân tử vong trong những giờ đầu, chưa làm được phiếu nghiên cứu
- Những bệnh nhân có hồ sơ không đủ các dữ liệu nghiên cứu
- Những bệnh nhân không đồng ý tham gia vào nghiên cứu
2.2. Phương pháp nghiên cứu
2.2.1. Thiết kế nghiên cứu: Mô tả, cắt ngang có đối chứng
2.2.2. Địa điểm và thời gian nghiên cứu
Nghiên cứu được tiến hành tại Khoa Nội Tim Mạch BVĐK Tỉnh Bình Định trong thời gian từ tháng 5/2019 đến tháng 5/2020.
2.2.3. Các bước tiến hành nghiên cứu
Thu thập số liệu về tiền sử bệnh tật, khám lâm sàng, xét nghiệm cận lâm sàng, kết quả đọc điểm SYNTAX theo mẫu bệnh án thiết kế sẵn. Tính điểm SYNTAX trên phim chụp ĐMV, chia làm 3 nhóm [15]
- Điểm SYNTAX ≤ 22 : điểm thấp.
- 22 < Điểm SYNTAX ≤ 32: điểm
- Điểm SYNTAX > 32: điểm
2.3. Xử lý số liệu
Số liệu được thu thập và mã hóa theo mẫu bệnh án nghiên cứu thống nhất, số liệu được nhập bằng Excel. Sử dụng các thuật toán thống kê y học, phần mềm SPSS 20.0
3. KẾT QUẢ NGHIÊN CỨU
3.1. Đặc điểm chung
3.1.1. Đặc điểm về tuổi
Bảng 1. Tình hình phân bố theo nhóm tuổi giữa 2 nhóm nghiên cứu
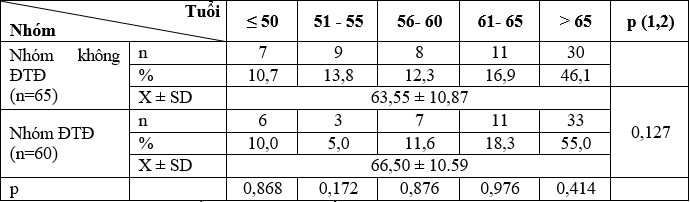
Không có sự khác biệt về tỷ lệ các nhóm tuổi của hai nhóm nghiên cứu, p>0,05.
3.1.2. Đặc điểm về giới tính
Bảng 2. Phân bố theo giới tính giữa hai nhóm nghiên cứu
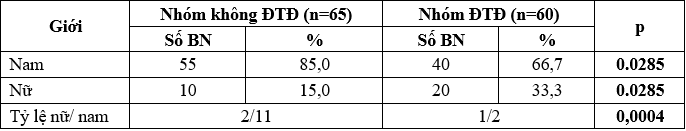
Nhóm bệnh nhân ĐTĐ tỷ lệ nữ/ nam cao hơn nhóm bệnh nhân không ĐTĐ.
3.2. Đặc điểm lâm sàng và các yếu tố nguy cơ
3.2.1. Triệu chứng đau thắt ngực
Bảng 3. Triệu chứng ĐTN giữa hai nhóm nghiên cứu
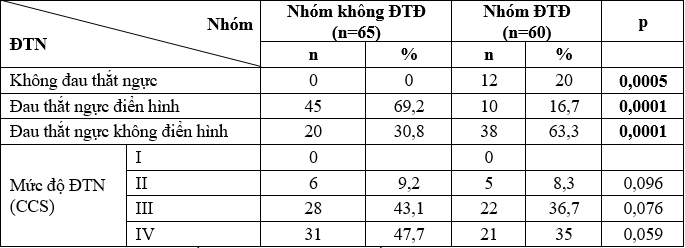
Không có sự khác biệt về phân loại mức độ đau thắt ngực theo CCS ở 2 nhóm nghiên cứu.
3.2.2. Đặc điểm các yếu tố nguy cơ ĐMV ở hai nhóm nghiên cứu
Bảng 4. Phân bố các yếu tố nguy cơ trong từng nhóm
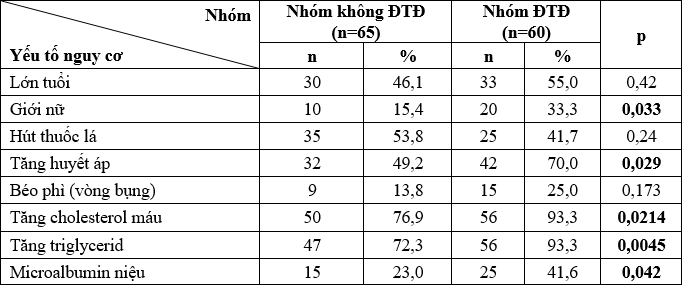
Tỷ lệ giới nữ, THA, tăng cholesterol máu, tăng triglycerid, MAU (+) ở nhóm bệnh nhân ĐTĐ cao hơn có ý nghĩa so với nhóm bệnh nhân không ĐTĐ, p<0,05.
3.2.3. Tình trạng kiểm soát đường huyết ở nhóm ĐTĐ
Bảng 5. Mức độ kiểm soát đường huyết của nhóm ĐTĐ
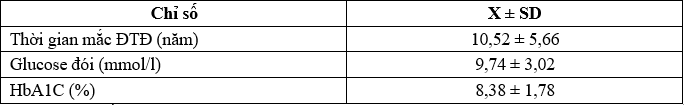
Thời gian mắc bệnh ĐTĐ type 2 trung bình là khá dài10,52 ± 5,66 năm.
3.3. Đặc điểm tổn thương ĐMV
3.3.1. Tần suất tổn thương số nhánh ĐMV
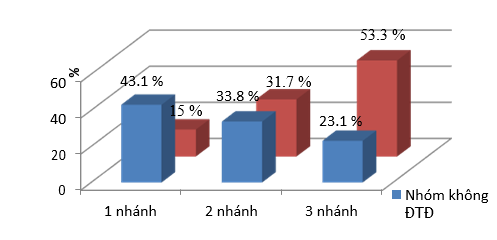
Biểu đồ 1. Phân bố tỷ lệ tổn thương số nhánh ĐMV của hai nhóm
- Nhóm bệnh nhân ĐTĐ (n=60) có tỷ lệ tổn thương 3 nhánh ĐMV cao hơn có nghĩa (p<0,001) và tỷ lệ tổn thương 1 nhánh ĐMV thấp hơn có ý nghĩa (p= 0,012) so với nhóm không ĐTĐ (n=65)
- Không có sự khác nhau có ý nghĩa về tỷ lệ tổn thương 2 nhánh ĐMV giữa hai nhóm nghiên cứu (p=0,95).
3.3.2. Tỷ lệ tổn thương các nhánh ĐMV
Bảng 6. Tỷ lệ tổn thương các nhánh ĐMV
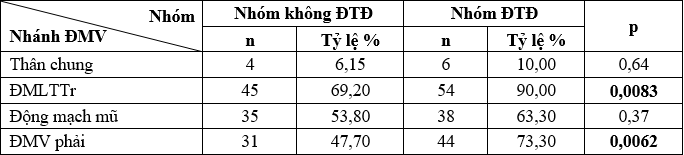
- Nhóm bệnh nhân ĐTĐ có tỷ lệ tổn thương ĐMLTTr cao nhất rồi đến ĐMV phải và thấp nhất là động mạch mũ.
- Nhóm không ĐTĐ có tỷ lệ tổn thương ĐMLTTr cao nhất, thấp nhất là ĐMV phải.
- Có sự khác biệt về tỷ lệ tổn thương ĐMLTTr, ĐMV phải giữa hai nhóm p<0,01.
- Không có sự khác biệt có ý nghĩa về tỷ lệ tổn thương ở thân chung ĐMV trái và ĐM mũ giữa hai nhóm nghiên cứu.
3.3.3. Mức độ tổn thương ĐMV theo điểm SYNTAX
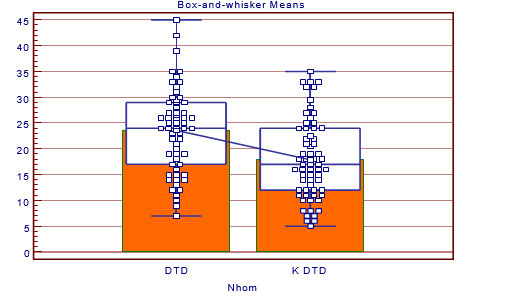
Biểu đồ 2. Phân bố điểm SYNTAX trung bình của hai nhóm nghiên cứu Điểm SYNTAX nhóm bệnh nhân ĐTĐ cao hơn so với nhóm không ĐTĐ (p < 0,001).
Bảng 7. Phân bố theo từng nhóm thang điểm SYNTAX hai nhóm nghiên cứu
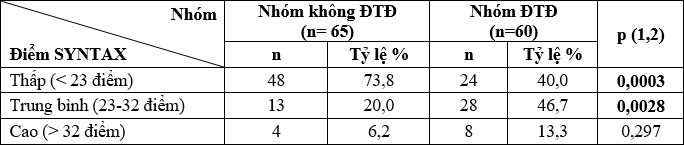
- Nhóm bệnh nhân ĐTĐ có tỷ lệ điểm SYNTAX nhóm trung bình (23-32 điểm) cao hơn so với nhóm không ĐTĐ, p<0,01.
- Nhóm không ĐTĐ có tỷ lệ điểm SYNTAX thấp (<23điểm) cao hơn nhóm ĐTĐ, p<0,001.
4. BÀN LUẬN
4.1. Đặc điểm chung
Tuổi là một trong những yếu tố nguy cơ của bệnh tim mạch nói chung và bệnh ĐMV nói riêng, đây là yếu tố tiên lượng trong hội chứng vành cấp. Điều này đã được chứng minh trong các nghiên cứu lớn như FRAMINGHAM [16] . Trong nghiên cứu của chúng tôi, tuổi trung bình của nhóm bệnh nhân ĐTĐ là 66,5 ± 10,59 tuổi, của nhóm bệnh nhân không ĐTĐ là 63,55 ± 10,86 tuổi.
Từ kết quả các nghiên cứu cho thấy, trên bệnh nhân ĐTĐ type 2, biến chứng tim mạch đặc biệt chiếm tỷ lệ cao ở giới nữ. Giải thích sự khác biệt này có thể do phần lớn bệnh nhân nữ mắc bệnh ĐTĐ type 2 xảy ra ở độ tuổi mãn kinh. Thật vậy, so với người không mắc bệnh ĐTĐ, nguy cơ bệnh ĐMV tăng cao rất đáng kể gấp 5,1 lần ở nữ và 2,4 lần đối với nam giới [20]. Trong nghiên cứu của chúng tôi, ở nhóm bệnh nhân ĐTĐ cỏ tỷ lệ nữ/nam là 1/2, nhóm bệnh nhân không ĐTĐ tỷ lệ này là 2/11. Như vậy tỷ lệ nữ/nam nhóm ĐTĐ cao hơn có ý nghĩa thống kê (P =0,0004).
Nghiên cứu Trần Thị Huỳnh Nga [3], Phạm Mạnh Hùng và cộng sự [2] cũng có tỷ lệ nữ/ nam ở nhóm ĐTĐ cao hơn nhóm không ĐTĐ, tuy nhiên sự khác nhau này chưa có ý nghĩa.
4.2. Đặc điểm lâm sàng và các yếu tố nguy cơ
4.2.1. Tính chất cơn đau thắt ngực
Trong nghiên cứu của chúng tôi nhóm bệnh nhân ĐTĐ có tỷ lệ không ĐTN và ĐTN không điển hình cao hơn có ý nghĩa so với nhóm bệnh nhân không ĐTĐ (p < 0,05), tỷ lệ ĐTN điển hình thấp hơn có ý nghĩa (16,7 % so với 69,2 %, P= 0,0001).
Tác giả Chiarelo M (1985) ghi nhận ở bệnh nhân ĐTĐ có tỷ lệ TMCT im lặng (36%) cao hơn nhiều so với bệnh nhân không ĐTĐ (19%) [5]. Theo Amman Peter thì tỷ lệ đau thắt ngực im lặng trên nhóm bệnh nhân ĐTĐ cao hơn. Tỷ lệ NMCT im lặng ở bệnh nhân ĐTĐ cũng cao hơn. Bell D.S,H (1995) ghi nhận khoảng 30 % bệnh nhân bị NMCT là thể im lặng [5]. Người ta đã lý giải đặc tính này xuất phát từ sự suy yếu và bất thường của hệ thần kinh tự chủ cảm nhận đau [6].
4.2.2. Đặc điểm yếu tố nguy cơ
Tăng huyết áp là một YTNC chính đã được xác định của bệnh ĐMV. Khi THA phối hợp với ĐTĐ thì nguy cơ bệnh lý ĐMV sẽ tăng gấp đôi. Các tác giả đã cho rằng khả năng đi kèm của THA và hội chứng chuyển hóa có mối liên hệ căn nguyên giữa THA và tình trạng đề kháng insulin [7].
Theo nghiên cứu của UKPDS (1998) cho thấy có trên 50% bệnh nhân ĐTĐ type 2 bị THA, tần suất tăng theo tuổi, béo phì và microalbumin niệu [19]. Kết quả nghiên cứu của chúng tôi cho thấy nhóm bệnh nhân ĐTĐ có tỷ lệ THA nhiều hơn có ý nghĩa so với nhóm không ĐTĐ (tỷ lệ này là 70 % so với 49,2 %, p =0,0291).
Hút thuốc lá là một YTNC tim mạch đã rõ. Người hút thuốc lá có nguy cơ mắc bệnh ĐMV gấp 2,04 lần so với người không hút thuốc lá [14]. Bệnh nhân ĐTĐ có hút thuốc lá làm nguy cơ bệnh tim mạch, tử vong sớm tăng và tăng tỷ lệ biến chứng vi mạch trên ĐTĐ. Các phân tích gộp cho thấy hút thuốc lá làm tăng phát triển ĐTĐ type 2. Hút thuốc lá làm đề kháng insulin và đáp ứng tiết insulin không đầy đủ.
Một nghiên cứu ở bệnh nhân ĐTĐ type 2 mới chẩn đoán có hút thuốc lá, khi ngưng hút thuốc lá trong 1 năm sẽ cải thiện các thông số chuyển hóa, giảm HA và giảm microalbumin niệu [8].
Trong nghiên cứu của chúng tôi, số người hút thuốc lá ở nhóm ĐTĐ là 41,7 %, nhóm không ĐTĐ là 53,7 %; giữa 2 nhóm số người hút thuốc lá khác nhau không có ý nghĩa thống kê (p = 0,24).
Béo phì là một trong những YTNC truyền thống, thường được đánh giá thông qua chỉ số khối cơ thể (BMI) và vòng bụng. Ở bệnh nhân ĐTĐ type 2, béo phì vừa là yếu tố dự báo bệnh ĐTĐ vừa là YTNC tim mạch. Thừa cân/béo phì ở các mức độ khác nhau đều làm tăng nguy cơ mắc bệnh tim mạch. Béo phì có thể tác động tới sự hình thành các YTNC khác. Béo phì càng nhiều thì khả năng xuất hiện các yếu tố tiền đề cho xơ vữa động mạch như THA, ĐTĐ cũng như nguy cơ mắc bệnh ĐMV càng cao [9]. Trong nghiên cứu của chúng tôi chưa thấy sự khác nhau có ý nghĩa về tỷ lệ béo phì giữa 2 nhóm nghiên cứu, tương tự kết quả nghiên cứu của Trần thị Huỳnh Nga (30,6 % so với 27,3%, p=0,72) [3].
Rối loạn chuyển hoá lipid đã được chứng minh là tác nhân quan trọng tác động lên sự hình thành và phát triển các tổn thương mạch máu do xơ vữa trong cả 2 nhóm ĐTĐ và không ĐTĐ. Trước đây người ta chú trọng đến vai trò quan trọng của cholesterol trong bệnh lý tim mạch, thời gian gần đây người ta đã bắt đầu quan tâm đến vai trò triglycerid nhất là trên bệnh nhân ĐTĐ type 2.
Laakso và cộng sự đã tiến hành nghiên cứu bệnh nhân ĐTĐ trong 7 năm, tác giả đã nhận thấy bệnh nhân ĐTĐ type 2 có kèm bệnh ĐMV có nồng độ tryglicerid cao có ý nghĩa thống kê so với nhóm bệnh nhân không kèm bệnh ĐMV [12].
4.2.3. Tình trạng kiểm soát đường huyết ở nhóm bệnh nhân có đái tháo đường
Bệnh thận ĐTĐ thường xảy ra từ 10-15 năm sau khi khởi bệnh ĐTĐ. Khoảng 10% bệnh nhân có MAU xảy ra dưới 10 năm và tăng lên 20-30% sau 10 năm sau đó. Đối với ĐTĐ type 2, bệnh nhân có thể có MAU ngay khi phát hiện bệnh, do thời gian tiền lâm sàng ĐTĐ trước đó.
Nghiên cứu ở châu Á MAPS (Microalbuminuria Prevalence study) (2015) thực hiện trên 6801 bệnh nhân ĐTĐ type 2 ở 10 quốc gia hoặc vùng lãnh thổ của Châu Á (gồm Trung Quốc, Hồng Kông, Indonesia, Malaysia, Pakistan, Phi-lip-pin, Singapore, Hàn Quốc, Đài Loan và Thái Lan) cho thấy tần suất lưu hành của MAU lên đến 39,8% và của MAU lâm sàng là 18,8% [21].
Onur Sinan Deveci đã cho thấy có sự liên quan độc lập giữa MAU và sự hiện diện bệnh ĐMV ở cả 2 nhóm đối tượng ĐTĐ và không ĐTĐ. Tác giả nghiên cứu trên 402 bệnh nhân chụp ĐMV. Tổn thương ĐMV dựa trên thang điểm Gensini.
Ở nhóm ĐTĐ: Nhóm MAU (+) có điểm số Gensini là 57 ± 38,2, nhóm MAU (-) có điểm số Gensini là 26,5 ± 19,5, sự khác biệt giữa 2 nhóm có ý nghĩa thống kê (p < 0,001); ở nhóm không ĐTĐ cũng cho kết quả tương tự [13].
4.2.4. Đặc điểm về thời gian mắc bệnh ĐTĐ và mức độ kiểm soát đường huyết của nhóm đái tháo đường type 2
Đối tượng nghiên cứu của chúng tôi có thời gian phát hiện ĐTĐ type 2 trung bình là 10,52 ± 5,66 năm. Có thể nói rằng kiểm soát đường huyết là khống chế HbA1c ở mức tiêu chuẩn. HbA1c và glucose máu là hai yếu tố không thể tách rời khi nói đến cụm từ “kiểm soát đường huyết”, vì HbA1c phản ánh mức độ và đánh giá sự kiểm soát đường huyết.
Cho đến nay hầu hết các nghiên cứu đều sử dụng HbA1c để theo dõi và đánh giá sự kiểm soát đường huyết. HbA1c phản ánh sự kiểm soát đường huyết trong một khoảng thời gian. Không những HbA1c liên quan đến sự phát triển bệnh mạch máu nhỏ, mà còn liên quan đến biến chứng mạch máu lớn ở bệnh nhân ĐTĐ.
Selvin Elizabeth cho thấy liên quan giữa HbA1c và nguy cơ bệnh ĐMV độc lập với các YTNC khác. Nghiên cứu được tiến hành trên 1321 bệnh nhân không ĐTĐ và 1626 bệnh nhân ĐTĐ, thời gian theo dõi 8-10 năm. Kết quả: ở bệnh nhân ĐTĐ, những người có mức
HbA1c cao nhất tăng 2,37 nguy cơ mắc bệnh ĐMV so với người có mức HbA1c thấp nhất, ở bệnh nhân không ĐTĐ nguy cơ này là 1,41 [17]. Nồng độ HbA1c của bệnh nhân ĐTĐ trong nghiên cứu của chúng tôi là 8,38 ± 1,78 % thấp hơn nghiên cứu của Võ Xuân Sang và Trương Quang Bình là 8,49 ± 2,20 [4],
4.3. Đặc điểm tổn thương ĐMV
Trong một nghiên cứu trên 229 bệnh nhân ĐTĐ type 2 bằng quan sát lâm sàng và hình thái học qua mổ tử thi, Waller và cộng sự (1980) đã ghi nhận 90% có tổn thương hẹp > 70%, có ít nhất 1 nhánh ĐMV chính và 81% có tổn thương nặng ở 2 hay 3 mạch chính [18]. Hồ Anh Bình và CS (2002), chụp ĐMV chọn lọc 24 bệnh nhân ĐTĐ type 2 ghi nhận: Tổn thương một nhánh 29,17%, trên hai nhánh 70,83% [1].
Nghiên cứu chúng tôi ở cả hai nhóm nghiên cứu có tổn thương ĐMLTT chiếm tỷ lệ cao nhất nhóm ĐTĐ là 90%, nhóm không ĐTĐ là 69,2 %. Bệnh nhân có tổn thương ĐMV phải nhóm ĐTĐ chiếm tỷ lệ 73,3 %, nhóm không ĐTĐ là 47,7 %, bệnh nhân có tổn thương ĐM mũ là ĐM thủ phạm nhóm ĐTĐ chiếm tỷ lệ 63,3 %, nhóm không ĐTĐ là 53,8 %.
Như vậy, nghiên cứu chúng tôi thấy ở nhóm ĐTĐ thì tổn thương các nhánh ĐMV tuân theo quy luật trên, còn nhóm không ĐTĐ thì tỷ lệ tổn thương ĐM mũ lại cao hơn ĐMV phải. Chúng tôi còn tìm thấy tỷ lệ tổn thương ĐMV phải ở nhóm ĐTĐ cao hơn có ý nghĩa so với nhóm không ĐTĐ (73,3% so với 47,7%, p < 0,001).
Nghiên cứu của chúng tôi nhóm bệnh nhân ĐTĐ có tỷ lệ tổn thương thân chung ĐMV trái là 10%, nhóm bệnh nhân không ĐTĐ là 6,15 %, không có sự khác biệt có ý nghĩa về tổn thương thân chung ĐMV giữa 2 nhóm.
Kết quả nghiên cứu của Trần Thị Huỳnh Nga (2011) nghiên cứu trên 141 bệnh nhân có tổn thương ĐMV tại bệnh viên Thống Nhất, cũng không tìm thấy sự khác nhau có ý nghĩa về tỷ lệ tổn thương thân chung ĐMV trái giữa hai nhóm ĐTĐ và không ĐTĐ [3].
4.4. Thang điểm SYNTAX
Sự ra đời của ngành Tim mạch can thiệp đã mở ra một bước tiến lớn trong điều trị bệnh ĐMV. Chiến lược tái thông mạch vành tối ưu ở bệnh nhân bị bệnh ĐMV vẫn là chủ đề tranh luận giữa các nhà can thiệp tim mạch–bác sĩ phẫu thuật, đặc biệt trên các bệnh nhân có tổn thương nhiều thân ĐMV hay tổn thương thân chung ĐMV trái.
Trên cở sở đó thang điểm SYNTAX ra đời năm 2005, nhằm giải quyết các tồn tại trên để giúp các bác sĩ phẫu thuật và can thiệp có sự lựa chọn tốt nhất khi quyết định phương pháp điều trị can thiệp[15]. Trong nghiên cứu của chúng tôi, điểm SYNTAX trung bình của bệnh nhân ĐTĐ và không ĐTĐ tương ứng là 23,55 ± 8,22 điểm và 17,94 ± 7,69 điểm.
Điểm SYNTAX trung bình ở nhóm ĐTĐ cao có ý nghĩa so với nhóm không ĐTĐ (p= 0,0001). Ở nhóm ĐTĐ thì nhóm SYNTAX trung bình chiếm tỷ lệ cao nhất. Nhóm không ĐTĐ thì nhóm SYNTAX thấp lại chiếm tỷ lệ cao nhất 73,8%.
Sự khác nhau về nhóm SYNTAX thấp và trung bình giữa 2 nhóm có ý nghĩa thống kê. Theo nghiên cứu của Rodrigo B. Esper và cộng sự (2018) khi khảo sát 953 bệnh nhân ĐTĐ can thiệp ĐMV qua da, kết luận điểm SYNTAX trung bình là 26,2 ± 8,4 điểm, SYNTAX cao 19,2 %, SYNTAX trung bình 46,1 %, SYNTAX thấp 34,7 % [11].
Trong nghiên cứu của chúng tôi chưa tìm thấy sự khác biệt có ý nghĩa về nhóm SYNTAX cao giữa 2 nhóm. Có thể mẫu chúng tôi còn nhỏ.
5. KẾT LUẬN
Bệnh nhân đái tháo đường type 2 có biểu hiện cơn đau ngực không rõ nhưng tổn thương ĐMV nặng nề so với nhóm bệnh nhân không đái tháo đường.
TÀI LIỆU THAM KHẢO
- Hồ Anh Bình, Nguyễn Hải Thủy, Trần Thị Vui, Nguyễn Cửu Lợi, Huỳnh Văn Minh ( 2003), (2003). “ Đặc điểm tổn thương động mạch vành qua chụp động mạch chọn lọc ở bệnh nhân ĐTĐ típ 2 có bệnh mạch vành.” Kỷ yếu các đề tài khoa học hội nghị Tim mạch Miền Trung mở rộng lần II- Tạp chí Tim mạch học Việt Nam, 36, tr.147-150.
- Phạm Mạnh Hùng, Lê Thị Yến, Nguyễn Lân Hiếu (2003). Đặc điểm tổn thương động mạch vành trên chụp mạch ở bệnh nhân ĐTĐ. Tạp chí TMH. Việt Nam, 34, pp.18-23.
- Trần Thị Huỳnh Nga, Hồ Thượng Dũng (2011). Đặc điểm hình thái tổn thương động mạch vành trên bệnh nhân đái tháo đường típ 2. Nghiên cứu Y học, 15, 264- 270.
- Võ Xuân Sang, Trương Quang Bình. (2010). Khảo sát Micoalbumin niệu ở bệnh nhân đái tháo đường type 2. Y Học TP Hồ Chí Minh, 14(1), tr 1-5.
- Nguyễn Hải Thủy và cộng sự (2009). “Chẩn đoán bệnh mạch vành ở bệnh nhân đái tháo đường”, Bệnh tim mạch trong đái tháo đường. NXB Đại Học Huế, tr.149- 161.
- Ammann , Rocca H.B., Fehr T., et al. (2004). Coronary Anatomy and Left Ventricular Ejection Fraction in Patients With Type 2 Diabetes Admitted for Elective Coronary Angiography. Catheter Cardiovasc Interv, 62, pp.432–438.
- Backer De, et al. (2003). Estimation of ten-year risk of fatal cardiovascular disease in Europe : the SCORE project. Eur Heart J, 24, pp. 987–1003.
- Bertoluci M.C. and Rocha Z. (2017). Cardiovascular risk assessment in patients with diabetes. Diabetol Metab Syndr, pp.1–13.
- Chen , Copeland W.K.et al. (2013). Association between body mass index and cardiovascular disease mortality in east Asians and south Asians: Pooled analysis of prospective data from the Asia Cohort Consortium. BMJ, 347(7927), pp.1–19.
- Clin C. (2015). Coronary artery disease and diabetes mellitus Doron. NCBI, 32(3), pp.439-455.
- Esper R.B., Farkouh M.E., Ribeiro E.E., et al. (2018). SYNTAX Score in Patients With Diabetes Undergoing Coronary Revascularization in the FREEDOM Trial. J Am Coll Cardiol, 72(23), pp 2826- 2837.
- Jellinger S. and Smith D.A. (2012). American Association of Clinical Endocrinologists’ Guidelines for Management of Dyslipidemia and Prevention of Atherosclerosis. Pract Guidel, 18, pp.1–78.
- Kanakamani, M E. (2010). Prevalence of Microalbuminuria Among Patients. DIABETES Technol Ther, 12(2), pp.161– 165.
- Kastelein J.P., Steeg W.A. Van Der, Holme I., et al. (2008). Lipids , Apolipoproteins , and Their Ratios in Relation to Cardiovascular Events With Statin Treatment. Eur Heart J, pp.3002– 3009.
- Mack M., Holmes D., Feldman , et al. (2009). Assessment of the SYNTAX score in the Syntax study. EuroIntervention, (9), pp.50–56.
- Score R., Coronary P.O.F., Disease H., et al. (2008). FRAMINGHAM RISK SCORE AND PREDICTION OF CORONARY. 154(1), pp.80–86.
- Selvin Elizabeth , PhD, MPH; Josef Coresh, MD, PhD, MPH; Josef Coresh, MD et al (2016). Glycemic Control and Coronary Heart Disease Risk in Persons With and Without Diabetes. Arch Intern Med, 165, pp.1910–1916.
- The HOPE I. (2000). Effects of ramipril on cardiovascular and microvascular outcomes in people with diabetes mellitus : results of the HOPE study and MICRO-HOPE substudy. Lancet, 355, pp. 253–259.
- Turner R.C., Millns H., Neil H.A., et al. (1998). Risk factors for coronary artery disease in non-insulin dependent diabetes mellitus: United Kingdom Prospective Diabetes Study (UKPDS: 23). BMJ, 316(7134), 823–828.
- Wilson C.S.,et al. (1983). Coronary artery disease in diabetic and nondiabetic patients: A clinical and angiographic comparison. Clin Cardiol, 6(9), pp.440– 446.
- Wu A.T. and Investigators M. (2005). An alarmingly high prevalence of diabetic nephropathy in Asian type 2 diabetic patients : the MicroAlbuminuria Prevalence ( MAP ) Study. Diabetolgia, pp.17–26.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam