HỖ TRỢ BỆNH NHÂN ĐÁI THÁO ĐƯỜNG CÓ LOÉT BÀN CHÂN TỰ ĐIỀU TRỊ THEO DÕI TẠI NHÀ TRONG THỜI GIAN GIÃN CÁCH XÃ HỘI DO COVID-19
Lê Văn Chương, Đặng Thị Mai Trang
Bệnh viện Nội tiết Trung ương
DOI: 10.47122/vjde.2021.50.27
SUMMARY
Supporting patients with diabetic foot Ulcer (DFU) self-management at home during social distance during COVID-19
Diabetic foot Ulcer ( DFU) is one of the most important certificates of patients with diabetes because of its consequences, but it does not increase mortality, reduce river quality as well as burden on treatment costs. The delay is also as trroch care to the library for the footer or coincidentally combined with anemia increases the risk segment as well as the timing condition. Especially in the context of Covid-19 developments, magazines are created to access medical services, examination and treatment by specialist doctors. However, automatically supporting the control and monitoring of wounds at home during the time of isolation due to COVID-19 also achieved valuable results at work, reducing the frequency of hospitalization, shortening the treatment time.
Keyword: Diabetic foot ulcers, commercial support, COVID-19 pandemic
TÓM TẮT
Bệnh lý loét bàn chân Đái tháo đường là một trong những biến chứng quan trọng nhất của người bệnh có ĐTĐ bởi hậu quả năng nề nó gây ra không nhưng làm tăng tỷ lệ tử vong, giảm chất lượng cuộc sống cũng như gánh nặng về chi phí điều trị.[1]
Việc trì hoãn điều trị cũng như trậm chễ đến viện đối với những vết loét nhiễm trùng hoặc nhiễm trùng kết hợp thiếu máu làm tăng nguy cơ đoạn chi cũng như thời gian điều trị. Đặc biệt trong bối cảnh dịch Covid-19 diễn biến phức tạp làm hạn chế việc tiếp cận các dịch vụ y tế, thăm khám và điều trị bởi các bác sĩ chuyên khoa. Do đó việc hỗ trợ hướng dẫn tự chăm sóc và theo dõi vết thương tại nhà trong thời gian giãn cách do COVID-19 cũng đạt được những hiệu quả kể đáng trong việc giảm tần suất nhập viện, rút ngắn thời gian điều trị[2].
Từ khóa: Loét bàn chân đái tháo đường, hỗ trợ liền thương, đại dịch COVID-19
Tác giả liên hệ: Lê Văn Chương Email: [email protected] Ngày nhận bài: 1/11/2021
Ngày phản biện khoa học: 10/11/2021 Ngày duyệt bài: 15/12/2021
1. ĐẶT VẤN ĐỀ
Biến chứng loét bàn chân do ĐTĐ chiếm khoảng 10% trong số bệnh nhân ĐTĐ, có khoảng 19%-34% bệnh nhân ĐTĐ sẽ mắc các bẹnh lý về bàn chân trong suốt thời gian mắc bệnh. Cứ 20 giây lại có một ca cắt cụt chi liên quan đến loét bàn chân do ĐTĐ. Nhưng có tới 45%-80% trong số trường hợp loét bàn chân do ĐTĐ có thể tránh được cắt cụt chi nếu được điều trị đúng cách.[3]
Có nhiều cách tiếp cận khác nhau để hạn chế loét bàn chân hoặc phải đoạn chi do loét bàn chân như thăm khám định kì, phân tầng yếu tố nguy cơ, phối hợp điều trị bởi nhiều chuyên khoa và áp dụng các biện pháp hỗ trợ liền thương tiến tiến.
Nhưng trong đó việc giáo dục, hưỡng dẫn bệnh nhân tự theo dõi, chăm sóc vết thương tại nhà đúng cách đóng vai trò quan trọng trong việc giảm tiến triển thành loét và giảm nguy cơ đoạn chi cũng như tần suất nhập viện[4].
Đặc biệt trong bối cảnh đại dịch COVID- 19 diễn biến phức tạp khiến bệnh nhân hạn chế tiếp cận các dịch vụ y tế, thăm khám và điều trị bởi các bác sĩ chuyên khoa thì việc áp dụng các công cụ hướng dẫn bệnh nhân tự theo dõi chăm sóc vết thương tại nhà đã đạt được những kết quả khả quan trong việc hạn chế tần suất nhập viện cũng như nguy cơ đoạn chi.
2. HƯỚNG DẪN THEO DÕI VẾT THƯƠNG
Trong bối cảnh COVID-19 diễn biến phức tạp, để hạn chế nguy cơ lây nhiễm, thích ứng với hoàn cảnh hạn chế ra khỏi nhà, gần đây IDFCG và D-Foot International đã phát triển một một công cụ dễ dàng cho các bác sĩ lâm sàng làm việc trong việc chăm sóc ban đầu điều trị DFU, cũng như hưỡng dẫn bệnh nhân theo dõi vết thườn tại nhà.
Công cụ đánh giá toàn cầu về DFU thông qua phương pháp tiếp cận danh sách đánh giá tiền sử bệnh, bệnh đồng mắc và đặc điểm vết thương. Nó cho phép các chuyên gia chăm sóc sức khỏe (HCP) nhận ra các tình trạng đe dọa không điều trị tại nhà cộng đồng và phân biệt chúng với tình trạng nặng đe dọ tính mạng hoặc nguy cơ đoạn chi và phải nhập viện điều trị tại các cơ sở chuyên khoa[5]
Theo đó, bệnh nhân được đánh theo ba mức độ nghiêm trọng:
DFU không phức tạp được định nghĩa là loét nông, không nhiễm trùng và không thiếu máu cục bộ. Các DFU không phức tạp có thể được hướng dẫn theo dõi tại nhà và nên được chuyển đến các cơ sở chuyên khoa trong trường hợp không cải thiện lâm sàng (giảm diện tích loét> 30% hoặc không có mô hạt hoặc dấu hiệu tái biểu mô) sau 2 tuần chăm sóc tiêu chuẩn. Các DFU phức tạp được định nghĩa là các vết loét do thiếu máu cục bộ hoặc các vết loét bị nhiễm trùng bề mặt hoặc sâu (tiếp xúc với xương, cơ hoặc gân) và / hoặc bất kỳ vết loét nào ở bệnh nhân suy tim hoặc bệnh thận giai đoạn cuối. Các DFU phức tạp nên được chuyển đến các đơn vị chuyên khoa ngay hặc trong vòng 48-72 giờ kể từ lần đánh giá đầu tiên mà tình trạng lâm sàng không cải thiện.
Các DFU phức tạp nghiêm trọng được định nghĩa là hoại thư ướt, áp xe, có mủ hoặc loét bàn chân ở bệnh nhân sốt hoặc có dấu hiệu nhiễm trùng toàn thân. Các DFU phức tạp nghiêm trọng cần nhập viện khẩn cấp trong đơn vị chuyên khoa trong vòng 24 giờ kể từ khi được chẩn đoán(Hình 1).
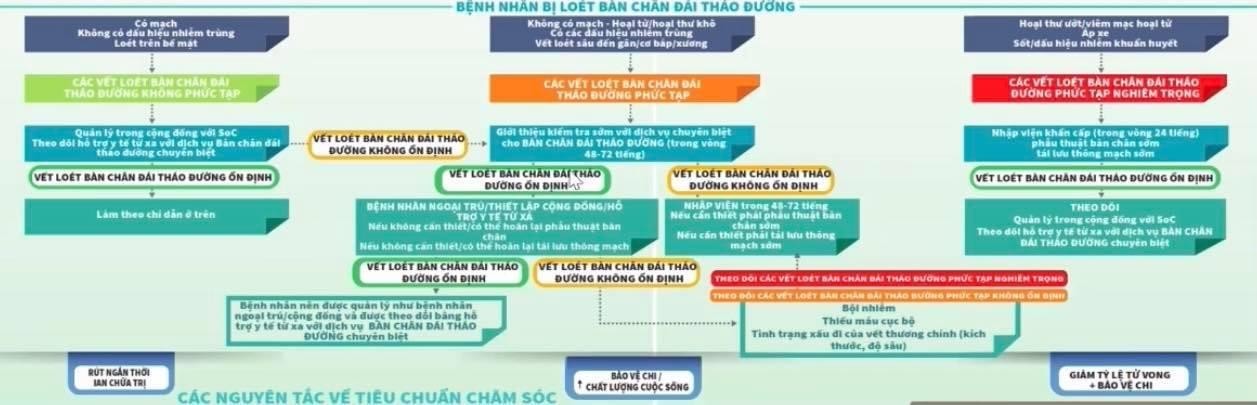
Hình 1. Phân loại nguy cơ vét loét bàn chân
Hướng dẫn bệnh nhân tự theo dõi vết thương IDFCG và D-Foot International cũng đã đưa ra các tiêu chí hướng dẫn bệnh nhân tự theo dõi tổn thương, trong đó nhấn mạnh việc đánh gái tại chỗ vết thương, theo đó bệnh nhân sẽ nhận biết được các dấu hiệu tiến triển tích cực, tiến triển tốt và các dấu hiệu cảnh báo mức độ trầm trọng.
Các dấu hiệu tích cực: mức độ đau giảm, các quầng đỏ xung quanh giảm dần, mép vết thương sạch dần và diện tích thu nhỏ lại, dịch tiết trong và giảm dần.
Các dấu hiệu cảnh báo: bệnh nhân có biểu hiện sốt, đau tăng, xung quanh nề đỏ lan rộng, dịch tiết nhiều hoặc dịch mủ hôi, xung quay tấy đỏ, da tái nhợt
.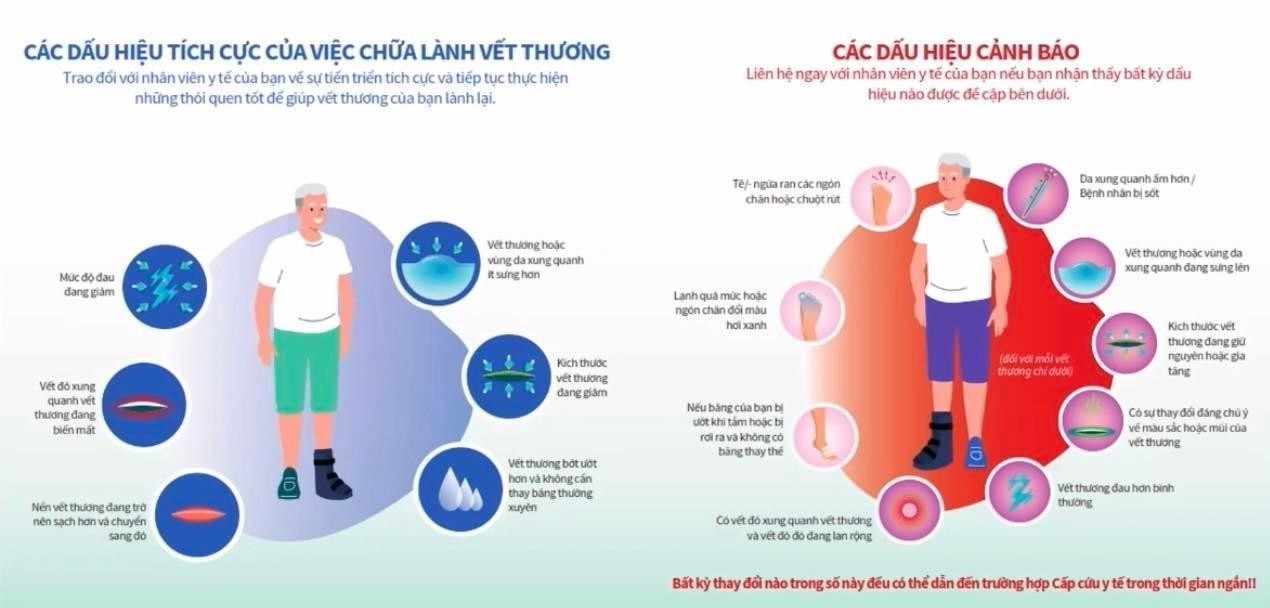
Hình 2. Hướng dẫn đánh gía tại chỗ vết loét
Ngoài các hướng dẫn về đánh giá tại chỗ vết thương bênh nhân được hướng dẫn tự chăm sóc vết thương, thay băng, rửa vết thương tại nhà, thông qua các bước như (Hình 3). Và thường xuyên trao đổi thông tin với bác sĩ khi có dấu hiệu bất thường.
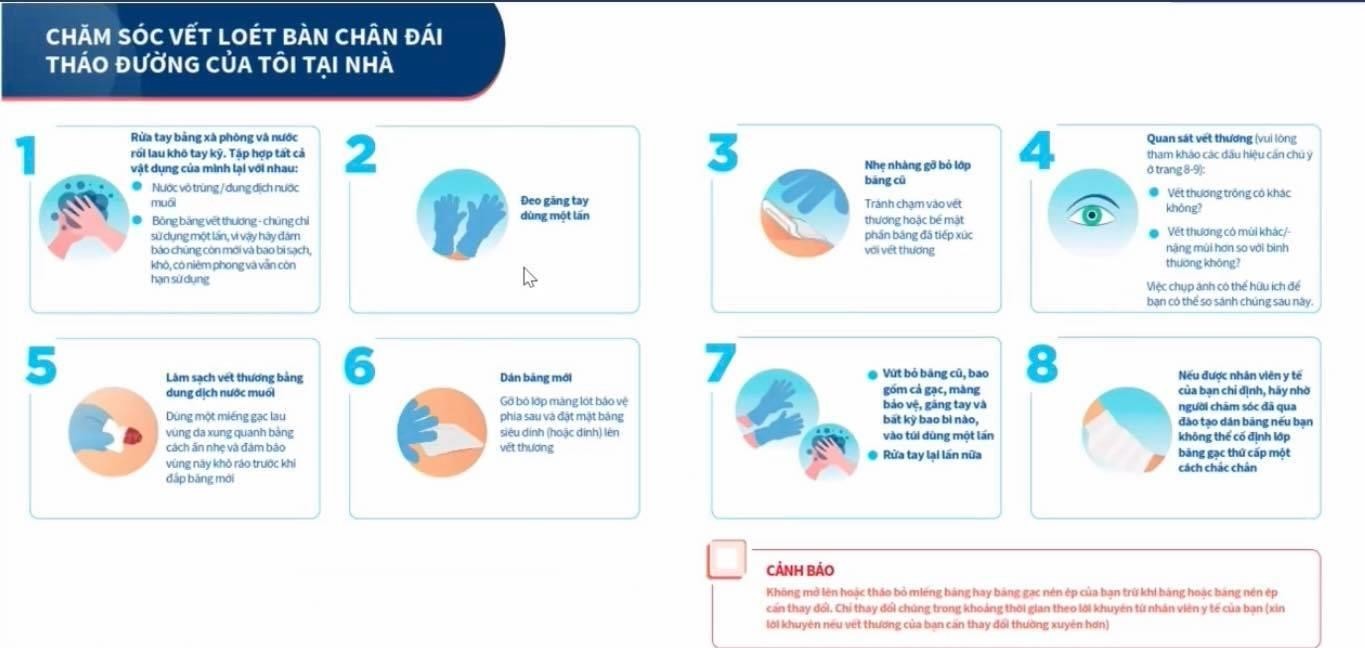
Hình 3. Các bước tiến hành thay băng vết thương
Hiệu quả đạt được ở một số bệnh nhân
- Bệnh nhân nữ 78 tuổi đã được chẩn đoán điều trị đái tháo đường > 10 năm, chẩn đoán bệnh động mạch chi dưới >2 năm. tổn thương gây tắc 70% động mạch chày trước bên phải. do loét nhiễm trùng ngón 2 chân phải, bệnh nhân đã được chỉ định tháo bỏ ngón 2 bàn chân P tại viện tỉnh và về nhà sau tháo 3 ngày do dịch COVID-19 diễn biến phức tạp. những ngày tại nhà bệnh nhân đau nhiều, vết thương khô đen tại vị trí khâu, xung quanh đỏ tím không chảy dịch, không sốt. sau đó bệnh nhân có liên lạc với BS qua điện thoại và có gửi hình ảnh vết thương.
Chúng tôi đánh giá vết thương bị thiểu dưỡng do thiếu máu, tình trạng viêm tại chỗ, sau đó hướng dẫn bệnh nhân chăm sóc vết thương tại chỗ, sau 7 ngày bệnh nhân cắt chỉ, vết thương khô, còn đau tại chỗ, mép khôgn liền do thiếu máu. bệnh nhân được chỉ định dùng oxy tại chỗ (hemoglobin dạng xịt tại chỗ). Sau 2 tuần sử dụng hemoglobin kết hợp taị chỗ chăm sóc chuẩn, hướng dẫn đánh giá, hay băng qua video call, 3 lần/ 1tuần. vết thương đã sạch, xung quanh đỡ đỏ tim, đáy vết thương đầy lên nhiều.
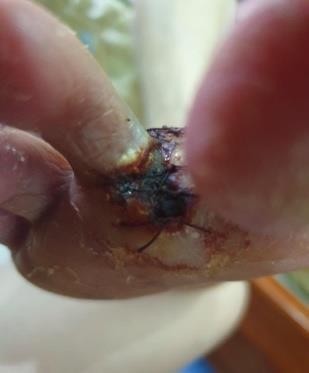
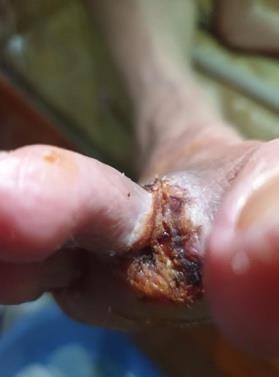
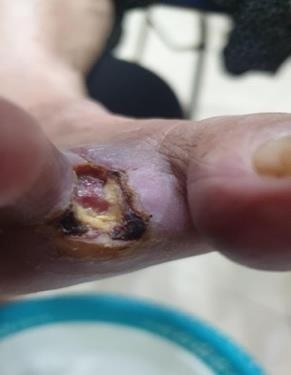
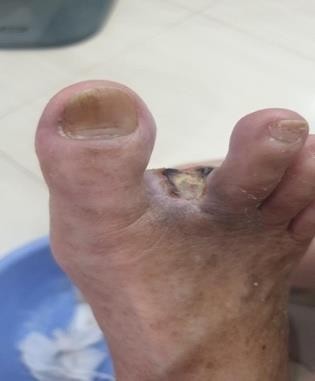
- Bệnh nhân nữ 67 tuổi đái tháo đường 8 năm, vết thương do bỏng nước sôi, sau 4 ngày, phỏng nước to, không đau,không sốt, dịch trong phỏng nước đã đục. bệnh nhân liên lạc với khoa Chăm sóc bàn chân. Chúng tôi đánh giá đây là vết thương sớm, tình trạng viêm tại chỗ, nên bệnh nhân được hướng dẫn thay băng, rửa vết thương tại nhà, cắt lọc phần da tổn thương 2 lần/1 tuần. khi đánh giá vết thương sạch, nền đỏ và không tổn thương sâu, bệnh nhân được chỉ định dùng gạc tân tiến, giúp tăng quá trình liền thương, bảo vệ tế bào nôn không bị tổn thương những lần thay băng do gạc thông thường., sau 18 ngày, vết thương sạch và liền >70%.
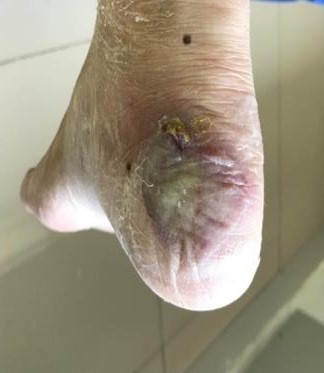
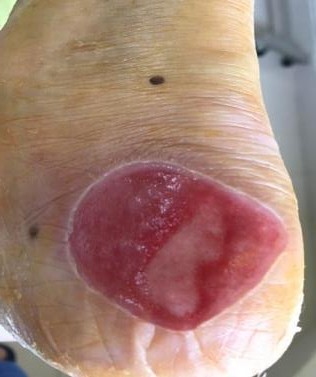
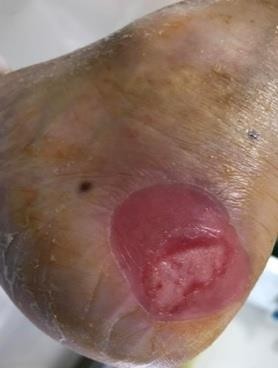
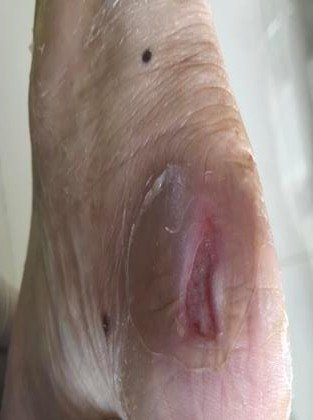
- Bệnh nhân nam 68 tuổi, đái tháo đường 5 năm, điều trị và kiểm soát đường huyết kém, bệnh nhân có tổn thương thần kinh rõ, mất cảm giác bàn chân 2 bên. bệnh nhân đi giày nhưng bên trong có mẩu gỗ, da bị trợt nhưng không biết, sau đó vết thương tấy đỏ lan rộng, đến ngày thứ 4 bệnh nhân thấy căng,tức nhiều bàn chân, có đau ít, kèm sốt 38.6 độ. người nhà liên hệ với BS khoa Chăm sóc bàn chân. Chúng tôi đánh giá đây là tình trạng viêm lan rộng, có ổ áp xe lớn, nhiễm trùng toàn thân. Nên đã được hướng dẫn nhập viện điều trị, bệnh nhân sau đó được điều trị theo nguyên tắc phối hợp nhiều chuyên khoa, khiểm soát nhiễm trùng toàn thân, kiểm soát các vấn đề chuyển hoá và điều trị tại chỗ vết thương, cắt lọc tổ chức hoại tử, sau 22 ngày bệnh nhân được xuất viện, vết thương liền tốt.
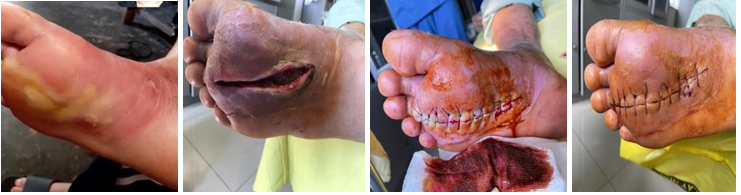
3. BÀN LUẬN
Đặc điểm lâm sàng vết loét bàn chân ở mỗi bệnh nhân ĐTĐ là rất khác nhau, tuy nhiên chúng đều chịu ảnh hưởng do các vấn đề về tổn thương thần kinh, bệnh mạch máu chi dưới, các chấn thương hoặc kết hợp tình trạng nhiễm trùng hoặc các vết loét nhiễm trùng và hoặc thiếu máu [6].
Thông qua qua các thông tin bệnh nhân cung cấp về tình trạng bệnh lý kèm theo, mức độ kiểm soát đường máu cũng như hình ảnh về tổn thương đang có chúng tôi tiến hành đánh giá mức độ phức tạp của tổn thương. Với những vết loét nông, không có nhiễm trùng toàn thân, không có tổn thương sâu tới gân hoặc xương chúng tôi hướng dẫn bệnh nhân thay băng, rửa vết thương hàng ngày tại nhà bằng các dung dịch sát khuẩn khác nhau.
Ở giai đoạn đầu, vết thương bẩn, nhiều tổ chức giả mạc, dịch tiết đục chúng tôi hưỡng dẫn dùng các dung dịch sát khuẩn mạnh như oxy già, cồn iod 10%, đây là những dung chị rất dễ chuẩn bị tại cơ sở. sau đó khi vết thương cải thiện, sạch và tổ chức hạt bắt đầu phát triển chúng tôi hướng dẫn sử dụng dung dịch nước muối đẳng trương, kết hợp vời dùng các loại băng gạc tân tiến để tăng phát triển tổ chức hạt cũng như hạt chê tổn thương các tế bào non khi thay băng.
Với những vết loét kết hợp thiếu máu là dạng tổn thương khiến bệnh nhân và người nhà rất lo lắng bởi dạng tổn thương này thường rất đau và tiến triển nhanh, nếu chăm sóc không tốt có kết hợp nhiễm trùnng thì nguy cơ đoạn chi tăng cao.
Điều trị chính vẫn là khống chế nhiễm khuẩn hoặc phòng nhiễm khuẩn kết hợp giảm đau và tăng tưới máu tới vị trí loét. Tuy nhiên đa phần các tổn thương mạch máu chi dưới ở bệnh nhân ĐTĐ thường tổn thương nhiều đoạn và nhiều mức độ khác nhau, trong khi đó tổn thương các mạch máu nhỏ ở xa và ít tuần hoàn bàng hệ làm việc can thiệp tái tưới máu thường rất hạn chế [7].
Đối với những mạch máu nhỏ do bàng hệ kém, trong trường hợp này chúng tôi hướng dẫn bệnh nhân tự vệ sinh hàng ngày với dung dịch sát khuẩn nhẹ, betadin pha loãng và luôn đảm bảo vết thương được giữ khô.
Các tổn thương loét có kết hợp nhiễm trùng, có mủ hoặc tình trạng sưng nề lan rộng, đã cỏ những ổ mủ, ổ áp xe, tình trạng nhiêm trùng toàn thân bệnh nhân cần được nhập viện các cơ sở chuyên khoa ngay trong 24 giờ từ lúc được đánh giá, để được thăm khám và sưe dụng các phương pháp điều trị tích cực [6].
Trong bối cảnh COVID-19 diễn biến phức tạp ngoài việc phải hạn chế ra ngoài, hạn chế tiếp xúc thì bệnh nhân cũng thường không muốn đi khám do lo ngại nguy cơ lây nhiễm bệnh.
Các ngiên cứu của Macor Menloni ở Ytalia năm 2020 và Rastogi tại Ấn độ năm 2021[8]. lúc dịch bệnh đang diễn ra nặng nề nhất. Cho thấy, hiệu quả điều trị vết thương bằng phương pháp hỗ trợ từ xa là không thua kém so với điều trị tại trực tiếp tại bệnh viện. Kết quả tương tự cũng đã được các tác giả Đan mạch Smith-Strom và cộng sự thực hiện năm 2018 khi chưa có đại dịch COVID-19 thực hiện trên hai nhóm bệnh nhân có điều trị loét bàn chân mức độ không trầm trọng, cho thấy hiệu quả liền thương của 2 nhóm là tương đương nhau.[9]
4. KẾT LUẬN
Đại dịch COVID-19 đã làm trì hoãn việc chẩn đoán cũng như điều trị bệnh lý bàn chân của người đái tháo đường, do đó việc thực hiện các phương pháp tư vấn đánh giá từ xa là cần thiết, giúp phân loại được các bàn chân có thể điều trị tại nhà và phải điều trị tại viện và bước đầu đã giúp bệnh nhân đái tháo có vết loét bàn chân liền thương tại nhà hạn chế tần suất nhập viện. Công cụ đánh giá phù hợp kết hợp trao đổi thông tin thường xuyên với nhân viên y tế giúp bệnh nhân chủ động, yên tâm hơn đã mang lại hiệu quả cao.
TÀI LIỆU THAM KHẢO
- IDF Diabetes Atlas Eighth edition
- Papanas, Nikolaos. “The Dia-betic Foot: New Challenges in Management and Care.” J Cardio and Curr Tren in Sur (2020).
- D- foot intenational
- Bakker, Karen, et al. “Practical guidelines on the management and prevention of the diabetic foot 2011.” Diabetes/metabolism research and reviews 28 (2012): 225-23
- Meloni, Marco, et al. “Fast-track pathway for diabetic foot ulceration during COVID-19 crisis: A document from International Diabetic Foot Care Group and D-Foot International.” Diabetes/Metabolism Research and Reviews (2020
- Alexiadou, Kleopatra, and John Doupis. “Management of diabetic foot ” Diabetes Therapy 3.1 (2012): 4
- Schaper, N. C, et al. “Diagnosis and treatment of peripheral arterial disease in diabetic patients with a foot A progress report of the International Working Group on the Diabetic Foot.” Diabetes/metabolism research and reviews 28 (2012): 218-224
- Meloni, M., Bouillet, B., Ahluwalia, R., Lüdemann, C., Sánchez-Ríos, J. , Iacopi, E., & Lazaro-Martinez, J. L. (2020). Fast-track pathway for diabetic foot ulceration during COVID-19 crisis: A document from International Diabetic Foot Care Group and D-Foot International. Diabetes/Metabolism Research and Reviews
- Smith-Strom, Hilde, et al. “The effect of telemedicine follow-up care on diabetes- related foot ulcers: a cluster-randomized controlled noninferiority trial.” Diabetes care 1 (2018): 96-103
- World Health Organization Coronavirus Disease 2019 (COVID-19): Situation Report, 95 [Internet] [(accessed on 21 January 2021)];2020 Available online: https://www.who.int/docs/default- source/coronaviruse/situation- reports/20200424-sitrep-95-covid-19.pdf.
- Yang , Yu Y., Xu J., Shu H., Xia J., Liu H., Wu Y., Zhang L., Yu Z., Fang M., et al. Clinical course and outcomes of critically ill patients with SARS-CoV2 pneumonia in Wuhan, China: A single- centered, retrospective, observational study. Lancet Respir. Med. 2020;8:475– 481. doi: 10.1016/S2213-2600(20)30079-[PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Zhou , Yu T., Du R., Fan G., Liu Y., Liu Z., Xiang J., Wang Y., Song B., Gu X., et al. Clinical course and risk factors for mortality of adult inpatients with COVID- 19 in Wuhan, China: A retrospective cohort study. Lancet. 2020;395:1054– 1062. doi: 10.1016/S0140- 6736(20)30566- [PMC free article] [PubMed] [CrossRef] [Google Scholar]
- Shi Q., Zhang X., Jiang , Zhang X., Hu N., Bimu C., Feng J., Yan S., Guan Y., Xu D., et al. Clinical Characteristics and Risk Factors for Mortality of COVID-19 Patients With Diabetes in Wuhan, China: A Two-Center, Retrospective Study. Diabetes Care. 2020;43:1382– 1391. doi: 10.2337/dc20-0598. [PubMed] [CrossRef] [Google Scholar]
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam



