KHẢO SÁT BIẾN CHỨNG THẬN SỚM BẰNG CHỈ SỐ ALBUMIN/CREATININ NIỆU Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG TÍP 2 CHƯA ĐẠT MỤC TIÊU KIỂM SOÁT GLUCOSE MÁU
Lê Quang Toàn, Nguyễn Thị Quỳnh Hoa
Bệnh viện Nội tiết Trung ương
DOI: 10.47122/vjde.2021.50.19
ABSTRACT
Investigation of early diabetic nephropathy by urinary albumin to creatinine ratio in patients with type 2 diabetes not achieving blood glucose control target
Objective: To investigate early diabetic nephropathy by Albumin to Creatinine ratio (UACR) and related factors in patients with type 2 diabetes not achieving blood glucose target. Methodology: A prospective descriptive study on 180 patients with type 2 diabetes managed at the National Hospital of Endocrinology from October 2020 to September 2021 with HbA1c level ≥ 7,0% and estimated glomerular filtration rate (eGFR) ≥ 60ml/min/1.73m2. Early diabetic nephropathy, that is albuminuria, was defined as UACR ≥ 3mg/mmol. Results: The mean age of the patients was 63.2 ± 9.1 years old (ranged from 34 to 86 years), the female patients mad up the majority (63.3%), the average of diabetes duration was 12.4 ± 7.4 years. The prevalence of albuminuria (UACR≥3mg/mmol) was 35.0%, comprising of 32.2% microalbuminuria and 2.8% of macroalbuminuria. High systolic blood pressure ≥ 130mmHg, high diastolic blood pressure ≥ 80mmHg, high fasting plasma glucose ≥ 7.2 mmol/L and high HbA1c ≥ 8.5% were associated with increased risk of albuminuria. When being adjusted in a multivariate regression analysis with other factors including age, gender, diabetes duration and BMI fasting plasma glucose, HbA1c and diastolic blood pressure remained significantly indipendent factors for increased risk of albuminuris. Conclusion: Prevalence of early diabetic nephropathy defined by increased UACR without overt decreased eGFR (≥ 60ml/min/1.73m2) was high in patients with tyoe diabetes not achieving blood glucose target and was independently associated with high fasting plasma glucose, HbA1c and diastolic blood pressure.
Keywords: Albumin to creatinine ratio, diabetic nephropathy, type 2 diabetes.
TÓM TẮT
Mục tiêu nghiên cứu: Khảo sát biến chứng thận sớm bằng chỉ số A/C và một số yếu tố liên quan ở bệnh nhân đái tháo đường (ĐTĐ) typ 2 chưa đạt mục tiêu kiểm soát glucose máu. Đối tượng và phương pháp nghiên cứu: Nghiên cứu mô tả tiến cứu trên 180 bệnh nhân mắc đái tháo đường (ĐTĐ) typ 2 khám theo dõi tại Bệnh viện Nội tiết Trung ương từ tháng 10/2020 đến tháng 09/2021 với tiêu chuẩn chưa kiểm soát được glucose máu (HbA1c ≥ 7,0%), mức lọc cầu thận (MLCT) ≥ 60ml/phút/1,73m2. Biến chứng thận sớm được đánh giá bằng chỉ albumin niệu với số albumin/creatinin (A/C) niệu ≥ 3mg/mmol. Kết quả: Tuổi trung bình của bệnh nhân nghiên cứu là 63,2 ± 9,1 tuổi (34-86 tuổi), nữ chiếm đa số (63,3%), thời gian phát hiện bệnh trung bình là 12,4 ± 7,4 năm. Tỷ lệ albumin niệu theo chỉ số A/C niệu ≥ 3mg/mmol là 35,0%, trong đó microalbumin niệu là 32,2% và macroalbumin niệu là 2,8%. Tăng huyết áp (HA) tâm thu ≥ 130mmHg, tăng HA tâm trương ≥ 80mmHg, glucose máu đói cao ≥ 7,2 mmol/L và HbA1c cao ≥ 8,5% có liên quan với tăng nguy cơ albumin niệu. Khi được hiệu chỉnh bới các yếu tố khác bao gồm tuổi, giới, thời gian mắc ĐTĐ, tăng BMI, tăng HA tâm trương, glucose máu lúc đói cao và HbA1c cao vẫn có liên quan độc lập với tăng nguy cơ albumin niệu. Kết luận: Tỷ lệ biến chứng thận sớm với chỉ số A/C niệu tăng mà chưa có giảm MLCT đáng kể (MLCT còn ≥ 60ml/phút/1,73m2) trên bệnh nhân ĐTĐ type 2 chưa đạt mục tiêu kiểm soát glucose máu là khá cao và có liên quan độc lập với glucose máu lúc đói cao, HbA1c cao và HA tâm trương cao.
Từ khóa: Chỉ số Albumin/ Creatinin, biến chứng thận, đái tháo đường típ 2
Tác giả liên hệ: Lê Quang Toàn Email: [email protected] Ngày nhận bài: 1/11/2021
Ngày phản biện khoa học: 10/11/2021 Ngày duyệt bài: 15/12/2021
1. ĐẶT VẤN ĐỀ
Bước vào thế kỷ XXI, bệnh đái tháo đường (ĐTĐ), nhất là ĐTĐ týp 2 đã và đang được xem là vấn đề cấp thiết của thời đại bởi tốc độ phát triển nhanh, những hậu quả đối với sức khỏe con người và gánh nặng cho toàn xã hội do những biến chứng của bệnh gây ra. Biến chứng thận là một trong các biến chứng thường gặp và là nguyên nhân hàng đầu dẫn đến bệnh thận giai đoạn cuối [1]. Biến chứng thận do ĐTĐ thường tiến triển quan các giai đoạn microalbumin niệu, macroalbumin niệu, giảm mức lọc cầu thận (MLCT) rồi đến bệnh thận giai đoạn cuối. Microalbumin niệu là giai đoạn sớm của bệnh, nếu không được chẩn đoán và điều trị tích cực sẽ nhanh tiến triển đến suy giảm MLCT và bệnh thận giai đoạn cuối, điều trị phức tạp và tốn kém [2]. Bệnh thận mạn được chẩn đoán khi có albumin niệu và/hoặc giảm MLCT < 60ml/phút/1,73m2 [3]. Như vậy, ở bệnh nhân có MLCT > 60ml/phút/1,73m2, việc phát hiện biến chứng thận sớm dựa vào xét nghiệm microalbumin niệu.
Xét nghiệm định lượng microalbumin niệu 24 giờ được coi là tiêu chuẩn vàng trong đánh giá microalbumin niệu, nhưng cũng có nhiều bất tiện khi thu thập nước tiểu và sai số do không thu thập toàn bộ nước tiểu. Để tránh những nhược điểm của đánh giá microalbumin niệu 24 giờ, chỉ số albumin/creatinin (A/C) trong mẫu nước tiểu lấy tại một thời điểm được sử dụng thay thế theo khuyến cáo của Tổ chức thận quốc gia (National Kidney Foundation – NKF) Hoa Kỳ [2].
Mặt khác, albumin niệu trên bệnh nhân ĐTĐ là yếu tố nguy cơ tim mạch quan trọng, liên quan đến tăng các biến cố tim mạch, suy tim. Vì vậy, phát hiện biến chứng thận sớm bằng albumin niệu rất cần thiết và để điều trị tích cực nhằm dự phòng cả tiến triển đến bệnh thận giai đoạn cuối và các biến cố tim mạch. Chính vì vậy chúng tôi tiến hành nghiên cứu đề tài này với mục tiêu khảo sát biến chứng thận sớm bằng chỉ số A/C và một số yếu tố liên quan ở BN ĐTĐ typ 2 chưa đạt mục tiêu kiểm soát glucose máu.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu:
Đối tượng nghiên cứu bao gồm 180 bệnh nhân ĐTĐ typ 2 khám tại bệnh viện Nội tiết Trung ương từ tháng 10/2020 đến tháng 09/2021. Tiêu chuẩn lựa chọn: bệnh nhân đã được chẩn đoán ĐTĐ typ 2 và chưa đạt mục tiêu kiểm soát ĐM theo tiêu chuẩn Bộ Y tế năm 2020 với HbA1C ≥ 7,0% [4], MLCT ≥ 60ml/phút/1,73m2, tuổi > 30, đồng ý tham gia nghiên cứu. Tiêu chuẩn loại trừ bao gồm các bệnh thận khác: nhiễm khuẩn tiết niệu, bệnh cầu thận thứ phát khác, bệnh thận Lupus ban đỏ, đái máu vi thể hoặc đại thể, sỏi thận, huyết áp (HA) tăng quá cao HA > 160/95 mmHg, biến chứng cấp tính của tăng glucose máu, các bệnh cấp tính, đợt mất bù của suy tim, suy gan).
2.2. Phương pháp nghiên cứu
- Thiết kế và cỡ mẫu nghiên cứu: mô tả cắt ngang tiến cứu, chọn mẫu thuận tiện không xác suất.
- Albumin niệu được xác định là dương tính khi chỉ số Albumin/creatin (A/C) niệu ≥ 3mg/mmol theo tiêu chuẩn Hội ĐTĐ Mỹ (ADA) 2020 [3].
- Chỉ số và biến số: tuổi, giới, thời gian mắc ĐTĐ, chỉ số khối cơ thể (BMI), huyết áp (HA), glucose máu lúc đói, HbA1C, chỉ số A/C.
- Xử lý số liệu: Tất cả bệnh án nghiên cứu sau khi kiểm tra, các số liệu sẽ được mã hóa và nhập và phân tích theo phần mềm thống kê SPSS 0, test có ý nghĩa thống kê khi p<0,05.
3. KẾT QUẢ NGHIÊN CỨU
Trong thời gian nghiên cứu từ tháng 10/ 2020 đến tháng 09/ 2021, tại bệnh viện Nội tiết Trung ương, chúng tôi thu nhận được 180 bệnh nhân ĐTĐ típ 2 thỏa mãn điều kiện nghiên cứu. Kết quả thu nhận được như sau:
3.1. Đặc điểm của đối tượng nghiên cứu
Bảng 3.1. Đặc điểm chung của đối tượng nghiên cứu
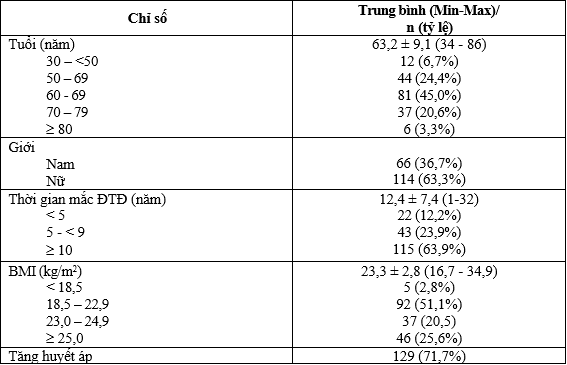
Tổng số có 180 bệnh nhân được đưa vào nghiên cứu. Tuổi trung bình là 63,2 ± 9,1, tập trung chủ yếu từ 50 – 79 tuổi (90%). Nữ chiếm đa số (63,3%). Thời gian mắc ĐTĐ type 2 trung bình là 12,4 ± 7,4 năm, đa số có thời gian mắc bệnh từ 10 năm trở lên (63,9%). BMI trung bình là 23,3 ± 2,8 kg/m2, một nửa có BMI trog giới hạn bình thường, 20,5% có thừa cân và 25,6% có béo phì.
Bảng 3.2. Đặc điểm về tình trạng glucose máu
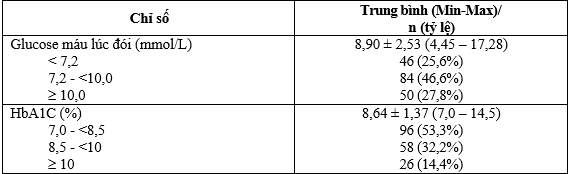
Glucose máu lúc đói 8,90 ± 2,53 mmol/L, 25,6% đat mục tiêu và 27,8% có mức cao ³ 10,0 mmol/L. HbA1c trung bình là 8,64 ± 1,37%; trên một nửa bệnh nhân có mức từ 7,0 – < 8,5%; 14,4% có mức cao ³ 10,0%.
Bảng 3.3. Đặc điểm về chỉ số A/C và mức lọc cầu thận
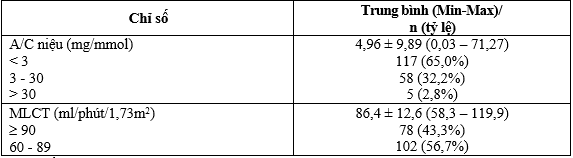
Chỉ số A/C niệu trung bình là 4,96 ± 9,89 mg/mmol; 65% có mức bình thường, 35,0% có tăng chỉ số A/C (có albumin niệu), trong đó 32,2% là microalbumin niệu và 2,8% là macroalbumin niệu. Nghiên cứu chỉ chọn bệnh nhân có MLCT từ 60 ml/phút/1,73m2 để đánh giá biến chứng thận sớm; MLCT trung bình là 86,4 ± 12,6; . 43,3% có mức ³ 90 và 56,7% có mức 60 – 89 ml/phút/1,73m2.
3.2. Chỉ số Albumin/creatinin niệu và một số yếu tố liên quan
Bảng 3.4. Liên quan giữa chỉ số A/C niệu với một số yếu tố trong phân tích đơn biến
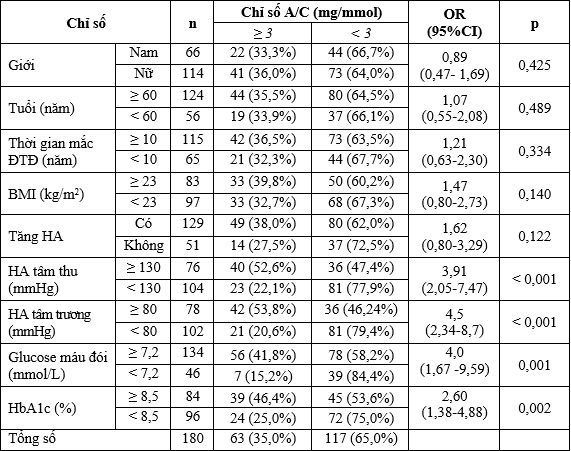
Không có mối liên quan có ý nghĩa thống kê giữa tăng chỉ số A/C ≥ 3mg/mmol (albumin niệu dương tính) với giới và độ tuổi ≥ 60 so với < 60 tuổi. Thời gian mắc ĐTĐ type 2 ≥ 10 năm so với < 10 năm, tăng BMI ≥ 23 so với < 23 kg/m2 và tăng HA có tăng nguy cơ albumin niệu dương tính, nhưng không có ý nghĩa thống kê. Tăng HA tâm thu ≥ 130 so với < 130 mmHg và tăng HA tâm trương ≥ 80 so với 80 mmHg có nguy cơ albumin niệu dương tính tăng gấp 3,91 và 4,5 lần tương ứng, đều có ý nghĩa thống kê với p < 0,001. Glucose máu lúc đói cao ≥ 7,2 so với < 7,2 mmo/L, HbA1c cao ≥ 8,5% so với < 8,5% có tăng nguy cơ albumin niệu gấp 4,0 và 2,60 lần, đều có ỹ nghĩa thống kê với p = 0,001 và 0,002, tương ứng.
Bảng 3.5. Phân tích hồi quy đa biến liên quan giữa albumin niệu dương tính với một số yếu tố
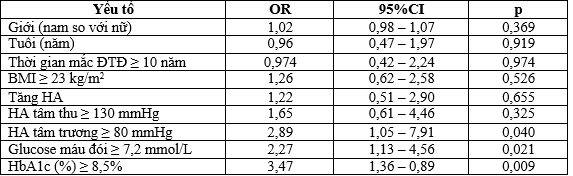
Trong phân tích hồi quy đa biến, các yếu tố có liên quan độc lập với albumin niệu dương tính bao gồm tăng HA tâm trương ≥ 80 mmHg, glucose máu lúc đói cao ≥ 7,2 mmol/L và HbA1c cao ≥ 8,5% với OR tương ứng là 2,89, 2,27 và 3,47.
4. BÀN LUẬN
Trong nghiên cứu chúng tôi thấy tỷ lệ Albumin niệu dương tính chiếm 35,0%, trong đó hầu hết là microalbumin niệu chiếm tỷ lệ 32,2%, chỉ có 2,8% là macroalbumin niệu. Tỉ lệ albumin niệu trong nghiên cứu của chúng tôi tương tự so với một số nghiên cứu của: Hà Thị Hồng Cẩm [5] là 34,5%, Varghese A cùng cộng sự (2001), ở Ấn độ, là 36,3% [6] .
Nhưng tỷ lệ albumin niệu của chúng tôi lại cao hơn so với nghiên cứu JADE [7] là 21,8%. Khi đánh giá về tỷ lệ albumin niệu ta thấy có sự khác biệt giữa các nghiên cứu.
Theo một số tác giả thì tỷ lệ albumin niệu ở bệnh nhân ĐTĐ nói chung là 30%. Có thể giải thích sự khác biệt này là do cách chọn mẫu, cỡ mẫu, tuổi bệnh nhân khác nhau, bộ câu hỏi không thuần nhất, vị trí địa lý, chủng tộc và do khác nhau về phương pháp xét nghiệm microalbumin niệu.
Đặc biệt là trong nghiên cứu của chúng tôi chỉ chọn những bệnh nhân có MLCT ≥ 60ml/phút/m2 trở lên, ngưỡng chẩn đoán bệnh thận mạn nếu không có albumin niệu.
Như vậy tỷ lệ albumin niệu xuất hiện với tỷ lệ lớn trên bệnh nhân ĐTĐ typ 2 khi MLCT chưa đạt ngưỡng chẩn đoán bệnh thận mạn. Như vậy, việc xét nghiệm thường quy, ít nhất hàng năm là cần thiết để phát hiện sớm biến chứng thận, ngay cả khi chưa có giảm MLCT rõ rệt.
Trong nghiên cứu của chúng tôi, không thấy mối liên quan giữa albumin niệu với giới, độ tuổi, thời gian mắc ĐTĐ và tăng BMI. Mối liên quan giữa albumin niệu với thời gian mắc ĐTĐ không nhất quán trong các nghiên cứu gợi ý rằng đây không phải là yếu tố nguy cơ chính của biến chứng thận do ĐTĐ.
Trong nghiên cứu của chúng tôi, tăng huyết áp có liên quan đến albumin niệu. Nhóm bệnh nhân có tăng HA có nguy cơ albumin niệu cao hơn nhóm không có tăng huyết áp gấp 1,62 lần, nhưng khác biệt chưa đạt mức ý nghĩa thống kê.
Mặt khác, mức huyết áp tâm thu và tâm trương lại có liên quan có ý nghĩa thống kê với albumin niệu. Tỷ lệ A/C dương tính ở nhóm bệnh nhân có HA tâm thu ≥ 130mmHg là 52,6%, nguy cơ albumin niệu cao gấp 3,91 lần so với nhóm HA tâm thu < 130 mmHg. Tương tự nhóm nhân có HA tâm trương ≥ 80mmHg có tỉ lệ albumin niệu là 53,8 %, có nguy cơ albumin niệu cao hơn gấp 4,5 lần so với nhóm bệnh nhân có HA tâm trương < 80mmHg. Trong nghiên cứu này tất cả các bệnh nhân tăng HA đã được chẩn đoán trước đó và đang được điều trị bằng thuốc hạ áp.
Như vậy, tình trạng HA hiện tại có liên quan với albumin niệu hơn là tiền sử được chẩn đoán tăng HA. Trong nhiều nghiên cứu khác, các tác giả cũng đã kết luận có mối tương quan chặt chẽ giữa tăng huyết áp với albumin niệu.
Nghiên cứu của Nguyễn Thu Hương, Nguyễn Tiến Dũng (2013) [10] cho thấy nguy cơ biến chứng thận ở nhóm bệnh nhân THA cao gấp 4,6 lần so với nhóm bệnh nhân không THA. Onyechi Modebe, FAC Michael A. Masoomi,ph D (2000) [11] cho thấy nguy cơ biến chứng thận ở nhóm bệnh nhân THA cao gấp 1,95 lần so với nhóm bệnh nhân không THA có ý nghĩa thống kê với p < 0,05. Một mặt, tăng HA là yếu tố bệnh sinh, thúc đẩy tổn thương mạch máu cầu thận cả ở trên bệnh nhân ĐTĐ.
Mặt khác, tổn thương thận, dù ở mức độ microalbumin niệu cũng có thể gây tăng HA thứ phát hoặc làm nặng thêm tình trạng tăng HA. Dù trong trường hợp nào, kiểm soát tốt HA cũng cần thiết để dự phòng sự xuất hiện, cũng như làm chậm sự tiến triển của biến chứng thận do ĐTĐ.
Nhiều nghiên cứu đã chứng minh có mối liên quan giữa albumin niệu với nồng độ glucose máu lúc đói và HbA1c. Kết quả nghiên cứu của chúng tôi với đối tượng nghiên cứu là các bệnh nhân chưa đạt mục tiêu kiểm soát đường máu cho thấy những bệnh nhân kiểm soát glucose máu, HbA1c càng kém thì nguy cơ albumin niệu càng cao so với những bệnh nhân có glucose máu, HbA1C thấp hơn.
Trong kết quả nghiên cứu của chúng tôi tỷ lệ albumin niệu là 41,% ở nhóm bệnh nhân có glucose máu lúc đói ≥ 7,2 mmol/L, cao hơn ở nhóm có glucose máu lúc đói < 7,2 mmol/L (15,2%), nguy cơ albumin niệu tăng gấp 4,0 lần, p = 0,001.
Tương tự, tỷ lệ albumin niệu là 46,4% ở nhóm có nồng độ HbA1c ≥ 8,5% cao hơn nhóm bệnh nhân có HbA1c < 8,5% (25,0%), nguy cơ albumin niệu tăng gấp 2,60 lần, p = 0,002. Kết quả nghiên cứu của chúng tôi tương tự như kết quả nghiên cứu của một số tác giả khác như: Nguyễn Thu Hương, Nguyễn Tiến Dũng (2013) [8], cho thấy nguy cơ mắc biến chứng thận cao gấp 2,34 lần; Onyechi Modebe, FAC Michael A. Masoomi,ph D (2000), là 2,13 lần [9]. Tăng glucose máu là cơ chế bệnh sinh chính của các biến chứng mạch máu nhỏ trong đó có tổn thương cầu thận.
Để đánh giá mối liên quan giữa albumin niệu với các yếu tố nguy cơ, chúng tôi tiến hành phân tích hồi quy đa biến, trong đó các yếu tố tuổi, giới, thời gian mắc bệnh ĐTĐ, tăng BMI, tăng HA, tăng HA tâm thu, tăng HA tâm trương, glucose máu lúc đói và HbA1c. Kết quả cho thấy glucose máu đói cao, HbA1c cao và HA tâm trương cao có liên quan độc lập với albumin niệu dương tính.
Như vậy, kiểm soát glucose máu và HA là 2 yếu tố chính liên quan đến biến chứng thận do ĐTĐ. Kiểm soát tốt 2 yếu tố này đã được chứng minh có hiệu quả dự phòng sự xuất hiện cũng như diến tiến nặng lên của biến chứng thận do ĐTĐ.
5. KẾT LUẬN
Tỷ lệ biến chứng thận sớm với chỉ số A/C niệu tăng (albumin niệu dương tính) mà chưa có giảm MLCT đáng kể (MLCT còn ≥ 60ml/phút/1,73m2) trên bệnh nhân ĐTĐ type 2 chưa đạt mục tiêu kiểm soát glucose máu là khá cao, 35,0%, trong đó tỷ lệ microalbumin niệu là 32,2%, macroalbumin niệu là 2,8%. Glucose máu lúc đói cao, HbA1c cao và HA tâm trương cao là những yếu tố có liên quan độc lập với albumin niệu dương tính.
TÀI LIỆU THAM KHẢO
- Wu BC, Bell K, Stanford A et al (2016). Understanding CKD among patients with T2DM: prevalence, temporal trends, and treatment patterns—NHANES 2007– 2012. BMJ Open Diabetes Research and Care;4: e000154. doi:10.1136/bmjdrc- 2015-000154
- National Kidney Foundation (2012). KDOQI clinical practice guideline for diabetes and CKD, Am J Kidney Dis; 60(5): 850 –
- Amareican Diabetes Association (2020). Microvascular complications and foot care; Standards of Medical Care in Diabetes – 2020. Diabetes Care; 43 (suppl 1): S135 –
- Bộ Y tế (2020). Hướng dẫn chẩn đoán và điều trị bệnh đái tháo đường típ 2. Ban hành kèm theo Quyết định 5481 ngày 30/12/2020.
- Hà Thị Hồng Cẩm (2013). Nghiên cứu giá trị của chỉ số albumin/creatinin nước tiểu trong chẩn đoán biến chứng thận ở bệnh nhân đái tháo đường typ 2. Luận văn thạc sỹ y học, Trường đại học y Hà nội.
- Varghese A, Deepa R, Rema M, Mohan V (2001). Prevalence of microalbuminuria in típ 2 diabetes mellitus at a diabetes centre in southem India. Postgrad Med J ; 77: 399-402
- Yeung RO, Zhang Y, Luk A et al (2014). Metabolic profiles and treatment gaps in young-onset típ 2 diabetes in Asia (the JADE programme): a cross-sectional study of a prospective cohort. Lancet Diabetes Endocrinol; 2: 935–43)
- Nguyễn Thu Hương, Nguyễn Tiến Dũng (2015). Khảo sát tỷ lệ và đặc điểm biến chứng thận ở bệnh nhân đái tháo đường typ 2. Tạp chí y học quân sự, số 288, 3- 4/2013
- Onyechi Modebe, FAC Michael A. Masoomi,ph D (2000). Microalbuminuria and Associated factors in Bahrain patients with típ 2 Diabetes”. Annals of Saudi Medicin; 20.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam



