KHẢO SÁT CHẤT LƯỢNG CUỘC SỐNG THEO THANG ĐIỂM SF36
Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG TÝP 2
Nguyễn Thị Vân Anh*, Nguyễn Tiến Sơn**, Nguyễn Thị Phi Nga**
*Bệnh viện Bỏng quốc gia
** Bệnh viện Quân y 103
ABSTRACT
Quality of life in patients with type 2 diabetes mellitus and its correlations with some chronic diabetic complications
Objectives: Evaluation quality of life based on SF36 and its correlations with some chronic diabetic complications. Method: A cross-sectional descriptive study on 274 patients with type 2 diabetes mellitus. Conclusions: Quality of life in patients with type 2 diabetes mellitus was at low to mid level. Chronic diabetic complications had negative effects to their quality of life, especially ophthalmic complications, peripheral neuropathy diseases and hypo or hyperglycemic events.
Key words: type 2 diabetes mellitus, quality of life, SF36.
TÓM TẮT
Mục tiêu: Đánh giá chất lượng cuộc sống theo thang điểm SF36 và mối liên quan với một số biến chứng mạn tính ở bệnh nhân đái tháo đường týp 2. Đối tượng và phương pháp nghiên cứu: Trên 274 bệnh nhân đái tháo đường týp 2 điều trị ngoại trú tại Bệnh viện Quân y 103 theo phương pháp mô tả cắt ngang, tiến cứu. Kết luận: Chất lượng cuộc sống theo thang điểm SF36 của bệnh nhân ĐTĐ týp 2 qua nghiên cứu chủ yếu là ở mức trung bình khá, trong đó sức khoẻ tổng quát ở mức trung bình kém. Việc xuất hiện các biến chứng có ảnh hưởng đến chất lượng cuộc sống của bệnh nhân, sự khác biệt này rõ nét ở các bệnh nhân có biến chứng về mắt, thần kinh ngoại vi và hạ hoặc tăng glucose máu phải nhập viện điều trị trong quá trình điều trị ngoại trú.
Từ khoá: đái tháo đường týp 2, chất lượng cuộc sống,SF36.
Chịu trách nhiệm chính: Nguyễn Thị Vân Anh
Ngày nhận bài: 01/10/2018
Ngày phản biện khoa học: 10/10/2018
Ngày duyệt bài: 15/10/20181.
1. ĐẶT VẤN ĐỀ
Bệnh đái tháo đường là một bệnh nội tiết chuyển hóa, mạn tính có xu hướng gia tăng tỷ lệ mới mắc và tỷ lệ hiện mắc trên thế giới và tại Việt Nam. Những hậu quả của đái tháo đường có ảnh hưởng đến không những gánh nặng kinh tế toàn cầu mà còn cả chất lượng cuộc sống của người bệnh [1].
Trên thực tế, chất lượng cuộc sống của bệnh nhân đái tháo đường sẽ suy giảm cùng với quá trình tiến triển của bệnh cũng như sự xuất hiện của các biến chứng.
Tuy nhiên, đánh giá chất lượng cuộc sống tương đối phức tạp vì nó tùy thuộc vào một loạt các yếu tố và đãcó nhiều thang điểm đánh giá chất lượng cuộc sống được đưa ra, trong đó thang điểm SF36 là thang điểm phổ biến, dễ thực hiện và được áp dụng rộng rãi.
Chính vì vậy chúng tôi tiến hành đề tài với mục tiêu:
- Đánh giá chất lượng cuộc sống của bệnh nhân đái tháo đường týp 2 cao tuổi bằng bảng câu hỏi SF 36Việt hóa
- Mối liên quan giữa chất lượng cuộc sống theo thang điểm SF 36 với mức độ kiểm soát HbA1c và một số biến chứng mạn tính ở bệnh nhân đái tháo đường týp
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu: Gồm 274 bệnh nhân ĐTĐ týp 2 điềutrị ngoại trú tại phòng khám Nội tiết của Bệnh viện Quân y 103. Thời gian nghiên cứu từ 9/2017 đến 6/2018.
2.1.1. Tiêu chuẩn lựa chọn bệnh nhân
- Bệnh nhân ĐTĐ týp 2.
- Bản thân và người thân nuôi dưỡng đồng ý tham gia nghiên cứu.
2.1.2. Tiêu chuẩn loại trừ bệnh nhân
- Có bệnh lý tâm thần, không có khả năng giao tiếp, không khai thác được bệnh sử
- Các bệnh lý cấp tính nặng: tai biến mạch máu trong giai đoạn cấp, nhồi máu cơ tim cấp, hen tim, phù phổi cấp, viêm gan cấp, suy thận cấp, viêm phổi nặng, suy gan nặng…
- BN mắc bệnh ung thư giai đoạn cuối kèm theo
- BN nghi ngờ có bệnh lý ngoại khoa.
- Không có đầy đủ thông tin nghiên cứu
2.2. Nội dung và phương pháp nghiên cứu
2.2.1. Thiết kế nghiên cứu: Mô tả cắt ngang, tiến cứu, chọn mẫu thuận tiện
2.2.2. Các chỉ tiêu nghiên cứu
Đối tượng nghiên cứu được đánh giá CLCS bằng bảng câu hỏi SF36 Việt hóa. Ngoài ra, các thông tin khác được thu thập theo bệnh án nghiên cứu đã được thiết kế sẵn. Gồm:
– Triệu chứng lâm sàng tại thời điểm khám.
– Xét nghiệm sinh hóa máu xác định: HbA1c, creatinine.
– Xét nghiệm sinh hóa nước tiểu xác định microalbumin niệu
2.2.3. Các tiêu chuẩn sử dụng trong nghiên cứu
- Chẩn đoán ĐTĐ theo tiêu chuẩn của ADA năm 2017.
- Mục tiêu kiểm soát HbA1c: theo Hướng dẫn chẩn đoán và điều trị các bệnh nội tiết của Bộ Y tế (2017).
- Chẩn đoán tăng huyết áp và mục tiêu kiểm soát huyết áp ở bệnh nhân ĐTĐ: Theo Phân Hội tăng huyết áp – Hội tim mạch Việt Nam 2015.
- Microalbumin niệu (MAU): khi protein niệu từ 30 – 300 mg/24 giờ.
- Biến cố tăng glucose máu nhập viện là khi bệnh nhân có glucose máu > 16 mmol/L và (hoặc) các triệu chứng: uống nhiều, tiểu nhiều, ăn nhiềuvà gầy sút cân khi đang điều trị đái tháo đường theo đơn ngoại trú.
2.2.4. Nội dung, cách đánh giá chất lượng cuộc sống bằng thang điểm SF36
Điểm SF36 đánh giá trên 8 lĩnh vực lần lượt là: hoạt động thể chất (HĐTC), giới hạn thể chất (GHTC), cảm nhận đau đớn (CNĐĐ), cảm nhận sức sống (CNSS), sức khoẻ tổng quát (SKTQ), hoạt động xã hội (HĐXH), giới hạn cảm xúc (GHCX) và sức khoẻ tâm thần (SKTT).
- Cách đánh giá mức độ CLCS được qui định như sau:
Từ 0 – 25: Chất lượng cuộc sống kém
Từ 26 – 50: Chất lượng cuộc sống trung bình kém
Từ 51 – 75: Chất lượng cuộc sống trung bình khá
Từ 76 – 100: Chất lượng cuộc sống khá, tốt.
2.3. Xử lý số liệu:
Bằng phần mềm SPSS 25.0
3. KẾT QUẢ NGHIÊN CỨU
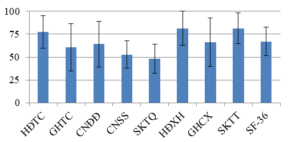
Biểu đồ 1.Điểm trung bình chất lượng cuộc sống của nhóm nghiên cứu theo thang điểm SF36
Nhận xét: Điểm SF36 trung bình của nhóm bệnh nhân ĐTĐ < 70, trong đó, SKTQ < 50.
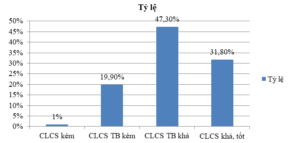
Biểu đồ 2. Phân loại mức độ CLCS theo điểm SF36 của nhóm nghiên cứu
Nhận xét: CLCS trung bình khá chiếm tỷ lệ cao nhất là 47,3%; CLCS khá tốt chiếm 31,8%; CLCS trung bình kém chiếm 19,9%; và chiếm tỷ lệ thấp nhất là CLCS kém với 1%.
Bảng 1. Điểm chất lượng cuộc sống theo mức kiểm soát HbA1c
| Chỉ tiêu | HbA1c
đạt mục tiêu (n=153) |
HbA1c
không đạt mục tiêu (n=48) |
p |
| HĐTC | 72,3±17,2 | 73,6±16,1 | >0,05 |
| GHTC | 58,9±27,1 | 55,5±28 | >0,05 |
| CNĐĐ | 61±25,3 | 64,6±20,6 | >0,05 |
| CNSS | 50,2±13,6 | 47,1±16,8 | > 0,05 |
| SKTQ | 46,4±15,3 | 45,7±16,1 | > 0,05 |
| HĐXH | 77,4±18,9 | 74,3±17,9 | > 0,05 |
| GHCX | 63,4±28,1 | 63,3±28,4 | > 0,05 |
| SKTT | 81,1±17 | 78,6±19,8 | > 0,05 |
| SKTC chung | 59,8±17 | 59,9±16 | > 0,05 |
| SKTT chung | 68,3±15,9 | 65,9±17,9 | > 0,05 |
| SF36 | 64,1±15,7 | 62,9±16,1 | > 0,05 |
Nhận xét: Nhóm HbA1c đạt mục tiêu và nhóm HbA1 không đạt mục tiêu có chất lượng cuộc sống khác biệt không có ý nghĩa thống kê với p>0,05
Bảng 2.Điểm chất lượng cuộc sống theo các biến cố trong kiểm soát glucose máu
| Chỉ tiêu | Tăng đường máu nhập | Hạ đường máu nhập viện | p | ||
| Có
(n=63) |
Không
(n=138) |
Có
(n=7) |
Không
(n=194) |
||
| HĐTC | 69,5±17,1 | 74,1±16,7 | 69,2±17,2 | 72,7±17,0 | > 0,05 |
| GHTC | 54,6±29,3 | 59,7±26,3 | 37,1±18,9 | 58,9±27,3 | > 0,05 |
| CNĐĐ | 58,9±23,8 | 63,2±24,5 | 54,1±13,9 | 62,2±24,5 | > 0,05 |
| CNSS | 44,9±14,4 | 51,6±14 | 41,7±16,8 | 49,8±14,3 | > 0,05 |
| SKTQ | 43,9±15,9 | 47,4±15,3 | 39,5±21,9 | 46,5±15,3 | > 0,05 |
| HĐXH | 72,9±20,1 | 78,3±17,8 | 58,8±25,7 | 77,3±18,2 | > 0,05 |
| GHCX | 62,5±28,6 | 63,8±28 | 51,4±35,7 | 63,8±27,8 | > 0,05 |
| SKTT | 79,1±18,3 | 81,2±17,5 | 64,8±26,0 | 81,0±17,3 | > 0,05 |
Nhận xét:Điểm chất lượng cuộc sống của nhóm có tăng đường máu và hạ đường máu phải nhập viện thấp hơn điểm của nhóm không tăng đường máu và không hạ đường máu nhập viện, khác biệt không có ý nghĩa thống kê với p>0,05.
Bảng 3. Ảnh hưởng của các biến chứng của nhóm bệnh nhân nghiên cứu lên CLCS
của bệnh nhân ĐTĐ týp 2 ở 8 lĩnh vực
| Chỉ tiêu | HĐTC | GHTC | CNĐĐ | CNSS | SKTQ | HĐXH | GHCX | SKTT | |
| Bệnh võng mạc tăng sinh | Có (n=97) | 68,4±17 | 53,7±27,8 | 54,7±22,6 | 45,3±14 | 40,6±14,6 | 70,8±19,8 | 60,7±29,6 | 78,6±19 |
| Không
(n=104) |
76,5±16 | 62,2±26,2 | 68,6±24 | 53,3±13,9 | 51,6±14,5 | 82,1±15,8 | 65,9±26,6 | 82,3±16,2 | |
| p | <0,05 | <0,05 | <0,05 | <0,05 | <0,05 | <0,05 | >0,05 | >0,05 | |
| MAU | Có (n=51) | 67,3±19 | 48,6±27,8 | 60,1±26,3 | 47,7±14 | 44,3±14,9 | 72,5±21,6 | 56,5±30,8 | 78,4±18,9 |
| Không (n=120) | 74,3±16 | 62,1±25,6 | 61,2±24,3 | 50,0±14,6 | 45,9±15,6 | 78,2±17,7 | 65,6±26,9 | 81,1±17,1 | |
| p | <0,05 | <0,05 | >0,05 | >0,05 | >0,05 | >0,05 | >0,05 | >0,05 | |
| Bệnh thận mạn tính | Có (n=24) | 69,1±20,8 | 55,0±30,4 | 64,7±22,1 | 48,6±14,7 | 48,5±15,6 | 76,4±19,1 | 70,3±23 | 83,5±13,9 |
| Không (n=177) | 73,1±16,4 | 58,5±26,9 | 61,5±24,6 | 49,6±14,5 | 46,0±15,5 | 76,7±18,7 | 62,5±28,7 | 80,1±18,1 | |
| p | >0,05 | >0,05 | >0,05 | >0,05 | >0,05 | >0,05 | >0,05 | >0,05 | |
| Bệnh TK ngoại biên | Có (n=87) | 66,1±15,8 | 51,3±27,9 | 52,8±23 | 44,9±14,1 | 40,1±15,7 | 69,9±20,6 | 57,4±31,1 | 78,0±19,6 |
| Không (n=114) | 77,5±16,1 | 63,3±25,7 | 68,8±23 | 53,0±13,8 | 51,0±13,7 | 81,8±15,3 | 68,0±24,8 | 82,4±15,9 | |
| p | <0,05 | <0,05 | <0,05 | <0,05 | <0,05 | <0,05 | <0,05 | >0,05 | |
Nhận xét:
Điểm chất lượng cuộc sống của nhóm có biến chứng mắt thấp hơn điểm nhóm không có biến chứng mắt, sự khác biệt giữa 2 nhóm ở các lĩnh vực: HĐTC, CNĐĐ, CNSS, SKTQ và HĐXH có ý nghĩa thống kê với p<0,001.
Nhóm có microalbumin niệu (MAU) và nhóm có bệnh thận mạn tính có điểm chất lượng cuộc sống thấp hơn, khác biệt không có ý nghĩa thống kê với p>0,05.
Nhóm có biến chứng thần kinh ngoại vi có điểm chất lượng cuộc sống thấp hơn nhóm không có biến chứng thần kinh ngoại vi, khác biệt có ý nghĩa thống kê với p<0,001 ở các mặt HĐTC, GHTC, CNĐĐ, CNSS, SKTQ và HĐXH.
4. BÀN LUẬN
1.Đánh giá điểm chất lượng cuộc sống
Bệnh nhân mắc ĐTĐ, nhiều người không thể kiểm soát hiệu quả căn bệnh của họ nhưng tất cả các bệnh nhân đều nhất trí với ý kiến rằng bệnh ĐTĐ đã có một tác động rất lớn đến cuộc sống của họ. Họ cảm thấy bị choáng ngợp bởi rất nhiều quy tắc đòi hỏi phải tuân theo khi điều trị. Trên thế giới trong suốt 5 năm qua, hơn 24.500 bài nói về sự tương quan của bệnh ĐTĐ và trầm cảm, 17.500 bài về bệnh ĐTĐ và chứng sa sút trí tuệ, chỉ có 01 bài về bệnh ĐTĐ và trách nhiệm gia đình và 1.950.000 bài về bệnh ĐTĐ và chất lượng cuộc sống. Chất lượng cuộc sống (QoL) của bệnh nhân bị ĐTĐ trở nên trầm trọng hơn khi các biến chứng bắt đầu phát triển hoặc các biến chứng bệnh cùng tồn tại. Trong nghiên cứu của chúng tôi, QoL của bệnh nhân ĐTĐ qua điểm SF36 ở mức trung bình, trong đó, SKTQ có mức điểm thấp nhất (ở mức kém) và QoL ở mức trung bình khá chiếm cao nhất (47,3 %). Nghiên cứu của tác giả Trần Ngọc Hoàng và Nguyễn Thị Bích Đào điểm thấp nhất là SKTQ với 41,09, điểm cao nhất là HĐXH với 62,63 [2]. Tuy nhiên, giá trị của từng lĩnh vực trong 8 lĩnh vực của chất lượng cuộc sống theo thang điểm SF 36 ở các nghiên cứu cũng có sự thay đổi khác nhau, còn tuỳ vào yếu tố địa dư và thể chất chung của quần thể nghiên cứu [3,4,5].
Điểm số thấp nhất trong nghiên cứu của chúng tôi là SKTQ tương ứng với điểm số thấp nhất của tác giả Trần Ngọc Hoàng và Nguyễn Thị Bích Đào, nhưng lĩnh vực cao điểm nhất của chúng tôi là SKTT, tương ứng với điểm cao nhất trong nghiên cứu của tác giả James E Graham và cs. Hai nghiên cứu của tác giả Heloisa Turcatto Gimenes Faria và cs và của tác giả Miguel Company Morales và cs đều có điểm thấp nhất ở lĩnh vực CNĐĐ, điểm cao nhất khác lĩnh vực là HĐXH và GHTC. Kết quả nghiên cứu của chúng tôi khác so với các tác giả trên vì đối tượng nghiên cứu của chúng tôi là người cao tuổi, là những người đã nghỉ hưu hoặc ngừng lao động xã hội hoặc các hoạt động xã hội giảm hơn do vậy mà điểm số sức khỏe thể chất chung thấp hơn điểm sức khỏe tinh thần chung. Khi đó những đối tượng cao tuổi này được vui vầy bên con cháu, được quan tâm chăm sóc hơn nên lĩnh vực SKTT cao hơn các hoạt động khác. Tuy nhiên, do sự khác biệt về văn hóa cũng như phong tục tập quán của Việt Nam và các nước khác nên vấn đề nhận thức về chất lượng cuộc sống của mỗi cá nhân cũng khác nhau.
2. Mối liên quan của chất lượng cuộc sống với mức độ kiểm soát HbA1c và một số biến chứng mạn tính ở bệnh nhân đái tháo đường
– Mối liên quan với HbA1c
Điểm QoL trong nghiên cứu của chúng tôi ở những bệnh nhân có HbA1c <7,5% khác biệt với nhóm có HbA1c≥7,5% không có ý nghĩa thống kê với p>0,05. So sánh với nghiên cứu của tác giả Joanne HM Quah và cs thấy điểm QoL tăng tương ứng với kiểm soát HbA1c tối ưu, khác biệt không có ý nghĩa thống kê với p>0,05 [6]. Trái ngược với nghiên cứu của tác giả Joanne HM Quah, nghiên cứu của tác giả Ana Spasic và cs cho kết quả rằng những bệnh nhân kiểm soát đường máu và HbA1c tối ưu lại có điểm QoL thấp hơn những nhóm khác, ngoại trừ lĩnh vực SKTT, khác biệt với p<0,05 [7].
-Ảnh hưởng các biến chứng lên CLCS
Điểm QoL của những bệnh nhân có biến chứng mắt thấp hơn những bệnh nhân không có biến chứng mắt, khác biệt ở các lĩnh vực: HĐTC, GHTC, CNĐĐ, CNSS, SKTQ, SKTC chung và SKTT chung có ý nghĩa thống kê với p<0,05. Kết quả của chúng tôi tương đồng với kết quả của tác giả Joanne HM Quah và cs là người có biến chứng mắt có điểm SKTC và SKTT chung thấp hơn người không có biến chứng, khác biệt có ý nghĩa thống kê với p<0,0001[6].
Bệnh nhân có microalbumin niệu có điểm số QoL thấp hơn nhóm không có MAU, khác biệt ở lĩnh vực HĐTC và GHTC có ý nghĩa thống kê với p<0,05. Nghiên cứu của tác giả Trần Ngọc Hoàng chỉ ra rằng biến chứng microalbumin niệu và chức năng thận, bệnh thận ít ảnh hưởng đến CLSC của người bệnh [2].
Kết quả nghiên cứu của chúng tôi có khác biệt vì có thể ngoài biến chứng microalbumin niệu bệnh nhân có thêm những biến chứng khác làm ảnh hưởng đến CLCS, vì các triệu chứng của microalbumin niệu rất kín đáo, chỉ khi ở giai đoạn cuối của bệnh thận mạn tính bệnh nhân mới phát hiện ra.
Bệnh nhân có biến chứng bệnh thần kinh ngoại biên có điểm CLCS thấp hơn bệnh nhân không có biến chứng này, khác biệt có ý nghĩa thống kê với p<0,05 ở tất cả lĩnh vực ngoại trừ lĩnh vực SKTT. Nghiên cứu của chúng tôi phù hợp với nghiên cứu của Bradley S.Galer là triệu chứng đau trong bệnh lý thần kinh ngoại biên ảnh hưởng đến CLCS của bệnh nhân [8]. Nghiên cứu của chúng tôi có kết quả trái với kết quả của tác giả Trần Ngọc Hoàng và Nguyễn Thị Bích Đào là bệnh thần kinh ngoại biên và bệnh mạch máu ngoại biên không làm thay đổi CLCS của bệnh nhân. Sở dĩ có khác biệt này so với kết quả của chúng tôi do những bệnh nhân trong nghiên cứu của chúng tôi đều có triệu chứng tê bì, giảm cảm giác hoặc đau rát, còn nghiên cứu của tác giả Trần Ngọc Hoàng là dựa vào khám cảm giác bằng monofilament để phát hiện sớm biến chứng thần kinh ngoại biên.
Bệnh nhân tăng đường máu nhập viện có điểm CLCS thấp hơn bệnh nhân không tăng đường máu nhập viện, khác biệt có ý nghĩa thống kê ở lĩnh vực CNSS với p<0,05. Bệnh nhân hạ đường máu nhập viện có điểm CLCS thấp hơn những bệnh nhân không hạ đường máu nhập viện, khác biệt có ý nghĩa thống kê ở lĩnh vực GHTC, HĐXH và SKTT với p<0,05. Kết quả của chúng tôi phù hợp với kết quả của tác giả Fernando Alvaez và cslà hạ đường máu gây ảnh hưởng đến CLCS của bệnh nhân [9].
KẾT LUẬN
Chất lượng cuộc sống của bệnh nhân đái tháo đường týp 2 qua nghiên cứu chủ yếu là ở mức trung bình khá trong đó, sức khoẻ tổng quát ở mức trung bình kém. Việc xuất hiện các biến chứng có ảnh hưởng đến chất lượng cuộc sống của bệnh nhân, cụ thể sự khác biệt này rõ nét ở các bệnh nhân có biến chứng về mắt, thần kinh ngoại vi và hay gặp các cơn hạhoặc tăng glucose máu phải nhập viện điều trị trong quá trình điều trị ngoại trú.
TÀI LIỆU THAM KHẢO
- Ping Zhang, Edward Gregg (2017), Global economic burden of diabetes and its complications, Diabetes & Endocrinology, 5(6), pp.404-5.
- Trần Ngọc Hoàng, Nguyễn Thị Bích Đào (2014), Đánh giá ảnh hưởng của các biến chứng trên chất lượng cuộc sống bệnh nhân đái tháo đường týp 2 điều trị tại bệnh viện nhân dân 115, Y học thành phố Hồ Chí Minh,
- Jame E Graham et al (2007), Health related quality of life in older Mexican Americans with diabetes: A cross-section study. Health and QoL Outcomes, 5:39
- Heloisa T.G Faria et al (2012), Quality of life in patients with diabetes mellitus before and after their participation in an educational program, Rev .esc. enferm. USP, 47(2), pp. 344-49.
- Miguel C Morales et al (2015), Health related QoL in patients with type 2 diabetes melitus in rural area, Diabetes and Metabolism Journal, 6 (7).
- Joanne HM Quah et al (2011), Health related QoL is associated with diabetic complications but not with short-term diabetic control in primary care, Ann Cad Med Singapore, 40 (6), pp. 276-86.
- Ana Spasic et al (2014), QoL in type 2 diabetic patients, Scientific Journal of the Faculty of Medicine in Nis, 34, pp.193-200.
- Bradley S Galer et al (1999), Painful diabetic polyneuropathy: epidemiology, pain description and QoL, Diabetes research and clinical practice, 47.
- Fernando Alvarez-Guisasola et al (2010), Association of hypoglycemic symptoms with patients’ rating of their health-related QoL state: a cross sectional study, Health and QoL outcomes, 8, pp. 86.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam