KHẢO SÁT THỰC TRẠNG ĐÁI THÁO ĐƯỜNG
Ở BỆNH NHÂN MẮC BỆNH PHỔI TẮC NGHẼN MẠN TÍNH
Vũ Bích Nga, Nguyễn Văn Quang
Đại học Y Hà Nội
DOI: 10.47122/vjde.2020.42.5
ABSTRACT
Survey of diabetes status in patients with chronic obstructive pulmonary disease (COPD)
Objectives: Investigate the status of diabetes in patients with COPD. Methods: Retrospective study on 103 inpatient medical records of patients with chronic obstructive pulmonary disease with diabetes. Research variables: Age, sex, history of tobacco / pipe smoke exposure, history of corticosteroids, history of bronchodilators, exacerbations, number of neutrophils, bronchodilators inpatient COPD treatment, duration of diabetes mellitus, history of antidiabetic agents, hospital admission glucose, day of discharge glucose, hospital antidiabetic agents, BMI, lipid dysfunction, total day of treatment. Results: Of the 103 medical records in the study, 90 patients were hospitalized with COPD exacerbations, and 13 patients had no exacerbations.Male accounts for 84.5% of women, accounting for 15.5%.There was no association between acute hyperglycaemia and HbA1c levels. There was no correlation between the group with a history of corticosteroids and other bronchodilators with HbA1c levels.Increased levels of HbA1c were not clearly related between groups of patients on oral medications, insulin, history of corticosteroids, or duration of diabetes. In this study we have not made this clear.We also have not determined the target HbA1c levels for the study population. There was no correlation between an increase in the number of neutrophils at admission and an increase in blood glucose, an increase in blood glucose levels at admission was associated with an increased severity of COPD exacerbations.More than 85% of patients in the study had to control glucose with insulin in hospital.The use of corticosteroids did not significantly increase blood glucose levels at admission. Lipid metabolism disorders in this study were increased in the overweight and obese group, and in patients aged> 80 years. But we have not found an association of lipid metabolism disorders with a history of tobacco / waterpipe smoke exposure, history of corticosteroids and other bronchodilators, as well as history of antidiabetic drugs Disconnect the road. The mean hospital stay was longer in the exacerbation symptom group and the inpatient corticosteroid group. Conclusion: Diabetes in COPD patients has a complex relationship, with hyperglycaemia associated with COPD exacerbations. The use of inpatient insulin for blood glucose control is necessary, the HbA1c level is not correlated with acute hyperglycaemia, the target HbA1c level has not been determined. More studies are needed to clarify this complex relationship.
Key words: Diabetes, chronic obstructive pulmonary disease (COPD)
TÓM TẮT
Mục tiêu: Khảo sát thực trạng đái tháo đường ở bệnh nhân mắc bệnh phổi tắc nghẽn mạn tính (COPD-chronic obstructive pulmonary disease). Phương pháp: Nghiên cứu hồi cứu trên 103 hồ sơ bệnh án nội trú những bệnh nhânmắc bệnh phổi tắc nghẽn mạn tínhcó đái tháo đường. Các biến số nghiên cứu: Tuổi, giới tính, tiền sử phơi nhiễm khói thuốc lá/thuốc lào, tiền sử sử dụng corticoid, tiền sử sử dụng các thuốc giãn phế quản, tình trạng đợt cấp tính, số lượngbạch cầu trung tính, thuốc giãn phế quản điều trị COPD nội viện, thời gian mắc đái tháo đường, tiền sử thuốc điều trị đái tháo đường, glucose lúc nhập viện, glucose ngày ra viện,thuốc điều trị đái tháo đường nội viện, BMI, tình trạng rối loạn lipid, tổng số ngày điều trị. Kết quả: Trong 103 bệnh án trong nghiên cứu, có 90 bệnh nhân nhập viện có triệu chứng đợt cấp của COPD, 13 bệnh nhân không có triệu chứng đợt cấp. Nam chiếm 84,5% nữ chiếm 15,5%. Không thấy có sự liên quan giữa tăng glucose máu cấp tính với nồng độ HbA1c. Không có tương quan giữa nhóm có tiền sử sử dụng corticoid và thuốc giãn phế quản khác với nồng độ HbA1c. Tăng nồng độ HbA1c liên quan không rõ ràng giữa các nhóm bệnh nhân điều trị thuốc uống, insulin, tiền sử sử dụng corticoid hay thời gian mắc đái tháo đường, trong nghiên cứu này chúng tôi chưa làm rõ được điều này. Chúng tôi cũng chưa xác định được mức HbA1c mục tiêu cho nhóm đối tượng nghiên cứu. Không có sự tương quan giữa tăng số lượng bạch cầu trung tính lúc nhập viện và tăng glucose máu,việc tăng nồng độ glucose máu lúc nhập viện liên quan với tăng mức độ trầm trọng đợt cấp của COPD. Hơn 85% bệnh nhân trong nghiên cứu phải kiểm soát glucose bằng insulin nội viện. Việc sử dụng corticoid không làm tăng đáng kể nồng độ glucose máu lúc nhập viện. Tình trạng rối loạn chuyển hóa lipid trong nghiên cứu này tăng lên ở nhóm thừa cân béo phì, và nhóm bệnh nhân tuổi >80, nhưng chúng tôi chưa thấy được mối liên quan rối loạn chuyển hóa lipid với tiền sử phơi nhiễm khói thuốc lá/thuốc lào, với tiến sử điều trị corticoid và các thuốc giãn phế quản khác, cũng như tiền sử sử dụng thuốc điều trị đái tháo đường. Ngày nằm viện trung bình dài hơn ở nhóm có triệu chứng đợt cấp và nhóm sử dụng corticoid nội viện. Kết luận: Đái tháo đường ở bệnh nhân COPD có mối quan hệ phức tạp, tình trạng tăng glucose máu liên quan với tình trạng đợt cấp COPD. Việc sử dụng insulin nội viện để kiểm soát glucose máu là cần thiết, nồng độ HbA1c không tương quan với tình trạng tăng glucose máu cấp tính, chưa xác định mức HbA1c mục tiêu. Cần có thêm các nghiên cứu khác để làm rõ mối quan hệ phức tạp này.
Từ khóa: đái tháo đường, bệnh phổi tắc nghẽn mạn tính
Chịu trách nhiệm chính: Vũ Bích Nga
Ngày nhận bài: 05/8/2020
Ngày phản biện khoa học: 06/9/2020
Ngày duyệt bài: 07/11/2020
Email: [email protected]
Điện thoại: 0913544622
1. ĐẶT VẤN ĐỀ
Bệnh phổi tắc nghẽn mãn tính (Chronic Obstructive Pulmonary Disease – COPD) là một bệnh phổi đe dọa tính mạng, được dự đoán sẽ trở thành nguyên nhân gây tử vong thứ ba trên toàn thế giới vào năm 2030.
Các nghiên cứu gần đây đã chỉ ra rằng ĐTĐ có thể làm xấu đi sự tiến triển và tiên lượng của COPD, làm tăng tỷ lệ tử vong liên quan đến COPD. Người ta đã tìm thấy mối quan hệ sinh lý giữa COPD và kháng insulin, chẳng hạn như hút thuốc và không hoạt động thể chất. Ngoài ra, tác dụng toàn thân (ít hoạt động thể chất và lối sống tĩnh tại, viêm và stress oxy hóa, bất thường thành phần cơ thể) và điều trị bằng corticosteroid của bệnh nhân mắc COPD có thể đóng một vai trò quang trọng [15].Trên thế giới có nhiều nghiên cứu về mối liên quan giữa ĐTĐ và COPD, ở Việt Nam chưa có nhiều nghiên cứu đề cập đến vấn đề này; vì vậy chúng tôi làm nghiên cứu: “Khảo sát thực trạng đái tháo đường ở bệnh nhân mắc bệnh phổi tắc nghẽn mạn tính” với mục tiêu: Khảo sát thực trạng đái tháo đường ở bệnh nhân mắc COPD.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Nghiên cứu hồi cứu. Chúng tôi chọn đối tượng nghiên cứu là những bệnh nhân đã được chẩn đoán mắc bệnh phổi tắc nghẽn mạn tính (COPD) có mắc đái tháo đường (ĐTĐ). Chẩn đoán xác định COPD: Theo tiêu chuẩn GOLD 2017 [4], [16].
3. KẾT QUẢ NGHIÊN CỨU
3.1. Tình trạng ĐTĐ ở đối tương nghiên cứu
Bảng 3.1. Một số đặc điểm của nhóm đối tượng nghiên cứu

Kết quả từ bảng cho thấy, giá trị trung bình của glucose máu lúc mới nhập viện là 13,76 mmol/L (min: 2,9; max: 42,4). Đường máu trung bình ngày ra viện là 7,0 mmol/L (min: 4,1; max: 22,5), sau khi đã điều trị kiểm soát đường huyết và điều trị COPD. HbA1c trung bình 8,11% (min: 5,3; 14,6), sự giao động đường máu trong ngày. Tuổi trung bình nhóm nghiên cứu là 70,12 tuổi (min: 45, max: 92).BMI trung bình: TB = 20,62. Ngày nằm viện trung bình là 11,98 ngày (min: 3; max: 31)
Bảng 3.2. Tỉ lệ % một số yếu tố trong nhóm nghiên cứu.
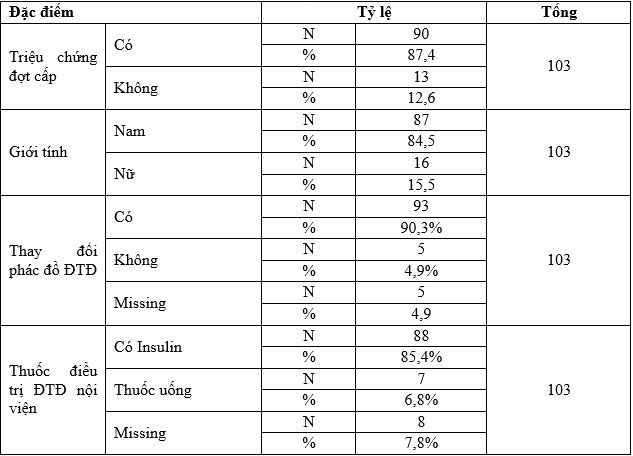
Trong nghiên cứu này tổng 103 bệnh nhân, trong đó nhóm bệnh nhân vào viện có triệu chứng đợt cấp có 90 bệnh nhân, chiếm 87,4% (gọi là Nhóm 1). Nhóm bệnh nhân vào viện không có T/C đợt cấp có 13 bệnh nhân, chiếm 12,6% (gọi là
Trong đó: Nam là 87 chiếm 84,5% ; Nữ là 16 chiếm 15,5%.
Bảng 3.3. So sánh giá trị trung bình của một số yếu tố với giá trị kiểm định MX của một số nghiên cứu trong nước
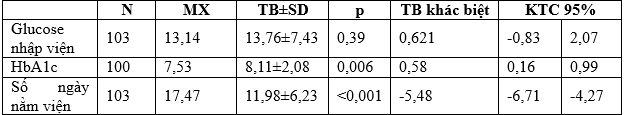
Giá trị glucose máu (TB±SD) = 13,76±7,43 so với giá trị so sánh MX = 13,14 với KTC 95% (-0,83;2,07) với p = 0,39, kết quả khác biệt không có ý nghĩa thống kê.
Giá trị HbA1c (TB±SD) = 8,11±2,08 so với giá trị so sánh MX = 7,53 với KTC 95%(0,16;0,99) khác biệt với giá trị so sánh là 0,58, với p = 0,006, kết quả khác biệt có ý nghĩa thống kê. Độ tin cậy là 99,4%. Số ngày nằm viện (TB±SD) = 11,98±6,23 so với giá trị so sánh MX = 17,47 với KTC 95% (-6,71; -4,27) khác biệt với giá trị so sánh là -5,48, với p < 0,001, kết quả khác biệt có ý nghĩa thống kê. Độ tin cậy là >99,9%.
Bảng 3.4. So sánh trung bình một số đặc điểm giữa hai nhóm nhập viện có triệu chứng đợt cấp và không có triệu chứng đợt cấp.
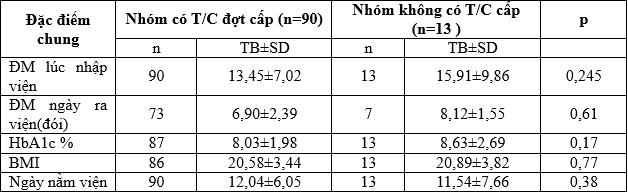
Từ kết quả trên, đối tượng nghiên cứu được chúng tôi chia ra 2 nhóm: Thấy rằng đường máu trung bình lúc nhập viện ở nhóm 1 là: (TB±SD) = 13,45±7,02 thấp hơn so với nhóm không có triệu chứng đợt cấp là (TB±SD) = 15,91±9,86, với p = 0,245, sự khác biệt không có ý nghĩa thống kê.
Đường máu trung bình ngày ra viện(đường máu lúc đói: 6 giờ sáng) ở nhóm 1 là: (TB±SD) = 6,90±2,39 thấp hơn so với nhóm 2 là: (TB±SD) = 8,12±1,55, với p = 0,61, sự khác biệt không có ý nghĩa thống kê.
HbA1c ở nhóm 1 là: (TB±SD) = 8,03±1,98 thấp hơn so với nhóm 2 là: (TB±SD) = 8,63±2,69 với p = 0,17, sự khác biệt không có ý nghĩa thống kê.
BMI trung bình ở nhóm 1 là: (TB±SD) = 20,58±3,44 so với nhóm 2 là: (TB±SD) = 20,89±3,82, với p = 0,77. Sự khác biệt không có ý nghĩa thống kê.
Số ngày nằm viện trung bình của nhóm 1là: 12,04±6,05 cao hơn so với nhóm 2 là: (TB±SD) = 11,54±7,66, với p = 0,38, sự khác biệt không có ý nghĩa thống kê.
Bảng 3.5. So sánh giá trị trung bình một số yếu tố giữa 2 nhóm bệnh nhân có tiền sử sử dụng corticoid, nhóm sử dụng thuốc giãn phế quản không có corticoid hoặc chưa điều trị thuốc giãn phế quản
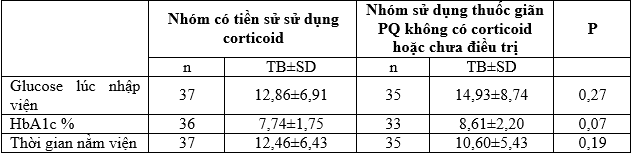
Từ kết quả trên cho thấy: Glucose lúc nhập viện trung bình của nhóm bệnh nhân COPD có tiền sử sử dụng corticoid là: (TB±SD) = 12,86±6,91thấp hơn so với nhóm có tiền sử sử dụng thuốc giãn PQ khác là: (TB±SD)= 14,93±8,74, với p = 0,27, sự khác biệt không có ý nghĩa thống kê.
Kết quả HbA1c trung bình của nhóm bệnh nhân COPD có tiền sử sử dụng corticoid là: (TB±SD) = 7,74±1,75 thấp hơn so với nhóm có tiền sử sử dụng thuốc giãn PQ khác là: (TB±SD) = 8,61±2,20, với p = 0,07, sự khác biệt không có ý nghĩa thống kê.
Số ngày điều trị trung bình của nhóm bệnh nhân COPD có tiền sử sử dụng corticoid là: (TB±SD) = 12,46±6,43 cao hơn so với nhóm có tiền sử sử dụng thuốc giãn PQ khác là: (TB±SD) = 10,60±5,43, với p = 0,19, sự khác biệt không có ý nghĩa thống kê.
4. BÀN LUẬN
Qua kết quả thu được từ nghiên cứu trên 103 hồ sơ bệnh án những bệnh nhân COPD có mắc ĐTĐ vào viện từ tháng 01/2018 đến tháng 08/2020 tại Trung tâm Hô hấp – Bệnh viện Bạch Mai và Đơn vị Nội tiết, Hô hấp – Bệnh viện Đại học Y Hà Nội.
Kết quả nghiên cứu này về thực trạng ĐTĐ ở bệnh nhân COPD đã cho thấy mối liên quan, thực trạng phức tạp của tình trạng ĐTĐ ở bệnh nhân COPD nói chung cũng như trong đợt cấp tính của COPD, việc kiểm soát đường huyết nội viện, sự thay đổi phác đồ kiểm soát glucose máu, kéo dài thời gian điều trị. ĐTĐ được coi là yếu tố rủi ro của đợt cấp COPD [12]. Bệnh nhân COPD mắc ĐTĐ thường xuyên có biểu hiện tăng đường huyết trong thời gian nằm viện và trải qua thời gian nằm viện lâu hơn và tỷ lệ tử vong cao hơn so với bệnh nhân không mắc ĐTĐ.
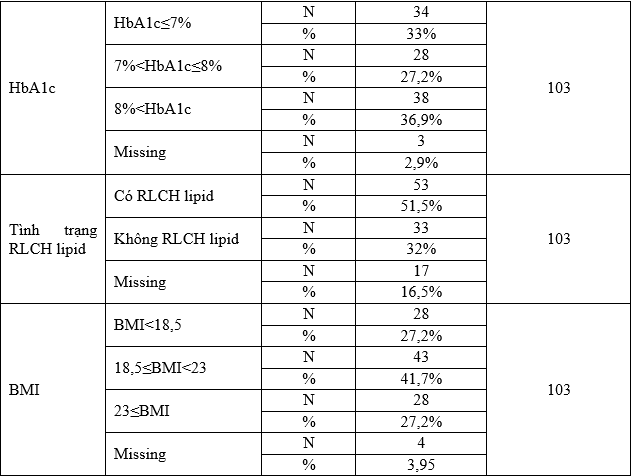
Trong 103 bệnh án trong nghiên cứu, có 90 bệnh nhân nhập viện có triệu chứng đợt cấp của COPD, 13 bệnh nhân không có triệu chứng đợt cấp. Tỉ lệ giới tính trong nhóm nghiên cứunày: Nam chiếm 84,5%(n = 87) nữ chiếm 15,5%(n = 16), tỉ lệ của nhóm nghiên cứu cũng gần giống với tỷ lệ phân bố giới tính của một nghiên cứu tai Trung tâm Hô hấp – Bệnh viện Bạch Mai (Nam: 87,1% ; Nữ : 12,9%). Hơn 90% bệnh nhân nhập viện trong nghiên cứu này phải thay đổi phác đồ điều trị ĐTĐ để kiểm soát glucose máu, có 85,4% bệnh nhân phải kiểm soát glucose máu bằng insulin. 33% bệnh nhân có HbA1c ≤ 7% và 60,2% có HbA1c ≤ 8%. Thể trạng trung bình của nhóm nghiên cứu đánh giá qua chỉ số BMI: Có 27,2% số bệnh nhân của nghiên cứu thừa cân béo phì (BMI ≥ 23), 27,2% số bệnh nhân thể trạng gầy(BMI<18).
HbA1c trung bình trong nghiên cứu này là: TB = 8,11%±2,08 cao hơn so với giá trị so sánh MX = 7,53% của một nghiên cứu trong nước, với KTC 95% (0,16;0,99) khác biệt với giá trị so sánh là 0,58, với p = 0,006, kết quả khác biệt có ý nghĩa thống kê, độ tin cậy là 99,4% [1]. Nghiên cứu của tác giả Phạm Văn An thực hiện tại Bệnh viện Phổi Trung ương, kết quả khác biệt này có thể do nhiều yếu tố, có thể nghiên cứu của chúng tôi thực hiện tại Trung Tâm Hô hấp – Bệnh viện Bạch Mai và Đơn vị Nội tiết Hô hấp – Bệnh viện Đại Học Y, bệnh nhân vào viện ở đây có thể bệnh ở mức độ trầm trọng hơn, hai nữa nghiên
HbA1c ở nhóm 1 là: (TB±SD) = 8,03±1,98 thấp hơn so với nhóm 2 là: (TB±SD) = 8,63±2,69 với p = 0,17, sự khác biệt không có ý nghĩa thống kê. Có thế nói, triệu chứng cấp tính, hoặc các yếu tố viêm cấp tính, hoặc sự rối loạn chức năng hô hấp trong đợt cấp… không có sự liên quan rõ ràng với sự biến đổi HbA1c, một nghiên cứu cũng chỉ ra HbA1c biến đổi sinh học thấp hơn, và chúng tương đối không bị ảnh hưởng bởi những căng thẳng cấp tính [14].
Việc điều trị corticoid có liên quan đến tăng glucose ở bệnh nhân COPD mắc ĐTĐ hay không còn gây nhiều tranh cãi. Mặc dù có nhiều nghiên cứu chỉ ra rằng liệu pháp corticoid làm tăng nguy cơ tăng glucose huyết ở tất cả bệnh nhân mắc hô hấp tiềm ẩn [7], [9], [12], [15]. Trong nghiên cứu này chúng tôi cũng chưa làm rõ được điều này.
Mặc dù glucose máu lúc nhập viện tăng cao, nhưng không có sự tương quan nhiều với nồng độ HbA1c, với r = 0,471<0,7; với p < 0,001, có ý nghĩa thống kê. Điều này có lẽ suy ra, sự tăng glucose máu này phần nhiều là cấp tính trong thời gian ngắn, sự biến đổi nồng độ HbA1c thường chậm hơn.
HbA1c ở nhóm bệnh nhân có tiền sử điều trị ngoại trú insulin là: (TB±SD) = 8,87±2,13 cao hơn so với nhóm tiền sử điều trị ngoại trú bằng thuốc uống là: (TB±SD) = 7,57±1,62 cũng cao hơn so với nhóm chưa điều trị là: (TB±SD) = 8,25±2,42, với p = 0,04, sự khác biệt này là có ý nghĩa thống kê. Chúng tôi cũng lại đánh giá HbA1c ở nhóm bệnh nhân đã có tiền sử điều trị ngoại trú bằng insulin và/thuốc uống(các bệnh nhân đã điều trị ĐTĐ) là: (TB±SD) = 8,04±1,91thấp hơn so với nhóm chưa điều trị là: (TB±SD) = 8,25±2,42, với p = 0,63, sự khác biệt này không có ý nghĩa thống kê. Đánh giá thêm nồng độ HbA1c trung bình của nhóm bệnh nhân nằm viện sử dụng corticoid đường tĩnh mạch là: TB±SD = 7,83±2,01 thấp hơn so với nhóm sử dụng corticoid đường tại chỗ là: (TB±SD) = 8,12±1,84 và thấp hơn nhóm không điều trị corticoid nội viện là: (TB±SD) = 9,52±3,08 với p = 0,08, sự khác biệt này không có ý nghĩa thống kê. Nhưng nếu đánh giá HbA1c trung bình của nhóm bệnh nhân nằm viện sử dụng corticoid là: (TB±SD) = 7,95±1,93 thấp hơn nhóm không điều trị corticoid nội viện là: (TB±SD) = 9,52±3,08 với p = 0,03, sự khác biệt này là có ý nghĩa thống kê.
Glucose máu trung bình lúc nhập viện là: TB = 13,76 mmol/L(min: 2,9; max: 42,4),so với kết quả được báo cáo của 1 nghiên cứu của tác giả Phạm Văn An cũng ở đối tượng bệnh nhân COPD có ĐTĐ, glucose máu trung bình lúc nhập viện MX = 13,14 với KTC 95%(-0,83;2,07) với p = 0,39, sự khác biệt này không có ý nghĩa thống kê1. Các bệnh nhân COPD mắc ĐTĐ thường xuyên có biểu hiện tăng glucose máu tăng lúc nhập viện vì đợt cấp, sự tăng glucose máu tác động xấu đến chức năng phổi.
Đánh giá tương quan kết quả glucose máu lúc nhập viện và HbA1c ta, không có sự tương quan qua lại vơi nhau nhiều, với r = 0,471<0,7, với p<0,001. Cũng không có mối tương quan giữa nồng độ glucose máu nhập viện và mức tăng bạch cầu máu lúc nhập viện, với r=0,087<0,7; p=0,382. Mặc dù đã có những báo cáo chỉ ra tăng glucose máu có thể làm tăng quá trình gycosyl hóa các mô liên kết, viêm cơ hô hấp, dễ bị nhiễm khuẩn, nhưng sự tăng số lượng bạch cầu lại không có mối liên quan chặt chẽ cới tăng glucose máu27.
Như trên đã nói, sự tăng glucose máu cấp tính ít liên quan đến kết quả HbA1c, kết quả này cũng phù hợp với kết quả được báo cáo của một số nghiên cứu [13].
Nhiều nghiên cứu cũng chỉ ra ĐTĐ làm tăng thêm số ngày điều trị nội trú ở bệnh nhân COPD mắc ĐTĐ. Trong nghiên cứu này chúng tôi khảo sát được gày nằm viện trung bình là 11,98 ngày (min: 3; max: 31). So với kết quả của một nghiên cứu khác MX = 17,47 với KTC 95% (-6,71; -4,27) khác biệt với giá trị so sánh là -5,48, với p < 0,001, kết quả khác biệt có ý nghĩa thống kê, Độ tin cậy là >99,9% [11].Kết quả này chưa thực sự phản ánh được sự liên quan tác động của ĐTĐ đến ngày nằm viện vì có nhiều yếu tố như yếu tố kinh tế, chi trả của gia đình, các bệnh nặng kèm theo…
Chúng tôi đã đánh giá so sánh số ngày nằm viện trung bình của nhóm 1là: 12,04±6,05 cao hơn so với nhóm 2 là: (TB±SD) = 11,54±7,66, với p = 0,38, sự khác biệt không có ý nghĩa thống kê.So sánh số ngày điều trị trung bình của nhóm bệnh nhân COPD có tiền sử sử dụng corticoid là: (TB±SD) = 12,46±6,43 cao hơn so với nhóm có tiền sử sử dụng thuốc giãn PQ khác là: (TB±SD) = 10,60±5,43, với p = 0,19, sự khác biệt không có ý nghĩa thống kê. Cũng không có sự khác biệt giữa các nhóm có tiền sử điều trị các thuốc ĐTĐ ngoại trú và các nhóm sử dụng thuốc giãn phế quản điều trị COPD.
Nhưng ta thấy có sự khác biệt rõ ràng khi so sánh số ngày nằm viện trung bình của nhóm bệnh nhân nằm viện sử dụng corticoid là: (TB±SD) = 12,47±6,28 dài hơn nhóm không điều trị corticoid nội viện là: (TB±SD) = 7,78±3,34 với p = 0,03, sự khác biệt này có ý nghĩa thống kê. Sự khác biệt này có thể liên quan đến mức độ trầm trọng về mức độ của COPD phải sử dụng corticoid để điều trị COPD trong đợt cấp, cũng có thể việc điều trị corticoid sẽ làm cho việc kiểm soát glucose máu khó khăn,… điều này chưa được làm sáng tỏ qua nghiên cứu này.
5. KẾT LUẬN
Từ kết quả của nghiên cứu này có thể thấy mối liên quan phức tạp giữa bệnh COPD và ĐTĐ cũng như một số yếu tố liên quan. ĐTĐ có thể là nguy cơ làm nặng hơn tình trạng ở bệnh nhân COPD, liên quan đến quá trình viêm, chức năng phổi, kéo dài thời gian nằm viện? Việc tăng glucose máu lúc nhập viện có thể là dấu hiệu đợt cấp, hoặc quá trình tăng đường máu lâu dài, nhưng không có sự tương quan với tăng nồng độ HbA1c% và mức tăng bạch cầu máu lúc nhập viện, không có sự khác nhau nhiều giữa các nhóm bệnh nhân sử dụng insulin hoặc thuốc uống để kiểm soát ĐTĐ. Ở nhóm bệnh nhân đã được kiểm soát ĐTĐ bằng thuốc, vẫn tăng mức glucose khi nhập viện, tình trạng này cũng có thể liên quan đến việc sử dụng corticoid để điều trị dự phòng COPD trong tiền sử, nhưng lại không có sự khác biệt có ý nghĩa giữa nhóm phải sử dụng corticoid và thuốc giãn phế quản khác để điều trị dự phòng COPD, ở nhóm phải sử dụng corticoid nội viện glucose có vẻ tăng ở mức thấp hơn so với nhóm không sử dụng corticoid…
Glucose máu tăng cao quá hoặc thấp quá có thể liên làm tăng nguy cơ trầm trọng cho đợt cấp của COPD, việc xác định mục tiêu glucose máu ở bệnh nhân COPD có ĐTĐ như thế nào là phù hợp? Thì nghiên cứu này của chúng tôi chưa đưa ra được.
Việc thay đổi phác đồ kiểm soát ĐTĐ tích cực hơn trong đợt cấp, việc phải sử dụng insulin để kiểm soát glucose máu là cần thiết? Cần phải xác định mục tiêu lâu dài kiểm soát glucose máu ngoại viện, mục tiêu HbA1c%, cụ thể cho từng nhóm tuổi, phân độ của COPD, hướng dẫn thay đổi phác đồ điều trị ĐTĐ trong đợt cấp nhập viện. Việc sử dụng corticoid điều trị đợt cấp COPD không làm tăng cao mức glucose máu, ngược lại nó làm giảm quá trình viêm ở bệnh nhân COPD trong đợt cấp, nhằm rút ngắn thời gian điều trị.
Cần có những nghiên cứu trong tương lai với quy mô cỡ mẫu lớn hơn để xây dựng:Mục tiêu glucose máu, HbA1c cụ thể khuyến cáo cho từng nhóm bệnh nhân COPD có ĐTĐ.Xây dựng phác đồ điều trị COPD có ĐTĐ và các bệnh đồng mắc: Chỉ định sử dụng corticoid, thời gian sử dụng, phác đồ insulin tích cực, mục tiêu glucose máu…
TÀI LIỆU THAM KHẢO
- ADA (2019), “Classification and Diagnosis of Diabetes: Standards of Medical Care in Diabetes-2019″. Diabetes Care, 42 (Suppl 1), S13-s28.
- Baker J M, Pace H A, Ladesich J B, et al (2016). “Evaluation of the Impact of Corticosteroid Dose on the Incidence of Hyperglycemia in Hospitalized Patients with an Acute Exacerbation of Chronic Obstructive Pulmonary Disease”. Hosp Pharm, 51 (4), 296-304.
- Binnenmars S H, Soedamah-Muthu S S, Bakker S J L, et al Diabetes Obes Metab,
- Breakey S, Sharp S J, Adler A I, et al (2016). “Glucocorticoid-induced hyperglycaemia in respiratory disease: a systematic review and meta-analysis”. Diabetes Obes Metab, 18 (12), 1274-1278.
- Cho N H, Shaw J E, Karuranga S, et al (2018). “IDF Diabetes Atlas: Global estimates of diabetes prevalence for 2017 and projections for 2045”. Diabetes Res Clin Pract, 138 271-281.
- Egi M, Bellomo R, Stachowski E, et al (2011). “The interaction of chronic and acute glycemia with mortality in critically ill patients with diabetes”. Crit Care Med, 39 (1), 105-111.
- Habib G, Dar-Esaif Y, Bishara H, et al (2014). “The impact of corticosteroid treatment on hemoglobin A1C levels among patients with type-2 diabetes with chronic obstructive pulmonary disease exacerbation”. Respir Med, 108 (11), 1641-1646.
- Henkin Y, Como J A, Oberman A (1992). “Secondary dyslipidemia. Inadvertent effects of drugs in clinical practice”. Jama, 267 (7), 961-968.
- Katsiki N, Steiropoulos P, Papanas N, et al (2019). “Diabetes Mellitus and Chronic Obstructive Pulmonary Disease: An Overview”. Exp Clin Endocrinol Diabetes,
- Koskela H O, Salonen P H, Niskanen L (2013). “Hyperglycaemia during exacerbations of asthma and chronic obstructive pulmonary disease”. Clin Respir J, 7 (4), 382-389.
- Krinsley J S, Egi M, Kiss A, et al (2013). “Diabetic status and the relation of the three domains of glycemic control to mortality in critically ill patients: an international multicenter cohort study”. Crit Care, 17 (2), R37.
- Li C I, Li T C, Liu C S, et al (2015). “Extreme values of hemoglobin a1c are associated with increased risks of chronic obstructive pulmonary disease in patients with type 2 diabetes: a competing risk analysis in national cohort of Taiwan diabetes study”. Medicine (Baltimore), 94 (1), e367.
- Li J Z, Chen M L, Wang S, et al (2004). “A long-term follow-up study of serum lipid levels and coronary heart disease in the elderly”. Chin Med J (Engl), 117 (2), 163-167.
- Machado F V C, Pitta F, Hernandes N A, et al (2018). “Physiopathological relationship between chronic obstructive pulmonary disease and insulin resistance”. Endocrine, 61 (1), 17-22.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam