NGHIÊN CỨU MỐI LIÊN QUAN GIỮA
MỨC LỌC CẦU THÂN ƯỚC TÍNH VÀ NỒNG ĐỘ ACR Ở
BỆNH NHÂN ĐÁI THÁO ĐƯỜNG VÀ BỆNH THẬN ĐÁI THÁO ĐƯỜNG
Trần Thị Thu Hương1, Nguyễn Thị Thuý Hằng2,Nguyễn Trọng Hà1, Vương Tuyết Mai3
1. Học viện Y Dược học cổ truyền Việt Nam
2. Bệnh viện Đa khoa Xanh Pôn; 3. Đại học Y Hà Nội
ABSTRACT
Study of eGRF with the acr in the diabetic nephropathy patients
Objectives: We conducted this study with the aim was to find out the association of eGRF with the ACR in the diabetic patients and diabetic nephropathy in Saint Paul Hospital, Hanoi, Vietnam. Methods: The study was performed on all patients diagnosed with type 2 diabetes who agreed to perform a microalbuminuria test during the study period. The patient was treated at the Outpatient Department, Saint Paul Hospital, data collected from August 2015 to March 2018. Results: The study was included 379 patients, of whom male accounted for 41.7% (n=158), female was 58.3% (n=221).The mean age of study population was 66,25±8.9 years, the youngest patient was 37 years old, the oldest patient was 88 years old. The ACR levels increased in the patients have lower eGRF below 60ml/min/1.73m2 was 27.9% with negative ACR but patients with eGFR≥60%ml/min/1.73m2 had 72.0% the negative ACR, this the difference was statistically significant (p<0.0001). Conclusions: The positive ACR was higher in the patients have lower eGFR. Patients with eGRF below 60ml/min/1.73m2was 27.9% with negative ACR but patients with eGFR≥60%ml/min/1.73m2 had 72.0% the negative ACR, this the difference was statistically significant (p<0.0001).
Keyword: Albumin Creatinin Ratio (ACR), Diabetic Nephropathy
TÓM TẮT
Mục tiêu: Chúng tôi tiến hành nghiên cứu nhằm mục tiêu nghiên cứu mối liên quan giữa mức lọc cầu thận ước tính và nồng độ ACR ở bệnh nhân đái tháo đường và bệnh thận đái tháo đường tại bệnh viện Đa Khoa Xanh Pôn. Phương pháp: Nghiên cứu được thực hiện trên bệnh nhân được chẩn đoán đái tháo đường typ 2 đồng ý thực hiện xét nghiệm microalbumin niệu trong thời gian nghiên cứu. Bệnh nhân được điều trị ngoại trú tại Khoa Khám bệnh, Bệnh viện đa khoa Xanh Pôn, số liệu thu thập từ tháng 8/2015 đến tháng 03/2018. Kết quả: Nghiên cứu bao gồm 379 bệnh nhân trong đó nam chiếm tỷ lệ 41,7% (n=158), nữ chiếm tỉ lệ 58,3% (n=221). Tuổi trung bình của bệnh nhân nghiên cứu là 66,25±8,9 tuổi, người có tuổi thấp nhất là 37 tuổi, cao nhất là 88 tuổi. Biến chứng thận đái tháo đường chiếm tỉ lệ 29.3% (n=111) với thời gian mắc đái tháo đường là 10,47±6,3;Nhóm bệnh nhân có MLCT< 60 ml/phút/1,73m2 ở bệnh đái tháo đườngcó 27,9% có ACR âm tính thấp hơn nhóm MLCT trên 60 ml/phút/1,73m2 thì có 72,0% ACR âm tính (p<0,0001). Kết luận: Nhóm bệnh nhân có MLCT< 60 ml/phút/1,73m2 ở bệnh đái tháo đườngcó 27,9% có ACR âm tính thấp hơn nhóm MLCT trên 60 ml/phút/1,73m2 thì có 72,0% ACR âm tính (p<0,0001).
Từ khóa: Tỷ lệ Albumin/Creatinin (ACR), Đái tháo đường, Thận đái tháo đường
Chịu trách nhiệm chính: Trần Thị Thu Hương
Ngày nhận bài:
Ngày phản biện khoa học:
Ngày duyệt bài:
1. ĐẶT VẤN ĐỀ
Diabetic Nephropathy (DN) còn gọi là bệnh thận đái tháo đường thuộc nhóm biến chứng mạch máu nhỏ. Bệnhlà một trong những nguyên nhân hàng đầu gây suy thận mạn và suy thận giai đoạn cuối trên thế giới, tỷ lệ chiếm 40% số bệnh nhân suy thận mạn giai đoạn cuối tại Mỹ. Bệnh thận đái tháo đường là một trong những biến chứng rất quan trọng bởi không những làm tổn thường dẫn tới tàn phế và tử vong mà còn ảnh hưởng rất xấu tới sự xuất hiện và tiến triển của các biến chứng mạn tính khác như tăng huyết áp, bệnh lý mạch máu lớn, bệnh lý võng mạc mắt,… Can thiệp vào các giai đoạn bệnh thận đái tháo đường ở giai đoạn sớm chưa có tiến triển đến bệnh thận giai đoạn cuối là chìa khóa giúp làm chậm, thậm chí ngăn tiến triển bệnh từ đó giúp tăng tuổi thọ và chất lượng cuộc sống cho bện nhân thận đái tháo đường. Ở những bệnh nhân này, bên cạnh kiểm soát tốt đường huyết là theo dõi albumin niệu và mức lọc cầu thận (MLCT) định kỳ, đây là những dấu ấn quan trọng giúp tiên lượng và đưa ra quyết định điều trị cho từng bệnh nhân bệnh thận đái tháo đường. Vì thế, chúng tôi tiến hành nghiên cứu nhằm mục tiêu nghiên cứu mối liên quan giữa mức lọc cầu thận ước tính và nồng độ ACR ở bệnh nhân đái tháo đường và bệnh thận đái tháo đường tại bệnh viện Đa Khoa Xanh Pôn.
2. ĐỐI TƯỢNG – PHƯƠNG PHÁP NGHIÊN CỨU
Tiêu chuẩn chọn đối tượng nghiên cứu:
Bệnh nhân được chẩn đoán đái tháo đường typ 2 theo hướng dẫn chẩn đoán của Bộ Y tế 2015, tiêu chuẩn chẩn đoán bệnh ĐTĐ của WHO, IDF-2012. Đái tháo đường được chẩn đoán khi có một trong các tiêu trí sau:
- Mức glucose huyết tường lúc đói ≥7,0 mmol/l ( ≥126mg/dl). Hoặc:
- Mức glucose huyết tương ≥ 11.1mmol/l (200mg/dl) ở thời điểm 2 giờ sau nghiệm pháp dung nạp glucose bằng đường uống. Hoặc:
- HbA1C ≥6.5( 48mmol/mol theo Liên đoàn Sinh hóa Lâm sàng Quốc tế-IFCC). Hoặc:
- Có các triệu chứng của đái tháo đường (lâm sàng); mức glucose huyết tương ở thời điểm bất kỳ ≥ 11.1mmol/l(200mg/dl).
( Với tiêu chí glucose huyết tương lúc đói và/hoặc nghiệm pháp dung nạp glucose bằng đường uống, thì phải làm hai lần vào hai ngày khác nhau)
Tiêu chuẩn loại trừ:
Loại trừ khi tình trạng sinh lý hay bệnh lý ảnh hưởng đến tình trạng microalbumin niệu như đái máu vi thể hoặc đại thể; suy gan; suy thận; viêm thận; nhiễm trùng đường tiểu; có thai;…
Tiêu chuẩn đánh giá xác định có microalbumin niệu dương tính (MAU+):
- Xác định tỷ số ACR= microalbumin niệu (mg/L)/ creatinin niệu (g/L)
ACR (-) hoặc bình thường : <30mg/g. ACR (+): 30-300mg/g
Xác định có microalbumin (+) khi ACR có giá trị 30-300mg/g, nếu ACR > 300mg/g: macroalbumin
- Chẩn đoán bệnh thận đái tháo đườngkhi xét nghiệm có protein niệu đại thể và/ hoặc ACR (+) 2/3 lần trong thời gian 3 -6 tháng.
- Công thức tính mức lọc cầu thận là công thức MDRD (1).
MLCT ước tính = 186x(SCr(mg/dl)-1,154)x(tuổi(năm)x(0.724 nếu là nữ)
Xử lý số liệu:
Test Pearson Chi-square và/ hoặc test Fisher’s Exact được sử dụng cho so sánh tỷ lệ phần trăm tùy thuộc là so sánh hai hay nhiều tỷ lệ với nhau. Mann-Whitney hoặc Kruskal-Wallis test được sử dụng khi so sánh các mức độ khác nhau.
Sự khác biệt có ý nghĩa thống kê với p<0.05 hoặc tính theo khoảng tin cậy 95% (95% CI). Các phân tích được thực hiện bằng SPSS statistics 17.0 software.
3. KẾT QUẢ
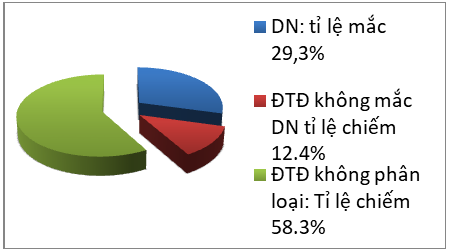
Nghiên cứu bao gồm 379 bệnh nhân trong đó nam chiếm tỷ lệ 41,7% (n=158), nữ chiếm tỉ lệ 58,3% ( n=221). Tuổi trung bình của bệnh nhân nghi ĐTĐ Nguyen Trong Ha, nghên cứu là 66,3±8,9,thấp nhất là 37 tuổi, cao nhất là 88 tuổi. Tỉ lệ mắc bệnh thận đái tháo đường có ACR(+) ở 2 lần xét nghiệm chiếm 29,3%(n=111) có thời gian mắc đái tháo đường là 10,5± 6,3
Biểu đồ 1: Tỉ lệ biến chứng thận đái tháo đườngcủa nghiên cứu
Bảng 1: Nồng độ ACR máu theo giới
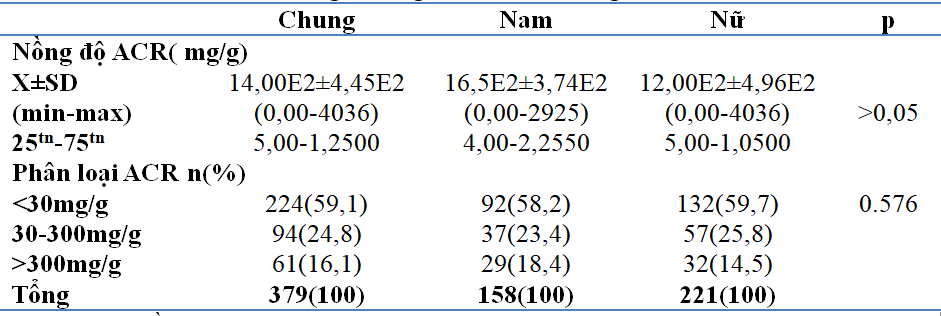
Nhận xét: Nồng độ ACR trung bình của nam có xu hướng cao hơn của nữ tuy nhiên sự khác biệt giữa nồng độ ACR của nam và nữ không có ý nghĩa thống kê (p>0,05).
Tỷ lệ phân loại ACR ở các nhóm bệnh nhân khác nhau tuy nhiên không có sự khác biệt về tỉ lệ tăng ACR giữa nam và nữ (p>0,05).
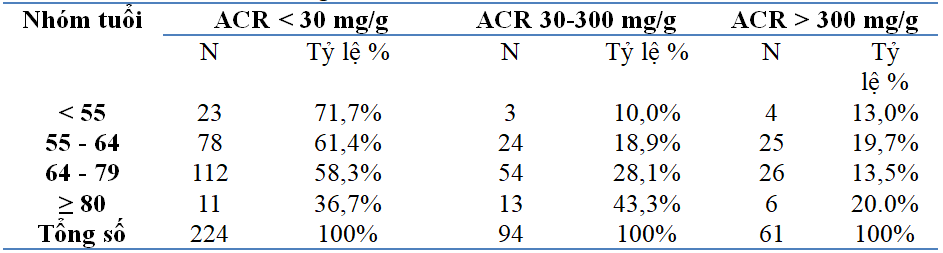
Bảng 2: Phân loại ACR theo nhóm tuổi
Bảng 3: Phân loại ACR theo HbA1C
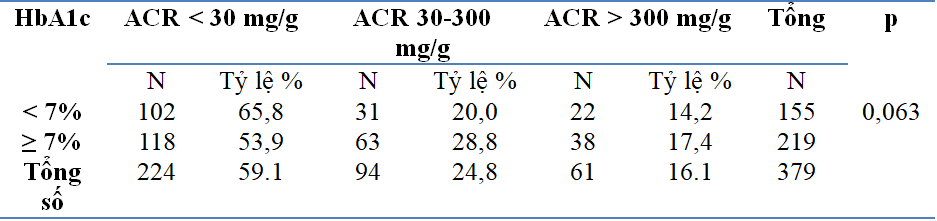
Nhận xét: Nhóm HbA1c <7% có tỷ lệ ACR âm tính (<30mg/g) là 65,8% cao hơn nhóm HbA1c ≥7% là 53,9% và ngược lại nhóm HbA1c <7% có tỷ lệ ACR dương tính (30 – 300mg/g) là 20.0% thấp hơn nhóm HbA1c ≥7% là 28,8%. Sự khác biệt không có ý nghĩa thống kê với p=0,063
Bảng 4: Nồng độ ACR theo mức lọc cầu thận.
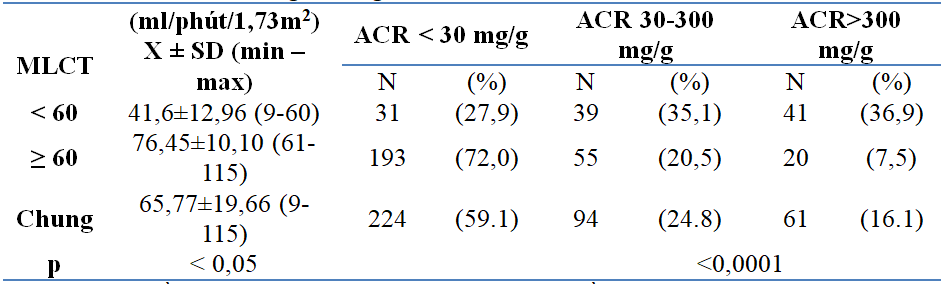
Nhận xét: Nồng độ ACR máu có tăng khi mức lọc cầu thận giảm. Khi MLCT dưới 60 ml/phút/1,73m2 có 27,9% ACR âm tính nhưng nhóm MLCT trên 60 ml/phút/1,73m2 thì có 72,0% ACR âm tính, sự khác biệt này có ý nghĩa thống kê (p<0,0001).
4. BÀN LUẬN
Nghiên cứu của chúng tôi được tiến hành ở 379 bệnh nhân trong đó nam chiếm tỷ lệ 41,7% (n=158), nữ chiếm tỉ lệ 58,3% (n=221). Tuổi trung bình của bệnh nhân nghiên cứu là 66,3±8,9 tuổi, người có tuổi thấp nhất là 37 tuổi, cao nhất là 88 tuổi. Độ tuổi trung bình của nhóm bệnh nhân của chúng tôi tương đương với độ tuổi trong nghiên cứu của Nguyễn Thị Thanh Nga 65,2±6,1[6]. Tuy nhiên vẫn cao hơn trong nghiên cứu của tác giả Nguyễn Đức Ngọ, Lê Thị Diệu Hồng 61,1±9,25, Hồ Xuân Sơn 56,03±4,9 [1, 7]. Tỉ lệ bệnh nhân nữ của chúng tôi tương đương với một số nghiên cứu khác đều có tỉ lệ nữ nhiều hơn nam như nghiên cứu của Lê Thị Phương tỷ lệ nữ là 55,4% trong 316 bệnh nhân đái tháo đường typ 2 [5], của Nguyễn Thị Trang là 57,7% trong 273 bệnh nhân đái tháo đường typ 2 [8].
Trong nghiên cứu của chúng tôi, nồng độ ACR trung bình của nam có xu hướng cao hơn của nữ tuy nhiên sự khác biệt giữa nồng độ ACR của nam và của nữ không có ý nghĩa thông kê (p>0,05). Tỷ lệ phân loại ACR ở các nhóm bệnh nhân khác nhau tuy nhiên không có sự khác biệt về tỷ lệ tăng ACR giữa nam và nữ (p>0,05). Nồng độ ACR không có sự khác biệt có ý nghĩa thống kê giữa các nhóm tuổi và giữa nam,nữ.
Nồng độ ACR nhóm HbA1C <7% có tỷ lệ ACR âm tính (<30mg/g) là 65,8% cao hơn nhóm HbA1C ≥7% là 53,9% và ngược lại nhóm HbA1C <7% có tỷ lệ ACR dương tính (30-300 mg/g) là 20% thấp hơn nhóm HbA1C ≥7% là 28,8%. Sự khác biệt không có ý nghĩa thống kê với p=0,063. So sánh với nghiên cứu của Hà Thị Hồng Cẩm (2014), các yếu tố glucose máu lúc đói > 7,2 mmol/L có nguy cơ ACR (+) cao gấp 2,1 lần những trường hợp glucose máu lúc đói ≤ 7,2 mmol/L, bệnh nhân có HcA1c > 7% có nguy cơ ACR (+) cao gấp 2,7 lần ở bệnh nhân có HbA1c < 7% [2].
Microalbumin niệu được coi là dấu hiệu sớm của tổn thương thận. Albumin có mặt trong nước tiểu khi khả năng tích điện âm của màng đáy bị giảm xuống, albumin có thể đi qua được màng lọc, ống thận không tái hấp thu hết được. Tăng glucose huyết làm tăng lọc ở cầu thận và tổn thương thận. Chỉ một thời gian ngắn sau khi mắc bệnh đái tháo đường, áp lực lọc ở cầu thận và lưu lượng máu đến thận đều tăng. Để thích ứng, thận tất yếu phải tăng cả về trọng lượng và kích thước. Do hiện tượng tăng lọc nên có thể có protein niệu thoáng qua. Hiện tượng này sẽ mất đi sau khi điều chỉnh tốt glucose máu.
Kết quả của chúng tôi có mức lọc cầu thận ước tính chung của nhóm nghiên cứu là 65,77±19,66 ml/phút/1,73m2 cao hơn mức lọc cầu thận ước tính của Joly và cộng sự (2015) tiến hành trên 986 bệnh nhân có mức lọc cầu thận ước tính theo MDRD là 40,8±22 ml/phút/1,73m2, có ý nghĩa thống kê (p<0,001). Sự khác biệt này có thể do trong mẫu nghiên cứu của Joly và cộng sự (2015) [3], thời gian phát hiện ĐTĐ trung bình là 15 năm, còn nghiên cứu của chúng tôi có thời gian phát hiện ĐTĐ trung bình là 10,2±4,8 năm [3].
Trong nghiên cứu của chúng tôi nồng độ ACR trong máu có tăng khi mức lọc cầu thận giảm. Khi MLCT dưới 60 ml/phút/1,73m2 có 27,9% có ACR âm tính nhưng nhóm có MLCT trên 60 ml/phút/1,73m2 có 72,0% ACR âm tính, sự khác biệt này có ý nghĩa thống kê (p<0,0001).
5. KẾT LUẬN
Nghiên cứu bao gồm 379 bệnh nhân trong đó nam chiếm tỉ lệ 41,7% (n=158), nữ chiếm tỷ lệ 58,3 (n=221). Tuổi trung bình của bệnh nhân nghiên cứu là 66,3±8,9 (37-88) tuổi. Tỉ lệ mắc bệnh thận đái tháo đường 29,3% (n=111) có thời gian mắc bệnh đái tháo đường là 10,5±6.3. Nhóm bệnh nhân có MLCT dưới 60 ml/phút/1,73m2 có 27,9% có ACR âm tính nhưng nhóm có MLCT trên 60 ml/phút/1,73m2 có 72,0% ACR âm tính, sự khác biệt này có ý nghĩa thống kê (p<0,0001).
Lời cảm ơn: Chúng tôi xin chân thành cảm ơn Ban giám đốc Bệnh viện Đa khoa Xanh Pôn, các bác sĩ và điều dưỡng Khoa Sinh hóa, Khoa Khám bệnh, Đơn nguyên Thận nhân tạo, Bệnh viên Đa khoa Xanh Pôn đã tạo điều kiện cho chúng tôi trong quá trình nghiên cứu.
TÀI LIỆU THAM KHẢO
- Hồ Xuân Sơn (2009). Nghiên cứu tỉ lệ albumin niệu vi thể ở BN ĐTĐ typ 1 và typ 2. Luận văn thạc sĩ y học, Trường Đại học Y Dược Huế.
- Hoàng Thị Hồng Cẩm (2009). Nghiên cứu giá trị của chỉ số albumin, creatinin nước tiểu trong chẩn đoán biến chứng thận ở bệnh nhân đái tháo đường typ2. Luận văn thạc sĩ y học. Trường Đại học Y Hà Nội.
- Joly D, Choukroun G, Combe C, et al. (2015). Glycemic control according to glomerular filtration rate in patients with type 2 diabetes and overt nephropathy: a prospective observational study. Diabetes Res Clin Pract, 108(1), 120-127.
- S, Bosch. P, Lewis J.B, et al (1999). A More Accurate Method To Estimate Glomerular Filtration Rate from Serum Creatinin: A New Prediction Equation. Ann Intern Med, 130(6), 461 – 470.
- Lê Thị Phương (2011). Nghiên cứu biến chứng cầu thận ở BN ĐTĐ typ 2 tại bệnh viên Đa khoa tỉnh Thái Bình. Luận văn thạc sĩ y học, Trường Đại học Y Hà Nội.
- Nguyễn Thị Thanh Nga, Hoàng Trung Vinh (2008). Tỉ lệ và đặc điểm tổn thương thận ở BN ĐTĐ typ 2 điều trị tại bệnh viên Nguyễn Trãi thành phố Hồ Chí Minh. Y học thực hành số 2, 644+645, pp. 105-108.
- Nguyễn Đức Ngọ, Lê Thị Diệu Hồng (2009). Microalbumin niệu ở BN đái tháo đường typ 2, mối liên quan với các thành phần của hội chứng chuyển hóa. Tạp chí y học thực hành, số 2/2009, pp. 1-4/
- Nguyễn Thị Trang (2010). Đánh giá tình trạng thiếu máu ở BN ĐTĐ typ 2 ở bệnh viện Bạch Mai. Khóa luận tốt nghiệp bác sĩ y khoa, Trường Đại học Y Hà Nội.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

