NGHIÊN CỨU NÒNG ĐỘ CYSTATIN C HUYẾT THANH
Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG THỂ 2
Đặng Anh Đào*, Trần Hữu Dàng**,
*Bệnh viện Đà Nẵng,**Đại học Y Dược Huế
ABSTRACT
Serum cystatin C level in type 2 diabetic patients
Aims: investigated serum Cystatin C level, examined the correlation of its with albuminuria, estimate the glomerulur filtration rate (eGFR), renal radiography in type 2 diabetic patients. Methods: We studied on 77 healthy subjects without prediabetes or diabetes, and 70 type 2 diabetic patients. We excluded the patients with thyroid dysfunction or taking glucocorticoid that affect the serum Cystatin level.The serum Cystatin C level measured in 2 groups. In type 2 diabetic patients, we measured renal radiography, albuminuria, and estimated GFR by CKD.EPI 2012 formular.Descriptive and cross-sectional study. Statistical analyses of data were performed on SPSS, Excel 2003. Receiver operating characteristics (ROC) analysis, calculated the area under the curve (AUC) for serum Cystatin C. Results: The level of serum Cystatin C in type 2 diabetic patients was significantly higher than control group (1.45±0.97, 0.97±0.23 mg/L, p<0.001, respectively).The level of serum Cystatin C showed stepwise increase with albuminuria level. Serum cystatin C level in macroalbuminuria group was significantly higher than microalbuminuria group (2,51±1,13; 1,12±0.69 mg//l, p<0.05, respectively).The positively correlation was observed between eGFR according to CKD.EPI equation based on serum cystatin C and renalradiography (r=0.710, p<0.001).The positively correlation between eGFR according to CKD.EPI equation based on serum creatinine-Cystatin C and renal radiography ( r=0.746, p<0.001).Serum Cystatin C level was significantly increased in patients with GFR < 60 ml/min/1.73m2 than those with ≥ 60 ml/min/1.73m2 (p < 0,001). Serum Cystatin C level was significantly reciprocal correlation between eGFR based on cystatin C serum (r=0.830, p<0.001) or renal radiography (r=0,748, p<0,001).The cutoff value for the identification of GFR < 60ml/min/1.73m2 was 1.28mg/l with a sensitivity of 100.0 (95% CI: 85,6-100,0) and specificity of 95.7 (95%CI:85.1-99.3)]. AUC for was 0.992. Conclusions: The serum cystatin C level in type 2 diabetic patients was significantly higher than control group.The serum level of Cystatin C in type 2 diabetic patients was stepwise increased with albuminuria level.There was possitivity correlation between eGFR based on cystatin C and renal radiography.A reciprocal correlation between serum Cystatin C level and eGFR calculated by CKD.EPI 2012 formular and GFR by renal radiography.
Key words: diabetes, glomerular filtration rate, cystatin C, albuminuria
Chịu trách nhiệm chính: Đặng Anh Đào
Ngày nhận bài: 16.11.2016
Ngày phản biện khoa học: 21.11.2016
Ngày duyệt bài: 1.12.2016
1. ĐẶT VẤN ĐỀ
Đái tháo đường (ĐTĐ) ngày càng phổ biến trên toàn thế giới cũng như tại Việt Nam. Trong đó ĐTĐ thể 2 chiếm đa số trên 90 %. Theo báo cáo của Liên đoàn đái tháo đường thế giới (IDF) 2015, toàn thế giới có khoảng 415 triệu người bị ĐTĐ. Con số này dự đoán sẽ tăng lên khoảng 642 triệu người vào năm 2040. Còn tại Việt Nam, theo các số liệu báo cáo năm 2013, ĐTĐ chiếm khoảng 5,7% dân số [3].
Bệnh thận ĐTĐ là biến chứng thường gặp ở bệnh nhân ĐTĐ, có thể gặp ngay tại thời điểm chẩn đoán ĐTĐ thể 2, là nguyên nhân của bệnh thận mạn trên toàn thế giới và là nguyên nhân hàng đầu dẫn đến suy thận mạn giai đoạn cuối ở Hoa Kỳ cũng như các nước châu Âu, chiếm khoảng 40%.
Ở bệnh nhân ĐTĐ thể 2, sàng lọc albumin niệu và đánh giá mức lọc cầu thận (MLCT) là công việc cần thiết để phát hiện các dấu hiệu tổn thương và rối loạn chức năng thận. Từ đó can thiệp kịp thời sẽ làm chậm được sự tiến triển của bệnh thận mạn, giảm tỷ lệ suy thận mạn giai đoạn cuối và giảm tỷ lệ bệnh tật, tử vong ở bệnh nhân ĐTĐ [7].
Các thông số ước đoánMLCT trong lâm sàng đã và đang sử dụng dựa vào đo độ thanh thải Creatinine nội sinh, được uớc tính theo công thức Cockcroft & Gault và MDRD, CKP.EPI…Với những thông số trên, cách đánh giá đôi khi có những sai biệt nhất định so với MLCT của cầu thận do Creatinine nội sinh phụ thuộc nhiều vào nhiều yếu tố và một số bệnh lý kèm theo.
Tiêu chuẩn vàng cho đánh giáMLCT dựa vào hệ số thanh thải các chất ngoại sinh được lọc qua cầu thận nhưng không được tái hấp thu và bài tiết bởi ống thận như: Inulin, EDTA, Iothalamate, Iohexol…Tuy nhiên, trên thực tế những chất này hiếm khi được ứng dụng để đánh giá MLCT do khó thực hiện, kỹ thuật xâm lấn, tốn thời gian cũng như giá thành còn cao, chỉ được thực hiện tại các trung tâm xét nghiệm nghiên cứu chuyên sâu cho những thử nghiệm lâm sàng [8], [15].
Cystatin C thuộc họ của các protein ức chế cysteine proteinase, là một protein trọng lượng phân tử thấp, được sản xuất bởi hầu hết các tế bào có nhân trong cơ thể với một tốc độ ổn định [10].
Các nghiên cứu gần đây cho thấy Cystatin C huyết thanh (HT) nổi lên là một dấu ấn sinh học được cho là có thể thay thế cho Creatinine để đánh giá chức năng thận. Sử dụng Cystatin C HT đơn độc hoặc phối hợp với Creatinine HT để ước đoán MLCT cho kết quả chính xác hơn so với khi chỉ sử dụngCreatinine đơn độc [10], [12].
Tuy nhiên, để khẳng định mối liên quan giữa Cystatin C huyết thanh và rối loạn chức năng thận ở bệnh nhân ĐTĐ, đặc biệt ĐTĐ thể 2, còn ít nghiên cứu làm rõ vấn đề này. Chính vì vậy mục tiêu nghiên cứu của đề tài:
- Khảo sát nồng độ Cystatin C huyết thanh ở bệnh nhân đái tháo đường thể 2.
- Nghiên cứu mối liên quan giữa Cystatin C huyết tương với mức độ Albumin niệu, mức lọc cầu thận ước đoán, xạ hình thậnở bệnh nhân đái tháo đường thể 2.
2.ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1 Đối tượng nghiên cứu
2.1.2. Tiêu chuẩn chọn bệnh:
- Nhóm chứng bao gồm 77 đối tượng không có tình trạng rối loạn glucose máu như tiền ĐTĐ, ĐTĐ và có MLCT ước đoán bình thường ≥ 90 ml/phút/1.73 m2
- Nhóm bệnh gồm 70 bệnh nhân ĐTĐ thể 2, không có tổn thương thực thể thận (u thận, nang thận, sỏi thận), tắc nghẽn đường tiết niệu trên siêu âm.
2.1.2. Tiêu chuẩn loại trừ cho cả 2 nhóm: hiện không mắc các bệnh lý cấp tính, Cường giáp hoặc suy giáp, đang điều trị corticoide.
2.2. Phương pháp nghiên cứu
2.2.1. Thiết kế nghiên cứu:Nghiên cứu được thực hiện theo phương pháp mô tả cắt ngang, bệnh chứng.
2.2.2. Các bước tiến hành
- Các thông số cần thu thập:
- Xét nghiệm Cystatin C HT ở nhóm chứng và nhóm bệnh trên trên hệ thống máy Cobas 501/Cobas 6000 của Roche bằng phương pháp miễn dịch đo độ đục.
- Xét nghiệm Albumin niệu và các xét nghiệm khác liên quan đến nghiên cứu trên bệnh nhân ĐTĐ thể 2.Xạ hình thận trên nhóm bệnh nhân ĐTĐ thể 2 với chất Tc-99m-DTPA
- Các tiêu chuẩn chẩn đoán:
- Chẩn đoán Albumin niệu:Tính tỷ số ACR (Albumin Creatinin Ratio):Albumin niệu/Creatinin niệu(mg/mmol) bằng mẫu nước tiểu vào buổi sáng. Chẩn đoán Albumin niệu theo tiêu chuẩn của Hội Thận học quốc gia Hoa Kỳ KDOQI/NKF (2002):
- Albumin niệu trong giới hạn bình thường khi ACR < 3.
- Microalbunin niệu vi thể khi 3 ≤ ACR ≤ 30.
- Macroalbumin niệu khi ACR > 30.
- Tính MLCT ước đoán dựa vào Creatinine, Cystatin C huyết thanh đơn độc hoặc phối hợp được tính theo các công thức CKD.EPI 2012.Giảm MLCT khi MLCT < 60 mL/phút/1.73 m2
2.3. Xử lý số liệu: SPSS 13.0
3. KẾT QUẢ NGHIÊN CỨU VÀ BÀN LUẬN
3.1. Đặc điểm chung của nhóm nghiên cứu
Bảng 3.1. Một số đặc điểm chung của nhóm bệnh
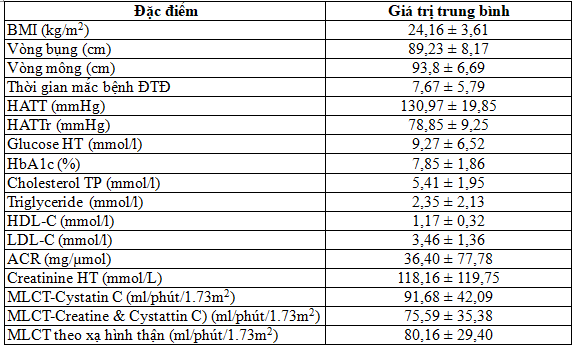
3.2. Nồng độ Cystatin C ở bệnh nhân đái tháo đường thể 2 và nhóm chứng
Bảng 3.2. Nồng độ Cystatin C ở bệnh nhân đái tháo đường thể 2 và nhóm chứng
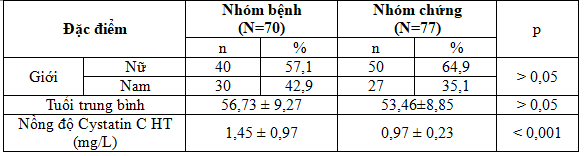 Không có sự khác biệt về độ tuổi, giới tính giữa 2 nhóm nghiến cứu (p > 0,05).
Không có sự khác biệt về độ tuổi, giới tính giữa 2 nhóm nghiến cứu (p > 0,05).
Nồng độ Cystatin C HT ở nhóm ĐTĐ thể 2 là 1,45 ± 0,97 mg/L cao hơn ở nhóm chứng là 0,97 ± 0,23 mg/L có ý nghĩa thống kê p < 0,001.
3.3. Nồng độ Cystatin C HT theo tình trạng Albumin niệu ở bệnh nhân ĐTĐ thể 2
Bảng 3.3. Nồng độ Cystatin C HT theo tình trạng Albumin niệu ở ĐTĐ thể 2
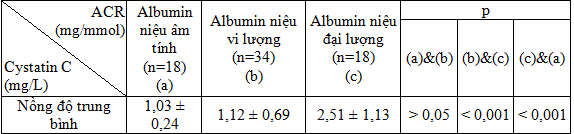
Nồng độ Cystatin C HT tăng dần theo mức độ albumin niệu. Nồng độ Cystatin C HT ở nhóm albumin niệu đại lượng 2,51 ± 1,13 mg/L cao hơn ở nhóm vi lượng 1,12 ± 0,69 có ý nghĩa thống kê p < 0,05.
3.4 Mối tương quan giữa các công thức ước đoán MLCT với xạ hình thận
3.4.1.Tương quan giữa MLCT ước đoán dựa vào Cystatin C HT với MLCT theo xạ hình thận
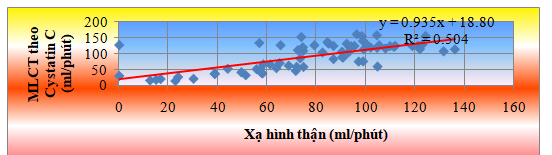
Biểu đồ 3.1. Mối tương quan giữa MLCT ước đoán dựa vào Cystatin C HT
với MLCT theo xạ hình thận
MLCT dựa vào Cystatin C HT tương quan thuận mức độ rất chặt chẽ với MLCT xạ hình thận, r = 0,710, p < 0,001.
3.4.2. Tương quan giữa MLCT dựa vào Creatinine& Cystatin C HT với MLCT theo xạ hình thận
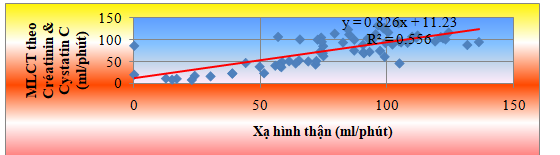
Biểu đồ 3.2. Mối tương quan giữa MLCT dựa vào Creatinine&Cystatin C HT
với MLCT xạ hình thận
MLCT dựa vào Creatinin & Cystatin C HT tương quan thuận mức độ rất chặt chẽ với MLCT theo xạ hình thận, r = 0,746, p < 0,001.
3.4.3 Nồng độ Cystatin C HT theo MLCT xạ hình thận và công thức CKD.EPI
(Creatinin & Cystatin C)
Bảng 3.4. Nồng độ Cystatin C HT theo MLCT xạ hình thận
và công thức CKD.EPI (Creatinin&Cystatin C)
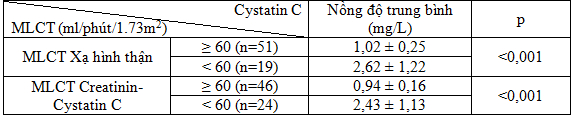
Nồng độ Cystatin C HT cao hơn ở nhóm có MLCT dưới 60 ml/phút so với nhóm MLCT ≥ 60 ml/phút có ý nghĩa thống kê p < 0,001 theo MLCT-xạ hình thận và MLCT theo công thức CKD.EPI Creatinin-Cystatin C.
3.4.4Mối tương quan giữa Cystatin C HT với MLCT theo xạ hình thận và theo công thức ước đoán CKD.EPI 2012 Cystatin C & Creatinine
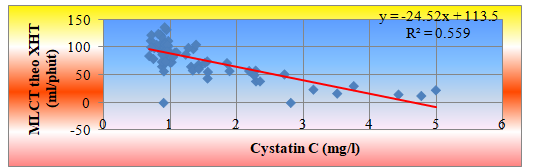
Biểu đồ 3.3. Mối tương quan giữa nồng độ Cystatin C HT với MLCT theo xạ hình thận
Nồng độ Cystatin C HT tương quan nghịch mức độ rất chặt chẽ với MLCT theo xạ hình thận, r = -0,748, p < 0,001.
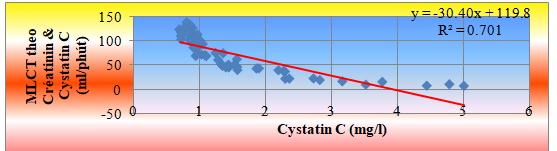
Biểu đồ 3.4. Mối tương quan giữa nồng độ Cystatin C HT
với MLCT theo công thức CKD.EPI Creatinin & Cystatin C
Nồng độ Cystatin C HT tương quan nghịch mức độ rất chặt chẽ với MLCT theo công thức CKD.EPI Creatinin & Cystatin C, r = -0,838, p < 0,001.
3.4.5Độ nhạy, độ đặc hiệu của Cystatin C huyết thanh trong chẩn đoán giảm MLCT
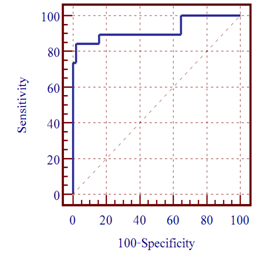
Biểu đồ 3.5. Độ nhạy, độ đặc hiệu của Cystatin C HT trong chẩn đoán giảm MLCT bằng công thức ước đoán MLCT CKD.EPI Creatinin-Cystatin C
Với điểm cắt > 1,57 mg/L, Cystatin C HT có giá trị trong ước đoán giảm MLCT (< 60 ml/phút) theo công thức CKD.EPI 2012 dựa vào Creatinin-Cystatin C HT với độ nhạy 84,2 (95%CI: 60,4 – 96,4), độ đặc hiệu 98,0 (95%CI: 89,5 -99,7), diện tích dưới đường cong ROC: 0,922.
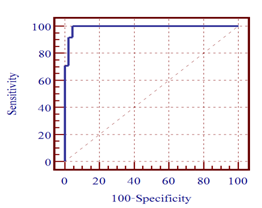
Biểu đồ 3.5. Độ nhạy, độ đặc hiệu của Cystatin C HT trong chẩn đoán giảm MLCT bằng xạ hình thận
Với điểm cắt > 1,28 mg/L, Cystatin C HT có giá trị trong chẩn đoán giảm MLCT (< 60 ml/phút) bằng xạ hình thận với độ nhạy 100,0 (95%CI: 85,6 – 100,0), độ đặc hiệu 95,7 (95%CI: 85,1 -99,3), diện tích dưới đường cong ROC: 0,992.
3. BÀN LUẬN
Bệnh thận ĐTĐ là biến chứng thường gặp ở bệnh nhân ĐTĐ, là nguyên nhân của bệnh thận mạn (BTM) trên toàn thế giới và là nguyên nhân hàng đầu dẫn đến STM giai đoạn cuối ở Hoa Kỳ cũng như các nước châu Âu, chiếm khoảng 40% [3]. Đánh giá chức năng thậnlà một trong những công việc thường quy và quan trọng trong y khoa. Đo lường MLCTlà phương pháp thường dùng để đánh chức năng thận. Dựa vào MLCTđể phân độ giai đoạn BTM, tính toán độ thanh thải các thuốc…Ngoài ra, giảm MLCT còn được biết đến là yếu tố nguy cơ tim mạch, có giá trị tiên lượng bệnh, nguy cơ tử vong ở BTM[15].
Cystatin C là một protein trọng lượng phân tử thấp, được sản xuất bởi hầu hết các tế bào có nhân trong cơ thể với một tốc độ ổn định, nồng độ tuần hoàn không bị ảnh hưởng bởi những phản ứng pha cấp. Cystatin C được thải trừ duy nhất qua cầu thận, thoái hóa tại tế bào ống thận, không được bài tiết bởi tế bào ống thận, không có đường vào lại tuần hoàn sau khi lọc bởi cầu thận. Cystatin C nổi lên là một dấu ấn sinh học được cho là có thể thay thế cho Creatinine để đánh giá chức năng thận[10], [12].
Trong nghiên cứu này, chúng tôi khảo sát nồng độ Cystatin C ở 70 bệnh nhân ĐTĐ thể 2 và 77 đối tượng bình thường không có tình trạng rối loạn Glucose máu như: rối loạn dung nạp glucose, rối loạn glucose máu đói (tiền đái tháo đường).
Kết quả cho thấy, nồng độ Cystatin C HT ở nhóm ĐTĐ thể 2 là 1,45 ± 0,97 mg/L cao hơn ở nhóm chứng là 0,97 ± 0,23 mg/L có ý nghĩa thống kê p < 0,001.
Nghiên cứu của Richard P. Donahue et al (2007) trên 273 đối tượng bình thường không có tình trạng rối loạn glucose máu đói và rối loạn dung nạp glucose, nồng độ Cystatin C HT là 0,9±0,1[11]. Nghiên cứu khác của Lu Wei et al (2014), nồng độ Cystatin C HT là 1,09 mg/L (0,91-1,41) [6].
Sàng lọc albumin niệu và đánh giá MLCT là công việc cần thiết để phát hiện các dấu hiệu tổn thương và rối loạn chức năng thận ở bệnh nhân ĐTĐ thể 2. Từ đó can thiệp kịp thời sẽ làm chậm được sự tiến triển của BTM, giảm tỷ lệ STM giai đoạn cuối và giảm tỷ lệ bệnh tật, tử vong ở bệnh nhân ĐTĐ [8].
Nghiên cứu của K. Sahakyan et al (2011), nồng độ Cystatin C HT ở người bình thường là 0,86±0,19 mg/L (n=2483), bệnh nhân ĐTĐ thể 2 mới phát hiện là 0,93±0,22 mg/L (n=275) [4].
Albumin niệu là biểu hiện tổn thương cầu thận ở bệnh nhân ĐTĐ, albumin niệu thường song hành với giảm mức lọc cầu thận. Abumin niệu càng cao thì tốc độ suy giảm MLCT càng nhanh.
Nghiên cứu của chúng tôi, nồng độ Cystatin C HT tăng dần theo mức độ albumin niệu. Nồng độ Cystatin C HT ở nhóm albumin niệu đại lượng 2,51 ± 1,13 mg/L cao hơn ở nhóm vi lượng 1,12 ± 0,69 có ý nghĩa thống kê p < 0,05.
Nghiên cứu của Yun Kyung Jeon et al (2011) trên 332 bệnh nhân ĐTĐ thể 2, nồng độ Cystatin C HT tăng dần theo mức độ albumin niệu bình thường, albumin niệu vi lượng và albumin niệu đại lượng với nồng độ lần lượt tương ứng là 0,91±0,26; 1,05±0,38; 2,04±1,19 mg/L (p < 0,001) [16].
Nghiên cứu khác củaN.A. Yarkova (2013) trên 97 bệnh nhân ĐTĐ thể 2cũng cho thấy nồng độ Cystatin C tăng dần theo mức độ albumin niệu bình thường, albumin niệu vi lượng và albumin niệu đại lượng với nồng độ lần lượt tương ứng là 1,12 (0,95-1,29); 1,29 (0,92-1,39); 1,38 (1,3-2,3) mg/L (p < 0,001) [9].
Đánh giá MLCTbằng xạ hình thận là phương pháp chính xác nhất, được xem là tiều chuẩn vàng trong đánh giá chức năng thận. Tuy nhiên, trên thực tế phương pháp này ít khi được áp dụng rỗng rãi vì khó thực hiện, kỹ thuật xâm lấn, tốn thời gian cũng như giá thành còn cao, chỉ được thực hiện tại các trung tâm xét nghiệm nghiên cứu chuyên sâu [2], [15].
Sử dụng Cystatin C đơn độc hoặc phốihợp với Creatinine để ước đoán mức lọc cầu thận cho kết quả chính xác hơn so với khi chỉ sử dụng Creatinine đơn độc. Công thức ước đoán MLCT dựa vào Cystatin C hoặc dựa vào cả Creatinine và Cystatin C HT như CKD.EPI 2012[2], [15].
Nghiên cứu của chúng tôi, MLCT dựa vào Creatinine& Cystatin C HT theo công thức CKD.EPI 2012 tương quan thuận mức độ rất chặt chẽ với MLCT theo xạ hình thận, r = 0,746, p < 0,001.MLCT dựa vào Cystatin C HT tương quan thuận mức độ rất chặt chẽ với MLCT xạ hình thận, r = 0,710, p < 0,001.
Phân tích dữ liệu từ 13 nghiên cứu đa trung tâm, Lesley A. Inker và cộng sự cho thấy rằng, ước đoán MLCT bằng Cystatin C cho kết quả chính xác hơn Creatinine máu. Phối hợp Cystatin C với Creatinine máu cho kết quả chính xác hơn sử dụng Creatinin một mình [5].Nghiên cứu khác của Frans J. Hoek et al (2003),Wieneke Marleen Michels et al (2010) cũng cho thấy kết quả tương tự [5].
Kết quả nghiên cứu của chúng tôi, nồng độ Cystatin C HT cao hơn ở nhóm có MLCT < 60 ml/phút so với nhóm MLCT
≥ 60 ml/phút có ý nghĩa thống kê theo MLCT-xạ hình thận (p < 0,001, r = -0,748) và MLCT ước đoán theo công thức CKD.EPI Creatinine-Cystatin C
(p < 0,001, r = -0.838).Nồng độ Cystatin C HT tương quan nghịch mức độ rất chặt chẽ với MLCT.
Nghiên cứu của Yun Kyung Jeon et al. (2011) trên 332 bệnh nhân ĐTĐ thể 2, nồng độ Cystatin C HT ở nhóm MLCT ≥ 60 ml/phút là 0,86±0,18 mg/L; MLCT < 60 ml/phút là 1,21±0,42 mg/L (p<0,001) [16].Nghiên cứu khác của Michele Mussap et al (2002), nồng độ Cystatin C HT ở nhóm MLCT > 80 ml/phút là 0,73 (0,54-1,03) mg/L; MLCT ≤ 80 ml/phút là 1,12 (0,78-2,66) mg/L. Nồng độ Cystatin C HT tương quan nghịch mức độ rất chặt chẽ với MLCT theo xạ hình thận, r=-0,84 [7].
Valha Vasikova et al. (2016) cho thấy nồng độ Cystatin C 1.3±0.9 mg/l cao hơn ở bệnh nhân ĐTĐ thể 2 so với nhóm bình thường 0.8±0.2 mg/l), P<0.05. Có mối tương quan nghịch giữa nồng độ Cystatin C với MLCT r=−0.26, P<0.05 [14].
Một kết quả khác trong nghiên cứu của chúng tôi, tại điểm cắt > 1,57 mg/L, Cystatin C HT có giá trị trong ước đoán giảm MLCT (< 60 ml/phút) theo công thức CKD.EPI 2012 dựa vào Creatinin-Cystatin C HT với độ nhạy 84,2 (95%CI: 60,4 – 96,4), độ đặc hiệu 98,0 (95%CI: 89,5 -99,7), diện tích dưới đường cong ROC: 0,922.Tại điểm cắt > 1,28 mg/L, Cystatin C HT có giá trị trong chẩn đoán giảm MLCT (< 60 ml/phút) bằng xạ hình thận với độ nhạy 100,0 (95%CI: 85,6 – 100,0), độ đặc hiệu 95,7 (95%CI: 85,1 -99,3), diện tích dưới đường cong ROC: 0,992.
Cũng trong nghiên cứu của Yun Kyung Jeon et al (2011), điểm cắt Cystatin C HT cho chẩn đoán giảm MLCT < 60 ml/phút/1.73m2 là 1,06 mg/L với độ nhạy 81%, độ đặc hiệu 87,1%, diện tích dưới đường cong AUC là 0,906 (95% CI, 0,865-0,947) [16].
Nghiên cứu của Michele Mussap et al (2002), tại điểm cắt Cystatin C 0,93 mg/L cho MLCT ≤ 80 ml/phút/1.73m2 có độ nhạy 81%, độ đặc hiệu 97% [7].
Creatinine HT là dấu ấn sinh học truyền thống để đánh giá chức năng thận trong thực hành lâm sàng. Hơn 80% các phòng xét nghiệm ước đoán MLCT dựa vào độ thanh thải Creatinine máu.Tuy nhiên,MLCT ước đoán dựa vào Creatinine vẫn còn có một số giới hạn, chưa dự đoán chính xác mực lọc thật sự của cầu thận. Ước đoán MLCT (eGFR: estimated GFR) dựa vào Creatinin máu đôi khi có những sai biệt nhất định so với mức lọc thực của cầu thận. Sự sản xuất Creatinine bị ảnh hưởng nhiều bởi chế độ ăn, khối cơ. Creatinine thay đổi theo độ tuổi, chiều cao, giới tính và chủng tộc/sắc tộc và bị ảnh hưởng bởi một số tình trạng bệnh lý kèm theo như: xơ gan, bệnh béo phì, người dinh dưỡng kém…Creatinine máu được lọc qua cầu thận (90-95%) nhưng cũng được bài tiết bởi các tế bào ống thận (5-10%). Vì vậy Creatinine máu không đại diện hoàn toàn cho mức lọc thực của cầu thận[2], [12], [15].
Các nghiên cứu gần đây cho thấy Cystatin C nổi lên như là một dấu ấn sinh học nội sinh có thể thay thế Creatinine cho ước đoán MLCT. Ở bệnh nhân ĐTĐ thể 2, Cystatin C có thể dự đoán tổn thương thận sớm ngay cả khi albumin niệu chưa xuất hiện [12],[13], [14].
Zang et al. cho thấy rằng Cystatin C có thể dự đoán giảm MLCT ở bệnh nhân ĐTĐ thể 2 với độ nhạy 90%, độ đặc hiệu 93% (p=0,01) cao hơn so với Creatintine (84%; 89%). Một nghiên cứu khác cũng cho kết quả tương tự, độ nhạy, độ đặc hiệu của Cystatin C là 89%-92% cao hơn so với Creatinin 82%-86% ở bệnh nhân ĐTĐ thể 2, p = 0,01. Rao et al. chỉ ra rằng nồng độ Cystatin C có thể dự đoán tổn thương thận ngày cả khi albumin niệu âm tính [13].
Nghiên cứu của Yun Kyung Jeon et al (2011) trên 332 bệnh nhân ĐTĐ thể 2 cũng cho thấy nồng độ Cystatin C tăng cao có ý nghĩa ở những bệnh nhân ĐTĐ thể 2 ngay cả khi albumin niệu âm tính [16].
4. KẾT LUẬN
- Nồng độ Cystatin C HT cao hơn có ý nghĩa ở những bệnh nhân ĐTĐ thể 2 so với đối tượng không bị rối loạn glucose máu.
- Nồng độ Cystatin C HT ở bệnh nhân ĐTĐ thể 2 tăng dần theo mức độ Abumun niệu, p < 0,001.
- Có mối tương quan thuận giữa MLCT ước đoán dựa vào Cystatin C và MLCT xạ hình thận.
- Có mối tương quan nghịch giữa nồng độ Cystatin C HT và MLCT ước đoán bằng công thức CKD.EPI 2012 và MLCT xạ hình thận
- Cystatin C huyết thanh có độ nhạy và độ đặc hiệu cao trong phát hiện giảm MLCT < 60 ml/phút/1,73m2
TÓM TẮT
Mục tiêu: khảo sát nồng độ Cystatin C huyết thanh và mối liên quan của nó với Albumin niệu, mức lọc cầu thận ước đoán, xạ hình thận ở bệnh nhân ĐTĐ thể 2.Đối tượng và phương pháp nghiên cứu:nghiên cứu được thực hiện trên 77 đối tượng không có tình trạng tiền đái tháo đường, đái tháo đường và 70 bệnh nhân đái tháo đường thể 2. Không có tình trạng rối loạn ảnh hưởng đến Cystatin C huyết thanh (rối loạn chức năng tuyến giáp, điều trị corticoid) ở cả 2 nhóm.Xét nghiệm Cystatin C huyết thanh thực hiện trên 2 nhóm. Đo xạ hình thận, albumin niệu, ước đoán MLCT bằng công thức CKD.EPI 2012 trên bệnh nhân ĐTĐ thể 2.Nghiên cứu được thực hiện theo phương pháp mô tả, cắt ngang, bệnh chứng.Phân tích các mối tương quan, hồi quy ROC và tính AUC cho nồng độ Cystatin C HT bằng SPSS 13.0.Kết quả:Nồng độ Cystatin C HT ở bệnh nhân ĐTĐ thể 2 là 1,45±0.97cao hơn nhóm chứng 0,97±0,23 (p < 0,001).Nồng độ Cystatin C tăng dần theo mức độ Alubumin niệu. Nồng độ Cystatin C HT ở nhóm albumin niệu đại lượng 2,51 ± 1,13 mg/L cao hơn ở nhóm vi lượng 1,12 ± 0,69 có ý nghĩa thống kê p < 0,05.Có mối tương quan thuận giữa MLCT ước đoán theo công thức CKD.EPI dựa vào Cystatin C HT với MLCT đo bằng xạ hình thận, r = 0,710,
p 0,001.Có mối tương quan thuận giữa MLCT ước đoán theo công thức CKD.EPI dựa vào Creatinine-Cystatin C HT với MLCT đo bằng xạ hình thận,
r = 0,746, p 0,001.Nồng độ Cystatin C HT ở nhóm giảm MLCT < 60 ml/phút/1.73m2 cao hơn nhóm MLCT ≥ 60 ml/phút/1.73m2 có ý nghĩa thống kê p < 0,001. Nồng độ Cystatin C HT tương quan nghịch mức độ chặt chẽ với MLCT ước đoán theo công thức CKD.EPI dựa vào Cystatin C HT, r = 0,838;
p 0,001.Nồng độ Cystatin C HT tương quan nghịch mức độ chặt chẽ với MLCT đo bằng xạ hình thận, r = 0,748; p 0,001.Tại điểm cắt > 1,28 mg/L, Cystatin C HT có giá trị trong chẩn đoán giảm MLCT (< 60 ml/phút) bằng xạ hình thận với độ nhạy 100,0 (95%CI: 85,6 – 100,0), độ đặc hiệu 95,7 (95%CI: 85,1 -99,3), diện tích dưới đường cong ROC: 0,992.Kết luận:Nồng độ Cystatin C HT ở bệnh nhân ĐTĐ thể 2 cao hơn nhóm chứng.Nồng độ Cystatin C HT ở bệnh nhân ĐTĐ thể 2 tăng dần theo mức độ Abumun niệu. Có mối tương quan thuận giữa MLCT ước đoán dựa vào Cystatin C và MLCT xạ hình thận.Có mối tương quan nghịch giữa nồng độ Cystatin C HT với MLCT ước đoán bằng công thức CKD.EPI 2012 và MLCT xạ hình thận.
Từ khóa:đái tháo đường, mức lọc cầu thận, Cystatin C, albumin niệu
TÀI LIỆU THAM KHẢO
- Frans J. Hoek et al (2003), Comparison between Cystatin C, plasma creatinine and Cockcroft Gault formula for estimation of glomerular filtration rate, Nephrol dial transplant 2003, 18: 2024-2031.
- Fredrick Saron et al (2015), Clinical usefulness of creatinine and cystatin C-An update, Ejpmr, 2015, 2 (6), 102-107.
- IDF (2015), IDF Diabetes Atlas Seventh Edition.
- Sahakyan et al (2011), Serum Cystatin C and the Incidence of Type 2 Diabetes Mellitus, Diabetologia. 2011 June ; 54(6): 1335–1340.
- Lesley A. Inker, M.D., Christopher H. Schmid, Ph.D., Hocine Tighiouart et al (2012). Estimating Glomerular Filtration Rate from Serum Creatinine and Cystatin C. N Engl J Med 2012; 367:20-29.
- Lu Wei et al (2014), Reference Intervals for Serum Cystatin C and Factors Influencing Cystatin C Levels Other than Renal Function in the Elderly, PLoS One. 2014; 9(1): e86066.
- Michele Mussap et al (2002), Cystatin C is more sensitive marker than creatinine for the estimation of GFR in type 2 diabetic patients, Kidney International, vol. 61, pp 1453-1461.
- National Kidney Foundation (2012). KDIGO clinical practice guideline for evaluation and management of chronic kidney disease, kdigo.org.
- A. Yarkova (2013), Cystatin C in diagnosis of chronic kidney disease in patients with type 2 diabetes mellitus, CTM 2013, vol 5, No. 4, 89-92.
- Noora Ristiniemi et al (2014), Quantification and Clinical relevance of Cystatin C, pp 8-9.
- Richard P. Donahue et al (2007), Elevated Cystatin C Concentration and Progression to Pre-Diabetes, Diabetes Care2007 Jul; 30(7): 1724-1729.
- Sophie Seronie-Vivien et al (2008), Cystatin C: current position and future prospects, Clin Chem Lab Med 2008, 46(12): 1664-1686.
- Temesgen Fiseha (2015), Clinical significance of Cystatin C based estimates of renal function in type 2 diabetic patients: Review, Annals of clinical and laboratory research, vol. 3, No. 2: 11.
- Valha Vasikova et al. (2016), Cystatin C and renal function in patients with type 2 diabetes mellitus, Endocrine Abstracts41
- Wieneke Marleen Michels et al (2010). Performance of the Cockcroft-Gault, Modification of Diet in Renal Disease (MDRD), and Chronic Kidney Disease Epidemiology Collaboration (CKD-EPI) in relation to GFR, age, and body size. Clin J Am Soc Nephrol.2010 June; 5(6): 1003–1009.Performance of the Cockcroft-Gault, MDRD, and New CKD-EPI Formulas in Relation to GFR, Age, and Body Size
- Yun Kyung Jeon et al (2011), Cystatin C as an early biomarker of nephropathy in patients with type 2 diabetes, J Korean Med Sci 2011; 26: 258-263.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

