NGHIÊN CỨU NỒNG ĐỘ CYSTATIN C MÁU VÀ MICROALBUMIN NIỆU
Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG TYP 2
Đỗ Trung Quân, Dương Thị Kim Ngân
Bộ môn nội tổng hợp, Đại học Y Hà Nội
ABSTRACT
Objective: to assess blood level of cystatin C in type 2 diabete mellitus with and without microalbuminuria. Subjects: 132 type 2 diabetic patients in outpatient department, Bach Mai hospital, from 1/2016 to 8/2016. Method: cross-sectional study. Results: There are 132 type 2 diabetic patients in our study, among them male are 42,4% and female are 57,6%. The rate of patient that has disease under 5 years is highest (71,2%). The rate of patient with pre-hypertension is 45,4%; grade 1 hypertension is 43,2%; grade 2 hypertension is 6,8%. The rate of patient with well – controlled fasting blood glucose is lower than that with uncontrolled fasting blood glucose (34,9% & 65,1%). The rate of patient with HbA1c under 7 is lower than that with HbA1c over 7 (28,8% & 71,2%); The rate of patient with positive ACR is 21,2%; macroalbuminuria is 12,1%. The rate of patient with glomerular filtration rate over 90 is 56,1%; from 60 to 89 is 43,9%. Blood level of cystatin C in male group is 1,03±0,30, in female group is 0,97±0,26; in under 50 year-old patient group is 0,92±0,28; in over 50 year-old patient group is 1,03±0,29. Blood level of cystatin C in well-controlled fasting blood glucose patients is lower than that in uncontrolled fasting blood glucose patients (0,91±0,14 & 1,04±0,32, p< 0,05). Blood level of cystatin C in well-controlled HbA1c patients is lower than that in uncontrolled HbA1c patients (0,93±0,20 & 1,09±0,30, p< 0,05). Blood level of cystatin C in patient group with negative ACR is lowest (0,93±0,18), but in patient group with macroalbuminuria is highest (1,15±0,40).
TÓM TẮT
Mục tiêu: nhận xét nồng độ cystatin C máu ở bệnh nhân đái tháo đường typ 2 có và không có microalbumin niệu. Đối tượng nghiên cứu: 132 bệnh nhân đái tháo đường typ 2 đến khám tại khoa KCBTYC, bệnh viện Bạch Mai từ tháng 1/2016 đến tháng 8/2016. Thiết kế nghiên cứu: mô tả cắt ngang, tiến cứu. Kết quả và bàn luận: Nghiên cứu gồm 132 bệnh nhân đái tháo đường typ 2, trong đó nam chiếm 42,4%; nữ chiếm 57,6%. Tỉ lệ mắc bệnh dưới 5 năm là cao nhất chiếm 71,2%. Tỉ lệ bệnh nhân có tiền tăng huyết áp chiếm 45,4%; tăng huyết áp độ 1 chiếm 43,2%; tăng huyết áp độ 2 chiếm 6,8%. Tỉ lệ nhóm kiểm soát tốt glucose máu lúc đói (34,9%) thấp hơn nhóm kiểm soát kém glucose máu lúc đói (65,1%); tỉ lệ nhóm có HbA1c < 7 (28,8%) thấp hơn nhóm có HbA1c > 7 (71,2%); tỉ lệ bệnh nhân có ACR dương tính chiếm 21,2%, có macroalbumin niệu là 12,1%. Tỉ lệ bệnh nhân có mức lọc cầu thận > 90 là 56,1%, từ 60 – 89 là 43,9%. Nồng độ cystatin C máu ở nhóm nam là 1,03±0,30, nữ là 0,97±0,26; < 50 tuổi là 0,92±0,28; > 50 tuổi là 1,03±0,29. Nhóm kiểm soát tốt glucose máu đói có nồng độ cystatin C máu thấp hơn nhóm kiểm soát kém (0,91±0,14 & 1,04±0,32, p< 0,05). Nồng độ cystatin C máu ở nhóm kiểm soát tốt HbA1c thấp hơn nhóm kiểm soát kém HbA1c (0,93±0,20 & 1,09±0,30, p< 0,05). Nồng độ cystatin C máu ở nhóm có ACR (-) là thấp nhất (0,93±0,18), còn ở nhóm có macroalbumin niệu là cao nhất (1,15±0,40).
Chịu trách nhiệm chính: Đỗ Trung Quân
Ngày nhận bài: 13.9.2017
Ngày phản biện khoa học: 19.9.2017
Ngày duyệt bài: 25.9.2017
I. ĐẶT VẤN ĐỀ
Đái tháo đường là một bệnh khá phổ biến ở hầu hết các quốc gia trên thế giới. Tỷ lệ này tăng lên cùng với tuổi, mức sống, thành thị cao hơn nông thôn, các nước phát triển cao hơn các nước chậm phát triển [1]. IDF năm 2015 trên thế giới có 415 triệu người mắc đái tháo đường, con số này dự kiến sẽ tăng lên 642 triệu người vào năm 2040. Bệnh thận do đái tháo đường gây suy thận giai đoạn cuối cần phải lọc máu chu kỳ cũng gia tăng do sự gia tăng nhanh chóng số người mắc đái tháo đường týp 2 trên thế giới. Bệnh thận do đái tháo đường có đặc trưng bởi microalbumin niệu, tiếp theo là macroalbumin niệu và suy giảm mức lọc cầu thận.
Đây là một biến chứng được coi là nguy hiểm và tốn kém nhất ở các bệnh nhân đái tháo đường [2]. Do đó, việc chẩn đoán phát hiện sớm sự suy giảm chức năng thận đối với bệnh nhân đái tháo đường là rất cần thiết. Trong thời gian gần đây có nhiều nghiên cứu nhằm phát hiện sớm biến chứng thận do bệnh đái tháo đường týp 2, trong đó có xét nghiệm microalbumin niệu (MAU) được nhiều nhà nghiên cứu nhận định là một yếu tố đánh giá và theo dõi tình trạng biến chứng thận có giá trị ở bệnh nhân đái tháo đường. Tuy nhiên, có những bệnh nhân đái tháo đường có thể chưa xuất hiện microalbumin niệu nhưng vẫn có thể suy giảm chức năng thận. Vì vậy, việc tìm ra một chỉ điểm sinh học nhạy và đặc hiệu để phát hiện sớm suy giảm chức năng thận ở bệnh nhân đái tháo đường là rất có ý nghĩa. Gần đây một số công trình nghiên cứu chứng minh rằng trị số cystatin C có thể đánh giá tổn thương thận chính xác hơn những thông số vẫn dùng trước đó và cystatin C có thể phát hiện sớm mức độ tổn thương của thận mà không bị ảnh hưởng của một số yếu tố nhiễu như: tuổi, giới, cân nặng, chiều cao, khối lượng cơ, chủng tộc [3],[4]. Cystatin C là một protein huyết thanh có trọng lượng phân tử nhỏ và được sản xuất ở hầu hết các tế bào có nhân trong cơ thể. Trên thế giới đã có nhiều công trình nghiên cứu xác nhận giá trị của cystatin C như là một chỉ số sinh học mới. Ở Việt Nam, những nghiên cứu về vấn đề này còn rất mới và chưa nhiều, vì vậy chúng tôi thực hiện nghiên cứu này với mục tiêu:
Nhận xét nồng độ cystatin C máu ở bệnh nhân đái tháo đường typ 2 có và không có microalbumin niệu.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
Đối tượng nghiên cứu: 132 bệnh nhân đái tháo đường typ 2 đến khám tại khoa KCBTYC – Bệnh viện Bạch Mai từ tháng 1/2016 đến tháng 8/2016 và thu thập số liệu theo một bệnh án thống nhất, dựa theo tiêu chuẩn của Hiệp hội đái tháo đường Hoa Kỳ (ADA 2014).
Tiêu chuẩn lựa chọn bệnh nhân
* Chẩn đoán ĐTĐ khi có một trong các tiêu chuẩn dưới đây:
– Đường huyết bất kỳ ≥ 11,1 mmol/l (200mg/dl) kèm theo các triệu chứng của tăng đường huyết (khát nhiều, tiểu nhiều, ăn nhiều, gầy sút).
– Glucose máu huyết tương lúc đói (nhịn ăn > 8-14h) ≥ 7,0mmol/l (126mg/dl) trong hai buổi sáng khác nhau, định lượng ít nhất 2 lần.
– Glucose máu huyết tương sau 2h sau khi uống 75g glucose ≥ 11,1mmo/l (Nghiệm pháp tăng đường huyết).
– HbA1c (định lượng bằng phương pháp sắc ký lỏng) ≥ 6,5%
* Phân loại đái tháo đường: Chẩn đoán Đái tháo đường týp 2 dựa vào tiêu chuẩn của đái tháo đường vận dụng cho phù hợp với người Việt Nam như sau:
– Tuổi khởi phát thường muộn, trên 30 tuổi.
– Thường đi kèm với béo phì.
– Khởi bệnh thường kín đáo, các triệu chứng lâm sàng của đái tháo đường xuất hiện từ từ, không rầm rộ.
– Có tình trạng kháng insulin ở ngoại vi, với nồng độ insulin máu có thể tăng, bình thường hoặc giảm nhẹ.
– Đáp ứng với điều chỉnh chế độ ăn, vận động và thuốc viên hạ đường huyết
* Chẩn đoán giai đoạn bệnh thận mạn tính do đái tháo đường theo phân loại bệnh thận mạn tính của Hội thận quốc tế KDIGO (2012) dựa vào mức lọc cầu thận và albumin niệu
Phân loại tổn thương thận dựa vào tỉ lệ albumin/creatinin niệu theo KDIGO (2012)
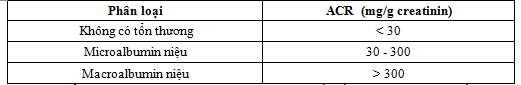 Tiêu chuẩn loại trừ
Tiêu chuẩn loại trừ
Tất cả các bệnh nhân không thỏa mãn các tiêu chuẩn chọn nêu trên:
– Những bệnh nhân đái tháo đường týp 1.
– Đái tháo đường thai kỳ.
– Các đái tháo đường khác thứ phát sau basedow, hội chứng Cushing…
– Những bệnh nhân tăng huyết áp đang điều trị bằng thuốc ức chế men chuyển hoặc ức chế thụ thể angiotensin
– Những bệnh nhân đái tháo đường týp 2 nhưng không làm đầy đủ các xét nghiệm theo dõi biến chứng mắt, thận.
– Những bệnh nhân đã có bệnh mắt, thận do các nguyên nhân khác trước khi bị bệnh đái tháo đường; có các bệnh ảnh hưởng đến mắt như cận thị, tắc động mạch võng mạc, các bệnh về máu.
– Bệnh nhân có mức lọc cầu thận < 60 ml/phút/
– Bệnh nhân có bạch cầu trong nước tiểu.
– Bệnh nhân không đồng ý tham gia nghiên cứu
Phương pháp nghiên cứu:
* Thiết kế nghiên cứu : mô tả cắt ngang , tiến cứu, thời gian lấy mẫu từ tháng 1/2016 đến tháng 8/2016
* Các đối tượng nghiên cứu được hỏi, thăm khám lâm sàng và làm bệnh án theo mẫu thống nhất.
Các chỉ số nghiên cứu :
– Tuổi đời: tính theo năm
– Giới: nam/nữ
– Thời gian mắc bệnh (năm): tính từ khi phát hiện bệnh đái tháo đường, tang huyết áp.
– Tiền sử gia đình: bố, mẹ, anh, chị, em ruột có ai bị mắc bệnh đái tháo đường không.
– Tiền sử bản thân: các bệnh đã mắc trước đây, các thuốc đang dùng.
– Đo chiều cao, cân nặng, vòng bụng, vòng mông, tính BMI.
– Khám lâm sàng: toàn thân, mạch, huyết áp, tim, phổi,… biến chứng kèm theo.
– Các biến số xét nghiệm: Cystatin C, HbA1c, cholesterol toàn phần, triglycerid, HDL-c,LDL-c, glucose, creatinin, công thức máu.
Xử lý số liệu: phần mềm SPSS 16.0
III. KẾT QUẢ
3.1. Một số đặc điểm của đối tượng nghiên cứu
3.1.1. Đặc điểm về tuổi và giới của bệnh nhân trong nhóm nghiên cứu
Bảng 4.1. Đặc điểm về tuổi và giới 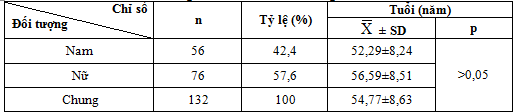
3.1.2. Đặc điểm về thời gian mắc bệnh đái tháo đường
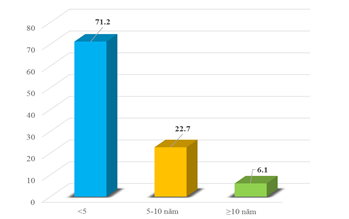
Biểu đồ 4.1: Phân bố theo thời gian mắc bệnh
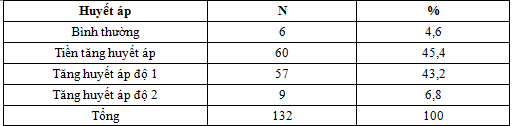
3.1.3. Tỷ lệ tăng huyết áp của nhóm bệnh nhân nghiên cứu theo JNC 7
Bảng 4.2. Tỷ lệ tăng huyết áp của nhóm bệnh nhân nghiên cứu theo JNC 7
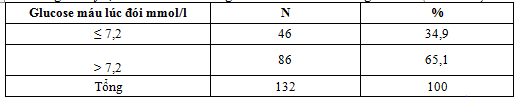
3.1.4. Tỷ lệ các nhóm kiểm soát glucose máu lúc đói khi nghiên cứu (ADA 2014)
Bảng 4.3. Tỷ lệ các nhóm kiểm soát glucose máu lúc đói khi nghiên cứu (ADA 2014)
 3.1.5. Tỷ lệ các mức kiểm soát glucose máu theo HbA1c (ADA 2014)
3.1.5. Tỷ lệ các mức kiểm soát glucose máu theo HbA1c (ADA 2014)
Bảng 4.4. Tỷ lệ các mức kiểm soát glucose máu theo HbA1c (ADA 2014) 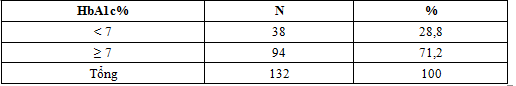
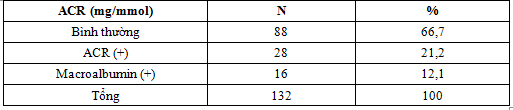
3.1.6. Kết quả tỷ lệ albumin/creatinin niệu(ACR) nước tiểu ở bệnh nhân ĐTĐ týp 2
Bảng 4.5. Kết quả ACR nước tiểu ở bệnh nhân ĐTĐ týp 2
 3.1.7. Kết quả mức lọc cầu thận theo Hội thận học Hoa Kỳ 2002
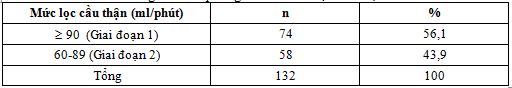
3.1.7. Kết quả mức lọc cầu thận theo Hội thận học Hoa Kỳ 2002
Bảng 4.6. Kết quả nghiên cứu mức lọc cầu thận
 3.2. Nồng độ cystatin C máu ở các nhóm nghiên cứu
3.2. Nồng độ cystatin C máu ở các nhóm nghiên cứu
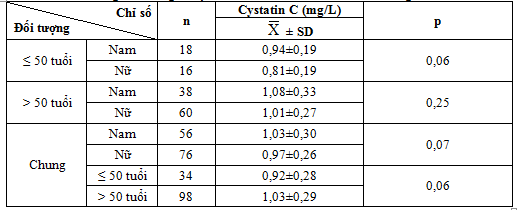
3.2.1. Nồng độ cystatin C máu ở các nhóm tuổi và giới
Bảng 4.7. Nồng độ cystatin C máu theo các nhóm tuổi và giới
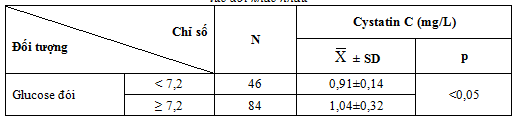
3.2.2. Nồng độ cystatin C máu ở các nhóm có mức độ kiểm soát glucose máu lúc đói khác nhau
Bảng 4.8. Nồng độ cystatin C máu ở các nhóm có mức độ kiểm soát glucose máu lúc đói khác nhau
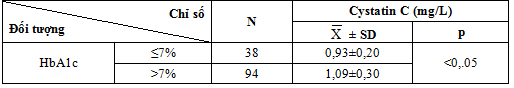
 3.2.3. Nồng độ cystatin C máu ở các nhóm có mức độ kiểm soát HbA1c khác nhau
3.2.3. Nồng độ cystatin C máu ở các nhóm có mức độ kiểm soát HbA1c khác nhau
Bảng 4.9. Nồng độ cystatin C máu ở các nhóm có mức độ kiểm soát 1,04±0,32HbA1c khác nhau
 3.3. Đánh giá kết quả nồng độ cystatin C máu của bệnh nhân theo Microalbumin niệu
3.3. Đánh giá kết quả nồng độ cystatin C máu của bệnh nhân theo Microalbumin niệu
Bảng 4.10. Kết quả cystatin C máu có ACR (-), ACR (+) và MAC (+) 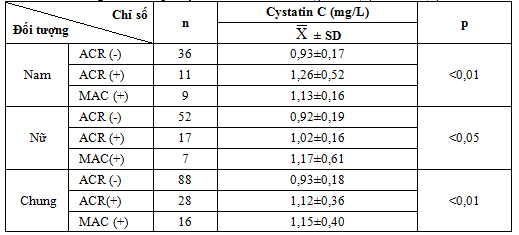
V. BÀN LUẬN
4.1. Một số đặc điểm của đối tượng nghiên cứu
4.1.1. Tuổi, giới của nhóm nghiên cứu
132 bệnh nhân trong nhóm nghiên cứu của chúng tôi gồm 56 nam chiếm 42,4% và 76 bệnh nhân nữ chiếm 57,6%. Tuổi trung bình của bệnh nhân nghiên cứu là 54,77 ± 8,63. Trong đó tuổi thấp nhất là 33 tuổi, cao nhất là 78 tuổi. Kết quả này tương tự kết quả của tác giả Nguyễn Thị Lý (2011) tuổi trung bình các bệnh nhân nghiên cứu là 54.24±8,65 [5].
So sánh tuổi trung bình giữa hai giới của bệnh nhân nghiên cứu chúng tôi thấy sự khác biệt không có ý nghĩa thống kê (p>0,05). Theo nghiên cứu tình hình chăm sóc bệnh nhân đái tháo đường ở Việt Nam và một số nước Châu Á năm 1998, tuổi trung bình của bệnh nhân đái tháo đường týp 2 ở Việt Nam là: 52,2 ± 23,1 (Theo trích dẫn của Tạ Văn Bình) [6]. Kết quả này đảm bảo cho nghiên cứu có tính khách quan, có độ tin cậy và có tính khoa học.
4.1.2. Thời gian mắc đái tháo đường của bệnh nhân nghiên cứu
Trong nghiên cứu của chúng tôi, thời gian phát hiện đái tháo đường trung bình của các bệnh nhân nghiên cứu là 4,09 ± 2,74 năm. Đa số bệnh nhân có thời gian phát hiện bệnh < 5 năm chiếm tỷ lệ cao nhất 71,2%, sau đó đến thời gian phát hiện bệnh trong khoảng 5- 10 năm chiếm tỷ lệ 22,7%
4.1.3. Tỉ lệ tăng huyết áp của bệnh nhân nghiên cứu theo JNC 7
Trong 132 bệnh nhân nghiên cứu có 06 bệnh nhân huyết áp bình thường chiếm 4,6%; 60 bệnh nhân tiền tăng huyết áp chiếm tỷ lệ 45,4%. Tỷ lệ bệnh nhân tăng huyết áp là 50% (66 bệnh nhân) trong đó tăng huyết áp độ 1 là 43,2% (57 bệnh nhân) và tăng huyết áp độ 2 là 6,8% (9 bệnh nhân).
Tỷ lệ này cũng tương tự của Phạm Trung Hà (2000) tỷ lệ tăng huyết áp ở bệnh nhân đái tháo đường týp 2 là 46,5% [7]. Nhưng tỷ lệ tăng huyết áp của chúng tôi lại thấp hơn so với một số nghiên cứu. Tác giả Baskar (2002) thấy tỷ lệ tăng huyết áp là 74% ở 6485 bệnh nhân đái tháo đường ở Anh [8]. Farah M Chowdhury (2006) tỷ lệ tăng huyết áp của nhóm ĐTĐ là 61,7% [9].
Nguyễn Ngọc Ánh (2015) nghiên cứu trên 176 bệnh nhân ĐTĐ týp 2 thấy tỷ lệ tăng huyết áp là 57,4% [10]. Sự khác biệt ở đây có thể do độ tuổi, thời gian phát hiện bệnh và đối tượng ở các nghiên cứu là khác nhau.Những bệnh nhân bị tăng huyết áp có dùng thuốc nhóm ức chế men chuyển và ức chế thụ thể angiotensin chúng tôi không đưa vào nghiên cứu vì nhóm thuốc này ảnh hưởng đến microalbumin niệu.
4.1.4. Tỉ lệ các nhóm kiểm soát glucose máu lúc đói khi nghiên cứu theo ADA 2014.
Trong 132 bệnh nhân nghiên cứu có 46 bệnh nhân có glucose máu lúc đói ≤ 7,2 mmol/l chiếm tỷ lệ 34,9%, số bệnh nhân có glucose máu lúc đói > 7,2 mmol/l là 86 bệnh nhân chiếm tỷ lệ 65,1% . Điều này chứng tỏ rằng các bệnh nhân trong nghiên cứu chủ yếu mắc bệnh nặng và phát hiện bệnh giai đoạn muộn, kết quả này phù hợp với nghiên cứu của Nguyễn Thị Nhạn [11].
4.1.5. Tỉ lệ các nhóm kiểm soát HbA1c khi nghiên cứu theo ADA 2014
Trong 132 bệnh nhân nghiên cứu có 38 bệnh nhân HbA1c < 7% chiếm tỷ lệ 28,8%, 94 bệnh nhân có HbA1c ≥ 7% chiếm tỷ lệ 71,2%.
Trong nghiên cứu của chúng tôi các bệnh nhân đến khám hầu như có HbA1c ở mức kém, điều này cho thấy kiểm soát glucose máu trong khoảng thời gian 3 tháng là không tốt và cũng phù hợp với thực tế về tình hình theo dõi và chăm sóc sức khỏe của nhân dân ta so với các nước phát triển, người dân thường ít đi khám sức khỏe định kỳ và đi khám khi đã có biểu hiện bệnh muộn và nặng nề với nhiều biến chứng nguy hiểm.
4.1.6. Tỉ lệ ACR nước tiểu ở nhóm bệnh nhân nghiên cứu
Trong số 132 bệnh nhân đái tháo đường týp 2 được xét nghiệm nước tiểu ngẫu nhiên: 88 bệnh nhân có ACR (-) chiếm 66,7% và 28 bệnh nhân có ACR (+) chiếm 21,2%, 16 bệnh nhân có MAC (+) chiếm 12,1% (Bảng 3.9, Biểu đồ 3.6). So sánh với các nghiên cứu khác, cho thấy:
Bảng 4.11: So sánh nghiên cứu về tỷ lệ albumin niệu với một số tác giả khác [12], [13], [14], [15], [16]
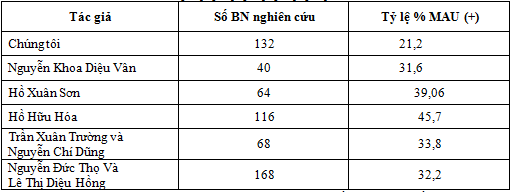
Tần suất MAU (+) trong nghiên cứu của chúng tôi thấp hơn với kết quả nghiên cứu của tác giả Nguyễn Khoa Diệu Vân, Hồ Xuân Sơn, Hồ Hữu Hóa, Trần Xuân Trường và Nguyễn Chí Dũng, Nguyễn Đức Thọ và Lê Thị Diệu Hồng.
Sự khác nhau này có thể do cách lựa chọn bệnh nhân, phương pháp đánh giá thuộc loại định tính, bán định lượng hay định lượng.
Trong nghiên cứu của chúng tôi, albumin được xác định bằng phương pháp bán định lượng.
Bên cạnh đó sự khác biệt này chịu ảnh hưởng rất rõ bởi sự quản lý đối tượng về glucose máu và huyết áp không đồng đều giữa các cơ sở điều trị. [14],[15],[16].
4.2. Nồng độ cystatin C máu ở các nhóm nghiên cứu
4.2.1. Nồng độ cystatin C máu ở các nhóm tuổi và giới
Trong nghiên cứu này, chúng tôi thấy nồng độ cystatin C ở nhóm bệnh nhân trên 50 tuổi (98 bệnh nhân): 1,03 ± 0,29 mg/L và nhóm bệnh nhân nhỏ hơn hoặc bằng 50 tuổi (32 bệnh nhân): 0,92 ±0,28 mg/L thấy không có sự khác biệt về 2 nhóm tuổi này (p>0,05). Khi so sánh nồng độ cystatin C máu trung bình của 2 giới nam và nữ trong nhóm nghiên cứu,chúng tôi không thấy có mối liên quan giữa cystatin C và giới.
Yi-Sun Yang và cộng sự nghiên cứu trên 102 bệnh nhân đái tháo đường typ 2 đưa ra kết luận cystatin C độc lập với giới, tuổi, cân nặng. Trong nghiên cứu này, tác giả phân ra nhiều nhóm tuổi hơn 30-50,50-70,70-90 tuổi và kết quả nồng độ cystatin C tương ứng là 0,83 ±0,2; 0,88 ± 0,2; 1,1.± 0,2 mg/L với p=0,06 [17].
Trần Thị Minh Liên, Nguyễn Thị Lệ nghiên cứu tiến cứu cắt ngang trên 285 người khỏe mạnh, tác giả chia các nhóm tuổi: 35-39; 40-49; 50- 59 và trên 60 tuổi ở nam và nữ cũng đưa ra kết luận cystatin C không phụ thuộc vào tuổi và giới [18].
4.2.2. Nồng độ cystatin C máu ở các nhóm có mức độ kiểm soát glucose máu khác nhau
Kết quả nghiên cứu của chúng tôi cho thấy nồng độ cystatin C ở bệnh nhân có glucose máu đói ở mức không đạt yêu cầu cao hơn ở nhóm còn lại có ý nghĩa thống kê .
Nồng độ cystatin C ở bệnh nhân HbA1c ở mức kiểm soát không đạt yêu cầu cao hơn so với các bệnh nhân còn lại có ý nghĩa thống kê
. Kết quả nghiên cứu của chúng tôi giống với kết quả nghiên cứu của Senghor A. (2013), nghiên cứu ở 120 bệnh nhân đái tháo đường týp 2 thấy rằng nồng độ cystatin C ở bệnh nhân có HbA1c > 6,5% cao hơn có ý nghĩa so với bệnh nhân có HbA1c ≤ 6,5% [19]
4.3. Đánh giá kết quả nồng độ cystatin C máu của bệnh nhân theo Microalbumin niệu
Tổn thương thận tiến triển theo 2 giai đoạn: giai đoạn sớm hay giai đoạn tiền lâm sàng và giai đoạn muộn khi đã có các triệu chứng lâm sàng.
Giai đoạn sớm với dấu hiệu đầu tiên là microalbumin niệu đi kèm với các triệu chứng của bệnh đái tháo đường. Giai đoạn muộn xuất hiện protein niệu nhiều (macroalbumin niệu) hoặc có suy chức năng thận.
Phân tích nồng độ cystatin C máu ở 132 bệnh nhân cho thấy giá trị trung bình nồng độ cystatin C máu của bệnh nhân ở các thể tổn thương thận ACR (+), MAC (+) tương ứng là: 1,12±0,36; 1,15±0,40 mg/L đều cao hơn so với nhóm bệnh nhân ACR (-): 0,93±0,18 mg/L và tăng dần tương ứng với mức độ tổn thương thận, cao nhất ở bệnh nhân MAC (+).
Phân tích cho thấy tỉ lệ bệnh nhân tăng cystatin C ở các thể tổn thương thận đều cao hơn có ý nghĩa so với nhóm chứng bệnh và tăng dần tương ứng mức độ tổn thương thận.
Điều đó có thể hiểu là khi có tổn thương thận ở giai đoạn sớm đã có sự ảnh hưởng chức năng lọc cystatin C của cầu thận, nồng độ cystatin C tăng lên khi có tổn thương thận. Tổn thương thận tăng dần sẽ làm mất dần các nephron nguyên vẹn, khả năng lọc của cầu thận bị ảnh hưởng không những với các chất có trọng lượng phân tử lớn mà với cả các chất có trọng lượng phân tử nhỏ như ure, creatinin.
Hậu quả là nồng độ các chất hòa tan sẽ tiếp tục tăng cao trong máu. Như vậy, cystatin C huyết thanh là chất nội sinh có thể phản ảnh được có hay không có tổn thương thận, mức độ tổn thương thận và sự giảm mức lọc cầu thận.
TÀI LIỆU THAM KHẢO
- Đỗ Trung Quân (2001). Bệnh đái tháo đường, Nhà xuất bản y học, Hà Nội.
- Đỗ Trung Quân (2007). Đái tháo đường và điều trị, Nhà xuất bản Y học, Hà Nội.
- Bùi Tuấn Anh (2009). Cystatin C và những lợi ích trong lâm sàng, gov.vn
- Schulze (1995). Nephropathy, Insulin A pratical guide to the theapy of type 2 diabetes. Pathophysiology, metabolic syndrom, differential therapy late complication. Edited by M. Hanefeld. Walter de Gruyer Berlin Newyork, 251-256
- Nguyễn Thị Lý (2011). Nghiên cứu nồng độ cystatin C máu ở bệnh nhân đái tháo đường typ 2 có biến chứng thận, Luận văn tốt nghiệp thạc sĩ y học, Trường đại học Y Hà Nội.
- Tạ Văn Bình (2006). Bệnh đái tháo đường và tăng glucose máu, Nhà xuất bản Y học, Hà Nội.
- Phạm Trung Hà (2000). Kháng insulin ở bệnh nhân đái tháo đường type 2. Tạp chí Y học thực hành,2, 21-24.
- Jeon Y.K (2011). Cystatin C as an Early Biomarker of Nephropathy inpatients with Type 2 Diabetes. The Korean Academy of Medical Sciences, 26, 258-63.
- Farah M Chowdhury, Cadwell, Gregg Edward W (2006). Impaired Fasting Glucose and Distribution of Cardiovascular Disease Risk Factor in United States. Diabetes, 55(1), 208 – 214.
- Nguyễn Ngọc Ánh (2015). Nhận xét tỷ lệ biến chứng vi mạch ở bệnh nhân đái tháo đường type 2 điều trị ngoại trú tại khoa khám bệnh theo yêu cầu Bệnh viện Bạch Mai, Luận văn thạc sĩ y học, Trường Đại học Y Hà Nội.
- Nguyễn Thị Nhạn (2007). Bệnh thần kinh ngoại vi do đái tháo đường, Đề tài nghiên cứu khoa học, Trường Đại học Y Dược Huế.
- Nguyễn Khoa Diệu Vân (1999). Nghiên cứu giá trị microalbumin niệu trong chẩn đoán sớm bệnh cầu thận do đái tháo đường, Luận văn tốt nghiệp bác sĩ chuyên khoa cấp II, Trường đại học Y Hà Nội.
- Nguyễn Đức Thọ, Lê Thị Diệu Hồng (2009). MAU ở BN ĐTĐ type 2, mối liên quan với các thành phần của hội chứng chuyển hóa, Tạp chí y học thực hành, 644+645, 1-4.
- Hồ Xuân Sơn (2007). Nghiên cứu tỷ lệ albumin niệu vi thể ở BN ĐTĐ type 1 và type 2, Luận văn thạc sĩ y học, Trường Đại học Y Dược Huế.
- Hồ Hữu Hóa (2009). Chẩn đoán sớm biến chứng thận bằng xét nghiệm MAU ở BN đái tháo đường type 2 điều trị ngoại trú tại Bệnh viện đa khoa Trung ương Thái Nguyên, Luận văn thạc sĩ y học, Trường Đại học Y Dược Thái Nguyên.
- Trần Xuân Trường, Nguyễn Chí Dũng và Phan Sỹ An (2008). Nghiên cứu nồng độ MAU chẩn đoán sớm biến chứng thận trên BN ĐTĐ type 2. Tạp chí y học thực hành,594+595, 34-37.
- Yang Y.S (2007). Use of Serum Cystatin C to Detect Early Decline of Glomerular Filtration Rate in Type 2 Diabetes. The journal of internal medicine, 46, 801-6.
- Trần Thị Minh Liên, Nguyễn Thị Lệ (2006). Đánh giá độ lọc cầu thận bằng phương pháp đo độ thanh lọc Creatinin 24h và cystatin c huyêt thanh ở BN ĐTĐ typ 2 có vi đạm niệu. Tạp chí Y học TP HCM,10, phụ bản số 1, 2006.
- Senghor A. (2013). Correlation of Cystatin C and Cardiovascular Risk Markers in Uncontrolled Type 2 Dm. International Journal of Pharmaceutical and Clinical Research, 5, 79-82.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam



