NGHIÊN CỨU TỔN THƯƠNG BÀNG QUANG
Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG TYPE 2
TẠI BỆNH VIỆN TRƯỜNG ĐẠI HỌC Y DƯỢC HUẾ
Lê Văn An, Lê Lam Hương
Trường Đại học Y Dược Huế
Abstract
Study of bladder dysfuntion in type 2 diabetes mellitus patients at Hue university hospital
Background: bladder dysfuntion in diabetes mellitus is a pathological symptom of commonly autonomic neuropathy. Research objectives is to find some clinical characteristics, residual bladder volume, as well as the relationship between clinical characteristics, blood glucose and HbA1C with residual bladder volume in patients with type 2 diabetes. Materials and methods: including 124 type 2 diabetes mellitus patients without a medical history of kidney and urologic diseases; cross-sectional descriptive study. Research results showed that: the average blood glucose 19,5± 6,5 mmol/l; HbA1C 13,1±7,6%; stagnant urine in the bladder accounting for 61,3% (76 cases) from 50 ml or more, mostly stagnant from 50 to 100ml accounting for 39,5% (49 cases). 46,8% (58 cases) had clinical symptoms in which frequent urination 87,9% (51 cases); dysuria and urinary retention with the respectively ratio 48.3% and 3.4%. There is no clearly relationship between the duration of diabetes and HbA1C levels with stagnant residual bladder volume, with p> 0,05. There is relationship between frequent urination and blood glucose with stagnant residual bladder volume, with
p> 0,05. Conclusions, blood glucose is very closely relevant with bladder dysfuntion, so should better control of blood glucose in diabetes.
Keywords: residual volume; bladder; diabetes mellitus
Chịu trách nhiệm chính: Lê Văn An
Ngày nhận bài: 10.11.2016
Ngày phản biện khoa học: 23.11.2016
Ngày duyệt bài: 1.12.2016
1. ĐẶT VẤN ĐỀ
Đái tháo đường (ĐTĐ) là một bệnh lý mạn tính thường gặp trong các bệnh lý về rối loạn nội tiết và chuyển hóa, tại các nước châu Âu và Bắc Mỹ chiếm 60 đến 70% trong nhóm bệnh nội tiết. Tỷ lệ mắc bệnh ngày càng tăng, nhất là các nước đang phát triển trong đó có Việt Nam. Chính sự tăng glucose máu mạn tính ở bệnh nhân ĐTĐ là nguyên nhân của rất nhiều biến chứng, trong đó có biến chứng tại bàng quang. Tăng đường huyết trong bệnh đái tháo đường là góp phần tạo thuận lợi cho cơ chế bệnh sinh quan trọng của xơ vữa động mạch, tăng huyết áp và tổn thương thần kinh tự động…, chính các yếu tố này cùng với tăng đường máu làm tăng nguy cơ các bệnh lý tim mạch, nhất là bệnh lý ở tim và não. Thực tế cho thấy trong bệnh ĐTĐ tỷ lệ nhồi máu cơ tim tăng ít nhất gấp hai lần so với người không bị đái tháo đường. Bệnh gây ra nhiều biến chứng cấp và mạn tính ảnh hưởng nặng nề đến chất lượng cuộc sống của người bệnh, như biến chứng tim mạch, võng mạc, cầu thận, thần kinh, nhiễm trùng, trong đó biến chứng về cầu thận là một biến chứng thường gặp và là nguyên nhân hàng đầu dẫn đến suy thận [2],[4],[7].
Bệnh hệ thống thần kinh tự động cũng thường thấy trong biến chứng ở bệnh nhân ĐTĐ không được kiểm soát tốt. Biểu hiện bệnh thần kinh tự động đó có thể là rối loạn tiểu tiện do bàng quang, ở dạ dày ruột, rối loạn tiết mồ hôi, rối loạn tình dục, rối loạn huyết áp và nhịp tim… Tổn thương bàng quang trong bệnh lý đái tháo đường gây ra rối loạn tiểu tiện như tiểu khó, tiểu nhắt, tiểu không hết nước tiểu, đặc biệt khi tiểu không hết làm ứ đọng nước tiểu gây nguy cơ nhiễm trùng ngược dòng làm tổn thương thận, ảnh hưởng đến chất lượng cuộc sống và hiệu quả điều trị cho bệnh nhân ĐTĐ trở nên kém đi và có thể dẫn đến tử vong. Bệnh lý bàng quang trong ĐTĐ diễn biến trải qua 3 giai đoạn tổn thương: giai đoạn đầu là giảm tính nhại cảm bàng quang; tiếp đến tổn thương vận động và cuối cùng là mất phản xạ cơ bàng quang. Trong đó tổn thương vận động bàng quang có 2 biểu hiện lâm sàng trái ngược nhau: hoặc là tăng trương lực co bóp bàng quang gây tiểu nhiều lần mặc dù lượng nước tiểu trong bàng quang chưa đủ để kích thich bàng quang đi tiểu, hoặc giảm trương lực bàng quang gây tiểu khó đôi lúc bệnh nhân đi tiểu phải rặn, tia nước tiểu yếu vì vậy đôi khi còn lượng nước tiểu cặn trong bàng quang sau khi di tiểu. Giảm hay mất trương lực bàng quang là nguyên nhân đẽ gây nhiễm trùng đường tiểu, góp phần làm suy giảm chức năng thận [3],[4],[5]. Vì vậy nghiên cứu các triệu chứng lâm sàng của các biểu hiện đường tiểu dưới và thể tích tồn lưu bàng quang, nhằm phát hiện sớm biến chứng ở thận, có vai trò rất quan trọng trong điều trị và chăm sóc. Vì vậy chúng tôi tiến hành nghiên cứu đề tài “Nghiên cứu tổn thương bàng quang ở bệnh nhân ĐTĐ typ2 tại Bệnh viện Trường Đại học Y Dược Huế”. Nhằm mục tiêu:
- Khảo sát đặc điểm lâm sàng, thể tích tồn lưu bàng quang, nồng độ glucose và HbA1C huyết thanh ở bệnh nhân đái tháo đường typ2.
- Tìm hiểu mối liên quan giữa đặc điểm lâm sàng, nồng độ glucose và HbA1C huyết thanh với thể tích tồn lưu bàng quang ở bệnh nhân đái tháo đường typ2.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
Gồm 124 bệnh nhân được chẩn đoán ĐTĐ type 2, đang điều trị tại khoa Nội Bệnh viện Trường Đại học Y Dược Huế.
2.1.1. Tiêu chuẩn chọn bệnh:
– Bệnh nhân đái đường type2
– Không có suy thận hay các bệnh lý bàng quang từ trước.
– Không bị u xơ tiền liệt tuyến đối
với nam.
– Không có các bệnh lý thận và tiết niệu trước đó.
2.1.2. Tiêu chuẩn loại trừ:
– Những bệnh nhânsuy giảm trí nhớ.
– Bệnh nhân đã được chẩn đoán có rối loạn thần kinh tự động bàng quang do các nguyên nhân khác như: chấn thương sọ não, chấn thương cột sống thắt lưng,…
– Những bệnh nhân đã biết bị nhiễm trùng đường tiểu, sỏi hay u bàng quang.
– Bệnh nhân đang sử dụng thuốc
trầm cảm.
– Những bệnh nhân không đồng ý tham gia nghiên cứu.
2.1.3. Tiêu chuẩn chẩn đoán ĐTĐ:
Theo WHO và khuyến cáo của Hiệp hội ĐTĐ Hoa Kỳ năm 2015. Dựa vào 1 trong 4 tiêu chuẩn sau:
– Glucose máu đói ≥ 7,0 mmol/l.
– Glucose máu bất kỳ ≥ 11,1 mmol/l, kèm 3 triệu chứng: tiểu nhiều, uống nhiều, sụt cân không rõ nguyên nhân.
– HbA1c ≥ 6,5%
– Glucose máu 2 giờ ≥ 11,1 mmol/l khi làm nghiệm pháp dung nạp glucose.
2.1.4. Thời gian nghiên cứu: Từ tháng 2 đến tháng 11 năm 2016
2.2. Phương pháp nghiên cứu:
2.2.1. Phương pháp:
Nghiên cứu mô tả cắt ngang, với cỡ mẫu thuận tiện.
2.2.2. Các bước tiến hành:
– Hỏi và khám xét các thông tin về bệnh nhân theo nội dung nghiên cứu.
– Làm các xét nghiệm theo yêu cầu: đường huyết lúc đói, HbA1C, ure và cereatinin máu, siêu âm đo thể tích tồn lưu bàng quang.
2.2.3. Xử lý số liệu:
Sử dụng các phương pháp thống kê y học.Sử dụng phần mềm Stata 10.0 để phân tích số liệu với độ tin cậy tối thiểu 95%, α <0,05.
3. KẾT QUẢ NGHIÊN CỨU
3.1. Đặc điểm chung của đối tượng nghiên cứu
3.1.1. Phân bố theo tuổi, giới và thời gian bị bệnh
Bảng 3.1. Kết quả phân bố theo tuổi, giới và thời gian bị bệnh
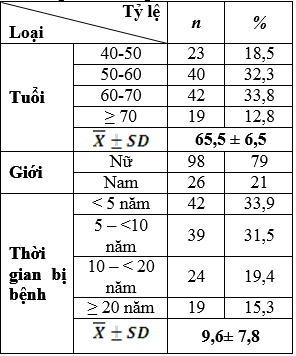
– Độ tuổi trung bình là 65,5±6,5; tuổi nhỏ nhất là 41 tuổi, lớn nhất là 81tuổi. Nhóm tuổi 50 đến 70 chiếm chủ yếu 66,1%, lớn hơn 70 tuổi chiếm 12,8%.
– Nữ chiếm chủ yếu 79% (98 trường hợp)
– Thời gian bị bệnh < 5 năm chiếm tỷ lệ cao nhất 33,9% (42 trường hợp), thời gian bị bệnh trung bình của nhóm nghiên cứu là 9,6± 7,8 năm.
3.1.2. Chức năng thận
Bảng 3.2. Nồng độ ure và creatinin máu
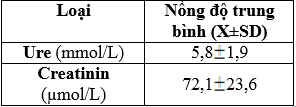
Nồng độ ure tăng và creatininmáu đều trong giới hạn bình thường
3.1.3. Đường huyết và HbA1C
Bảng 3.3. Kết quả nồng độ đường huyết và HbA1C
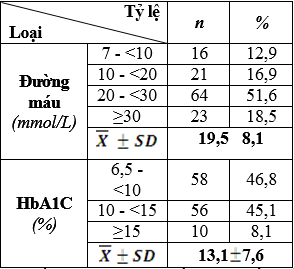
– Nồng độ đường huyết từ 20 đến 30 mmol/L chiếm tỷ lệ 51,6% (64 trường hợp) và ≥30 mmol/L chiếm 18,5% (23 trường hợp). Đường huyết trung bình 19,5 8,1 mmol/L.
– HbA1C từ 6,5- <10 (%) chiếm tỷ lệ 46,8%; từ 10- <15 (%) chiếm tỷ lệ 45,1%. HbA1C trung bình là 13,1 7,6 (%)
3.1.4. Thể tích tồn lưu bàng quang
Bảng 3.4. Kết quả thể tích tồn lưu bàng quang
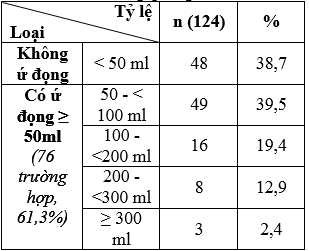
– Không ứ đọng nước tiểu bàng quang chiếm 38,7% (48 trường hợp).
– Có ứ đọng bàng quang từ 50 đến dưới 100 ml chiếm tỷ lệ 39,5% (49 trường hợp); ứ đọng từ ≥300 ml chiếm 2,4% (3 trường hợp).
3.2. Triệu chứng lâm sàng về tiết niệu
Bảng 3.2. Kết quả các triệu chứng lâm sàng về tiết niệu
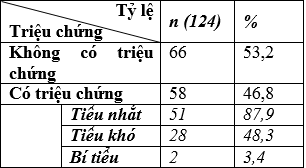
– 66 trườnghợp (53,2%) không có triệu chứng lâm sàng về đường tiết niệu.
– 46,8% (58 trường hợp) có triệu chứng lâm sàng, trong đó biểu hiện tiểu nhắt chiếm tỷ lệ 87,9% (51 trường hợp); tiểu khó và bí tiểu với các tỷ lệ lần lượt là 48,3 % và 3,4%.
3.3. Liên quan thể tích tồn lưu bàng quang với đặc điểm lâm sàng và xét nghiệm
3.3.1. Chỉ số dự báo ngưỡng thời gian bị ĐTĐ với ứ đọng thể tích tồn lưu bàng quang
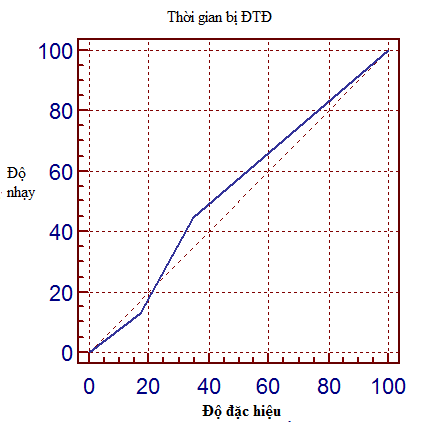
Biểu đồ 3.1. Chỉ số dự báo ngưỡng thời gian bị ĐTĐ với ứ đọng thể tích tồn lưu bàng quang
Chỉ số dự báo ngưỡng thời gian bị bệnh ĐTĐ, trong ứ đọng thể tích tồn lưu bàng quang tại điểm cắt thời gian bị bệnh ĐTĐ >10 (năm) tương ứng với độ nhạy 58,9% và độ đặc hiệu 41,7%. Diện tích dưới đường cong ROC của thời gian bị bệnh ĐTĐ 0,55%, với p >0,05.
3.3.2. Chỉ số dự báo ngưỡng ứ đọng thể tích tồn lưu bàng quangvới triệu chứng tiểu nhắt
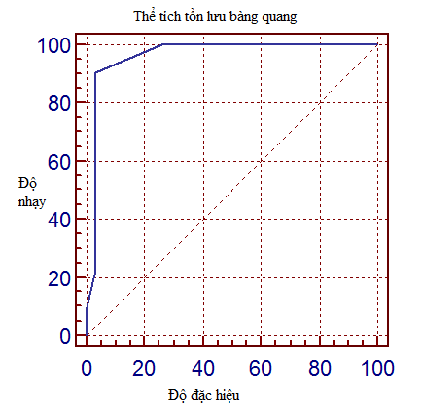
Biểu đồ 3.2. Chỉ số dự báo ngưỡng ngưỡng ứ đọng thể tích tồn lưu bàng quang với tiểu nhắt
Chỉ số dự báo ngưỡng ứ đọng thể tích tồn lưu bàng quangvới triệu chứng tiểu nhắt, tại điểm cắt thể tích tồn lưu bàng quang>50mltương ứng với độ nhạy 90,3% và độ đặc hiệu 96,8%. Diện tích dưới đường cong ROC của thể tích tồn lưu bàng quang0,96%, với p<0,05.
3.3.3. Chỉ số dự báo ngưỡng đường huyết với ứ đọng thể tích tồn lưu
bàng quang
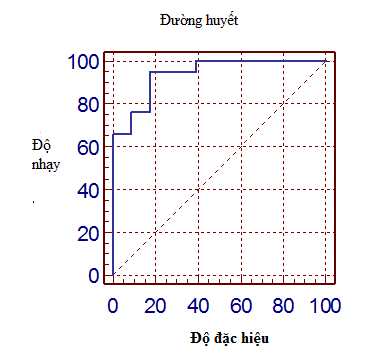
Biểu đồ 3.3. Chỉ số dự báo ngưỡng đường huyết trong ứ đọng thể tích tồn lưu bàng quang
Chỉ số dự báo ngưỡng đường huyết trong ứ đọng thể tích tồn lưu bàng quang, tại điểm cắt đường huyết >14,7 µmol/L, tương ứng với độ nhạy 94,7% và độ đặc hiệu 82,6%. Diện tích dưới đường cong ROC của đường huyết 0,93%, với p <0,05.
3.3.4. Chỉ số dự báo ngưỡng HbA1C với ứ đọng thể tích tồn lưu bàng quang
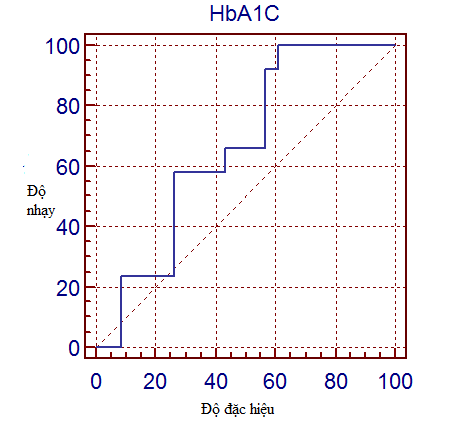
Biểu đồ 3.4. Chỉ số dự báo ngưỡng HbA1Ctrong ứ đọng thể tích tồn lưu bàng quang
Chỉ số dự báo ngưỡng HbA1C trong ứ đọng thể tích tồn lưu bàng quang, tại điểm cắt HbA1C >7,8 (%)tương ứng với độ nhạy 89,7% và độ đặc hiệu 39,1%. Diện tích dưới đường cong ROC của HbA1C 0,52%, với p>0,05
4. BÀN LUẬN
Nhiều nghiên cứu đã chứng minh rằng ĐTĐ type 2 có thể có khoảng 10 năm hay lâu hơn trước khi được chẩn đoán. Vì vậy ngay ở thời điểm mới phát hiện, bệnh nhân đã có thể có một hoặc nhiều biến chứng. Bình thường sau khi đi tiểu trong bàng quang không còn nước tiểu; bàng quang trở thành một khoang ảo. Ngược lại, nếu đi tiểu không hết, nước tiểu còn lại trong bàng quang, lúc đầu ở mức độ nhẹ rồi biến chất theo thời gian, gây nhiễm trùng ngược dòng lên thận, có thể gây viêm thận bể thận. Về đánh giá nước tiểu tồn đọng trong bàng quang sau khi đi tiểu, nếu tồn đọng dưới 50ml người ta nhận thấy không quan trọng; nhưng nếu tồn đọng trên 100ml là quan trọng và nếu tồn đọng trên 300ml là rất quan trọng vì đã ở ranh giới giữa tồn đọng đơn thuần và tồn đọng kèm căng giãn.
Rối loạn chức năng bàng quang bệnh ĐTĐ bao gồm nhiều triệu chứng khác nhau, từ bàng quang hoạt động quá mức đến bàng quang kém co bóp. Bàng quang tiểu đường được đặc trưng bởi tăng số lượng nước tiểu tồn dư, tăng thể tích bàng quang và đi kèm với giảm cảm giác bàng quang và dẫn đến tổn thương dây thần kinh cảm giác nội tạng ở thành bàng quang [2],[3],[4].
Qua nghiên cứu của chúng tôi cho thấy độ tuổi trung bình là 65,5±6,5 và tất cả bệnh nhân đều có chức năng thận bình thường. Số bệnh nhân không có triệu chứng lâm sàng về đường tiết niệu 66 trường hợp (53,2%).
Trong số có triệu chứng lâm sàng thì triệu chứng tiểu nhắt chiếm tỷ lệ 87,9% (51 trường hợp); bí tiểu và tiểu khó với các tỷ lệ lần lượt là 3,4% và 48,3%. Không ứ đọng bàng quang chiếm 38,7% (48 trường hợp) và có ứ đọng từ 50-<100 ml chiếm tỷ lệ 39,5%; ứ đọng từ 200-<300 ml chiếm tỷ lệ 12,9%, và ≥300 ml chiếm 2,4%. Chỉ số đường huyết từ 7,1- <10 (mmol/L) chiếm tỷ lệ 12,9%; chỉ số đường huyết từ 10 -<20 (mmol/L) chiếm tỷ lệ 51,6%; chỉ số đường huyết ≥30 (mmol/L) chiếm 18,5%; đường huyết trung bình 19,5 8,01 (mmol/L). HbA1C nằm khoảng 6,5- <10 (%) chiếm tỷ lệ 46,8%; HbA1C nằm khoảng 10- <15 (%) chiếm tỷ lệ 45,1%; HbA1C ≥15(%) chiếm 8,1%. Qua kết quả này chúng tôi nhận thấy, 76 bệnh nhân ĐTĐ type 2 có ứ động tồn lưu bàng quang và chủ yếu là từ 50 đến 100ml; có 46,8% bệnh nhân có triệu chứng về rối loạn nước tiểu, triệu chứng hay gặp nhất là triệu chứng tiểu nhắt 87,9%.
So với nghiên cứu của Nguyễn Thị Nhạn, nghiên cứu về bệnh lý bàng quang tự động ở bệnh nhân đái tháo đường có 53,38% bệnh nhân có ứ trệ bàng quang chủ yếu là 100ml; 45,45% bệnh nhân có bệnh lý thần kinh tự động nhưng không có triệu chứng và 15,38% bệnh nhân có triệu chứng lâm sàng.
So với nghiên cứu của chúng tôi thì tỷ lệ có khác biệt, tỷ lệ ứ đọng bàng quang và có triệu chứng của chúng tôi cao hơn, điều này có thể do độ tuổi và mẫu nghiên cứu khác nhau, cũng như vấn đề kiểm soát đường huyết ngày càng tốt hơn ở các bệnh nhân. Nghiên cứu của Đinh Công Mạnh về đánh giá lượng nước tiểu tồn dư trong bàng quang bằng siêu âm, cho thấy tỷ lệ bệnh nhân có tồn dư nước tiểu là 29,1%, kết quả nghiên cứu này thấp hơn của chúng tôi, điều này có thể do độ tuổi của 2 nghiên cứu khác nhau.Nghiên cứu của Gomez CS và CS có 40% có biểu hiện triệu chứng lâm sàng và 17% có biểu hiện bí tiểu. Nghiên cứu của Saeid Golbidi and Ismail Laher nếu tồn lưu ≥100 ml, thì đã biểu hiện bệnh lý thần kinh động và cho rằng các biểu hiện triệu chứng lâm sàng từ 25 đến 87%. Nghiên cứu của Xiao N và CS đã xác định vai trò sinh bệnh học của đa niệu và tăng đường huyết sẽ gây rối loạn chức năng bàng quang ở ĐTĐ [1],[2],[4],[5],[6].
Về liên quan giữa thời gian bị bệnh, nồng độ glucose và HbA1C huyết thanh với thể tích tồn lưu bàng quang với ở bệnh nhân đái tháo đường typ2 chúng tôi nhận thấy như sau: kết quả tại Biểu đồ 3.1 về chỉ số dự báo ngưỡng thời gian bị bệnh đái đường với ứ đọng thể tích tồn lưu bàng quang tại điểm cắt thời gian bị bệnh đái đường >10 (năm) tương ứng với độ nhạy 58,9% và độ đặc hiệu 41,7%. Diện tích dưới đường cong ROC của thời gian bị bệnh ĐTĐ 0,55%, với p >0,05. Như vậy chúng tôi không ghi nhận được có sự liên hệ một cách rõ ràng giữa thời gian bị bệnh với thể tich tồ lưu bàng quang.
So với nghiên cứu của Nguyễn thị Nhạn có sự khác biệt. Điều này có thể được giải thích có thể đái tháo đường type 2 diễn biến thầm lặng, có khi 5 năm 10 năm hay hơn nữa bệnh nhân mới biết mình bị ĐTĐ. Vì vậy thời gian vào viện của các bệnh nhân rất khác nhau và có thể cách kiểm soát đường huyết cũng khác nhau, có thể có những bệnh nhân mới phát hiện bệnh đã vào viện và ngược lại có những bệnh nhân vào viện thì đã có những biến chứng quá nặng. Cho nên thời gian bị bệnh không liên quan rõ ràng với thể tích tồn lưu bàng quang.
Chỉ số dự báo ngưỡng ứ đọng thể tích tồn lưu bàng quangvới triệu chứng tiểu nhắt tại điểm cắt thể tích tồn lưu bàng quang>50(ml) tương ứng với độ nhạy 90,3% và độ đặc hiệu 96,8%. Diện tích dưới đường cong ROC của thể tích tồn lưu bàng quang0,96% với p <0,05, tại Biều đồ 3.2. Kết quả cho thấy sự tồn lưu bàng quang từ 50 ml nước tiểu trở lên bệnh nhân sẽ có triệu chứng tiểu nhắt. Tuy nhiên điều này cũng phải luôn luôn hằng định, vì trong nghiên cứu tỷ lệ ứ đọng bàng quang là 61,3%, nhưng có biểu hiện triệu chứng lâm sàng là 46,8%
Kết quả tại Biểu đồ 3.3 cho thấy, chỉ số dự báo ngưỡng đường huyết với ứ đọng thể tích tồn lưu bàng quang tại điểm cắt đường huyết >14,7 (mmol/L) tương ứng với độ nhạy 94,7% và độ đặc hiệu 82,6%. Diện tích dưới đường cong ROC của đường huyết 0,93%, với p <0,05. Như vậy đường huyết rất có giá trị tiên lượng cho sự tồn lưu bàng quang. Như vậy tăng đường huyết gây ra đa niệu và đóng một vai trò sinh lý bệnh, gây phì đại bàng quang bù trừ và liên quan đến thay đổi thần kinh và cơ, dẫn đến rối loạn chức năng bàng quang.
Tại Biểu đồ 3.4 cho thấy, chỉ số dự báo ngưỡng HbA1C với ứ đọng thể tích tồn lưu bàng quang tại điểm cắt HbA1C >7,8(%) tương ứng với độ nhạy 89,7% và độ đặc hiệu 39,1%. Diện tích dưới đường cong ROC của HbA1C 0,52%, với p >0,05. Như vậy tỷ lệ HbA1C chúng tôi không thấy có sự tương quan rõ rệt với thể tích tồn lưu bàng quang (p>0,05).
Nghiên cứu của Kebapci N và CS [5], cho thấy rối loạn chức năng bàng quang xảy ra ở 74.07% nam và 59,26% ở phụ nữ bị ĐTĐ. Ở nam giới, tuổi, thời gian bị ĐTĐ và giá trị HbA1C dự đoán bị rối loạn chức năng bàng quang lần lượt là là > 64 năm, > 9 năm, > 7,9%. Trong khi ở phụ nữ là > 56 năm, > 8 năm, > 7%. Lượng nước tiểu tồn dư 100 ml dự đoán rối loạn chức năng bàng quang ở bệnh nhân để tìm hiểu bằng niệu động học. Rối loạn chức năng bàng quang xảy ra ít nhất là sau 8-9 năm được chẩn ĐTĐ typ2.
Qua nghiên cứu mối liên quan thể tích tồn lưu bàng quang qua chỉ số cắt với thời gian bị bệnh, triệu chứng lâm sàng, nồng độ glucose huyết và HbA1C, chúng tôi nhận thấy thể tích tồn lưu bàng quang có liện quan rất chặt chẽ với nồng độ glucose huyết.
Vì vậy để hạn chế các biến chứng của bệnh đái tháo đường nói chung và biến chứng về thận tiết niệu nói riêng, chúng ta cần phải kiểm soát được tốt glucose huyết thanh.
5. KẾT LUẬN
Qua nghiên 124 bệnh nhân ĐTĐ type 2 về các triệu chứng lâm sàng và thể tích tồn lưu bàng quang, chúng tôi đưa ra các kết luận như sau:
1. Đặc điểm lâm sàng, thể tích tồn lưu bàng quang, nồng độ glucose và
HbA1C huyết:
– Đường huyết trung bình 19,5± 6,5 mmol/l và HbA1C trung bình là 13,1±7,6%;
– Có ứ đọng bàng quang chiếm 61,3% (76 trường hợp), chủ yếu ứ đọng từ 50 đến 100ml chiếm tỷ lệ 39,5% (49 trường hợp).
– 58 trường hợp chiếm tỷ lệ 46,8% có triệu chứng lâm sàng, trong đó biểu hiện tiểu nhắt chiếm tỷ lệ 87,9% (51 trường hợp); tiểu khó và bí tiểu với các tỷ lệ lần lượt là 48,3 % và 3,4%.
2. Liên quan giữa đặc điểm lâm sàng, nồng độ glucose và HbA1C huyết thanh với thể tích tồn lưu bàng quang:
– Không có sự liên quan rõ giữa thời gian bị bệnh ĐTĐ vànồng độ HbA1C với ứ đọng thể tích tồn lưu bàng quang, với
p >0,05.
– Có sự liên quan giữa triệu chứng tiểu nhắt và đường huyếtvớiứ đọng thể tích tồn lưu bàng quang, với p <0,05.
TÓM TẮT
Đặt vấn đề: tổn thương bàng quang trong bệnh đái đường (ĐTĐ) là một biểu hiện bệnh lý của thần kinh tự động thường gặp. Mục đích nghiên cứu là tìm hiểu một số đặc điểm lâm sàng, thể tích tồn lưu bàng quang, cũng như mối liên quan giữa đặc điểm lâm sàng, nồng độ glucose và HbA1C huyết thanh với thể tích tồn lưu bàng quang ở bệnh nhân ĐTĐ typ2. Đối tượng và phương pháp nghiên cứu; gồm 124 bệnh nhân ĐTĐ tye2 không có tiền sử về bệnh lý thận và tiết niệu trước đó; nghiên cứu theo phương pháp mô tả cắt ngang. Kết quả nghiên cứu cho thấy: đường huyết trung bình 19,5± 6,5 mmol/l; HbA1C 13,1±7,6%; có ứ đọng bàng quang chiếm 61,3% (76 trường hợp) từ 50ml trở lên, chủ yếu ứ đọng từ 50 đến 100ml chiếm tỷ lệ 39,5% (49 trường hợp). 46,8% (58 trường hợp) có triệu chứng lâm sàng, trong đó biểu hiện tiểu nhắt chiếm tỷ lệ 87,9% (51 trường hợp); tiểu khó và bí tiểu với các tỷ lệ lần lượt là 48,3 % và 3,4%. Không có sự liên quan rõ giữa thời gian bị bệnh ĐTĐ và nồng độ HbA1C với ứ đọng thể tích tồn lưu bàng quang, với
p >0,05.Có sự liên quan giữa triệu chứng tiểu nhắt và đường huyết với ứ đọng thể tích tồn lưu bàng quang, với p <0,05. Kết luận đường huyết thanh có liên quan rất chặt chẽ với tổn thương bàng quang, vì vậy cần kiểm soát tốt đường huyết trong bệnh lý ĐTĐ.
Từ khóa: thể tích tồn lưu; bàng quang; đái tháo đường
TÀI LIỆU THAM KHẢO
- Đinh Công Mạnh 2014, “Đánh giá lượng nước tiểu tồn dư trong bàng quang bằng siêu âm ở bệnh nhân đái tháo đường type 2”, Luận văn thạc sĩ Y học, tr: 35-40.
- Nguyễn Thị Nhạn 2005,“Nghiên cứu bệnh lý thần kinh tự động bàng quang ở bệnh nhân đái tháo đường” Tạp chí Y học thực hành, tr: 806-809.
- Gomez CS, Kanagarajah P, Gousse AE 2011,“Bladder dysfunction in patients with diabetes”,Urol Rep 12 pp: 419–426.
- Goode PS, Locher JL, Bryant RL, et al 2000,“Measurement of postvoid residual urine with portable transabdominal bladder ultrasound scanner and urethral catheterization”, Int Urogynecol J Pelvic Floor Dysfunct 11 pp:296-300
- Kebapci N, Yenilmez A, Efe B, Entok E, Demirustu C 2007, “Bladder dysfunction in type 2 diabetic patients”, Neurourol Urodyn 26 pp: 814–819
- Saeid Golbidi and Ismail Laher 2010, “Bladder dysfunction in diabetes mellitus”, Article 136, pp: 1-4.
- Xiao N, Wang Z, Huang Y, Daneshgari F, Liu G 2013,“Roles of polyuria and hyperglycemia in bladder dysfunction in diabetes”, J Urol 189, pp: 1130–1136.
- Wein A. J., Van Arsdalen K., Levin R. M. (1992). “Pharmacologic therapy,” in Clinical Neuro-Urology, eds Krane R. J., Siroky M. B., editors. (Boston: Little Brown and Company; ), 523–557
- Yenilmez A., Ozçifçi M., Aydin Y., Turgut M., Uzuner K., Erkul A. (2006). Protective effect of high-dose thiamine (B1) on rat detrusor contractility in streptozotocin-induced diabetes mellitus. Acta Diabetol. 43, 103–10810.1007/s00592-006-0223-5 [PubMed] [Cross Ref]
- Yoshimura N., Chancellor M. B., Andersson K. E., Christ G. J. (2005). Recent advances in understanding the biology of diabetes-associated bladder complications and novel therapy. BJU Int. 95, 733–73810.1111/j.1464-410X.2005.05392.x [PubMed] [Cross Ref]
- Zenser T. V., Thomasson D. L., Davis B. B. (1988). Characteristics of bradykinin and TPA increases in the PGE2 levels of human urothelial cells. Carcinogenesis 9, 1173–117710.1093/carcin/9.7.1173 [PubMed] [Cross Ref]
- Ziegler D. (2001). Diagnosis and treatment of diabetic autonomic neuropathy. Curr. Diab. Rep. 1, 216–227 [PubMed]
- Zincke H., Campbell J. T., Palumbo P. J., Furlow W. L. (1974). Neurogenic vesical dysfunction in diabetes mellitus: another look at vesical neck resection. J. Urol. 111, 488–490 [PubMed]
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

