TÌNH HÌNH SỬ DỤNG INSULIN Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG
TÍP 2 ĐIỀU TRỊ NỘI TRÚ TẠI BỆNH VIÊN TRUNG ƯƠNG HUẾ
TS.BS Lê Văn Chi*, Bs Nguyễn Thị Hồng Lợi* *Trường Đại học Y Dược Huế
ABSTRACT:
A study on insulin using in type 2 diabetic in-patiens at Hue central hospital
Background: Diabetes mellitus (DM) is the most popular endocrinal and metabolism disorder disease, in which type 2 diabetes accounts for approximately 87-91%. According to the current recommendations, a lot of medications and various combinations are available in the treatment of hyperglycemia in T2DM (type 2 diabetic) patients, in which insulin remains an important and potential agent. Unfrotunately, the proportion of patients achieving blood glucose control remains low.
Objectives:
1) To determine the frequency and type of insulin regimens used at Hue Central Hospital.
2) To evaluate the insulin dose, its hypoglycemic effect and adverse effects.
Subjects and methods: A total of 115 T2DM in-patients at Hue Central hospital on insulin therapy were enrolled in the prospective study from April 2015 to February 2016.
Results:
– 6 different insulin regimenswas indicated: 1 basal insulin (1.7%), 2 premixedinsulins (57.4%), 2 bolus+ 1 basal insulin (1.7%), intensive insulin regimen: 3 bolus+ 1 basal insulin (17.4%), 1 basal insulin + oral medications (6.1%), 2 premixed insulins + oral medications (15.7%).Insulin monotherapy accounted for 78.2 %, insulin + oral medications: 21.8%.
– Average total daily insulin dose: 30.9 ± 16.9 UI/24 hours.
– Among 25 patients using combination regimen of insulin and oral medications,the most frequent oral drugs were metformin (84%) and gliclazide.
– 53.9% patients achievedglycemic control at hospital discharge, there are no difference in the percentage of glycemic control between insulin monotherapy group versus insulin plus oral medications group.
– Glycemic control was varied considerably among six regimens. The proportion of good glycemic control was 100% with 1 basal insulin or 1 basal insulin plus oral drugs regimen, 56.1% with premixed insulin, 50% with 2 bolus plus 1 basal insulin, 45% with intensive insulin regimen, and 33.3% with 2 premixedplus oral medications.
– Adverese effects of various insulin regimens:
38.4% patients suffered from one or more hypoglycemia event(s)while using insulin regimen, mostly mild hypoglycemia, in which 13% occuring in the hospital, and 88.6% at home.
6,1% patients experienced with weight gain, 2.6% patients had hyperlipotrophy at insulin injection sites.
None of these patients had arlegy, hypolipotrophy, infection at insulin injection sites.
Conclusion: The insulin regimens in clinical setting are varied, a largeproportion of patients fail to achieveglycemic control;on the other hand, the frequency of hypoglycaemia is high.As a result, strict titration of insulin dose, choosing appropriate regimens are needed to minimize the hypoglycemia events and to achieve glycemic targets more efficiently.
Chịu trách nhiệm chính: Lê Văn Chi
Ngày nhận bài: 14.11.2016
Ngày phản biện khoa học: 27.11.2016
Ngày duyệt bài: 1.12.2016
1. ĐẶT VẤN ĐỀ:
Đái tháo đường là một trong bốn bệnh không lây nhiễm dẫn đến tử vong nhiều nhất trên thế giới [19], trong đó đái tháo đường típ 2 chiếm khoảng 87-91% [9]. Theo Tổ chức y tế thế giới (WHO),năm 2000, số người mắc đái tháo đường trên toàn thế giới là 171 triệu người và dự đoán đến năm 2035, con số này sẽ là 366 triệu[18]. Tại việt nam, năm 2015, IDF thống kê có khoảng 3,5 triệu người mắc bệnh, chiếm 5,6% dân số [10]. Có thể thấy, tỷ lệ đái tháo đường ngày càng tăng và là một thách thức lớn đối với tất cả các nước trên toàn thế giới trong đó có Việt Nam.
Nhiều nghiên cứu cho thấy kiểm soát đường máu chặt chẽ làm giảm nguy cơ và mức độ nặng của biến chứng ĐTĐ [12], [16]. Trong điều trị ĐTĐ, bệnh cạnh các biện pháp không dùng thuốc như điều chỉnh chế độ ăn và hoạt động thể lực, đa số bệnh nhân đều cần sử đụng thuốc điều trị ĐTĐ trong đó có insulin.Theo các khuyến cáo gần đây, insulin được chỉ định sớm, là một thuốc được chọn lựa sau khi đơn trị thất bại [5]. Là thuốc điều trị đái tháo đường phát hiện sớm nhất và hiểu biết đầy đủ nhất, nhưng việc sử dụng insulin trên thực tế vẫn gặp phải nhiều rào cản từ phía bệnh nhân lẫn thầy thuốc, lo lắng về tác dụng phụ của insulin như hạ đường máu, tăng cân. Mặc dù sử dụng insulin đóng vai trò quan trọng trong điều trị ĐTĐ, nhưng những nghiên cứu về hiệu quả kiểm soát đường máu cũng như tác dụng phụ của insulin vẫn còn hạn chế.
Xuất phát từ thực tiễn này chúng tôi thực hiện đề tài: “Khảo sát tình hình sử dụng insulin ở bệnh nhân đái tháo đường típ 2 điều trị nội trú tại bệnh viện Trung Ương Huế” với hai mục tiêu:
1) Xác định tỉ lệ và các phác đồ insulin được sử dụng tại bệnh viện trung ương Huế.
2) Đánh giá liều lượng insulin và hiệu qủa kiểm soát glucose máu, tác dụng phụ của insulin.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu: 115 bệnh nhân ĐTĐ típ 2 đang điều trị tại Bệnh viện Trung ương Huế được chẩn đoán ĐTĐ típ 2, đang điều trị với insulin, không có thai, không bị các bệnh nội tiết khác như: cường giáp, Cushing, to đầu chi…và đồng ý tham gia nghiên cứu
2.2. Phương pháp nghiên cứu: Tiến hành từ tháng 4/2015 đến tháng 2/2016 tại khoa Khoa Nôi- Nội tiết-Thần kinh- Hô hấpvà Khoa Nội tổng hợp –Lão khoaphòng Lưu trữ hồ sơ BVTW Huế, bằng phương pháp mô tả cắt ngang kết hợp tiến cứu.
2.2.1. Chẩn đoán đái tháo đường: theo tiêu chuẩn ADA 2015.
2.2.2. Đái tháo đường típ 2: Thay đổi từ đề kháng insulin chiếm ưu thế với thiếu insulin tương đối đến khiếm khuyết tiết insulin chiếm ưu thế kèm đề kháng insulin có hay không.
2.2.3. Các nội dung nghiên cứu
2.2.3.1.Thông tin chung:Họ tên, tuổi, giới, chỉ số BMI, thời gian mắc bệnh, phác đồ điều trị ở nhà.
2.2.3.2.Phác đồ điều trị tại bệnh viện
Điều trị được chia thành 2 nhóm chính: Insulin đơn trị liệu và insulin phối hợp thuốc uống.
Loại insulin được sử dụng bao gồm chất tương tự insulin (loại tác dụng nhanh, tác dụng kéo dài, hỗn hợp) và insulin người (loại tác dụng ngắn, tác dụng trung gian, hỗn hợp).
Liều insulin trung bình (UI /24 giờ) được chia theo các mức: < 20; 20-40; ≥ 40 UI/24 giờ.
2.2.3.3. Tác dụng phụ liên quan đến điều trị insulin
Dựa trên lời khai của bệnh nhân kết hợp với quan sát, thăm khám, ghi nhận các tác dụng phụ bao gồm: hạ glucose máu, tăng cân, loạn dưỡng mỡ tại chỗ tiêm ( phì đại hoặc teo mô mỡ), dị ứng với insulin , nhiễm trùng tại chỗ tiêm.
Về tác dụng phụ hạ glucose máu đánh giá ở 2 địa điểm xảy ra tại nhà ( đối với những bệnh nhân đã dùng insulin ) và tại bệnh viện, dựa trên lời khai của bệnh nhân,ghi nhận trong bệnh án, các xét nghiệm glucose máu, để đánh giá chúng tôi chia làm 2 mức độ:
- Hạ đường máu nặng: là trường hợp cần sự trợ giúp của người khác để cung cấp carbohydrate, hoặc thực hiện các biện pháp hồi sức khác
- Hạ đường máu nhẹ: những trường hợp hạ đường máu bệnh nhân không cần sự trợ giúp của người khác.
2.2.3.4. Đánh giá hiệu quả kiểm soát glucose máu:
Bảng 2.1. Mục tiêu kiểm soát glucose máu theo hướng dẫnADA năm 2015

Trong điều kiện nghiên cứu, chúng tôi chỉ sử dụng 2 giá trị HbA1c và glucose máu mao mạch trước ăn để đánh giá kiểm soát đường máu
3. KẾT QUẢ NGHIÊN CỨU VÀ BÀN LUẬN
3.1. Đặc điểm chung:
Bảng 3.1. Đặc điểm chung
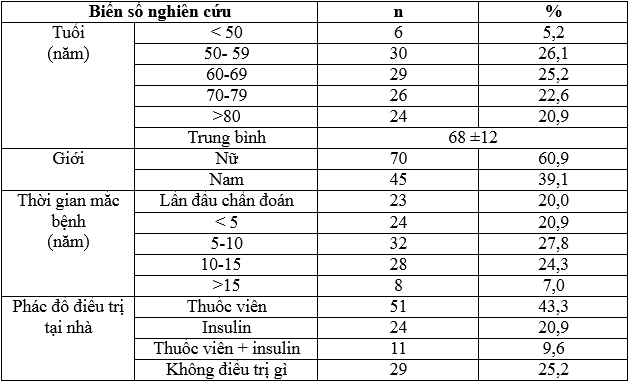
Trong tổng số 115 bệnh nhân tham gia nghiên cứu, có 70 nữ và 45 nam, tỉ lệ nữ/nam = 1,55. Độ tuổi trung bình là 68 ±12 tuổi, thấp nhất ở nhóm <50 tuổi (5,2%). Có đến 20% bệnh nhân dung insulin trong lần đầu chẩn đoán, tỷ lệ mắc bệnh từ 5-10 năm chiếm tỷ lệ cao nhất. Phác đồ điều trị tại nhà phổ biến nhất là thuốc viên, chiếm tỷ lệ 43,3%.Có 35 bệnh nhân đã được điều trị insulin từ trước khi nhập viện, chiếm 40,5%, có đến 25,2% bệnh nhân trước đó không điều trị gì.
3.2. Kết quả glucose máu và HbA1C
Bảng 3.2. Kết quả glucose máu và HbA1c
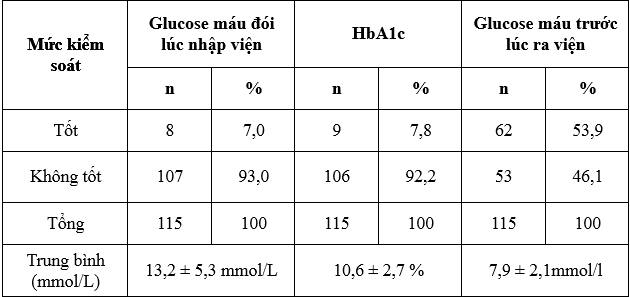
Lợi ích của kiểm soát glucose máu chặt chẽ đã được chứng minh nhiều nghiên cứu, như nghiên cứu DCCT/EDIC ở bệnh nhân ĐTĐ típ 1 [12], nghiên cứu UKPDS ở bệnh nhân ĐTĐ típ 2[16]. Dù vậy, trên thực tế kết quả đạt được lại rất khiêm tốn.
Qua nghiên cứu 115 bệnh nhân ĐTĐ điều trị nội trú, chúng tôi ghi nhận ở thời điểm nhập viện, nồng độ trung bình glucose máu đói là 13,2 ± 5,3 mmol/l và chỉ số HbA1c là 10,6 ± 2,7, có 92,2% bệnh nhân kiểm soát không tốt HbA1c và 93% kiểm soát không tốt glucose máu đói theo hướng dẫn ADA năm 2015.
Trong nghiên cứu của Nguyễn Văn Bằng và cộng sự tại Huế, glucose máu lúc đói trung bình, HbA1c lần lượt là 13,33 ± 1,21mmol/l, 10,44 ± 3,14% và có 84,4% kiểm soát glucose máu không tốt [2]. Theo L Ji nghiên cứu 2819 bệnh nhân ĐTĐ típ 2 chỉ có 75,9% bệnh nhân đạt kiểm soát glucose máu và HbA1c trung bình là 8,5 ± 1,9 % [6].
Như vậy nghiên cứu của chúng tôi, tỉ lệ không kiểm soát được glucose máu và giá trị trung bình HbA1c đều cao hơn so với một số nghiên cứu trong nước và nước ngoài. Sự khác nhau này chủ yếu do khác nhau về cách chọn mẫu, đối tượng nghiên cứu của chúng tôi là bệnh nhân ĐTĐ típ 2 được chỉ định insulin trong điều trị nội trú, ngoài ra còn do sự khác nhau về đặc điểm khu vực sống, các yếu tố xã hội.
Tỷ lệ bệnh nhân đạt được kiểm soát glucose máu trước khi ra viện là 53,9%, với mức glucose máu trung bình là 7,9 ± 2,1 mmol/l, cần thiết lựa chọn phác đồ insulin phù hợp với từng bệnh nhân, tích cực điều chỉnh liều insulin, đánh giá các yếu tố ảnh hưởng đến điều trị để có thể đạt mức glucose máu kiểm soát tốt hơn.
3.3. Các phác đồ insulin và hiệu quả kiểm soát glucose
Bảng 3.3. Hiệu quả kiểm soát glucose của phác đồ insulin đơn trị và
insulin phối hợp thuốc uống
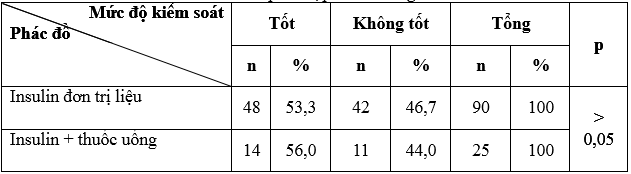
Trong nghiên cứu của chúng tôi, có tất cả 6 phác đồ insulin được sử dụng, trong đó insulin đơn trị chiếm 78,2%, 21,8% sử dụng phối hợp giữa insulin và thuốc uống, không có sựkhác biệt về mức độ kiểm soát glucose máu giữa 2 phác đồ
Bảng 3.4. Hiệu quả sử dụng glucose theo các phác đồ
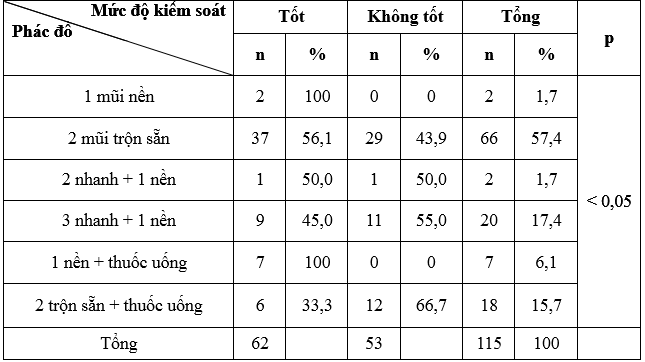
Trong 6 cách dùng insulin thì 2 mũi trộn sẵn chiếm tỷ lệ cao nhất với 57,4 %, thấp nhất là phác đồ 1 mũi nền và 2 nhanh 1 nền (1,7%). Các nghiên cứu của Nguyễn Trung Anh [1] và L Ji [6] cũng cho kết quả tương tự với cách dùng nhiều nhất là 2 mũi trộn sẵn với tỷ lệ lần lượt là 48,9% và 53,4%. Phác đồ insulin 2 mũi trộn sẵn là phác đồ được sử dụng nhiều trong kiểm soát glucose máu ở bệnh nhân ĐTĐ típ 2 do tính thuận tiện của nó.
Với tiến triển tự nhiên bệnh do sự giảm chức năng tế bào β, nhiều bệnh nhân ĐTĐ típ 2 cuối cùng đều cần dùng đến insulin [5], phác đồ đầu tiên được chọn lựa thường là insulin nền. Tuy vậy với nhiều bệnh nhân ở giai đoạn tiến triển, hoặc kiểm soát glucose máu kém thì insulin nền thường thất bại và khi đó cần đến phác đồ insulin nhiều mũi. Theo nghiên cứu Treat to Target, có khoảng 40% bệnh nhân thất bại với insulin nền dù đã dùng đến liều tối đa [13].
Có nhiều nghiên cứu chỉ ra có sự giảm đáng kể HbA1c ở phác đồ insulin nền – phóng so với phác đồ 2 mũi trộn sẵn như nghiên cứu Rosenstock và cộng sự (HbA1c giảm 2,09% ở nhóm dùng phác đồ insulin nền – phóng so với 1,87% ở nhóm dùng 2 mũi trộn sẵn) [14], nghiên cứu Fritsche và cộng sự (HbA1c giảm 1,31% ở nhóm nền – phóng so với 0,80% ở nhóm dùng 2 mũi trộn sẵn) [7], Tuy vậy cũng có nghiên cứu như của Sang Man Jn và cộng sự, cho thấy hiệu quả và an toàn của 2 phác đồ 2 mũi trộn sẵn và nền – phóng là tương tự nhau [20].
Trong nghiên cứu của chúng tôi, nhận thấy không có sự khác biệt giữa các phác đồ 3 nhanh 1 nền, 2 nhanh 1 nền và 2 mũi trộn sẵn với tỷ lệ glucose đạt mức kiểm soát lần lượt là 45%, 50%, 56,1%. Tuy chỉ có 8 bệnh nhân được dùng 1 mũi insulin nền (có hoặc không có phối hợp thuốc uống), nhưng tất cả bệnh nhân nhóm này đều đạt được glucose trước lúc ra viện ở mức kiểm soát tốt. Điều này chưa thể khẳng định rằng insulin nền có hiệu quả kiểm soát lucose máu tốt hơn các phác đồ khác, do 1 mũi insulin nền thường được chỉ định ở bệnh nhân glucose máu và A1c không quá cao, nên hiệu quả đạt được cao hơn, trong khi liệu pháp insulin tăng cường thường được chỉ định cho những bệnh nhân có glucose máu kiểm soát kém, cần thời gian để chình liều phù hợp, thời gian nằm viện dài ngày nên bênh nhân thường mong muốn ra viện sớm và chỉnh liều khi điều trị ngoại trú.
3.4.Liều insulin trong 24 giờ
Bảng 3.5.Liều insulin trong 24 giờ
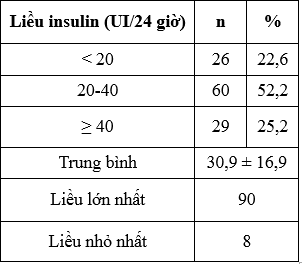
Theo sinh lý, sự tiết insulin của người bình thường là 0,7 – 0,8 UI/kg/24h, trong đó, lượng insulin nền khoảng 0,3 – 0,5 UI/kg/24h và insulin được tiết ra theo ăn uống vào khoảng 0,3 UI/kg/24h. Như vậy, một người Việt Nam bình thường có trọng lượng khoảng 50kg thì nhu cầu insulin vào khoảng 35 – 40 UI/ngày. Theo nghiên cứu của chúng tôi, liều insulin được dùng nhiều nhất là 20 – 40 UI/24 giờ chiếm 52,2%, liều insulin trung bình là 30,9 ± 16,9 UI/24 giờ.
Theo nghiên cứu của Võ Văn Hiêm, liều insulin trung là 25,59 UI/ngày và có 66,67% số bệnh nhân trong nhóm có dùng insulin dùng liều 10 – 40 UI/ngày [4]. Như vậy nghiên cứu của chúng tôi có điểm tương đồng với các nghiên cứu trên, đa số bệnh nhân dùng insulin liều trung bình.
3.5. Các loại insulin được sử dụng
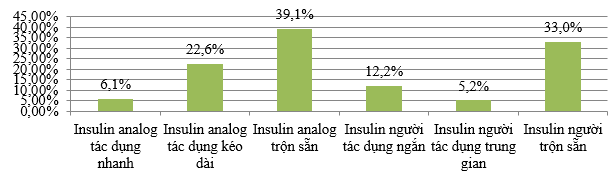
Biểu đồ 3.1.Các loại insulin được sử dụng
Loại insulin sử dụng nhiều nhất là 2 loại insulin trộn sẵn trong đó chất tương tự insulin trộn sẵn gặp ở 39,1% bệnh nhân và insulin người trộn sẵn 33,0%. Kết quả này có điểm tương đống với nghiên cứu của Nguyễn Trung Anh, insulin trộn sẵn được sử dụng nhiều nhất với 67,6% [1].
Khi so sánh về mức độ kiểm soát glucose máu giữa chất tương tự insulin và insulin người, nghiên cứu của S. R. Singh và cộng sự cho thấy hiệu quả tương đương nhau [15]. Trong khi nghiên cứu A1chieve, chất tương tự insulin mang lại hiệu quả cao hơn. ADA cũng khuyến cáo nên sử dụng chất tương tự insulin để giảm tác dụng phụ hạ glucose máu [5].
3.6.Các loại thuốc uống được sử dụng phối hợp
Bảng 3.6.Các loại thuốc uống được sử dụng phối hợp
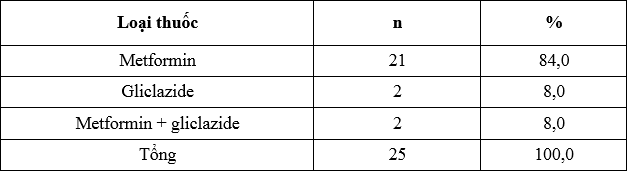
Các thuốc hạ glucose máu đường uống được sử dụng trong nghiên cứu của chúng tôi gồm 2 loại là Metformin và Gliclazide. Có 3 phác đồ phối hợp thuốc,trong đó Insulin +Metformin là phác đồ phối hợp thuốc được dùng nhiều nhất (chiếm 84,0 % trong số những phác đồ có phối hợp thuốc). Nghiên cứu của Lê Văn Chi có tất cả 11 phác đồ phối hợp thuốc uống với 4 loại thuốc được sử dụng là sulfonylurease, metformin, TZD và ức chế α-glucosidase [3]. Như vậy nghiên cứu của chúng tôi có số loại thuốc và số phác đồ ít đa dạng hơn, do đối tượng của chúng tôi là bệnh nhân ĐTĐ típ 2 với insulin trị liệu là chính.
3.7. Tác dụng phụ của insulin
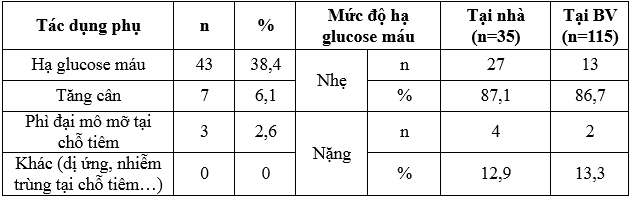
Bảng 3.7. Các tác dụng phụ của insulin
Một trong những rào cản lớn nhất khi cân nhắc chỉ định insulin cả về phía thầy thuốc lẫn bệnh nhân là tác dụng phụ của insulin, mà chủ yếu là hạ glucose máu và tăng cân.
Trong nghiên cứu của chúng tôi, hạ đường máu là tác dụng phụ ghi nhận nhiều nhất (37,4%). Trong nhóm 35 bệnh nhân đã điều trị insulin tại nhà, có đến 31 bệnh nhân bị ít nhất 1 lần hạ glucose máu (88,6%), trong đó đa số là hạ glucose máu mức độ nhẹ (87,1%). Nghiên cứu của Nguyễn Trung Anh, trong số những bệnh nhân sử dụng insulin ngoại trú có 64,7% bệnh nhân bị hạ glucose máu, trong đó 93,3% mức độ nhẹ [1]. Theo nghiên cứu của Murata và cộng sự trên 344 bệnh nhân ĐTĐ típ 2 điều trị insulin, có 51,2% bệnh nhân ghi nhận có ít nhất 1 con hạ glucose máu trong vòng 12 tháng, trong đó 3,4% bệnh nhân có cơn hạ đường máu nặng [11]. Điều này cho thấy tỷ lệ hạ glucose máu vẫn còn khá cao, sự khác nhau giữa các nghiên cứu trên có thể do sự khác biệt về cỡ mẫu, tỉ lệ chúng tôi cao hơn một phần do chúng tôi ghi nhận hạ glucose máu tính từ thời điểm bệnh nhân bắt đầu dùng insulin cho đến nay.
Có 15 trường hợp xảy ra hạ glucose máu trong quá trình nằm viện, chiếm 13,0 % bệnh nhân, trong đó có 2 trường hợp nặng. Những bệnh nhân dùng inuslin ở nhà trong thời gian dài, khả năng gặp hạ glucose máu cao hơn so với thời gian ngắn trong lúc nằm viện. Mặt khác, tại bệnh viện, yêu cầu bệnh nhân phải chuẩn bị thức ăn rồi mới tiêm insulin, bệnh nhân thường ít vận động hơn nên khả năng hạ glucose máu ít gặp hơn.
Tăng cân là tác dụng phụ thường gặp khi điều trị insulin tích cực, theo UKPDS, bệnh nhân ĐTĐ típ 2 điều trị insulin tăng trung bình 4 kg trong thời gian nghiên cứu [17]. Trong nghiên cứu chúng tôi, dù điều trị với insulin nhưng đa số bệnh nhân không kiểm soát được glucose máu, nên cân nặng có xu hướng giảm, đa số bệnh nhân chỉ mới dùng insulin khi nhập viện trong thời gian ngắn chưa thấy tăng cân rõ, hoặc do liều insulin chưa đủ, ngoài ra còn do ảnh hưởng của chế độ ăn uống, nhiều bệnh nhân cho rằng mắc ĐTĐ thì phải ăn uống kiêng khem quá mức, nhiều bệnh nhân không chú trọng đến cân nặng của mình nên tỷ lệ bệnh nhân ghi nhận có tăng cân do điều trị insulin tương đối thấp (6,1%).
Một tác dụng phụ khác gặp trong 2,6% bệnh nhân là phì đại mô mỡ tại chỗ tiêm. Kết qua này khá tương đồng với nghiên cứu của Hauner, có 3,6% bệnh nhân ĐTĐ típ 2 phì đại mô mỡ tại chỗ khi điều trị với insulin [8].
Các tác dụng phụ khác như phù do insulin, teo mô mỡ, dị ứng…chúng tôi chưa ghi nhận.
4. KẾT LUẬN
Qua nghiên cứu 115 bệnh nhân ĐTĐ típ 2 điều trị nội trú tại bệnh viện Trung Ương Huế từ tháng 4/2015 đến tháng 2/2016, chúng tôi rút ra một số kết luận sau:
- Tỷ lệ và các phác đồ insulin được sử dụng tại bệnh viện Trung ương Huế
– Có 6 phác đồ insulin sử dụng trong điều trị, bao gồm: 1 mũi nền (1,7%), 2 mũi trộn sẵn (57,4%), 2 nhanh + 1 nền (1,7%), 3 nhanh + 1 nền (17,4%), 1 nền + thuốc uống (6,1%), 2 mũi trộn sẵn + thuốc uống (15,7%), trong đó insulin đơn trị liệu chiếm 78,2 %, insulin + thuốc uống chiếm 21,8%.
– Các thuốc dùng phối hợp bao gồm 2 loại: metformin và gliclazide, trong đó metformin chiếm 84%.
- Đánh giá liều insulin, hiệu quả kiểm soát glucose máu và tác dụng phụ của insulin
– Tỷ lệ bệnh nhân đạt glucose máu kiểm soát khi ra viện là 53,9%, không có sự khác biệt khi so sánh mức độ kiểm soát glucose máu giữa insulin đơn trị so với insulin kết hợp thuốc uống.
– Trong 6 phác đồ, mức độ kiểm soát glucose máu theo từng phác đồ rất thay đổi, sự khác biệt có ý nghĩa thống kê ( p < 0,05). Phác đồ 1 mũi nền và một mũi nền + thuốc uống có tỉ lệ kiểm soát cao nhất (100%) trong khi phác đồ 3 nhanh 1 nền chỉ có 45% đạt được kiểm soát glucose máu lúc ra viện. Các phác đồ còn lại có tỷ lệ đạt kiểm soát glucose máu lần lượt là: 2 mũi trộn sẵn (56,1%), 2 nhanh + 1 nền (50%), 2 trộn + thuốc uống (33,3%).
– Liều insulin được dùng nhiều nhất là 20 – 40 UI/24 giờ chiếm 52,2%, liều insulin trung bình là 30,9 ± 16,9 UI/24 giờ
– Tác dụng phụ của insulin:
Hạ glucose máu gặp trong 38,4% bệnh nhân, trong đó, những bệnh nhân điều trị insulin tai nhà có 88,6% bị hạ glucose máu, chủ yếu mức độ nhẹ. Có 13,0% bệnh nhân ghi nhận bị hạ glucose máu trong quá trình nằm viện.
Tác dụng phụ tăng cân ghi nhận được ở 6,1% bệnh nhân, 2,6% bệnh nhân có phì đại mô mỡ tại chỗ tiêm.
Không ghi nhận trường hợp nào dị ứng, teo mô mỡ, nhiễm trùng tại chỗ tiêm.
TÓM TẮT
Đặt vấn đề: Đái tháo đường (ĐTĐ) là bệnh lý nội tiết và rối loạn chuyển hóa phổ biến nhất, trong đó đái tháo đường típ 2 chiếm khoảng 87-91% [9].Cùng với sự phát triển của y dược học,ngày càng có nhiều loại thuốc được đưa vào trong điều trị ĐTĐtrong đó, insulin đóng vai trò quan trọng,dù vậy,tỷ lệ bệnh nhân đạt kiểm soát glucose máu vẫn còn khiêm tốn. Xuất phát từ những lý do trên, chúng tôi tiến hành nghiên cứu đề tài:” Khảo sát tình hình sử dụng insulin ở bệnh nhân đái tháo đường típ 2 điều trị nội trú tại bệnh viện trung ương Huế” với hai mục tiêu:
1) Xác định tỉ lệ và các phác đồ insulin được sử dụng tại bệnh viện trung ương Huế.2) Đánh giá liều lượng insulin và hiệu qủa kiểm soát glucose máu, tác dụng phụ của insulin.
Đối tượng và phương pháp nghiên cứu: 115 bệnh nhân được chẩn đoán đái tháo đường típ 2 đang điều trị insulin nội trú tại BVTW Huế.Phương pháp nghiên cứu: mô tả cắt ngang kết hợp tiến cứu.
Kết quả: – Có 6 phác đồ insulin sử dụng trong điều trị, bao gồm: 1 mũi nền (1,7%), 2 mũi trộn sẵn (57,4%), 2 nhanh + 1 nền (1,7%), 3 nhanh + 1 nền (17,4%), 1 nền + thuốc uống (6,1%), 2 mũi trộn sẵn + thuốc uống (15,7%), trong đó insulin đơn trị liệu chiếm 78,2 %, insulin + thuốc uống chiếm 21,8%.- Liều insulin được dùng nhiều nhất là 20 – 40 UI/24 giờ chiếm 52,2%, liều insulin trung bình là 30,9 ± 16,9 UI/24 giờ
– Các thuốc dùng phối hợp bao gồm 2 loại: metformin và gliclazid, trong đó metformin chiếm 84%.- Tỷ lệ bệnh nhân đạt glucose máu kiểm soát khi ra viện là 53,9%, không có sự khác biệt khi so sánh mức độ kiểm soát glucose máu giữa insulin đơn trị so với insulin kết hợp thuốc uống. Trong 6 phác đồ cụ thể, mức độ kiểm soát glucose máu theo từng phác đồ rất thay đổi, sự khác biệt có ý nghĩa thống kê (p < 0,05). Tỷ lệ đạt kiểm soát glucose máu của cácphác đồ lần lượt là: 1 mũi nền và một mũi nền + thuốc uống (100%), 3 nhanh 1 nền (45%),2 mũi trộn sẵn (56,1%), 2 nhanh + 1 nền (50%), 2 trộn + thuốc uống (33,3%).
– Tác dụng phụ của insulin: Hạ glucose máu gặp trong 38,4% bệnh nhân, trong đó, những bệnh nhân điều trị insulin tai nhà có 88,6% bị hạ glucose máu, chủ yếu mức độ nhẹ. Có 13,0% bệnh nhân ghi nhận bị hạ glucose máu trong quá trình nằm viện.Tác dụng phụ tăng cân ghi nhận được ở 6,1% bệnh nhân, 2,6% bệnh nhân có phì đại mô mỡ tại chỗ tiêm.Không ghi nhận trường hợp nào dị ứng, teo mô mỡ, nhiễm trùng tại chỗ tiêm.
Kết luận: Các phác đồ insulin sử dụng trên lâm sàng rất đa dạng, tuy vậy, hiệu quả kiểm soát glucose máu vẫn chưa cao, và tỷ lệ biến chứng hạ glucose máu cao. Cần tích cực chỉnh liều, lựa chọn phác đồ phù hợp, ưu tiên sử dụng chất tương tự insulin để hạn chế tác dụng phụ.
TÀI LIỆU THAM KHẢO
- Nguyễn Trung Anh và cộng sự (2015), ” Đặc điểm điều trị insulin ở bệnh nhân Đái tháo đường typ 2 cao tuổi điều trị ngoại trú“, Tạp chí y dược học quân sự, 4
- Nguyễn Văn Bằng (2014), Nghiên cứu tình trạng kiểm soát glucose máu và lý do vào viện của bệnh nhân đái tháo đường nhập viện tại khoa Nội Nội tiết – Hô hấp – Thần kinh, Bệnh viện Trung ương Huế, Luận văn tốt nghiệp bác sĩ đa khoa, Trường Đại học Y Dược Huế, Huế
- Lê Văn Chi, Trần Quang Trung, Tình hình sử dụng thuốc hạ glucose máu ở bệnh nhân đái tháo đường type 2http://bomonnoiydhue.edu.vn/?cat_id=138&id=332.
- Võ Văn Hiêm (2015), Tình hình sử dụng thuốc điều trị ĐTĐ típ 2 tại khoa Nội Tổng hợp bệnh viện ĐKKV Hồng Ngự năm 2014. http://benhviendkkvhongngu.vn/LinkClick.aspx?fileticket=pDA1JfexU3k%3D&tabid=309&mid=980
- American Diabetes Association (2015), “Standards of Medical Care in Diabetes“, Diabetes Care,38 Suppl 1, pp. S1-96.
- Chen R., et al. (2015), “Glycemic control rate of T2DM outpatients in China: a multi-center survey“, Med Sci Monit. 21, pp. 1440-6.
- Fritsche A.,Larbig M., Owens D., Häring H.U.; GINGER study group. (2010), “Comparison between a basal-bolus and a premixed insulin regimen in individuals with type 2 diabetes-results of the GINGER study“, Diabetes, Obesity and Metabolism, 12.
- Hauner H., Stockamp B., Haastert B., (1996), “Prevalence of lipohypertrophy in insulin-treated diabetic patients and predisposing factors“, Experimental and Clinical Endocrinology & Diabetes, 104(2), pp. 106-110
- International Diabetes Federation (2015), IDF Diabetes Atlas 7th edition.
- International Diabetes Federation (2015), Diabetes in Vietnam – 2015, http://www.idf.org/membership/wp/vietnam
- Murata G.H., Duckworth W.C., Shah J.H., Wendel C.S., Mohler M.J., Hoffman R.M., (2005), “Hypoglycemia in stable, insulin-treated veterans with type 2 diabetes: a prospective study of 1662 episodes“, Journal of Diabetes and its complications,19(1), pp. 10-17.
- Nathan D. M., Dcct Edic Research Group (2014), “The diabetes control and complications trial/epidemiology of diabetes interventions and complications study at 30 years: overview“, Diabetes Care, 37(1), pp. 9-16.
- Riddle M. C. et al. (2014), “Randomized, 1-year comparison of three ways to initiate and advance insulin for type 2 diabetes: twice-daily premixed insulin versus basal insulin with either basal-plus one prandial insulin or basal-bolus up to three prandial injections“, Diabetes Obes Metab, 16(5), pp. 396-402
- Rosenstock J., Riddle M.C., Gerich J.; Insulin Glargine 4002 Study Investigators, (2003), “The Treat-to-Target Trial Randomized addition of glargine or human NPH insulin to oral therapy of type 2 diabetic patients“, Diabetes Care. 26(11), pp, 3080-3086.
- Singh S. R., et al. (2009), “Efficacy and safety of insulin analogues for the management of diabetes mellitus: a meta-analysis“, CMAJ, 180(4), pp. 385-97.
- Stratton I.M.,Adler AI, Neil HA, Matthews DR, Manley SE, Cull CA, Hadden D, Turner RC, Holman RR, (2000), “Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes (UKPDS 35): prospective observational study“, BMJ, 321(7258).
- The UKPDS Group (1998), “Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33)“, The Lancet, 352(9131), pp. 837-853
- Wild S, Roglic G, Green A, Sicree R, King H, (2004), “Global prevalence of diabetes: estimates for the year 2000 and projections for 2030“, Diabetes Care. 27(5), pp. 1047-1053
- World Health Organization (2010), Global status report on noncommunicable diseases 2010 Description of the global burden of NCDs, their risk factors and determinants ,France.
- Sang. M., et al. (2016), “Basal-prandial versus premixed insulin in patients with type 2 diabetes requiring insulin intensification after basal insulin optimization: A 24-week randomized non-inferiority trial“, J Diabetes, 8(3), pp. 405-413.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

