NGHIÊN CỨU TUÂN THỦ SỬ DỤNG THUỐC THEO THANG ĐIỂM MORISKY (MMAS-8) VÀ HIỆU QUẢ TƯ VẤN TRÊN BỆNH NHÂN ĐÁI THÁO ĐƯỜNG TÍP 2
Trần Thị Thùy Nhi1, Lê Chuyển2
1. Khoa Dược, Trường Cao đẳng Y tế Lâm Đồng,
2. Bộ môn Dược lý, Trường Đại học Y Dược Huế
DOI: 10.47122/vjde.2021.46.22
TÓM TẮT
Mở đầu: Kiểm soát tốt đường huyết là vấn đề quan trọng nhất trong điều trị đái tháo đường (ĐTĐ). Việc tuân thủ sử dụng thuốc (TTSDT) trong bệnh ĐTĐ là rất quan trọng để đạt được kiểm soát đường huyết tối ưu. Mục tiêu: Đánh giá TTSDT theo thang điểm Morisky (MMAS-8) và hiệu quả tư vấn trên bệnh nhân (BN) ĐTĐ típ 2. Đối tượng và phương pháp nghiên cứu: Nghiên cứu mô tả theo dõi dọc được tiến hành trên 396 BN được chẩn đoán ĐTĐ típ 2 trong khoảng thời gian 2019 – 2020 tại bệnh viện trường Đại học Y Dược Huế. Phỏng vấn trực tiếp BN bằng bộ câu hỏi, tư vấn tuân thủ sử dụng thuốc (theo Nguyên tắc điều trị cho người bệnh ĐTĐ – “Hướng dẫn chẩn đoán và điều trị đái tháo đường típ 2” của Bộ Y tế); đồng thời thang điểm đánh giá mức độ tuân thủ điều trị Morisky 8 câu hỏi (The Morisky Medication Adherence Scale -MMAS-8) được sử dụng để đánh giá sự tuân thủ điều trị của BN vào thời điểm bắt đầu nghiên cứu và đánh giá lại sau 3 tháng. Kết quả: Tuổi trung bình của BN là 66,28 năm ± 14,08; 68,7% là nữ. Thời điểm bắt đầu nghiên cứu: tỉ lệ BN không tuân thủ là 36,6%. Sau 3 tháng: tỉ lệ không tuân thủ là 26,3%. Các yếu tố ảnh hưởng đến mức độ tuân thủ của BN có ý nghĩa thống kê: tập thể dục thể thao thường xuyên (p = 0,009); chế độ ăn (p = 0,039); sự nhắc nhở tuân thủ điều trị từ cán bộ y tế (p = 0,042); hài lòng với dịch vụ y tế (p = 0,022). Thời điểm bắt đầu nghiên cứu: 19,2% BN có mức glucose máu đạt mục tiêu điều trị (6,3 ± 0,8 mmol/l); 22,0% BN có mức HbA1c đạt mục tiêu điều trị (6,4 ± 0,4%). Sau 3 tháng: 29,0% BN có mức glucose máu đạt mục tiêu điều trị (6,1 ± 0,9 mmol/l); 33,3% BN có mức HbA1c đạt mục tiêu điều trị (6,3 ±
0,4%). Tỷ lệ BN đạt chỉ số glucose máu và HbA1c mục tiêu tại thời điểm ban đầu và sau 3 tháng liên quan có ý nghĩa thống kê với mức độ tuân thủ dùng thuốc (p < 0,05). Kết luận: Kiểm soát đường huyết liên quan có ý nghĩa thống kê với TTSDT. Cải thiện TTSDT của BN có thể cải thiện kiểm soát đường huyết. Để cải thiện việc tuân thủ điều trị bằng thuốc, cần có sự tư vấn và giáo dục sức khỏe tốt hơn.
Từ khóa: Đái tháo đường típ 2, tuân thủ sử dụng thuốc, thang điểm đánh giá mức độ tuân thủ điều trị Morisky
ABSTRACT
Study on medication adherence by Morisky scale and advisory effection in patients with type 2 diabetes mellitus
Tran Thi Thuy Nhi1, Le Chuyen2
1. Faculty of Pharmacy, Lam Dong Medical College
2. Department of Pharmacy, Hue University of Medicine and Pharmacy
Introduction: Good glycemic control is the most important thing in treatment of diabetes. Medication adherence in diabetes is crucial to achieve optimal glycemic control. Objectives: Evaluating the medication adherence by the Morisky Medication Adherence Scale (MMAS-8) and the effectiveness of counseling in patients with type 2 diabetes. Methods: The longitudinal descriptive study is conducted with 396 patients diagnosed type 2 diabetes mellitus during 2019 – 2020 at Hue University of Medicine and Pharmacy. Interviewing patients with questionnaires, advising medication adherence (according to Treatment principles for diabetic patients – “Guidelines for diagnosis and treatment of type 2 diabetes” of the Ministry of Health); and The Morisky Medication Adherence Scale (MMAS-8) was used to assess the patients’adherence of treatment at the beginning of the study and reevaluated after 3 months. Results: The mean age of the patients was 66.28 ± 14.08 years; 68.7 % females. At baseline: 36.6 % of patients were non- adherent. After 3 months, 26.3% of patients were non-adherent. Factors affecting the patients’ compliance level was statistically significant: Physical activity (p = 0.009); diet (p = 0.039); reminders of medication adherence from health officer (p = 0.042); satisfied with medical services (p = 0.022). At baseline: 19.2% of patients achieved good glycemic control (6.3 ± 0.8 mmol/l), 22.0% of patients with HbA1c reached target of treatment (6.4 ± 0.4%). After 3 months: 29.0% of patients achieved good glycemic control (6.1 ± 0.9 mmol/l), 33.3% of patients with HbA1c reached target of treatment (6.3 ± 0.4%). The proportion of patients achieved blood glucose and HbA1c targets at baseline and after 3 months was related statistically significant with medication adherence level (p <0.05). Conclusion: Relevant glycemic control was statistically significant with medication adherence. Improving patients’ medication adherence may improve glycemic control. In order to improve medication adherence better, good consultation counseling and health education are required.
Keywords: Type 2 diabetes, Medication adherence, Morisky Medication Adherence Scale.
Chịu trách nhiệm chính: Trần Thị Thùy Nhi Ngày nhận bài: 09/01/2021
Ngày phản biện khoa học: 09/02/2021 Ngày duyệt bài: 01/04/2021
Email: [email protected] Điện thoại: 0935389388
1. ĐẶT VẤN ĐỀ
Đái tháo đường (ĐTĐ) là một trong bốn bệnh không lây nhiễm dẫn đến tử vong hàng đầu trên thế giới. Các bệnh không lây nhiễm (NCDs) gây tử vong 41 triệu người mỗi năm,
tương đương với 71% tổng số ca tử vong trên toàn cầu, trong đó ĐTĐ chiếm 1,6 triệu ca tử vong [19].
Kiểm soát tốt đường huyết là vấn đề quan trọng nhất trong điều trị ĐTĐ. Tuân thủ các liệu pháp là một yếu tố chính quyết định thành công của việc điều trị [10], [18]. Ít nhất 45% bệnh nhân (BN) mắc bệnh ĐTĐ típ 2 không đạt được kiểm soát đường huyết đầy đủ (HbA1c < 7%). Một trong những yếu tố đóng góp chính là tuân thủ điều trị bằng thuốc kém [15]. Thang điểm đánh giá mức độ tuân thủ điều trị Morisky 8 câu hỏi (The Morisky Medication Adherence Scale -MMAS-8) là một trong những công cụ được sử dụng rộng rãi nhất để đánh giá sự tuân thủ điều trị của bệnh nhân. Sự tuân thủ khi dùng thuốc hạ đường huyết là rất quan trọng để đạt được kiểm soát đường huyết tối ưu. Vì vậy, đề tài này được tiến hành với mục tiêu:
- Khảo sát tuân thủ sử dụng thuốc theo thang điểm Morisky 8 câu hỏi ở bệnh nhân đái tháo đường típ
- Đánh giá hiệu quả tư vấn thông qua mối liên quan giữa tuân thủ sử dụng thuốc đến hiệu quả điều trị (đường máu, HbA1c) ở bệnh nhân trên.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
Bệnh nhân được chẩn đoán mắc ĐTĐ típ 2 đến khám và điều trị ngoại trú tại phòng khám Nội, Bệnh viện Trường Đại học Y Dược Huế.
Tiêu chuẩn lựa chọn: Bệnh nhân được chẩn đoán xác định ĐTĐ típ 2 và được bác sĩ chỉ định dùng thuốc điều trị ĐTĐ. Bệnh nhân có sức khỏe tâm thần bình thường, có khả năng giao tiếp và đối thoại trực tiếp bằng tiếng phổ thông. Bệnh nhân đồng ý tham gia nghiên cứu. Tiêu chuẩn loại trừ: Bệnh nhân có các bệnh cấp tính như nhồi máu cơ tim, phẫu thuật, ung thư. Bệnh nhân phải điều trị bệnh khác có ảnh hưởng đến kết quả điều trị như bệnh tụy ngoại tiết, dùng thuốc điều trị HIV, thuốc chống thải ghép, thuốc làm tăng đường huyết như glucocorticoid. Phụ nữ có thai.
Thời gian nghiên cứu từ 2019 – 2020.
2.2. Phương pháp nghiên cứu
Nghiên cứu mô tả theo dõi dọc.
Trong thời gian nghiên cứu, các BN được theo dõi trong khoảng thời gian 3 tháng về các chỉ số đường máu, HbA1c, đơn thuốc điều trị và phỏng vấn BN theo phiếu thu thập thông tin về bệnh nhân (một số đặc điểm chung về tuổi, giới, trình độ học vấn, tiền sử gia đình, bệnh mắc kèm, chế độ dùng thuốc…), tư vấn TTSDT cho bệnh nhân tại thời điểm phỏng vấn ban đầu.
Sự TTSDT của BN trong nghiên cứu được
đánh giá bằng bộ câu hỏi đánh giá sự tuân thủ điều trị theo thang điểm Morisky MMAS-8 và phân tích một số yếu tố liên quan đến TTSDT.
Đánh giá hiệu quả điều trị thông qua chỉ số glucose máu lúc đói, HbA1c (kết quả xét nghiệm glucose máu lúc đói và chỉ số HbA1C được thu thập từ phiếu xét nghiệm của bệnh nhân); đồng thời đánh giá mối liên quan giữa TTSDT đến hiệu quả điều trị bệnh ĐTĐ.
Đánh giá BN ĐTĐ có đạt mục tiêu điều trị hay không căn cứ theo Hướng dẫn của Bộ Y tế [1], [2]:
Bảng 2.1. Mục tiêu điều trị cho bệnh nhân đái tháo đường ở người trưởng thành, không có thai [1], [2]

2.3. Phương pháp xử lý số liệu
Tất cả các thông tin thu thập, kết quả thang điểm đánh giá sẽ được xử lý bằng phần mềm SPSS 20.0 và Excel 2016. Các thông số thống kê mô tả: Các biến liên tục được biểu diễn bằng giá trị trung bình ± độ lệch chuẩn nếu có phân phối chuẩn, trung vị và khoảng tứ phân vị nếu có phân phối không chuẩn. Các biến không liên tục được mô tả theo tỷ lệ phần trăm. Phép kiểm χ2 ở mức ý nghĩa α = 0,05 được sử dụng để xác định mối liên quan giữa các nhóm biến số. Kiểm định hai biến số có liên hệ với nhau bằng Paired-samples t-test.
Đánh giá sự khác biệt về giá trị trung bình của nhiều mẫu độc lập bằng test One-way ANOVA. Khẳng định mỗi liên hệ giữa hai biến số bằng phân tích hồi quy.
Nghiên cứu đã được thông qua Hội đồng Đạo đức trong Nghiên cứu Y Sinh học của Trường Đại học Y Dược Huế. Nghiên cứu được thực hiện trên tinh thần tôn trọng bí mật riêng tư của đối tượng nghiên cứu và được sự chấp nhận của đối tượng nghiên cứu. Tất các các thông tin của người tham gia nghiên cứu được xử lý và công bố dưới hình thức số liệu, không nêu danh cá nhân.
3. KẾT QUẢ NGHIÊN CỨU
3.1. Đặc điểm chung của bệnh nhân trong mẫu nghiên cứu và phác đồ điều trị đái tháo đường được sử dụng trong thời gian nghiên cứu
Bảng 3.1. Các đặc điểm chung của nhóm đối tượng nghiên cứu (N = 396)
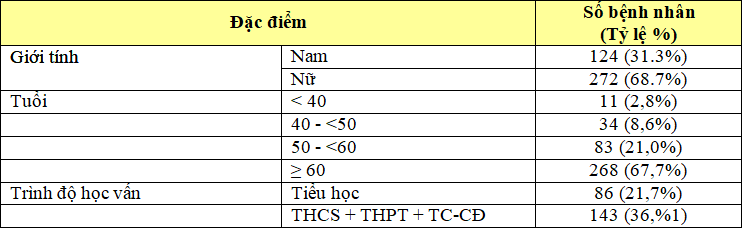
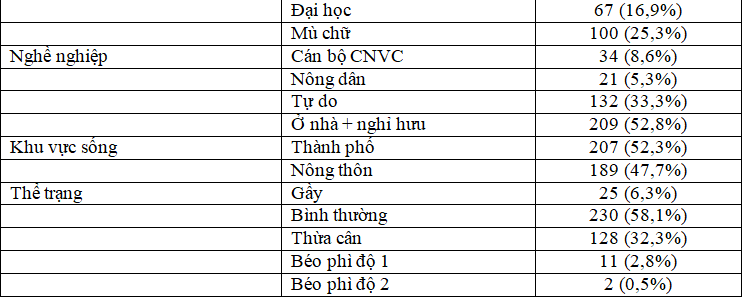
Nhận xét: Tỷ lệ bệnh nhân (BN) là nữ chiếm 68,7%, nhóm BN là người cao tuổi (≥ 60 tuổi) chiếm 67,7%, phần lớn BN đang ở nhà và nghỉ hưu chiếm 52,8% và chủ yếu BN có thể trạng bình thường với tỉ lệ 58,1%
Bảng 3.2. Các đặc điểm về bệnh của nhóm đối tượng nghiên cứu (N = 396)
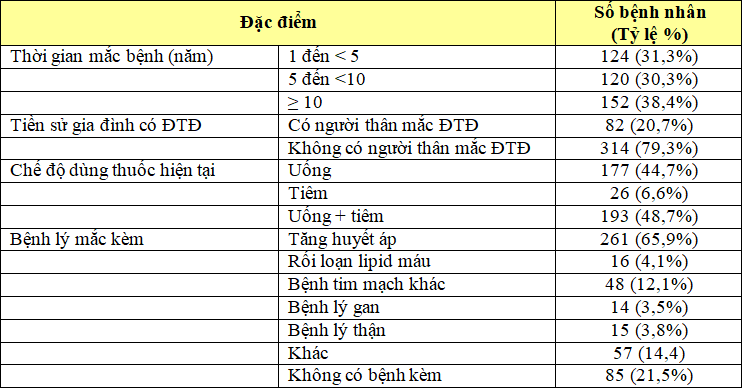
Nhận xét: Bệnh nhân được chẩn đoán mắc ĐTĐ trên 10 năm chiếm 38,4 % và 20,7% BN tiền sử gia đình có người thân mắc bệnh ĐTĐ. Chế độ dùng thuốc hiện tại của BN chủ yếu là sử dụng dạng uống kết hợp tiêm (48,7%) và uống (44,7%). Số lượng BN có bệnh mắc kèm là 78,5% trong đó BN bị tăng huyết áp chiếm tỉ lệ cao nhất 65,9%.
Bảng 3.3. Các đặc điểm về lối sống của bệnh nhân và một số thông tin khác (N = 396)
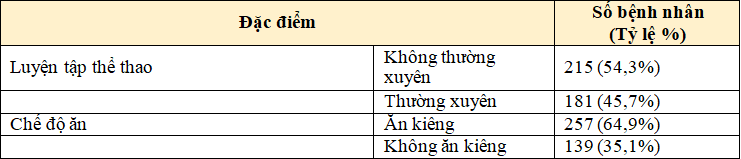
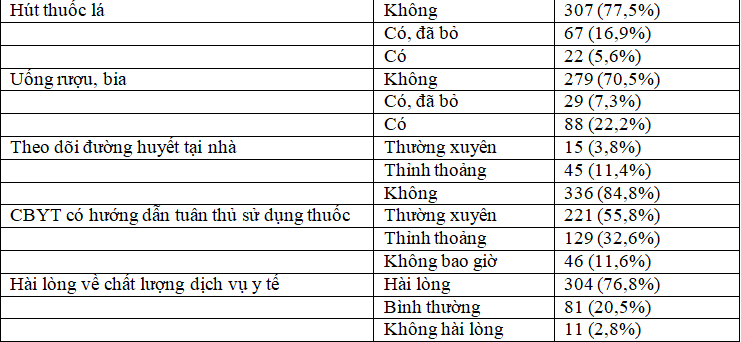
Nhận xét: 54,3% BN không thường xuyên luyện tập TDTT, hầu hết BN thực hiện chế độ ăn kiêng (64,9%). Tỉ lệ bệnh nhân không theo dõi đường huyết tại nhà là 84,8%; 55,8% BN thường xuyên nhận được sự hướng dẫn TTSDT của nhân viên y tế, 76,8 % BN hài lòng về chất lượng dịch vụ y tế.
Bảng 3.4. Các phác đồ điều trị được sử dụng trong thời gian nghiên cứu
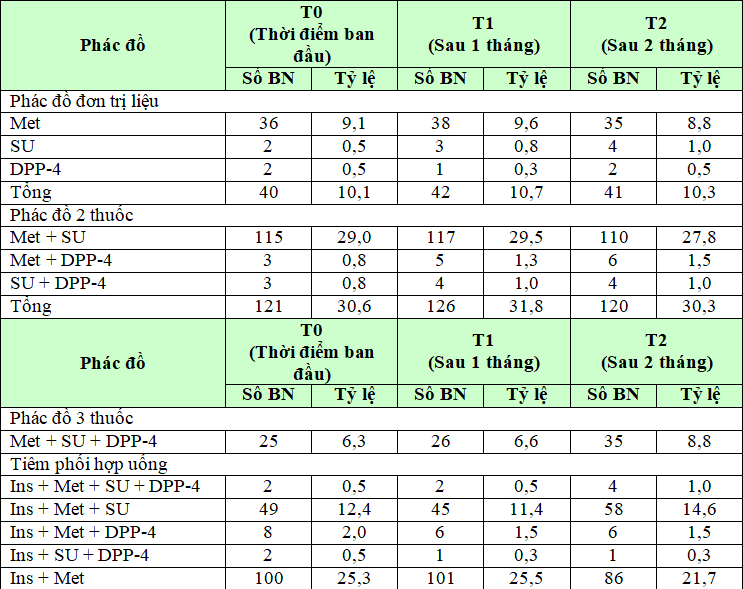
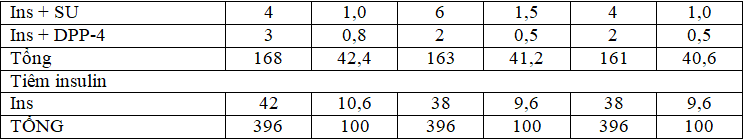
(Met: Metformin, SU: Sulfonyurea, DPP-4: ức chế DPP-4, Ins: Insulin)
Nhận xét: Tỉ lệ BN sử dụng thuốc đường uống với phác đồ đơn trị liệu chiếm từ 10,1% đến 10,7%, trong đó việc sử dụng metformin là chủ yếu (8,8% – 9,6%). Tỉ lệ BN sử dụng phác đồ 2 thuốc đường uống chiếm 30,3% – 31,8%, chủ yếu là sự phối hợp Metformin với nhóm Sulfonylurea (27,8 – 29,5%). Phác đồ phối hợp 3 thuốc đường uống Metformin + Sulfonylurea + ức chế DPP-4 tăng dần theo thời gian, từ 6,3% đến 6,6% đến 8,8% qua từng tháng điều trị. Liệu pháp tiêm phối hợp thuốc đường uống được sử dụng nhiều nhất trong tổng số đơn thuốc ngoại trú, chiếm tỉ lệ 40,6 – 42,5%, trong đó việc phối hợp Insulin với Metformin là cao nhất (21,7- 25,5%).
3.2. Khảo sát sự tuân thủ sử dụng thuốc theo thang điểm Morisky 8 câu hỏi
3.2.1. Phân loại và mức độ tuân thủ sử dụng thuốc
Bảng 3.5. Phân loại và mức độ TTSDT của bệnh nhân trong nghiên cứu (N=396)

Nhận xét: Sau 3 tháng tỉ lệ BN TTSDT tăng 10,3% so với thời điểm ban đầu. Tại thời điểm bắt đầu nghiên cứu, tỉ lệ BN TTSDT tốt, TTSDT mức độ trung bình và TTSDT kém lần lượt là 28,8%; 34,6%, và 36,6%. Kết thúc nghiên cứu, tỉ lệ BN TTSDT tốt là 38,6%, TTSDT mức độ trung bình là 35,1% và TTSDT kém là 26,3%. Sự khác biệt này có ý nghĩa thống kê với p < 0,001.
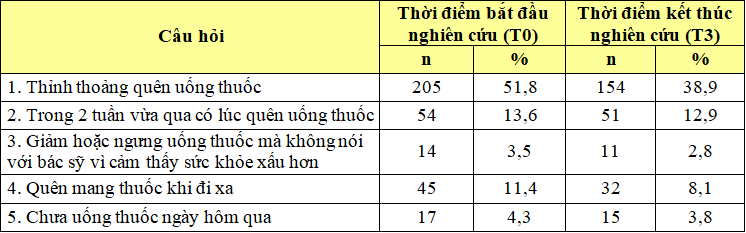
Bảng 3.6. Kết quả đánh giá mức độ TTSDT của bệnh nhân
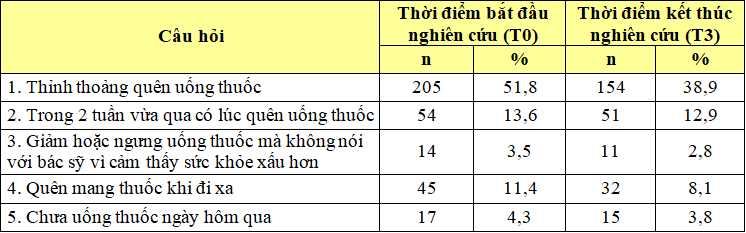

Nhận xét: Tại thời điểm ban đầu, BN không TTSDT chủ yếu là do thỉnh thoảng quên uống thuốc (51,8%), gặp khó khăn khi phải nhớ uống thuốc đầy đủ (45,2%). Tại thời điểm sau 3 tháng T3 cũng cho kết quả tương tự.
3.2.2. Tuân thủ sử dụng thuốc theo các đặc điểm của của bệnh nhân
Bảng 3.7. Tuân thủ sử dụng thuốc (M3) theo các đặc điểm của của bệnh nhân
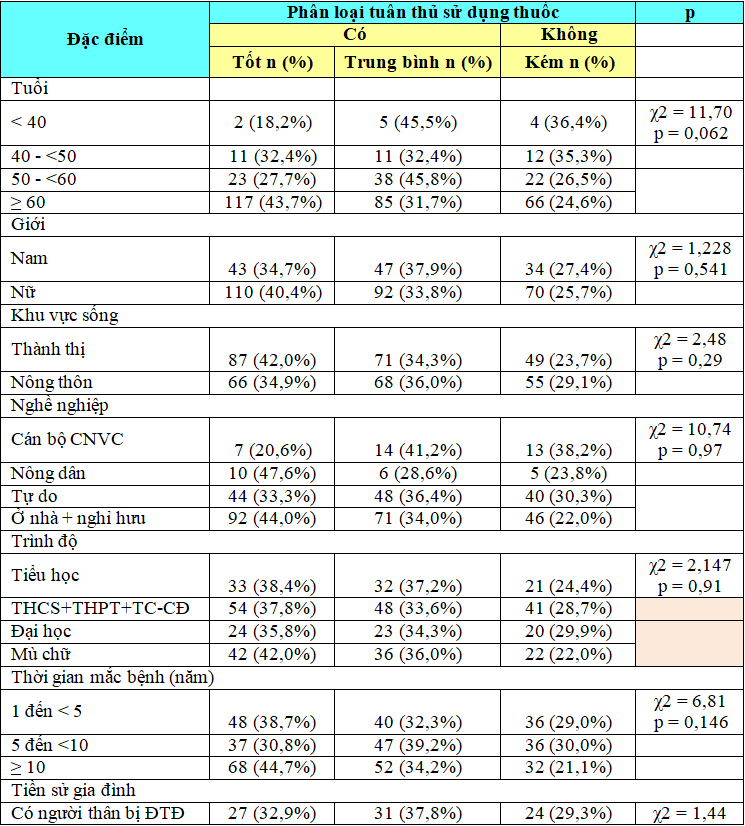
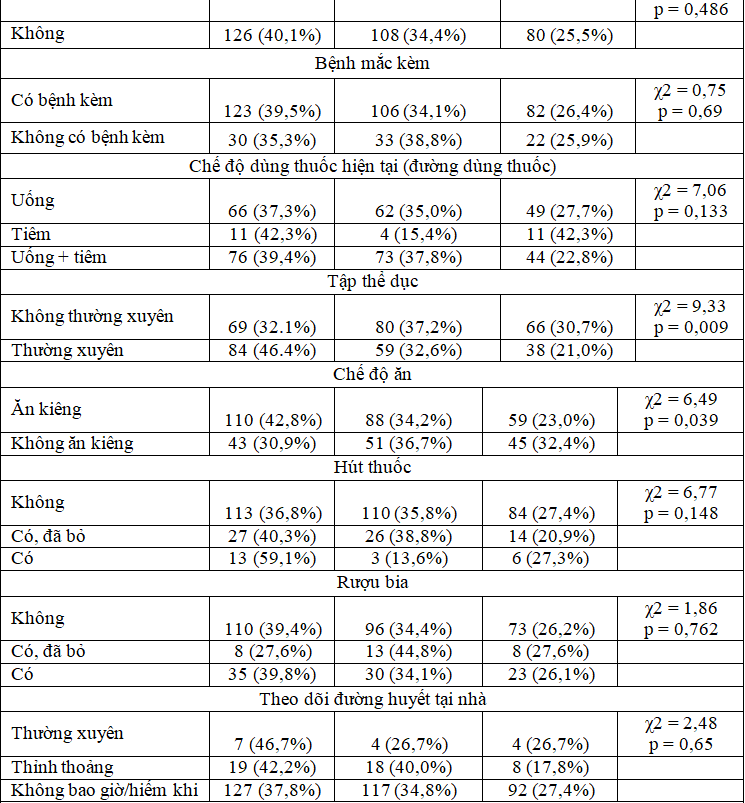
Nhận xét: Từ bảng trên cho thấy tỉ lệ không TTSDT gặp chủ yếu ở những người dưới 40 tuổi (36,4%), là nam giới (27,4%), sống ở nông thôn (29,1%), là cán bộ CNVC (38,2%)
Ngoài ra, không TTSDT còn gặp chủ yếu ở BN có thời gian mắc bệnh từ 5 đến dưới 10 năm (30%) và dưới 5 năm (29,0%), tiền sử gia đình có người thân bị ĐTĐ (29,3%), đang sử dụng dạng thuốc tiêm để điều trị (42,3%), không tập thể dục thường xuyên (30,7%), không thực hiện chế độ ăn kiêng (32,4%), không thường xuyên nhận được sự nhắc nhở TTSDT từ cán bộ y tế (33,3% và 32,6%) và không hài lòng với dịch vụ y tế (63,6%).
3.3. Liên quan giữa tuân thủ sử dụng thuốc và hiệu quả điều trị (đường máu, HbA1C) trong mẫu nghiên cứu
3.3.1. Mối liên quan giữa nồng độ glucose máu, HbA1c và mức độ TTSDT tại thời điểm ban đầu T0
Bảng 3.8. Mối liên quan giữa nồng độ glucose máu và HbA1c lần 1 với mức độ TTSDT tại thời điểm ban đầu T0
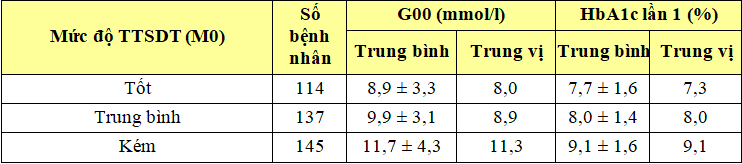
Nhận xét: Tại thời điểm bắt đầu nghiên cứu: BN TTSDT tốt có mức glucose huyết tương trung bình là 8,9 ± 3,3 mmol/l, thấp hơn BN TTSDT trung bình (9,9 ± 3,1 mmol/l) và BN TTSDT kém có mức glucose huyết tương trung bình cao nhất (11,7 ± 4,3 mmol/l). Mức độ TTSDT càng cao thì chỉ số HbA1c có trung bình càng thấp.
Bảng 3.9. Mối liên quan giữa tỉ lệ đạt mức FPG mục tiêu và mức độ TTSDT tại thời điểm ban đầu (M0)
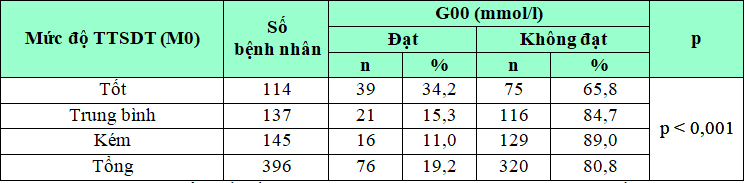
Nhận xét: Tại thời điểm bắt đầu nghiên cứu, 19,2% BN có mức glucose huyết tương lúc đói đạt mục tiêu điều trị. Tỷ lệ BN đạt chỉ số FPG mục tiêu tại thời điểm ban đầu liên quan có ý nghĩa thống kê với mức độ tuân thủ dùng thuốc (p < 0,001).
Bảng 3.10. Mối liên quan giữa tỷ lệ đạt HbA1c mục tiêu và mức độ TTSDT tại thời điểm ban đầu (M0)
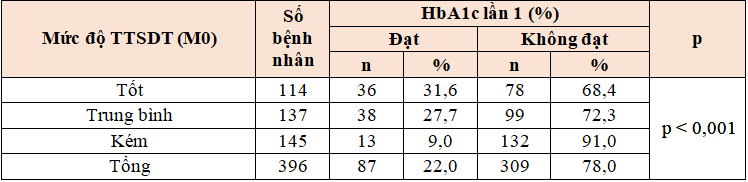
Nhận xét:
Tại thời điểm bắt đầu nghiên cứu, tỉ lệ BN đạt HbA1c mục tiêu là 22,0%. Tỷ lệ BN đạt chỉ số HbA1c mục tiêu liên quan có ý nghĩa thống kê với mức độ tuân thủ dùng thuốc (p < 0,001).
3.3.2. Ảnh hưởng của việc tuân thủ sử dụng thuốc đến hiệu quả điều trị
Thông qua tư vấn cho BN về vấn đề TTSDT trong quá trình điều trị, chúng tôi đánh giá hiệu quả điều trị trên 396 bệnh nhân ĐTĐ típ 2 thông qua nồng độ glucose máu tại các thời điểm: thời điểm sau 1 tháng T1, thời điểm sau 3 tháng T3 và chỉ số HbA1c sau 3 tháng.
Bảng 3.11. Mối liên quan giữa nồng độ glucose máu sau 1 tháng và sau 3 tháng với mức độ TTSDT (M3)
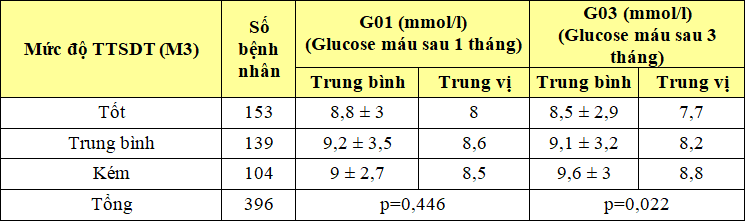
Nhận xét: Sau 3 tháng, bệnh nhân TTSDT tốt có mức glucose huyết tương trung bình là 8,5 ± 2,9 mmol/l thấp hơn bệnh nhân TTSDT trung bình (9,1 ± 3,2 mmol/l) và thấp hơn bệnh nhân TTSDT kém (9,6 ± 3 mmol/l). Sự khác biệt này có ý nghĩa thống kê với p < 0,05.
Bảng 3.12. Mối liên quan giữa HbA1c sau 3 tháng và mức độ TTSDT (M3)
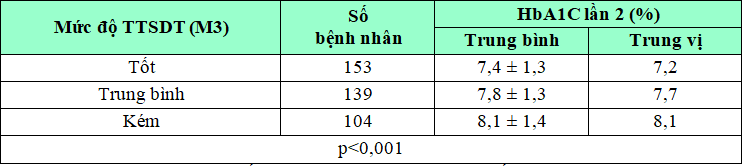
Nhận xét: Sau 3 tháng, chỉ số HbA1c ở bệnh nhân TTSDT tốt có trung bình là 7,4 ± 1,3%, thấp hơn so với bệnh nhân TTSDT trung bình 7,8 ± 1,3% và bệnh nhân TTSDT kém 8,1 ± 1,4%, sự khác biệt này có ý nghĩa thống kê với p < 0,001.
Bảng 3.13. Mối liên quan giữa tỉ lệ đạt mức FPG mục tiêu (sau 1 tháng) và mức độ TTSDT (M3)
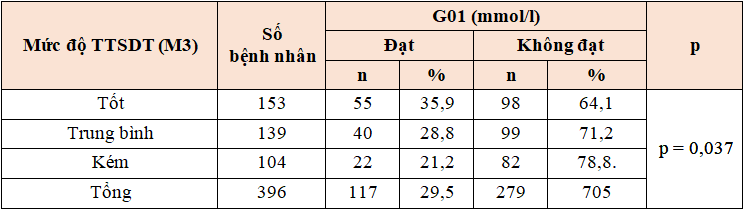
Nhận xét: Tỷ lệ bệnh nhân đạt chỉ số FPG mục tiêu (sau 1 tháng) liên quan có ý nghĩa thống kê với mức độ tuân thủ dùng thuốc (p < 0,05), mức độ tuân thủ dùng thuốc càng cao thì tỉ lệ đạt mức đường huyết mục tiêu càng cao.
Bảng 3.14. Mối liên quan giữa tỉ lệ đạt mức FPG mục tiêu (sau 3 tháng) và mức độ TTSDT (M3)
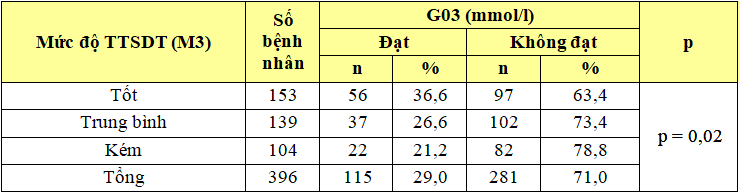
Nhận xét: Bệnh nhân TTSDT tốt có tỉ lệ đạt mục tiêu đường huyết (36,6%) cao hơn so với BN TTSDT trung bình (26,6%) và BN TTSDT kém (21,2%). Tỷ lệ BN đạt chỉ số FPG mục tiêu (sau 3 tháng) liên quan có ý nghĩa thống kê với mức độ tuân thủ dùng thuốc (p < 0,05).
Bảng 3.15. Mối liên quan giữa tỷ lệ đạt HbA1c mục tiêu và mức độ TTSDT sau 3 tháng (M3)
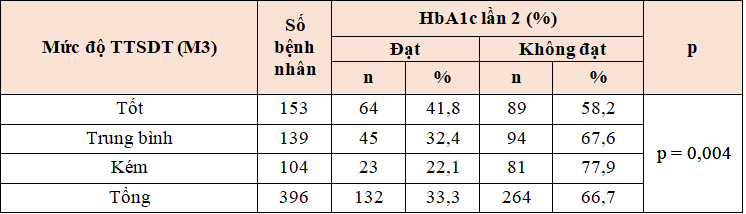
Nhận xét: Sau 3 tháng, tỉ lệ bệnh nhân đạt HbA1c mục tiêu là 33,3%. Tỷ lệ bệnh nhân đạt chỉ số HbA1c mục tiêu liên quan có ý nghĩa thống kê với mức độ tuân thủ dùng thuốc (p = 0,004 < 0,05).
Bảng 3.16. Phân tích hồi quy tương quan giữa TTSDT (M0) đến hiệu quả điều trị tại thời điểm bắt đầu nghiên cứu T0

Nhận xét: Tại thời điểm bắt đầu nghiên cứu, tổng điểm TTSDT tăng 1 điểm thì kết quả FPG tăng 0,843 mmol/l và kết quả HbA1c tăng 0,397%
Bảng 3.17. Phân tích hồi quy mối liên quan giữa TTSDT (M3) đến hiệu quả điều trị tại thời điểm kết thúc nghiên cứu T3

Nhận xét: Sau 3 tháng, tổng điểm TTSDT tăng 1 điểm thì kết quả FPG tăng 0,301 mmol/l và kết quả HbA1c tăng 0,219%.
4. BÀN LUẬN
4.1. Đặc điểm chung của bệnh nhân trong mẫu nghiên cứu và phác đồ điều trị đái tháo đường được sử dụng trong thời gian nghiên cứu
Số lượng BN trên 60 tuổi chiếm tỉ lệ lớn (67,7%), tỉ lệ này phù hợp vì ĐTĐ típ 2 trước kia được gọi là ĐTĐ của người lớn tuổi hay ĐTĐ không phụ thuộc insulin, chiếm 90 – 95% các trường hợp ĐTĐ [1], [2]. Tỉ lệ BN nữ là 68,7%, gấp 2,2 lần tỉ lệ BN nam
Trong nghiên cứu có 78,5% BN có bệnh mắc kèm, trong đó, tỉ lệ BN bị tăng huyết áp (THA) là 65,9% và 12,1% BN bị mắc bệnh tim mạch khác. ĐTĐ và THA là những tình trạng phổ biến thường xuyên xuất hiện cùng nhau. Cả hai được coi là yếu tố nguy cơ của bệnh tim mạch và biến chứng vi mạch và do đó điều trị cả hai là điều cần thiết. Tăng huyết áp phổ biến gấp đôi ở bệnh nhân ĐTĐ hơn ở người không mắc bệnh ĐTĐ [9]. Phối hợp THA và ĐTĐ làm gia tăng nguy cơ biến chứng và tử vong tim mạch ở quần thể bệnh nhân ĐTĐ. Chính vì vậy, theo Hướng dẫn chẩn đoán và điều trị ĐTĐ típ 2 của Bộ Y tế năm 2017, ngoài mục tiêu đường huyết cần đạt thì việc kiểm soát huyết áp là không thể thiếu ở bệnh nhân ĐTĐ.
Tỉ lệ BN sử dụng thuốc đường uống với phác đồ đơn trị liệu chiếm từ 10,1% đến 10,7%, trong đó việc sử dụng metformin là chủ yếu (8,8% – 9,6%). Phác đồ 2 thuốc đường uống chiếm tỉ lệ 30,3% – 31,8%, trong đó chủ yếu là sự phối hợp metformin với thuốc nhóm sulfonylurea (27,8% – 29,5%). Đây là phối hợp được sử dụng phổ biến nhất trong điều trị, giữa một thuốc kích thích tiết insulin và một thuốc làm tăng nhạy cảm insulin, có tác dụng điều chỉnh hai rối loạn chủ yếu trong cơ chế bệnh sinh ĐTĐ típ 2. Liệu pháp tiêm phối hợp thuốc đường uống được sử dụng nhiều nhất trong tổng số đơn thuốc ngoại trú, chiếm tỉ lệ trên 40%, trong đó việc phối hợp insulin với metformin là cao nhất (21,7- 25,5%).Việc phối hợp thuốc điều trị ở bệnh ĐTĐ típ 2 là điều không thể tránh khỏi theo thời gian vì càng ngày chức năng tụy tiết insulin nội sinh càng giảm, một loại thuốc riêng lẻ không đủ đảm
bảo đạt mục tiêu đường huyết điều trị. Do vậy, các hướng dẫn đều khuyến cáo kết hợp thuốc điều trị theo những cơ chế tác dụng khác nhau phù hợp với từng bệnh nhân. Kết hợp thuốc giúp kiểm soát đường huyết đạt mục tiêu nhanh hơn và bền vững hơn.
4.2. Khảo sát sự tuân thủ sử dụng thuốc theo thang điểm Morisky 8 câu hỏi
Đái tháo đường là một bệnh mãn tính và BN ĐTĐ cần sử dụng thuốc trong suốt cuộc đời. Tại thời điểm bắt đầu nghiên cứu, tỉ lệ bệnh nhân TTSDT là 63,4%, không TTSDT là 36,6%. Sau 3 tháng, kết quả phỏng vấn lại bằng thang điểm MMAS-8 cho thấy tỉ lệ TTSDT là 73,7%, tăng 10,3%; tỉ lệ bệnh nhân TTSDT kém là 26,3%. Tỉ lệ này tương tự nghiên cứu của Rwegerera về tuân thủ phác đồ điều trị ĐTĐ ở bệnh nhân ĐTĐ típ 2 ở Tanzania năm 2014.
Tỷ lệ tuân thủ điều trị thuốc trị đái tháo đường được tìm thấy lần lượt là 60,2% và 71,2% sau một tuần và ba tháng. Tuy nhiên nghiên cứu của Rwegerera không sử dụng thang điểm MMAS-8 mà chỉ đánh giá dựa trên những ký ức tự báo cáo của bệnh nhân bỏ qua ngày không dùng thuốc, trong một tuần và ba tháng trước đó [16]. Tương tự, nghiên cứu của Mohammed MM Al-Haj-Mohd và cộng sự năm 2016 cũng sử dụng thang MMAS-8 đánh giá sự tuân thủ dùng thuốc của bệnh nhân và đánh giá lại vào 6 tháng sau khi đã can thiệp bằng biện pháp giáo dục về tầm quan trọng của việc tuân thủ dùng thuốc đối với bệnh nhân ĐTĐ. Kết quả cho thấy việc can thiệp giúp giảm tỷ lệ bệnh nhân tuân thủ kém từ 64,6% xuống còn 44,8% [13].
Trong nghiên cứu của chúng tôi, đa số bệnh nhân không TTSDT chủ yếu là do quên uống thuốc (38,9%), gặp khó khăn khi phải nhớ uống thuốc đầy đủ (39,4%). Việc không TTSDT do quên uống thuốc là lý do thường gặp nhất, phù hợp với kết quả nghiên cứu của Trần Việt Hà [3], hay Đoàn Thị Thoan [4] và một số nghiên cứu trên thế giới [5], [6], [11], [17],…. TTSDT kém là một vấn đề nghiêm trọng ở bệnh nhân trưởng thành mắc bệnh ĐTĐ típ 2, và các tác động xấu của nó sẽ được nhân lên trong việc tăng tỷ lệ biến chứng, gánh nặng tâm lý và chăm sóc sức khỏe nếu không được giải quyết. Hiệu quả của việc điều trị phụ thuộc vào cả hiệu quả của thuốc và sự tuân thủ chế độ điều trị của bệnh nhân [10]. Cải thiện sự tuân thủ điều trị của bệnh nhân có thể cải thiện vấn đề kiểm soát đường huyết [5]. Do vậy, việc can thiệp để đảm bảo mức độ tuân thủ dùng thuốc của bệnh nhân tốt hơn là rất cần thiết.
Có 4 yếu tố trong nghiên cứu là tập thể dục thể thao (TDTT) thường xuyên, chế độ ăn, sự nhắc nhở tuân thủ điều trị từ cán bộ y tế và hài lòng với dịch vụ y tế ảnh hưởng đến mức độ TTSDT của bệnh nhân có ý nghĩa thống kê với p < 0,05. Hướng dẫn từ Hiệp Hội Đái tháo đường Hoa Kỳ (ADA) và Hiệp hội nghiên cứu về bệnh đái tháo đường Châu Âu (EASD) nhấn mạnh tầm quan trọng của chế độ ăn uống và tập thể dục trong điều trị các giai đoạn của bệnh ĐTĐ típ 2 [7].
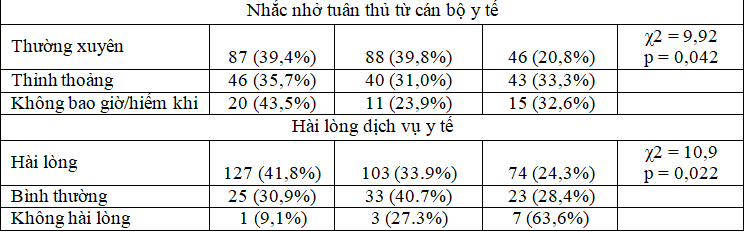
Nhóm bệnh nhân thường xuyên nhận được sự nhắc nhở TTSDT từ cán bộ y tế có tỉ lệ TTSDT cao hơn so với nhóm thỉnh thoảng hoặc hiếm khi/không bao giờ nhận được sự nhắc nhở (79,2% so với 66,7% và 67,4%). Sự khác biệt này có ý nghĩa thống kê (p = 0,042 <0,05). Tỉ lệ TTSDT ở bệnh nhân hài lòng và không hài lòng với dịch vụ y tế lần lượt là 75,7% và 36,4%, khác biệt này có ý nghĩa thống kê với p = 0,022 < 0,05.
Nghiên cứu của chúng tôi chỉ ra rằng, việc thường xuyên nhận được sự nhắc nhở TTSDT từ cán bộ y tế và hài lòng về dịch vụ y tế giúp bệnh nhân có tỉ lệ TTSDT cao hơn. Nghiên cứu của Pascal và cộng sự tại Nigeria năm 2016 đã chứng minh mối liên quan giữa sự hài lòng trong điều trị bệnh ĐTĐ và kiểm soát đường huyết. [14].
Do đó, vấn đề tư vấn cho bệnh nhân khi điều trị bệnh, về phương pháp điều trị, về thuốc điều trị một cách chính xác, đơn giản, dễ hiểu nhất và củng cố mối quan hệ giữa bệnh nhân và nhân viên y tế để có thể giúp bệnh nhân cởi mở trao đổi những khó khăn gặp phải trong quá trình điều trị cũng như tin tưởng vào yêu cầu của bác sĩ là cần thiết.
4.3. Đánh giá hiệu quả tư vấn thông qua mối liên quan giữa tuân thủ sử dụng thuốc
và hiệu quả điều trị (đường máu, HbA1C) trong nghiên cứu
Nghiên cứu của chúng tôi đánh giá hiệu quả điều trị trên 396 bệnh nhân ĐTĐ típ 2 điều trị ngoại trú, tái khám đủ 3 lần theo lịch hẹn tái khám. Tại thời điểm bắt đầu nghiên cứu, chỉ số FPG trung bình là 10,3 ± 3,8 mmol/l, trung vị là 9,25 mmol/l; sau 1 tháng là 9,01 ± 3,1 mmol/l, trung vị là 8,3 mmol/l; sau 3 tháng là 8,99 ± 3,1 mmol/l, trung vị là 8,2 mmol/l. Mức độ giảm đường huyết thay đổi theo thời gian. Sự thay đổi nồng độ glucose máu sau 1 tháng và 3 tháng so với thời điểm bắt đầu nghiên cứu có ý nghĩa thống kê với p < 0,001. Kết quả của chúng tôi tương đồng nghiên cứu của Trần Việt Hà năm 2016 về mức độ giảm đường huyết thay đổi theo từng tháng và giảm nhiều nhất ở tháng thứ nhất với p < 0,05 [3]. Theo mục tiêu điều trị ĐTĐ típ 2 của Bộ Y tế, tại thời điểm ban đầu 19,2% bệnh nhân có FPG đạt mục tiêu điều trị; sau 3 tháng, tỉ lệ bệnh nhân có FPG đạt mục tiêu là 29,0%, tăng 9,8% so với ban đầu.
Việc giảm chỉ số HbA1c luôn là mục tiêu hàng đầu trong điều trị ĐTĐ típ 2. Chỉ số HbA1c thời điểm bắt đầu nghiên cứu có trung bình là 8,3 ± 1,6%, trung vị là 8,05%. Sau thời gian 3 tháng, chỉ số HbA1c có trung bình là 7,7 ± 1,4% , trung vị là 7,5%. Như vậy sau 3 tháng điều trị, chỉ số HbA1c giảm khoảng 0,6% với p < 0,001. Kết quả này tương tự nghiên cứu của Trần Việt Hà, chỉ số HbA1c giảm được khoảng 0,6% với p < 0,01 [3]. Khi đánh giá mức HbA1c theo mục tiêu điều trị của Bộ Y tế, chúng tôi nhận thấy tỉ lệ bệnh nhân đạt HbA1c mục tiêu sau 3 tháng là 33,3%, tăng 11,3% so với thời điểm bắt đầu nghiên cứu.
Đối với chỉ số glucose máu, sau 1 tháng kể từ thời điểm bắt đầu nghiên cứu, bệnh nhân TTSDT tốt có mức glucose huyết tương trung bình là 8,8 ± 3 mmol/l, thấp hơn so với bệnh nhân TTSDT trung bình (9,2 ± 3.5 mmol/l) và TTSDT kém (9 ± 2,7 mmol/l). Sau 3 tháng, bệnh nhân TTSDT tốt có mức glucose huyết tương trung bình là 8,5 ± 2.9 mmol/l thấp hơn bệnh nhân TTSDT trung bình (9,1 ± 3,2 mmol/l) và thấp hơn bệnh nhân TTSDT kém (9,6 ± 3 mmol/l) với p = 0,022 < 0,05. Đối với chỉ số HbA1c, chúng tôi nhận thấy ở bệnh nhân TTSDT tốt có HbA1c trung bình là 7,4 ± 1,3%, thấp hơn so với bệnh nhân TTSDT trung bình 7,8 ± 1,3%, và thấp hơn so với bệnh nhân TTSDT kém 8,1 ± 1,4%, Sự khác biệt này có ý nghĩa thống kê với p < 0,001. Sau 3 tháng, tỉ lệ đạt HbA1c mục tiêu ở bệnh nhân TTSDT tốt là cao nhất (41,8%), tiếp theo là bệnh nhân TTSDT trung bình (32,4%) và thấp nhất ở bệnh nhân TTSDT kém (22,1%). Tỷ lệ bệnh nhân đạt chỉ số HbA1c mục tiêu liên quan có ý nghĩa thống kê với mức độ tuân thủ dùng thuốc (p = 0,004 < 0,05). Kết quả này tương đồng với nhiều nghiên cứu trong và ngoài nước [3], [5], [12], [17], …
Đối với bệnh nhân mắc bệnh ĐTĐ típ 2, việc tuân thủ điều trị bằng thuốc ngày càng tăng có thể mang lại những cải thiện có ý nghĩa trong kiểm soát HbA1c khi yêu cầu leo thang điều trị tăng lên [8]. Kết quả nghiên cứu của chúng tôi cho thấy sự ảnh hưởng của mức độ tuân thủ đến hiệu quả điều trị thông qua việc tư vấn về TTSDT cho bệnh nhân. Bệnh nhân có mức độ tuân thủ dùng thuốc càng cao thì hiệu quả điều trị càng cao.
Theo“Hướng dẫn chẩn đoán và điều trị đái tháo đường típ 2 của Bộ Y tế”, nguyên tắc sử dụng thuốc là can thiệp thay đổi lối sống ưu tiên hàng đầu, hạn chế tối đa lượng thuốc dùng, định kỳ kiểm tra tác dụng và tuân thủ thuốc cũ trước khi kê đơn mới, phác đồ phù hợp có thể tuân thủ tốt – tối ưu điều trị, khả thi với BN, có tính yếu tố chi phí và tính sẵn có [2]. Như vậy, để tăng hiệu quả điều trị ĐTĐ típ 2 trên bệnh nhân ngoại trú chúng ta cần tìm và áp dụng các biện pháp can thiệp để nâng cao mức độ tuân thủ dùng thuốc của bệnh nhân. Để cải thiện sự tuân thủ điều trị tốt hơn ở bệnh nhân, việc tư vấn và giáo dục sức khỏe là cần thiết.
ĐỀ XUẤT:
- Tăng cường phối hợp công tác dược lâm sàng với các bác sĩ điều trị và giáo dục bệnh nhân về tầm quan trọng của tuân thủ điều trị nhằm nâng cao hiệu quả trong điều trị bệnh
- Nên có bảng hướng dẫn bệnh nhân tuân
thủ sử dụng thuốc trong điều trị khi đến khám và điều trị ngoại trú.
KẾT LUẬN:
Nghiên cứu trên 396 bệnh nhân ĐTĐ trong khoảng thời gian 3 tháng cho thấy tại thời điểm bắt đầu nghiên cứu: tỉ lệ bệnh nhân tuân thủ sử dụng thuốc là 63,4%, không tuân thủ là 36,6%; thời điểm sau 3 tháng: tỉ lệ bệnh nhân tuân thủ sử dụng thuốc là 73,7%, không tuân thủ là 26,3%. Bốn yếu tố ảnh hưởng đến mức độ tuân thủ của bệnh nhân có ý nghĩa thống kê: tập thể dục thể thao thường xuyên (p = 0,009); chế độ ăn (p = 0,039); sự nhắc nhở tuân thủ điều trị từ cán bộ y tế (p = 0,042); hài lòng với dịch vụ y tế (p = 0,022).
Thời điểm bắt đầu nghiên cứu: 19,2% bn có mức glucose máu đạt mục tiêu điều trị (6,3
± 0,8 mmol/l). Sau 3 tháng: 29,0% bn có mức glucose máu đạt mục tiêu điều trị (6,1 ± 0,9 mmol/l). Tỷ lệ bn đạt chỉ số FPG mục tiêu tại thời điểm ban đầu và sau 3 tháng liên quan có ý nghĩa thống kê với mức độ tuân thủ dùng thuốc (p < 0,05). Thời điểm bắt đầu nghiên cứu: 22,0% bn có mức HbA1c đạt mục tiêu điều trị (6,4 ± 0,4%). Sau 3 tháng: 33,3% bn có mức HbA1c đạt mục tiêu điều trị (6,3 ± 0,4%). Tỷ lệ bn đạt chỉ số HbA1c mục tiêu liên quan có ý nghĩa thống kê với mức độ tuân thủ dùng thuốc (p < 0,05)
TÀI LIỆU THAM KHẢO
- Bộ Y tế (2017), Hướng dẫn chẩn đoán và điều trị Đái tháo đường típ 2 (Ban hành kèm theo Quyết định số 3319/QĐ-BYT ngày 19 tháng 7 năm 2017 của Bộ trưởng Bộ Y tế)
- Bộ Y tế (2020), Hướng dẫn chẩn đoán và điều trị Đái tháo đường típ 2 (Ban hành kèm theo Quyết định số 5481/QĐ-BYT ngày 30 tháng 12 năm 2020 của Bộ trưởng Bộ Y tế)
- Trần Việt Hà (2016), Phân tích tình hình sử dụng thuốc và tuân thủ điều trị trên bệnh nhân đái tháo đường típ 2 điều trị ngoại trú tại Bệnh viện đa khoa tỉnh Hải Dương, Luận văn thạc sĩ Dược học, trường Đại học Dược Hà Nội, Hà Nội.
- Đoàn Thị Thoan (2016), Đánh giá tuân thủ điều trị và khảo sát kiến thức về thuốc sử dụng trên bệnh nhân đái tháo đường típ 2 điều trị ngoại trú tại bệnh viện đa khoa khu vực Yên Minh, Luận văn Dược sĩ chuyên khoa I, trường Đại học Dược Hà Nội, Hà Nội.
- Almadhoun MR, Alagha HZ (2018), “Assessment of Medication Adherence and its Association with Glycemic Control among Type-2 Diabetes Mellitus Patients in Gaza–Palestine”, Journal of Clinical and Experimental Pharmacology, 8(3), pp 1-10.
- Chua S.S., Chan P. (2011), “Medication adherence and achievement of glycaemic targets in ambulatory type 2 diabetic patients”, Journal of Applied Pharmaceutical Science, 01 (04), pp. 55- 59
- García-Pérez L E., Álvarez M., et al (2013), “Adherence to Therapies in Patients with Type 2 Diabetes”, Diabetes Ther, 4, 175–194
- Gordon J., McEwan , et al (2018), “Treatment choice, medication adherence and glycemic effcacy in people withntype 2 diabetes: a UK clinical practice database study”, BMJ Open Diab Res Care;6
- Grossman A., Grossman E. (2017), “Blood pressure control in type 2 diabetic patients”, Cardiovasc Diabetol, 16 (3), pp.1-15
- Jimmy B., Jose J. (2011), “Patient Medication Adherence: Measures in Daily Practice”, Oman Medical Journal, 26 (3), pp. 155-159
- Lavakumar S., Jacob Jesurun RS (2016), “A study on the level of drug compliance among the outpatients who are on the long- term drug therapy in a tertiary care teaching hospital at Kancheepuram district in Tamilnadu”, Asian J Pharm Clin Res, 10 (3), pp.174-176
- Manan M., Husin A. R., et al (2014), “Interplay between Oral Hypoglycemic Medication Adherence and Quality of Life among Elderly Type 2 Diabetes Mellitus Patients”, J Clin Diagn Res, 8(12): JC05–JC09
- Mohd Mohammed M. M. Al-Haj, Phung H., et al. (2016), “Improving adherence to medication in adults with diabetes in the United Arab Emirates”, BMC Public Health. 16(1), p.
- Pascal I G U., Nkwa A. A. (2016), “Diabetes Treatment Satisfaction, Medication Adherence, and Glycemic Control among Ambulatory Type 2 Diabetic Nigerians in a Primary Care Clinic of a Tertiary Hospital Situated in a Resource-limited Environment of Southeast Nigeria”, Archives of Medicine and Health Sciences, 4(2), 169-174
- Polonsky H., Henry R. R. (2016), “Poor medication adherence in type 2 diabetes: recognizing the scope of the problem and its keycontributors”, Patient Preference and Adherence, 10, pp. 1299 – 1307
- Rwegerera G M., et al (2014),”Adherence to anti-diabetic drugs among patients with Type 2 diabetes mellitus at Muhimbili National Hospital, Dar es Salaam, Tanzania- A cross- sectional study”, The Pan African Medical Journal, pp. 1-9
- Wang J, Bian R., Mo (2013), “Validation of the Chinese version of the eight-item Morisky medication adherence scale in patients with type 2 diabetes mellitus”, Journal of Clinical Gerontology & Geriatrics 4, pp. 119-122
- World Health Organization (2003), Adhenrence to long – term
- World Health Organization (2018), Noncommunicable diseases.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

