NHÂN 1 TRƯỜNG HỢP TỔN THƯƠNG BÀN CHÂN Ở BỆNH NHÂN ĐÁI THÁO ĐƯỜNG KÈM BỆNH THẬN GIAI ĐOẠN V – NHÌN LẠI Y VĂN
Nguyễn Văn Tuấn
Đơn vị chăm sóc vết thương, Bệnh viện 199
DOI: 10.47122/vjde.2021.46.23
TÓM TẮT
Tổn thương bàn chân do đái tháo đường vẫn là nguyên nhân chính gây ra gánh nặng bệnh tật ở bệnh nhân suy thận, đặc biệt là những người đang lọc máu. Nâng cao nhận thức về tình trạng này và thái độ lâm sàng cẩn trọng là không thể thiếu để tránh các biến chứng nguy hiểm. Điều trị tối ưu cần giải quyết tất cả các yếu tố nguyên nhân. Điều quan trọng không kém là sự phối hợp chặt chẽ giữa các bác sĩ lâm sàng bao gồm bác sĩ chăm sóc vết thương, nội tiết, tim mạch. Nhân 1 ca lâm sàng bệnh nhân bệnh thận giai đoạn cuối chạy thận chu kỳ có tổn thương bàn chân được điều trị tại bệnh viện 199. Chúng tôi xem xét các tài liệu liên quan đến vấn đề này và các dữ liệu đã công bố cho thấy cần có sự chăm sóc toàn diện và quan tâm đặc biệt đối với bệnh nhân đái tháo đường mắc bệnh thận giai đoạn cuối để giảm thiểu nguy cơ cắt cụt chi và các biến chứng nghiêm trọng khác. Chắc chắn rằng các cải tiến kỹ thuật đã đạt được những tiến bộ đáng kể, nhưng cần phải cải tiến hơn nữa để giảm số lượng người bị cắt cụt chi.
Từ khóa: Bàn chân đái tháo đườngm bệnh thận giai đoạn cuối, ESRD
ABSTRACT
A case report and medical literature review of the diabetic foot in end stage renal disease
Nguyen Van Tuan
Wound Care Unit, 199 Hospital
Diabetic foot lesions remain a major cause of morbidity in patients with renal failure, especially those on dialysis. Increased awareness of this condition and careful clinical examination are indispensable to avoid serious complications. Appropriate management needs to address all contributory factors. Treatment options include revascularization, off-loading to relieve high-
pressure areas, and aggressive control of infection. Equally important is the collaboration between health care providers in a multidisciplinary foot care setting. We describe a old man with diabetic foot lesion in end stage renal desease. we review the literature regarding about this problem and Published data suggest that there is a need for comprehensive care and special attention for diabetic patients with end-stage kidney disease to minimize the risk of amputation and other serious complications. Certainly, technical innovations have made considerable progress possible, but there is a need for further improvement to reduce the number of amputations
Keywords: Diabetic Foot, End Stage Renal Disease, ESRD,…
Chịu trách nhiệm chính: Nguyễn Văn Tuấn Ngày nhận bài: 09/01/2021
Ngày phản biện khoa học: 09/02/2021 Ngày duyệt bài: 01/04/2021
Email: [email protected]. Điện thoại: 0386110269
1. ĐẶT VẤN ĐỀ
Bệnh thận giai đoạn cuối (ESRD) có liên quan đến sự gia tăng đáng kể trong tần suất tổn thương bàn chân do đái tháo đường. Điều này đúng cho tất cả các biến chứng ở chân, cụ thể là loét, nhiễm trùng, hoại thư và cắt cụt chi, gặp nhiều hơn tần suất gấp hai lần ở bệnh nhân đái tháo đường mắc ESRD như so với các bệnh nhân không phải bệnh thận đái tháo đường. Đáng buồn thay, tỷ lệ cắt cụt chi là 6,5–10 lần cao hơn ở bệnh nhân tiểu đường với ESRD so với cho dân số bệnh tiểu đường nói chung. Tương tự,sự hiện diện của bệnh thận đưa ra một tiên lượng xấu trong điều kiện của tất cả các kết quả liên quan đến bàn chân ở những bệnh nhân có bệnh tiểu đường. Griffiths và cộng sự (1990) thấy rằng giảm độ thanh thải creatinin làm tăng nguy cơ loét chân. Sự gia tăng nhanh chóng trong rủi ro tương đối (RR) đối với loét chân do thiếu máu cục bộ (RR = 21,580, KTC 95%: 4,838– 96,251, p <0,001) do bệnh thận do đái tháo đường quy gần đây đã được xác nhận. Tỷ lệ cắt cụt chi chính cũng tăng lên đáng kể (RR = 2,14; KTC 95%: 1,17– 3,94, p = 0,0014) ở bệnh nhân đái tháo đường chạy thận nhân tạo,những người bị giảm khả năng sống sót.
Thật vậy, chỉ 50% bệnh nhân lọc máu trong một nghiên cứu khác tránh được việc cắt cụt chi lớn, bất chấp những nỗ lực tái lưu thông. Một ý nghĩa (p =0,04) mối liên hệ giữa ESRD và việc cắt cụt cổ chân không thể chữa lành đã được báo cáo.
Bệnh nhân của chúng tôi là một trường hợp điển hình tổn thương bàn chân ở bệnh nhân đái tháo đường chạy thận nhân tạo, bất cấp mọi nỗ lực bảo tồn ngón chân, cổ chân, cẳng chân và can thiệp mạch… nhưng hoại thử vẫn tiến triển không dừng lại ở 1 chi mà nguy cơ cắt cụt chi còn lại. Do vậy cấn phải phải có sự quan tâm đặc biệt cũng như hệ thống điều trị và chăm sóc đa chuyên ngành để hạn chế nguy cơ cắt cụt chi cũng như nâng cao chát lượng cuộc sống cho bệnh nhân.
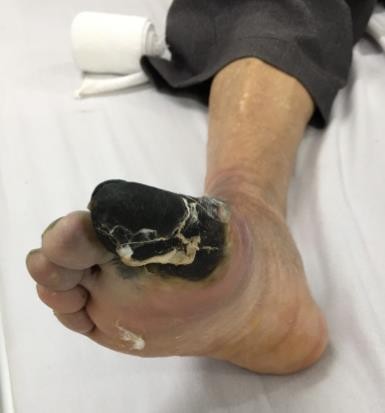
Hình 1. Bàn chân bệnh nhân lúc vào viện
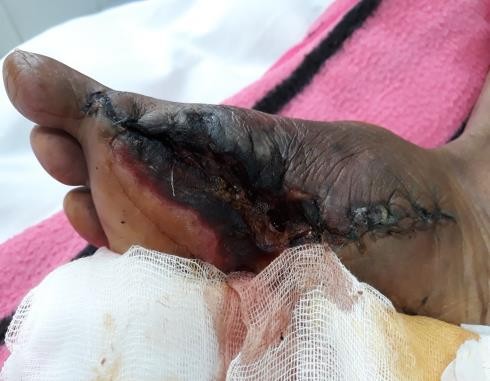
Hình 2. Hình ảnh sau mổ 10 ngày
2. CA LÂM SÀNG
Bệnh nhân nam 66 tuổi, vào viện với lý do hoại tử ngón I bàn chân P, bệnh nhân có tiền sử gia đình có 2 anh chị em ruột bị đái tháo đường typ 2, bản thân ĐTĐ 16 năm hiện đang dùng insulin 04 năm nay, THA 4 năm kiểm soát huyết áp bằng amlordipin, Suy thận mạn chạy thận nhân tạo 4 năm nay đang điều trị ngoại trú tại bệnh viện 199. Đợt này, ở nhà bệnh nhân xuất hiện mất cảm giác, vận động ngón 1 chân P, sau đó xuất hiện hoại tử khô từ ngọn chi đến gốc ngón. Bệnh nhân vào viện trong tình trạng bệnh nhân tỉnh, huyêt động tạm ổn. Tim đều phổi không rale, bụng mềm, da xạm,mạch mu chân 2 bên P yếu , trái bắt được, cầu tay P hoại tử khô ngón I, II chân P, mất cảm giác đầu ngón chân1,2,3 vận động hạn chế.
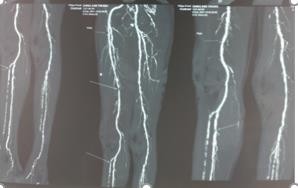
Hình 3. Hình ảnh chụp CLVT mạch máu chi dưới 2 bên: vôi hoá hệ động mạch 2 bên, động mạch chày trước chày sau chân P kém ngấm thuốc, hẹp gần hoàn toàn động mạch đùi P.
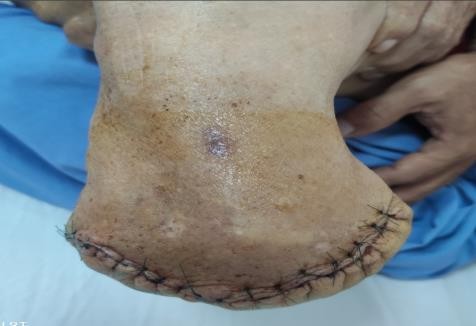
Hình 4. Hình ảnh mỏm cụt sau mổ 7 ngày
Xét nghiệm: glucose 7.8 mmo/l; HbA1C 8%
Chấn đoán hình ảnh: Siêu âm tim EF 35
%,siêu âm doppler mạch giảm tốc độ dòng chảy động mạch chày trước, chày sau 2 bên.
Chụp cắt lớp vi tính mạch máu: như mô tả. Bệnh nhân được chẩn đoán: Thiếu máu chân P mãn tính không hồi phục/ bệnh thận mãn tĩnh giai đoạn V, ĐTĐ typ 2, THA. Sau đó được chỉ định nong động mạch đùi P và phẫu thuật cắt cụt tối thiểu ngón I, II chân P. Sau mổ bệnh nhân xuất hiện lơ mơ co giật cơ, glasgow 13 điểm… Chụp CLVT sọ não : hình ảnh nhồi máu nhỏ cùng thái dương được điều trị tại khoa hồi sức tích cực lọc máu cấp cứu được điều trị theo hướng: TNT, kiểm soát huyết áp, kiểm soát đường huyết, truyền máu, chống ngưng tập tiểu cầu.10 ngày sauphẫu thuật, bệnh nhân tỉnh, huyết động ổn, không sốt, hoại tử khô lan tới cổ chân niễm trùng. Bệnh nhân được chỉ định mổ cấp cứu lần 2 cắt cụt ⅓ trên cẳng chân. Sau mổ tình trạng toàn thân mạch, huyết áp, nhịp thở tạm ổn định. Sau 2 tuần điều trị tích cực vết mổ liền tốt không có dấu hiệu nhiễm trùng. Chân T bắt đầu xuất hiện dấu hiện tê bì, mất cảm giác đầu ngón, bệnh nhân tiếp tục điều trị nội trú bảo tồn chi.
3. BÀN LUẬN
Con đường nào để tránh vòng xoắn bệnh lý tương tự ở chi tiếp theo. Đối với 1 bác sĩ trung tâm chăm sóc vết thương thì vấn đề điều trị tối đa cho bệnh nhân không đáng ngại nhưng làm thế nào để đảm bảo chức năng chi thể đối với bệnh nhân là một bài toán khó. Chúng ta hoàn toàn có thể tránh khỏi nguy cơ này nếu chúng ta kiểm soát ngay từ đầu. Xử trí bàn chân đái tháo đường trong suy thận tuân theo các nguyên tắc giống như quản lý chung bàn chân bệnh nhân tiểu đường. Điều quan trọng nhất là chẩn đoán thiếu máu cục bộ sớm và cố gắng cải thiện lưu lượng máu đến chi. Tái thông mạch máu có thể được thực hiện bằng phương pháp phẫu thuật bắc cầu hoặc nong mạch. Về tái lưu thông, hai các quy tắc cơ bản cần được tuân thủ. Đầu tiên, phẫu thuật tái tạo nên được giữ ở mức tối thiểu bắt buộc. Thứ hai, tái thông mạch máu nên trước khi phẫu thuật tại
chỗ chẳng hạn như khử trùng hoặc hạn chế cắt cụt chi, để đảm bảo vết thương mau lành và kiểm soát nhiễm trùng. Sakurai và cộng sự (1995) thực hiện ghép động mạch đùi ở 11 bệnh nhân đái tháo đường với ESRD và tỷ lệ sống sót được báo cáo là 42% sau một năm, trong khi không có sự cố ghép nào được quan sát thấy. Treiman và CS (2000) thực hiện phẫu thuật bắc cầu qua bẹn hoặc nách ở bệnh nhân đái tháo đường mắc ESRD.Tỷ lệ sống sót là 63% sau một năm và 45% sau hai năm, trong khi tỷ lệ cứu chi là 65% vào một năm. Tỷ lệ sống sót mảnh ghép là 64% trong một năm và 58% trong ba năm năm. Tầm quan trọng của việc tái tạo động mạch để khôi phục lại lưu lượng máu bình thường được nâng cao hơn nữa bởi quan sát rằng thiếu máu cục bộ ở chi quan trọng có thể là nguyên nhân chính nguyên nhân tử vong ở bệnh nhân ESRD. Tái thông mạch máu cho thấy một thách thức đáng kể ở những người ghép thận. Trong một nghiên cứu tiên phong, phòng khám bàn chân dành cho bệnh nhân tiểu đường tại Bệnh viện King’s College ở London cho thấy rằng một chương trình chăm sóc chân đa ngành bao gồm nong mạch và bắc cầu xa đã thành công trong việc giảm đáng kể tỷ lệ hoại thư và cắt cụt chi, trong khi thời gian chữa lành các tổn thương tương tự như thời gian được báo cáo trong bệnh nhân đái tháo đường không được ghép thận.
Khi có sự nuôi dưỡng đầu chi đầy đủ, và chính nguyên nhân dẫn đến loét chân là bệnh thần kinh, nó là quan trọng tầm quan trọng của việc giảm áp ở các khu vực đè ép. Hiện nay, có nhiều phương pháp điều trị giảm tải đang được áp dụng rộng rãi trên thế giới như bó bột tiếp xúc toàn bộ, sử dụng giày giảm tải, khung nẹp tháo rời… Trong các phương pháp này, bó bột tiếp xúc toàn bộ được áp dụng sớm nhất nhưng vẫn được coi là phương pháp điều trị “giảm tải chuẩn”. Nghiên cứu của Armstrong và cộng sự đã chứng minh cho thấy phương pháp này có thời gian liền vết loét ngắn hơn so với các phương pháp điều trị giảm tải khác như khung nẹp tháo rời và giày giảm tải (bó bột tiếp xúc toàn bộ 90%,khung nẹp tháo rời 65%, giày giảm tải phần bàn chân trước 58.3%). Ngoài ra, nạng, xe lăn và khung Zimmer hỗ trợ trong giảm trọng lượng mang.
Hiện nay người ta đã chấp nhận rằng bệnh loét thần kinh cần chăm sóc, cắt lọc thường xuyên, mục đích của cắt lọc là đa dạng. Nó làm giảm áp lực của cân gan chân bằng cách loại bỏ mô sẹo và loại bỏ mô hoại tử,làm sạch vi khuẩn và các tế bào già cỗi, do đó thúc đẩy thoát dịch tiết, kiểm soát nhiễm trùng và sự phát triển của các mô hạt khỏe mạnh. Hơn nữa, nó bộc lộ kích thước thực sự của vết loét và lấy mẫu vùng mô sâu để cây vi khuẩn. Các biện pháp không phẫu thuật bao gồm các phương thức khử trùng bao gồm tự phân huỷ, enzym, cơ học (tưới áp suất cao, thủy liệu pháp xoáy nước và siêu âm), và khử trùng sinh học (sử dụng giòi vô trùng).
Đề phòng và điều trị tình trạng nhiễm khuẩn là một biện pháp quan trọng khác.Sử dụng kháng sinh vẫn tiếp tục dựa trên tình trạng lâm sàng và kèm theo mức độ nghi ngờ cao. Bác sĩ lâm sàng nên kê đơn thuốc kháng sinh khi có bất kỳ bằng chứng lâm sàng nào về nhiễm trùng đối với vết loét ở chân, bao gồm các dấu hiệu nhỏ,chẳng hạn như ban đỏ, đổi màu. Không thể dự đoán các chủng vi khuẩn từ biểu hiện lâm sàng. Do đó, người ta nên ban đầu kê đơn kháng sinh phổ rộng và ngay lập tức gửi mô hoặc một miếng gạc vết thương sâu để nuôi cấy. Một quy tắc đáng tin cậy là phác đồ ban đầu phải bao phủ các cầu khuẩn gram dương (bao gồm cả Staphylococcus), trong khi hoại tử làm tăng khả năng của vi khuẩn gram âm và / hoặc vi khuẩn kỵ khí. Nhiễn trùng có thể lan rộng tới gân hoặc xương, viêm mô tế bào, hoại thư, và các triệu chứng toàn thân (sốt, khó chịu, buồn nôn, hôn mê,rối loạn chuyển hóa) nên nhanh chóng nhập viện ngay lập tức để tiêm kháng sinh đường tĩnh mạch và theo dõi bệnh nhân. Hoại thư do tiểu đường là một tình trạng đặc biệt đòi hỏi nhập viện và điều trị cấp cứu. Việc xử trí nên khác nhau tùy theo bệnh lý cơ bản và giai đoạn của quá trình hoại tử. Sự cần thiết phải chẩn đoán thiếu máu cục bộ và cải thiện lưu lượng máu không thể được quá chú trọng. Trong trường hợp không có thiếu máu cục bộ, phẫu thuật cắt lọc làm sạch, loại bỏ mô hoại tử và tích cực điều trị kháng sinh phổ rộng được chỉ định.
Sự cắt lọc vết loét nên được lặp lại thường xuyên trong tổn thương thần kinh. Nếu gân và xương bị ảnh hưởng, phẫu thuật cần được xem xét. Tuy nhiên, đây là được thực hiện tốt nhất sau khi kiểm soát được nhiễm trùng ban đầu. Các ngón chân bị hoại tử do thiếu máu cục bộ cần được giữ khô ráo, làm sạch vùng da xung quanh và các ngón chân lân cận.cần được bảo vệ để ngăn chặn sự lan rộng của hoại tử. Nếu có thể, người ta nên đoán trước phân giới hoặc thậm chí tự động cắt cụt.
Các lựa chọn điều trị bổ sung ở thận bệnh nhân tiểu đường chân bao gồm liệu pháp VAC và một ứng dụng cục bộ của các tác nhân thúc đẩy quá trình đóng vết thương. Hút áp lực âm (VAC) là một kỹ thuật đã được thiết lập để thúc đẩy quá trình chữa lành thông qua một máy bơm tạo ra áp suất âm trong vết thương. Nó đã được áp dụng thành công cho loét chân do tiểu đường, giúp vết thương liền miệng nhanh hơn và, ở hầu hết các bệnh nhân, loại bỏ nhu cầu phẫu thuật. Kinh nghiệm ở bệnh nhân đái tháo đường có suy thận mãn là hạn chế nhưng đáng khích lệ. Các tác nhân cho thấy hứa hẹn trong việc cải thiện việc chữa lành bệnh tiểu đường chân thận bao gồm phenytoin và có nguồn gốc từ tiểu cầu yếu tố tăng trưởng (PDGF), nhưng kinh nghiệm chỉ có hạn cho các báo cáo trường hợp.
Trường hợp bệnh nhân của chúng tôi, chân Trái được chăm sóc tích cực ngay từ đầu, phối hợp đa chuyên khoa, gồm nong mạch, kiểm soát đường huyết, chạy thận nhân tạo chu kỳ, chăm sóc tại chỗ và giáo dục sức khoẻ cho bệnh nhân và gia đình, sau khảo sát tại thời điểm hiện tại, tình trạng nuôi dưỡng đầu chi cải thiện, tránh nguy cơ cắt cụt và bệnh nhân đang được PHCN làm quen với chân giả. Tuy vậy cần phải có sự giám sát và phối hợp chặt chẽ để can thiệp kịp thời. Bên cạnh đó, tất cả bệnh nhân chạy thận nhân tạo kèm đái tháo đường được tầm soát chặt chẽ với sự tham gia tích cực bời các KTV lọc máu cũng với sự tư vấn và điều trị bởi các chuyên gia nội tiết, tim mạch, và trung tâm liền vết thương. Mở ra một triển vọng mới, nâng cao chất lượng cuộc sống cho bệnh nhân chạy thận nhân tạo, đặc biệt kèm đái tháo đường.
4. KẾT LUẬN
Rõ ràng, bàn chân của người bệnh tiểu đường đòi hỏi một sự toàn diện cách tiếp cận để điều tra và giải quyết tất cả các vấn đề liên quan. Điều này càng xảy ra đối với bàn chân đái tháo đường ở bệnh nhân suy thận. Có bằng chứng cho thấy tỷ lệ cắt cụt chi có thể giảm đáng kể bằng cách cung cấp chương trình tích hợp chăm sóc bệnh nhân thận, đặc biệt là những người đang lọc máu. Ngoài ra, một chương trình giáo dục và giám sát bởi chuyên gia chăm sóc bàn chân có thể rất hiệu quả. Có vẻ như sự ra đời của các dịch vụ như vậy nên trở thành ưu tiên cấp thiết cho tất cả các đơn vị lọc máu. Cần sự phối hợp chặt chẽ giữa bệnh nhâ, nhân viên y tế, và người nhà bệnh nhân. Đặc biệt, điều dưỡng viên lọc máu nên ở vị trí trung tâm để tạo ra tác động tích cực đến tỷ lệ cắt cụt chi bằng cách kiểm tra chân định kỳ, giáo dục phù hợp với nhu cầu và hiểu biết của bệnh nhân, và phòng ngừa các biến cố khởi phát loét. Phòng ngừa tổn thương bàn chân ở bệnh nhân ĐTĐ có một số tiến bộ, nhưng nó vẫn còn nhiều bất cập. Giáo dục sức khoẻ và động viên bệnh nhân, cũng như kiểm tra chân thường xuyên để điều chỉnh các tình trạng trước khi bị loét, có giá trị rất lớn và cần được theo theo dõi liên tục. Giày dép phù hợp với đế trong vừa khít và đủ không gian giữa các ngón chân là bắt buộc. Bệnh nhân bị dị tật hoặc có tiền sử loét chân cần đi giày đặc biệt. Bây giờ rõ ràng là sự chăm sóc chủ động nhiệt tình có thể dẫn đến ít cắt cụt hơn và chất lượng cao hơn cuộc sống. Sáng kiến này đáng được áp dụng cho nhóm bệnh nhân ESRD đặc biệt dễ bị tổn thương.
TÀI LIỆU THAM KHẢO
- Lê Bá Ngọc (2018) “Nghiên cứu đặc điểm loét bàn chân và kết quả điều trị giảm tải loét gan bàn chân ở bệnh nhân đái tháo đường”. Luận án Tiến sĩ Y học, Đại học Y Hà Nội. 34-40
- Wild S, Roglic G, Green A, et al. (2004). “Global prevalence of diabetes: estimates for the year 2000 and projections for 2030”. Diabetes Care. 27:1047–1053.
- Coliaguri S, Borch-Johnsen K, Glümer C, et al. (2005) “There really is an epidemic of type 2 diabetes”. Diabetologia. 48:1459–1463.
- Zimmet Globalization (2000) “coca- colonization and the chronic disease epidemic: can the Doomsday scenario be averted?”. J Intern Med. 247:301–310.
- Gale EAM (2005). “Spring harvest? Reflections on the rise of type 1 diabetes. Diabetologia. 48:2445–2450.
- Bloomgarden (2005) “Diabetic nephropathy”. Diabetes Care. 28:745– 751.
- Gross JL, de Azevedo MJ, Silveiro SP, Canani LH, Caramori ML, Zelmanovitz
- (2005) “Diabetic nephropathy: diagnosis, prevention, and treatment”. Diabetes Care28:164–176.
- Locatelli F, Pozzoni P, Del Vecchio (2004)”Renal replacement therapy in patients with diabetes and end-stage renal disease”. J Am Soc Nephrol. 15(Suppl. 1):S25–S29.
- Lok CE, Oliver MJ, Rothwell DM, Hux JE.(2004) “The growing volume of diabetes-related dialysis: a population based study”. Nephrol Dial Transplant. 19:3098–3103.
- Bloomgarden (2004) “Diabetes complications”. Diabetes Care. 27:1506– 1514.
- Boulton AJM. (2004).”The diabetic foot: from art to science. The 18th Camillo Golgi lecture”. Diabetologia. 47:1343– 1353.
- Boulton AJM, Vileikyte L, Ragnarson- Tennvall G, et al (2005). “The global burden of diabetic foot disease”. Lancet. 366: 1719–1724.
- Singh N, Armstrong DG, Lipsky BA(2005) “Preventing foot ulcers in patients with diabetes”. 293:217–228. Edmonds M. The diabetic foot( 2003). “ Diabetes Metab Res Rev”. 20(Suppl. 1):S9–S12.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

