NHÂN MỘT CA LÂM SÀNG LOÉT BÀN CHÂN PHỨC TẠP TRÊN BỆNH NHÂN ĐÁI THÁO ĐƯỜNG ĐƯỢC ĐIỀU TRỊ THÀNH CÔNG BẰNG PHỐI HỢP NHIỀU PHƯƠNG PHÁP LIỀN THƯƠNG TẠI BỆNH VIỆN NỘI TIẾT TRUNG ƯƠNG
Nghiêm Tuấn Nghĩa, Đặng Thị Mai Trang
Bệnh viện Nội tiết Trung ương
DOI: 10.47122/vjde.2021.50.21
ABSTRACT
Complicated diabetic foot ulcers successfully treated by combining wound healing methods: A case report
The diabetic foot is one of the most serious complication of Diabetes mellitus. According to IDF, one person amputate due to this complication every 20 seconds and mortality rate of people in this group after 5 years is about 50% – 60%. It is large burden not only the patient’s health, psychology and cost but also medical system. It is also 45% – 50% patients who have diabetic foot will avoid amputated foot if they were properly treated. In clinical practice, many diabetic foot ulcers are complex caused by different pathological mechanisms. Aggressive treatment combines many specialties and methods is extremely necessary to decrease the risk of amputation in diabetic foot infections.
Key word: Diabetic foot, foot ulcer, diabetic foot ulcer
TÓM TẮT
Biến chứng bàn chân là một trong những biến chứng nghiêm trọng nhất của đái tháo đường. Theo IDF, cứ 20 giây trôi qua lại có 1 người bị đoạn chi do biến chứng này, và với người bệnh đã đoạn chi, tỉ lệ tử vong sau 5 năm lên tới 50% – 60%[1]. Biến chứng bàn chân không những là một gánh nặng lớn về sức khỏe, tâm lí và chi phí đối với người bệnh mà còn ảnh hưởng đến chăm sóc y tế trong toàn xã hội nói chung. Tuy nhiên cũng có 45% đến 80% số bệnh nhân bàn chân đái tháo đường sẽ tránh được đoạn chi nếu được điều trị đúng cách[2].
Trên thực tế, nhiều vết loét bàn chân đái tháo đường rất phức tạp, gây ra bởi nhiều cơ chế bệnh lý khác nhau. Việc điều trị tích cực, kết hợp nhiều chuyên ngành và nhiều phương pháp liền thương là điều vô cùng cần thiết để giảm nguy cơ đoạn chi và rút ngắn thời gian điều trị.
Từ khóa: biến chứng bàn chân đái tháo đường, loét bàn chân, điều trị liền thương
Tác giả: Nghiêm Tuấn Nghĩa
Tác giả liên hệ: Nghiêm Tuấn Nghĩa Email: [email protected]
Ngày nhận bài: 1/11/2021
Ngày phản biện khoa học: 10/11/2021 Ngày duyệt bài: 15/12/2021
1. ĐẶT VẤN ĐỀ
Cho tới nay, người ta thấy các tổn thương chân ở người bệnh đái tháo đường (ĐTĐ) là hậu quả của nhiều nguyên nhân: tổn thương đa dây thần kinh, bệnh lý mạch máu ngoại biên chi dưới, chấn thương, nhiễm trùng. Các nguyên nhân này có thể phối hợp cùng lúc hoặc tại những thời điểm khác nhau. Trên lâm sàng, những bệnh nhân có tình trạng loét bàn chân đái tháo đường phức tạp luôn sự kết hợp của nhiều nguyên nhân, gây ra vết loét với đặc điểm sâu, rộng, tiến triển rất nhanh và phá huỷ mô nhiều, tỉ lệ đoạn chi rất cao.
Điều trị loét bàn chân phức tạp trên người bệnh đái tháo đường luôn gặp nhiều khó khăn và thách thức. Việc điều trị nội khoa tích cực, kết hợp đa chuyên ngành, phối hợp nhiều phương pháp liền thương (cả tiêu chuẩn và cao cấp), chăm sóc vết thương tại nhà có ý nghĩa quan trọng trong mục tiêu bảo tồn chi, rút ngắn thời gian điều trị.
2. CA LÂM SÀNG
Bệnh nhân (BN) nam, 80 tuổi, đã được chẩn đoán Đái tháo đường (ĐTĐ) type 2, Tăng huyết áp (THA) hơn 10 năm điều trị bằng Metformin 500mg 2 viên/ngày, Amlor 5mg 1viên/ngày, không thăm khám lại thường xuyên.
Trước vào viện 45 ngày, BN xuất hiện loét đầu ngón IV, V bàn chân phải, BN tự điều trị tại nhà trong 1 tuần, vết thương tiến triển nặng, loét toàn bộ bàn đầu ngón IV, V bàn chân phải, sưng nề tím bàn chân. BN vào bệnh viện tỉnh, được chẩn đoán “Loét nhiễm trùng bàn chân Phải/ bệnh động mạch chi dưới/ĐTĐ type 2 – THA”.
Tại bệnh viện tỉnh, BN được điều trị nội khoa, tháo ngón IV, V bàn chân phải hoại tử, cắt lọc ổ nhiễm trùng mu bàn chân. Tuy nhiên sau hơn 30 ngày điều trị, tình trạng loét bàn chân phải không liền, xu hướng hoại tử lan rộng, sưng tím bàn chân, kèm toàn trạng sốt cao, khó thở, chuyển đến Bệnh viện Nội tiết Trung ương .
Khi tiếp nhận BN: BN vào với tình trạng tỉnh, mệt, da xanh niêm mạc nhợt, phù nhẹ 2 chi dưới, sốt 39oC, mạch 100 lần/phút, huyết áp 120/70mmHg, nhịp thở 23 lần/phút, SpO2 95%, rale ẩm rải rác 2 đáy phổi. Vết loét bàn chân phải, đã tháo ngón IV, V, mỏm cụt không liền, loét lan rộng toàn bộ ½ trước ngoài của mu chân, nền sâu lộ gân, cơ, và xương bàn ngón chân IV, V, có vùng hoại tử đen chảy dịch mủ trắng đục, mùi hôi, có vùng tổ chức mô hạt nhợt màu xen kẽ dây hoại tử trắng ngà. Toàn bộ ngón III bàn chân phải hoại tử đen, chảy dịch hôi. Sưng tím toàn bộ bàn chân. BN có tổn thương thần kinh ngoại vi với giảm cảm giác nông bàn chân (không còn cảm nhận được cảm giác đau taị vết thương), da khô, nứt nẻ kèm bệnh lí mạch máu chi dưới với mạch mu chân và chày sau bắt rất yếu, mạch khoeo bắt được, mạch đùi bắt tốt.
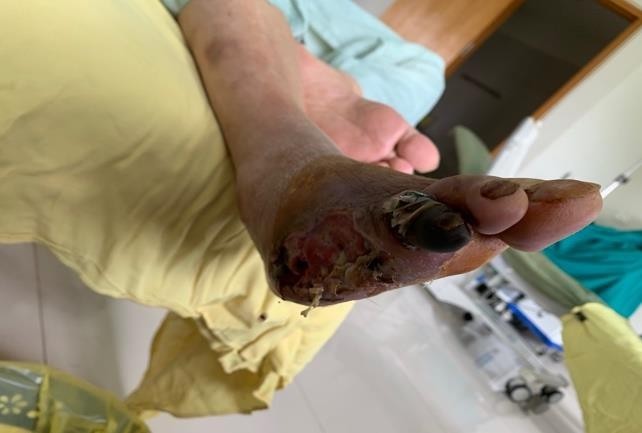
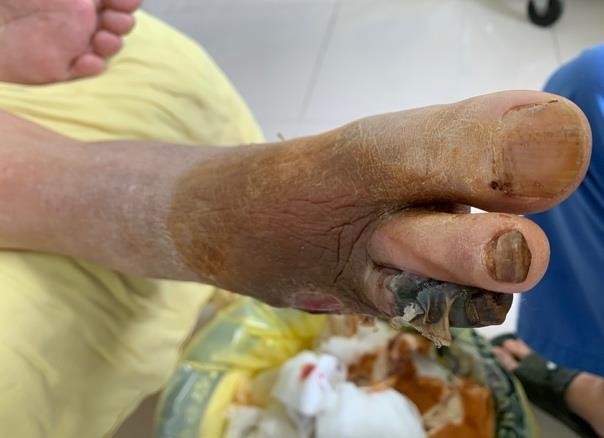
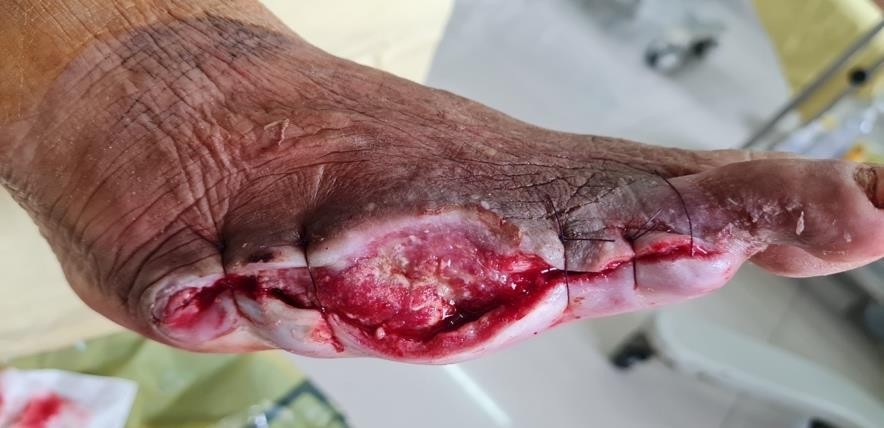
Hình 1, 2. Loét bàn chân sâu, rộng, phá huỷ mô nhiều, sưng tím toàn bộ bàn chân
Các kết quả cận lâm sàng của BN: Số lượng bạch cầu 16,9G/L (% Trung tính 82,1%); Số lượng hồng cầu 3,47T/L, HGB 98g/l; Số lượng tiểu cầu 192G/L; VSS 1h: 100mm, 2h: 110mm; CRP 128,4mg/dl; Glucose/m 16mmo/l; HbA1c 13.6%; Ure 10,18 mmol/L; Creatinin 138 mmol/l (mức lọc cầu thận theo Cockroff – Gault: 34,7 ml/phút); GOT/GPT: 20/17; XQ bàn chân phải: hình ảnh tiêu toàn bộ xương đốt ngón III, tiêu xương ½ trước xương bàn ngón IV, V, hình ảnh giảm mật độ xương các xương bàn chân phải; Chỉ số ABI bàn chân phải: 0,6, chân trái: 1,0; Siêu âm mạch chi dưới: xơ vỡ động mạch rải rác gây hẹp nhẹ đến vừa động mạch đùi nông và sâu 2 bên, hẹp nhiều đến khít động mạch tầng cẳng chân phải; Cấy mủ vết thương (kết quả sau 1 tuần nhập viện): Staphylococus aureus (MRSA) kháng Methicillin có kháng sinh đồ nhạy cảm với Vancomycin; Cấy máu: âm tính. Chẩn đoán: Theo dõi Nhiễm khuẩn huyết/ Loét nhiễm trùng bàn chân phải diện rộng Wagner IV, đã tháo ngón IV, V, có viêm xương bàn – Viêm phổi/ ĐTĐ type 2 – THA – Suy thận giai đoạn III – Bệnh động mạch ngoại biên chi dưới (PAD)/ biến chứng thần kinh ngoại vi.
Điều trị
- Điều trị nội khoa tích cực
Với bệnh cảnh nhiễm khuẩn nặng, có ít nhất 2 cơ quan nhiễm khuẩn được coi như nhiễm khuẩn huyết, BN được điều trị kháng sinh tĩnh mạch theo kinh nghiệm ngay khi nhập viện: Tienam + Ciprofloxacin + Vancomycin, liều thuốc tính theo mức lọc cầu thận. BN đã cắt được sốt sau 1 ngày. Sau 1 tuần điều trị, khi có kết quả cấy mủ, được chuyển phác đồ kháng sinh theo kháng sinh đồ (Vancomycin).
Kiểm soát đường huyết bằng Insulin với phác đồ Basal Bolus (4 mũi/ngày) duy trì Glucose đói từ 6-7 mmol/l và sau ăn 2h là < 10 mmol/l.
Truyền khối hồng cầu cùng nhóm máu (350ml), duy trì HGB > 90 g/L. Dinh dưỡng duy trì mức năng lượng 1800 -2000 kcal/ngày. Kiểm soát huyết áp, điều trị chống kết tập tiểu cầu và Statin liều cao, cân bằng điện giải…
- Điều trị tái tưới máu chi dưới
Trong tuần đầu điều trị, việc đánh giá cấp máu bàn chân của động mạch chi dưới được thực hiện trên lâm sàng, cận lâm sàng cũng như hội chẩn với bác sĩ chuyên khoa tim mạch can thiệp. Việc cấp máu bàn chân tương đối kém đặt ra vấn đề có can thiệp mạch chi dưới cho BN hay không. Tuy nhiên, do BN có yếu tố nguy cơ cao: tuổi cao, tình trạng suy thận độ III, nhiễm khuẩn chưa ổn định nên việc can thiệp mạch trong giai đoạn này được đặt ra. Sau 1 tuần điều trị, khi nhiễm khuẩn được kiểm soát ổn định, tình trạng viêm tại chỗ giảm,kết hợp truyền khối hồng cầu cùng nhóm, lượng máu cấp cho vết loét bàn chân đã cải thiện hơn rõ rệt.
Tạm thời trì hoãn can thiệp mạch chi và đánh giá liên tục tưới máu bàn chân trong suốt quá trình điều trị liền thương.
- Điều trị tại chỗ vết thương
Phẫu thuật tháo ngón III hoại tử, lấy bỏ một phần xương bàn ngón III, toàn bộ xương bàn ngón IV, V bị viêm xương và các tổ chức phần mềm hoại tử (gân, cơ). Phẫu thuật được thực hiện khi sau 48h dùng kháng sinh và BN đã cắt sốt trên 24h.
Trong quá trình phẫu thuật, có thể thấy dấu hiệu khá rõ ràng cho bệnh lí mạch máu ngoại vi chi dưới khi máu chảy từ vết thương bàn chân tương đối ít, chính vì vậy bệnh nhân được để hở vết thương và theo dõi.
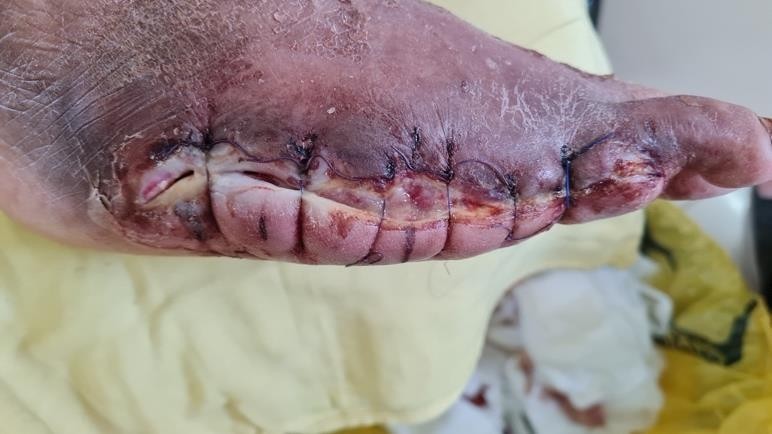
Thay băng sau phẫu thuật cho thấy tổ chức mô hạt nền vết thương nhợt màu, cấp máu kém, vết thương có những dây hoại tử mới, màu trắng ngà xuất hiện, đặc biệt mép sau vết thương có phần xương bàn hở, không có phần mềm che phủ.
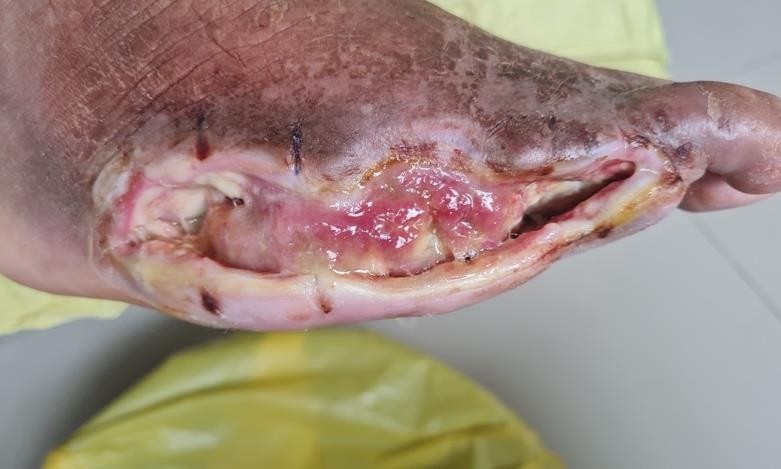
Hình 3. Vết thương sau phẫu thuật
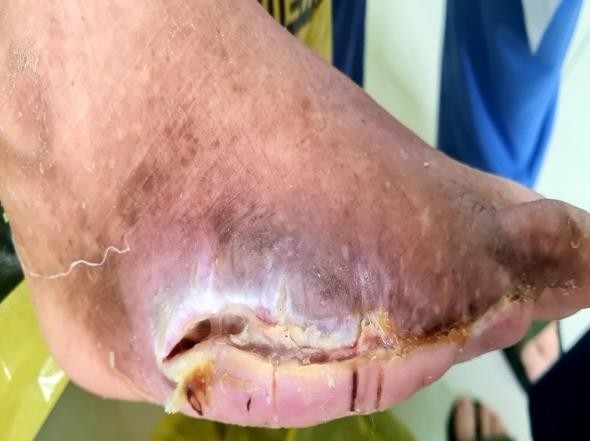
Trong 3 tuần tiếp theo, hàng ngày BN được cắt lọc và loại bỏ tổ chức hoại tử mới xuất hiện, rửa sạch nền vết thương bằng dung dịch nước rửa điện hoá, đắp gạc tiên tiến có sử dụng nano bạc diệt khuẩn và sử dụng dung dịch chứa phân tử hemoglobulin tại chỗ dạng xịt (Granulox) để tăng cường trao đổi oxy tại chỗ, kích thích tăng tạo tổ chức hạt, bù đắp phần nào cho sự cấp máu bàn chân tương đối kém từ động mạch chi dưới.
(Hình 4)
(Hình 5)
Hình 4, 5. Cắt lọc làm sạch nền vết thương (hình 4) và sử dụng hemoglobulin tại chỗ dạng xịt hỗ trợ liền thương (hình 5)
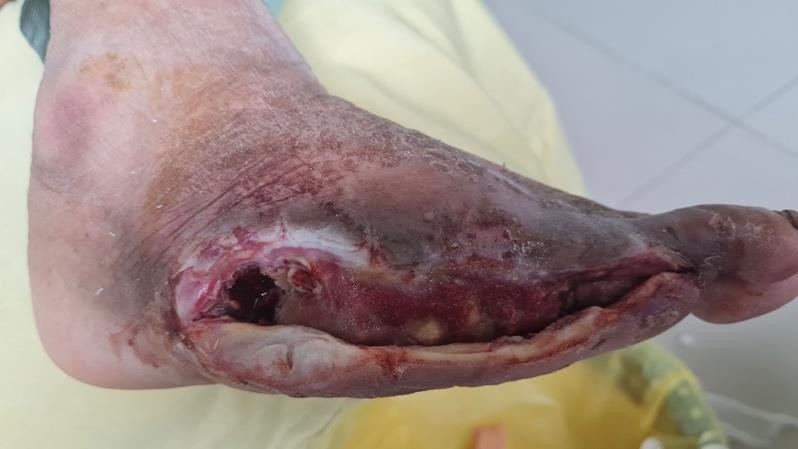
Hình 6, 7. 1/3 sau vết thương là hở xương bàn, cần điều trị EGF
Sau hơn 3 tuần điều trị, vết thương tiến triển tốt, tổ chức mô hạt mọc 70%, chủ yếu 2/3 trước vết thương. Còn 1/3 sau vết thương có hở một phần xương bàn, mô hạt đáy vết thương gần như không có, chỉ có thể đợi mô hạt từ xung quanh vết thương phát triển vào, tiên lượng loét rất chậm liền.
Do đó, từ tuần điều trị thứ 4, BN được điều trị yếu tố phát triển biểu bì (EGF), tiêm tại chỗ vết thương 3 lần/tuần, với mục địch kích thích tế bào mô hạt phát triển, che phủ xương hở và rút ngắn thời gian điều trị vết thương. BN
được điều trị tiêm EGF 5 lần, trong quá trình đó BN vẫn được kết hợp dùng dung dịch chứa phân tử hemoglobulin xịt tại chỗ và đắp gạc tiên tiến.
Sau 45 ngày điều trị với nhiều phương pháp liền thương tiêu chuẩn và cao cấp, 2/3 vết thương đã liền, 1/3 vết thương phía gót có tổ chức mô hạt đã mọc 50%, che phủ hoàn toàn bề mặt xương bàn chân. Nền vết thương sạch, không chảy dịch. Tình trạng bệnh nhân ổn định, có thể cho BN ra viện và hướng dẫn chăm sóc vết thương tại nhà.
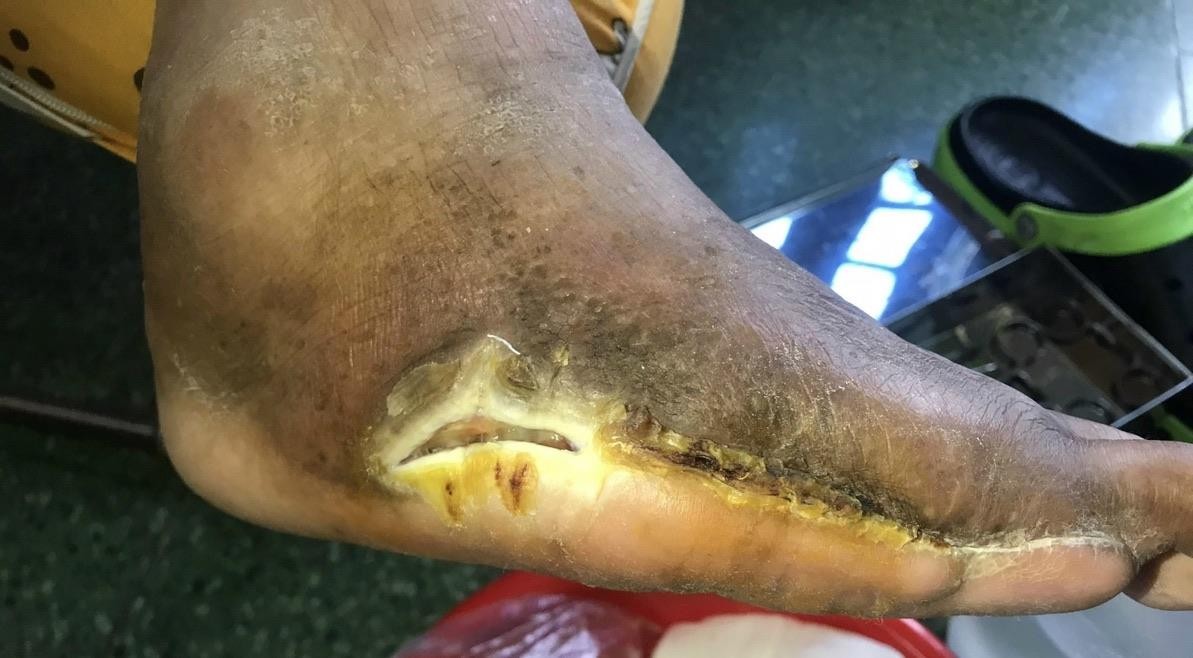
Hình 8. 2/3 trước vết thương liền sẹo hoàn toàn, 1/3 sau vết thương mô hạt đã che phủ được xương bàn chân, không còn dấu hiệu nhiễm trùng tại chỗ
- Điều trị tại nhà
Trong làn sóng Covid-19 thứ 4 của cả nước cùng với tình trạng giãn cách xã hội nghiêm ngặt, việc thăm khám lại trực tiếp vết loét bàn chân của bệnh nhân rất khó khăn.
Nhưng theo sự hướng dẫn bác sĩ, người nhà BN có thể thay băng vết loét bàn chân tại nhà bằng dung dịch rửa vết thương điện hoá, dung dịch chứa phân tử hemoglobulin xịt tại chỗ và đắp gạc tiên tiến 2-3 ngày/lần.
BN cũng được nhắc nhở luôn tuân thủ chặt chẽ điều trị nội khoa, giảm tải áp lực cho bàn chân tổn thương chưa lành bằng nạng hay khung tập đi và thường xuyên trao đổi tình trạng vết loét với bác sĩ điều trị. Sau 45 ngày điều trị tại nhà, loét bàn chân của BN đã liền hoàn toàn, BN đã có thể đi lại với sự trợ giúp của nạng và giầy chỉnh hình. Tổng thời gian điều trị từ ngày vết loét bắt đầu xuất hiện đến liền hoàn toàn khoảng 135 ngày.
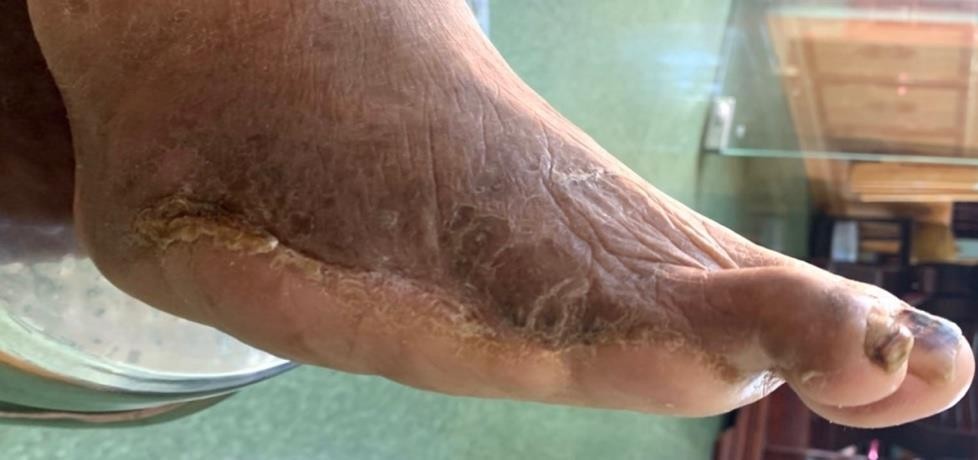
Hình 9. Loét bàn chân liền hoàn toàn, kết thúc quá trình điều trị
3. BÀN LUẬN
Ca lâm sàng trên vào viện với vết loét bàn chân tương đối phức tạp: thời gian loét kéo dài (1,5 tháng), đã can thiệp ngoại khoa (tháo ngón IV, V bàn chân phải), tính chất loét sâu, rộng, phá huỷ mô nhiều (~25% diện tích bàn chân), nền loét lộ gân, cơ, xương và có tình trạng viêm xương bàn chân.
Tình trạng phức tạp này của vết thương gây ra bởi sự phối hợp nhiều nguyên nhân. Tổn thương thần kinh ngoại biên ở BN này gây da khô, nứt nẻ, rối loạn cảm giác bàn chân, mất cảm giác nông, tê bì nhiều, teo cơ giữa các xương ngón chân. Có thể đây là nguyên nhân khởi đầu gây vết loét ở BN này và đa phần các bệnh lý bàn chân ĐTĐ khác. Bệnh mạch máu ngoại vi chi dưới kèm tắc vi mạch cục bộ tại vị trí vết thương do viêm là 2 yếu tố quan trọng làm trầm trọng hơn tình trạng loét ở bệnh nhân này, là nguyên nhân chính dẫn tới thời gian liền thương kéo dài.
Nhiễm trùng ở BN (sốt cao 39 độ C, da xanh nhợt, nhịp thở 23 lần/phút, số lượng bạch cầu 16,9G/L, CRP 128,4mg/dl) được đánh giá ở thang mức độ nặng theo phân loại IDSA/IWGDF là nguyên nhân chính gây ra sự lan sâu, rộng và phá huỷ mô bàn chân nhiều và nguy cơ đoạn chi cao[3]. Chính yếu tố về mạch máu và nhiễm trùng chưa giải quyết được đã gây thất bại trong điều trị giai đoạn nằm viện đầu tiên tại bệnh viện tỉnh.
Trong quá trình điều trị tại Bệnh viện Nội tiết Trung ương, chính thành công trong điều trị nội khoa tích cực (chủ đạo là quản lí nhiễm trùng bằng kháng sinh) và kết hợp được nhiều phương pháp chăm sóc vết thương có ý nghĩa sống còn trong việc bảo tồn bàn chân và liền thương vết loét.
Với chăm sóc vết thương tiêu chuẩn, sau khi được kiểm soát nhiễm khuẩn toàn thân bằng phác đồ kháng sinh theo kinh nghiệm, BN sớm được chỉ định phẫu thuật nhằm loại bỏ những ổ nhiễm khuẩn lớn giúp kiểm soát nhiễm khuẩn tại chỗ cũng như định hình lại hình dáng bàn chân muốn bảo tồn.
Trong bệnh cảnh BN tuổi cao, cấp máu bàn chân hạn chế cũng như mong muốn của bệnh nhân về việc bảo tồn tối đa bàn chân, trong phẫu thuật chúng tôi quyết định không phẫu thuật nửa bàn mà chỉ loại bỏ thêm ngón III, một phần xương bàn ngón III và toàn bộ xương bàn ngón IV, V đã bị viêm.
Như vậy, nếu liền thương sẽ tạo hình thành bàn chân có 2 ngón I và II. Sau khi loại bỏ ổ nhiễm khuẩn lớn bằng phẫu thuật, kiểm soát nhiễm khuẩn tại chỗ, cần tiến hành cắt lọc, thay băng và rửa vết thương hàng ngày. Với đặc điểm của một vết loét đã mạn tính, có thiếu máu và nhiễm trùng nặng, mỗi ngày nền vết thương lại xuất hiện thêm những tổ chức hoại tử nhỏ xen kẽ tổ chức lành dẫn tới kéo dài thời gian liền thương.
Chính vì vậy việc cắt lọc tại chỗ vết thương phải được làm “kiên trì” và “tỉ mỉ” trong suốt 3 tuần kết hợp thêm rửa vết thương bằng những dung dịch rửa điện hoá giúp diệt khuẩn tại chỗ. Sau 3 tuần thực hiện, việc kiểm soát nhiễm khuẩn tại chỗ thành công, nền vết thương tương đối sạch, là tiền đề để sử dụng phương pháp liền thương cao cấp sau này.
Trong chăm sóc vết thương tiêu chuẩn, với BN có bệnh động mạch ngoại vi chi dưới, việc tái tưới máu bằng can thiệp hay phẫu thuật cần được quan tâm đầu tiên. Tuy nhiên không phải can thiệp tái thông luôn được thực hiện tất cả các bệnh nhân.
Ở BN này, sau khi chúng tôi đã hội chẩn bác sĩ chuyên gia can thiệp, đánh giá BN có nguy cơ cao (tuổi cao, suy thận giai đoạn III), cũng như tổn thương chủ yếu động mạch dưới gối ở nhiều đoạn, nhiều tầng, khiến hiệu quả can thiệp thấp nên chúng tối quyết định chưa can thiệp mạch chi dưới và theo dõi tưới máu vết thương trong quá trình điều trị. Sau 1 tuần điều trị tích cực, tình trạng viêm tại chỗ đã giảm mạnh, lượng máu cấp cho bàn chân đã cải thiện hơn rõ rệt. Chúng tôi quyết định không can thiệp mạch chi dưới và bù đắp sự tưới máu hạn chế bằng phương pháp hỗ trợ liền thương cao cấp khác.
Song song với việc điều trị vết thương tiêu chuẩn, việc điều trị bằng các phương pháp liền thương cao cấp đặc biệt trong các vết thương mạn tính, chậm liền có ý nghĩa quan trọng trọng trong rút ngắn thời gian điều trị. Những phương pháp liền thương cao cấp như băng gạc tiên tiến, sử dụng dung dịch chứa phân tử hemoglobulin xịt tại chỗ (granulox[4]) hay yếu tố phát triển biểu bì (heberprot[5]) đều được chứng minh hiệu quả trong nhiều nghiên cứu trên thế giới.
Ở BN này, trong giai đoạn đầu do hạn chế tưới máu và nhiễm trùng tại chỗ, cùng với quá trình cắt lọc, BN được điều trị hemoglobin tại chỗ để tăng trao đổi oxy vết thương, kích thích tạo mô hạt và sử dụng gạc tiên tiến có chứa ion bạc diệt khuẩn. Khi có một vị trí vết thương lộ xương bàn chân, mô hạt nền xương gần như không có, việc phủ mô hạt lên nền xương phụ thuộc vào phát triển mô hạt bờ xung quanh. Việc sử dụng thêm yếu tố phát triển biều bì trong giai đoạn này có ý nghĩa quan trọng để rút ngắn thời gian liền thương.
Sau khi vết loét liền > 80%, BN được ra viện và hướng dẫn chăm sóc vết thương tại nhà. Việc tiếp tục sử dụng hemoglobin xịt tại chỗ, sử dụng gạc tiên tiến giúp cân bằng độ ẩm và kích thích mô hạt phát triển (Urgostart) cùng với những phương pháp giảm tải như ngồi xe lăn, đi nạng hay về sau này là giầy chỉnh hình giúp liền thương ổn định và nhanh chóng.
4. KẾT LUẬN
Loét bàn chân Đái tháo đường là một trong những biến chứng nghiêm trọng gây hậu quả nặng nề và là nguyên nhân hàng đầu gây đoạn chi. Ở bệnh nhân loét bàn chân phức tạp luôn phối hợp nhiều cơ chế tổn thương khác nhau (thần kinh, mạch máu, chấn thương, nhiễm trùng) gây ra những vết loét sâu, rộng, phá huỷ mô nhiều dẫn tới tăng tỉ lệ đoạn chi và kéo dài thời gian liền thương.
Điều trị loét bàn chân đái tháo đường từ đơn giản đến phức tạp, việc phối hợp nhiều phương pháp liền thương rất quan trọng. Đặt biệt với những bàn chân loét phức tạp, ngoài chăm sóc vết thương tiêu chuẩn (kiểm soát nhiễm trùng, chuyển hoá, tưới máu, can thiệp ngoại khoa, cắt lọc, giảm tải…) thì việc áp dụng các phương pháp chăm sóc vết thương cao cấp (băng gạc tiên tiến, hemoglobin tại chỗ, yếu tố tăng trưởng biểu bì, máy hút áp lực âm…) giúp cải thiện đáng kể thời gian liền thương, nhanh chóng đem lại cuộc sống tốt hơn cho người bệnh.
TÀI LIỆU THAM KHẢO
- Olzer, S.E.S., et al., Costs and duration of care for lower extremity ulcers in patietns with diabetes. Clin. Therap., 1998. 20: p. 169-181
- Cross, K. and Mustoe TA., Growth factors in wound healing. Surg Clin North Am, 2003. 83: p. 531-545.
- Part of the 2019 IWGDF Guidelines on the Prevention and Management of Diabetic Foot
- Hunt SD, Elg F. Clinical effectiveness of hemoglobin spray (Granulox®) as adjunctive therapy in the treatment of chronic diabetic foot ulcers. Diabet Foot Ankle. 2016;7:33101. Published 2016 Nov
- Fernández-Montequín JI, Betancourt BY, Leyva-Gonzalez G, et al. Intralesional administration of epidermal growth factor-based formulation (Heberprot-P) in chronic diabetic foot ulcer: treatment up to complete wound closure. Int Wound J. 2009;6(1): 67-72.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam



