NHÂN MỘT TRƯỜNG HỢP ĐÁI THÁO ĐƯỜNG TỤY XƠ SỎI Ở TRẺ EM
Nguyễn Thị Diễm Chi1, Trần Kiêm Hảo1, Phạm Anh Vũ2,
Nguyễn Thị Hồng Đức1, Nguyễn Hữu Sơn1
1. Trung tâm Nhi, Bệnh viện Trung ương Huế,
2. Bộ môn Ngoại, Trường Đại học Y dược Huế
ABSTRACT
Fibrocalculous pancreatic diabetes in a Vietnamese adolescent: case report with literature review
Background: Fibrocalculous pancreatic diabetes is a type of diabetes secondary to chronic tropical non – alcoholic calcific pancreatitis. A diagnosis is made basing on the presence of abdominal pain, presence of pancreatic calcifications and diabetes mellitus. Case presentation: We report a case of a 14 year old Vietnamese female patient who presented with features of chronic tropical calcific pancreatitis complicated by diabetes mellitus, she was treated with insulin 0,68 UI/kg/day for nearly 1 month before surgery and was operated with removal of calculi from pancreatic ductus then stopped insulin use. Only 4 months after operation removing pancreatic calculi, pancreatic ultrasound showed images of chronic pancreatitis, pancreatic fibrosis, a lot of pancreatic calculi; diabetes coming back needed to treat with insulin like type 1 diabetes. Insulin dose was 1,43 UI/kg/day, HbA1C was 5,9%. Conclusion: This case report demonstrates that fibrocalculous pancreatic diabetes even existed early in a young adolescent. Only 4 months after operation removing pancreatic calculi, pancreatic ultrasound showed images of chronic pancreatitis, pancreatic fibrosis, a lot of pancreatic calculi; diabetes coming back needed to treat with insulin like type 1 diabetes. It was necessary to have a follow – up post-operatively to control diabetes and the other complications.
Keywords: Fibrocalculous pancreatic diabetes, tropical chronic pancreatitis, secondary diabetes, adolescent, Vietnam
Chịu trách nhiệm chính:
Ngày nhận bài:
Ngày phản biện khoa học:
Ngày duyệt bài:
1. ĐẶT VẤN ĐỀ
Đái đường tụy xơ sỏi (FCPD) là một thể hiếm của đái đường, là type duy nhất của đái tháo đường (ĐTĐ), thứ phát sau canxi hóa mạn của tụy ở những người trẻ không do rượu và được tìm thấy độc nhất ở các nước nhiệt đới7. Dấu ấn của bệnh này là đau bụng từng đợt đặc trưng viêm tụy từ lúc trẻ con và sỏi tụy phối hợp giãn ống tụy và xơ tuyến tụy ở tuổi vị thành niên3.Chẩn đoán dựa vào bằng chứng của viêm tụy mạn (có sỏi tụy trên phim X quang), đau bụng và đái tháo đường xảy ra ở nước nhiệt đới3.
2. GIỚI THIỆU TRƯỜNG HỢP
Chúng tôi trình bày trường hợp bệnh nhân nữ 14 tuổi người Việt nam vào viện 6/6/2014, có các đặc điểm của viêm tụy mạn nhiệt đới do sỏi biến chứng đái tháo đường và đã được phẫu thuật lấy sỏi ống tụy và diễn biến lâm sàng cho đến 7/7/2017.
2.1. Phần hành chính:
Họ và tên bệnh nhân: Bùi Thị Kiều A., 14 tuổi
Địa chỉ: Hương Cần, Hương Toàn, Hương Trà, Thừa Thiên Huế
Ngày vào viện: 06/06/2014
Lý do vào viện: sụt cân, uống nhiều
Tiền sử bản thân: con thứ 2, sinh thường, đủ tháng, cân nặng lúc sinh : 2600 grs, đau bụng vùng trên rốn chếch trái, quanh rốn từ lúc 2 tuổi đến giờ, một vài tháng đau một lần, thích ăn đồ chiên rán, xổ giun 6 tháng 1 lần từ lúc 2 tuổi.
Tiền sử gia đình: con thứ 2, cân nặng lúc sinh 2600 grs, anh trai 18 tuổi, gia đình không ai mắc bệnh tương tự
- Bệnh sử:
Trẻ bị sụt cân 5-6 kg trong vòng 2-3 tháng, ăn kém, kèm uống nhiều, tiểu đêm, nước tiểu có kiến bu trong 2-3 tháng nay, da có nhiều vết nhiễm trùng, ngứa, mắt nhìn mờ.
- Khám lúc vào viện:
Cân nặng: 39 kg, chiều cao 155 cm, BMI 16.23, trên da vùng cẳng chân hai bên có những vết nhiễm trùng, ngứa, mắt nhìn mờ, ăn kém, uống nhiều, tiểu đêm, không đau bụng.
- Cận lâm sàng:
Công thức máu: HC 4,85x 1012/l, Hb 13,8 g/dl, tiểu cầu 240 x 109/l, BC 7,1 x 109/l, ASAT 18 UI/L, ALAT 19 UI/L, Amylase 29 UI/L, lipase 39 UI/L, Glucose máu lúc đói > 11,1 mmol/l, insulin lúc đói 19,5 µU/ml
Glucose máu 2h sau ăn > 11,1 mmol/l, insulin máu 2h sau ăn 24,3 µU/ml
HbA1C 10,3 %.10 thông số nước tiểu: glucose niệu dương tính, ceton niệu âm tính.
2.5. Chẩn đoán hình ảnh:
- Siêu âm tụy (6/6/2014): nhu mô tụy teo mỏng toàn bộ, ống tụy giãn lớn 9 mm, phần đuôi tụy có nhiều sỏi lớn trong ống tụy, rải rác trong nhu mô tụy có rất nhiều sỏi nhỏ.
- Khám mắt và soi đáy mắt: Thị lực: mắt phải 10/10, mắt trái 3/10, soi đáy mắt: bình thường, mắt trái: tật khúc xạ (cận thị).
- CT 64 lát cắt tụy có thuốc (18/6/2014): Tụy kích thước teo nhỏ, nhu mô tụy giảm tỷ trọng không đồng nhất, ống tụy giãn, có nhiều sỏi tụy rải rác dọc theo nhu mô tụy và ống tụy ở vùng đầu, thân và đuôi tụy.
2.6. Chẩn đoán
Đái tháo đường tụy xơ sỏi (FCPD)
2.7. Điều trị
Điều trị insulin, phẫu thuật ngày 2/7/2014: mở ống tụy lấy sỏi và nối ống tụy – hỗng tràng.Ngưng điều trị insulin từ ngày mổ.
2.8. Diễn biến từ 2/7/2014 đến 7/7/2017:
14/7 -20/8/14: đường máu ổn định, ngưng điều trị insulin
21/8/14: siêu âm tụy: viêm tụy mãn sỏi tụy
11/2014: đường máu bất kỳ > 11,1 mmol/l, HbA1C 11,4%, điều trị lại Insulin tổng liều 1 UI/kg/24h. Siêu âm tụy: viêm tụy mãn xơ hóa sỏi tụy
17/2/2017: siêu âm tụy: Mô tụy xơ, nhu mô tụy teo mỏng có rất nhiều sỏi
7/7/2017: HbA1C 5,9 %, điều trị Insulin như đái tháo đường typ 1.
2.9. Bàn luận
Về chẩn đoán xác định:
Đủ tiêu chuẩn chẩn đoán FCPD theo Mohan V 19882.
- Xảy ra ở một nước nhiệt đới
- Chẩn đoán đái tháo đường (ĐTĐ) theo tiêu chuẩn của WHO
- Bằng cớ của viêm tụy mạn: sỏi tụy trên phim X quang
So sánh với các tác giả khác:
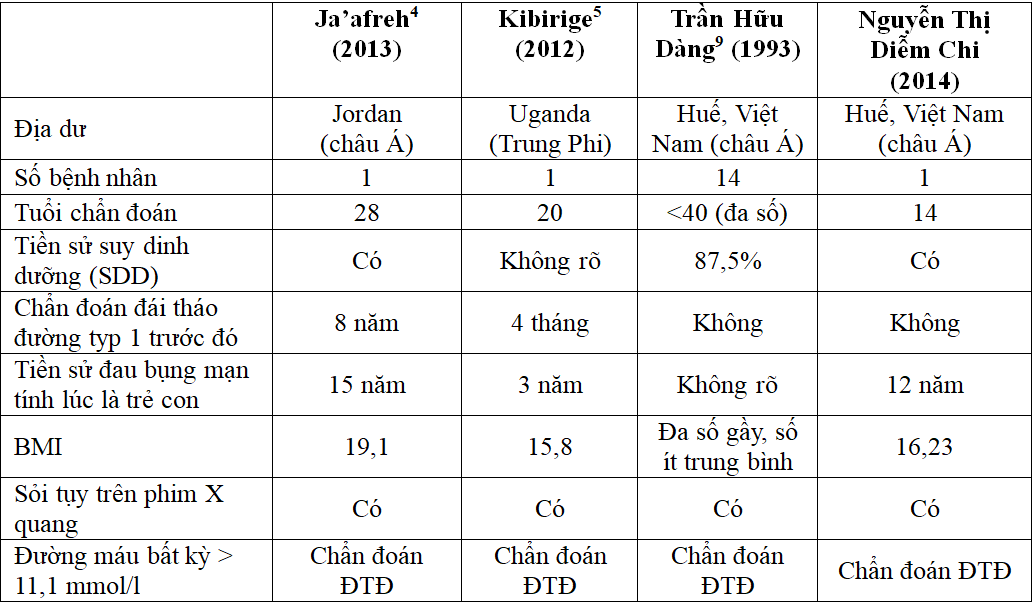
Về nguyên nhân: các giả thuyết đặt ra là suy dinh dưỡng, ăn sắn và các chất độc khác trong thức ăn, các yếu tố gia đình và di truyền, giả thuyết stress oxy hóa và tình trạng thiếu hụt vi chất.
Về điều trị đái tháo đường, insulin là cần thiết.
Tiên lượng: Dè dặt do sỏi nhiều trong nhu mô, nhu mô tụy xơ, teo nhỏ, tình trạng viêm tụy mãn, sỏi có thể được tạo mới. Trong giai đoạn đầu sau mổ lấy sỏi tụy, chức năng tế bào beta còn được bảo tồn nên nhu cầu insulin còn thấp hay tạm thời chưa cần thiết. Bệnh nhân này mới tuổi vị thành niên (còn rất trẻ) mà đã bị ĐTĐ. Chỉ 4 tháng sau mổ lấy sỏi tụy, siêu âm tụy thấy viêm tụy mãn, xơ hóa tụy, sỏi tụy rất nhiều, đái tháo đường đã xuất hiện trở lại phải điều trị insulin như đái tháo đường type 1, cần theo dõi thêm lâm sàng, HbA1C, kiểm soát đường huyết và theo dõi biến chứng.
3. ĐỐI CHIẾU VỚI Y VĂN
FCPD là gì?
1985, nhóm nghiên cứu của WHO đề cập đến ĐTĐ liên hệ SDD như một thể ĐTĐ khác với ĐTĐ typ 1 và typ 2. ĐTĐ liên hệ SDD có 2 phân nhóm là ĐTĐ xơ sỏi tụy (FCPD) và ĐTĐ do thiếu protein.FCPD là một typ ĐTĐ thứ phát sau viêm tụy mãn nhiệt đới (TCP) khá đặc biệt xảy ra ở các nước đang phát triển của thế giới nhiệt đới, do sỏi mạn, không do rượu11.
LỊCH SỬ VÀ TỶ LỆ MẮC BỆNH ĐTĐ TỤY XƠ SỎI
Năm 1959 tại Indonesia, Zuidema7 mô tả ĐTĐ phối hợp sỏi tụy và suy dinh dưỡng thiếu protein năng lượng. Tại Trung tâm chuyên khoa ĐTĐ của Mohan V. (Madras, Ấn), mỗi năm có khoảng 50 bệnh nhân FCPD đăng ký, chiếm 1% trên tất cả bệnh nhân ĐTĐ và 4% bệnh nhân ĐTĐ trẻ tuổi (< 30 tuổi)3. Tại Thái lan, 14/253(5,5%) bệnh nhân ĐTĐ trẻ bị FCPD3. Ở Jordan, Somaya Odeh Ja’afreh4, báo cáo một trường hợp thanh niên 28 tuổi bị FCPD ngoài vùng nhiệt đới cần điều trị bằng insulin. Ở Uganda (Trung Phi), Kibirige5 cũng mô tả một trường hợp nữ bệnh nhân 20 tuổi bị FCPD, phù suy dinh dưỡng và thiếu các vi chất. Ở Huế, theo tác giả Trần Hữu Dàng9, có14 cas FCPD ở người lớn. Ở Huế, theo tác giả Phạm Anh Vũ12, có 18 cas TCP ở người dưới 18 tuổi (10/1999-10/2008).
Đặc điểm lâm sàng của bệnh1
Theo Mohan V (2003)1, bệnh nhân nghèo, gầy gò, SDD protein năng lượng, bụng ỏng, sưng tuyến mang tai 2 bên, tím nhẹ quanh môi, có thể thay đổi đặc điểm lâm sàng do hiện nay tình trạng dinh dưỡng cải thiện. BMI<19 (>50%), còn lại BMI 19-25. Hơn 90% chẩn đoán ĐTĐ giữa 20-40 tuổi, nhưng khởi phát ở tuổi trẻ em, trẻ nhỏ và tuổi già không thường gặp.
Bệnh sử tự nhiên của FCPD1: Tam chứng của FCPD là đau bụng, sỏi tụy và đái đường1. Đau bụng thường là triệu chứng đầu tiên. Sau từ vài tháng đến vài chục năm, sỏi tụy có thể được chẩn đoán bằng X quang bụng thường quy. Thời điểm này bệnh nhân vẫn còn có dung nạp glucose bình thường, không có bằng chứng của rối loạn chức năng tụy ngoại tiết. Sau vài tháng đến vài năm, xuất hiện bất dung nạp glucose và rối loạn chức năng tụy ngoại tiết. Đôi khi dấu hiệu đầu tiên của bệnh có thể là sỏi tụy, đái đường hay phân mỡ1.
Đau bụng1
Các bệnh nhân FCPD thường có bệnh sử đau bụng tái đi tái lại thời trẻ con. Đau bụng thường rất trầm trọng, ở thượng vị, có thể lan ra sau lưng, giảm đi khi cúi người ra trước hay nằm sấp. Đau tăng giảm từng giai đoạn, đau giảm dần khi ĐTĐ xuất hiện.
Bản chất của đái đường1
ĐTĐ thường nặng, xuất hiện sau đợt đau bụng đầu tiên một hay hai thập niên. Dù thường cần insulin, không bị toan xeton khi ngưng dùng insulin. Một số nghiên cứu cho thấy chức năng tế bào beta của tụy vẫn được bảo tồn một phần. Dự trữ tế bào beta tồn dư có thể đủ để bảo vệ chống lại nhiễm toan ceton, một số giải thích khác là dự trữ glucagon thấp, khối mô mỡ giảm và thiếu hụt carnitine. Mức độ nặng khá đa dạng, phần lớn cần insulin, khoảng 10-20% đáp ứng tốt với thuốc uống trong 5-10 năm, có khi lâu hơn. Trong diễn tiến, đa số thường dẫn đến ĐTĐ, thực tế vẫn có chỉ giảm dung nạp glucose, hoặc dung nạp glucose vẫn bình thường.
Chẩn đoán hình ảnh1
Sỏi tụy là mấu chốt của bệnh cảnh FCPD. Sỏi nhiều, khu trú ở ống lớn của tụy. Một số bệnh nhân có sỏi trải dài toàn tụy. Siêu âm và CT scan giúp xác định vị trí sỏi trong ống tụy, giãn ống tụy, thay đổi cấu trúc của tụy, ống tụy. Khối lượng tụy vẫn được bảo tồn trong giai đoạn sớm, sau đó tụy bị teo nhỏ với nhiều mức độ, sau cùng nhu mô tụy còn lại không đáng kể, vị trí của nó được thay thế bằng các “túi sỏi”.
Chức năng tụy ngoại tiết1
Nhóm của Balakrisnan phối hợp với nhóm Marseille thực hiện các test secretin – pancreozymin cho thấy nồng độ lactoferrin ở dịch tụy bệnh nhân và nhóm chứng ở Ấn độ cao hơn nhóm đối ứng ở châu Âu. Ở các ca FCPD nặng hơn, trypsin phản ứng miễn dịch huyết tương vẫn gần bình thường trong một số bệnh nhân, giảm trầm trọng trên 2/3 trường hợp. Định lượng chymotrypsin trong phân là test đơn giản, không đắt tiền để sàng lọc suy tụy ngoại tiết ở bệnh nhân FCPD.
Tiêu chuẩn chẩn đoán FCPD1
Theo Mohan V. 19981
- Xảy ra ở một nước “nhiệt đới”
- Chẩn đoán ĐTĐ theo tiêu chuẩn của WHO8
- Bằng cớ của viêm tụy mạn: có sỏi tụy trên phim X quang hay ít nhất 3 trong các điều kiện sau:
- Hình thái tụy bất thường trên siêu âm
- Đau bụng mạn tính từ lúc còn trẻ em
- Đi cầu phân mỡ
- Test chức năng tụy bất thường
- Không có những nguyên nhân khác của viêm tụy mạn ví dụ uống rượu, bệnh gan mật hay cường cận giáp tiên phát.
Các biến chứng đái đường đặc hiệu1
Trước đây người ta cho rằng vì là thể ĐTĐ thứ phát, các biến chứng vi mạch hiếm gặp trong FCPD. Nghiên cứu của Mohan và Geevarghese cho thấy các biến chứng vi mạch thường xảy ra trong FCPD cũng như trong ĐTĐ typ1 và typ 2. Bệnh võng mạc ví dụ bệnh của điểm vàng và bệnh võng mạc tăng sinh đều xảy ra trong các bệnh nhân bị FCPD. Bệnh lý thần kinh, bệnh lý thận, rối loạn chức năng thất trái cũng xảy ra. Mới đây Govindan và Das đã báo cáo bệnh lý thần kinh tự động. Các biến chứng mạch máu lớn ít gặp.
Điều trị viêm tụy mạn1
Tất cả phẫu thuật hiếm khi thay đổi tình trạng ĐTĐ, theo vài báo cáo liều lượng insulin điều trị có giảm ít nhiều sau phẫu thuật, tuy nhiên chỉ tạm thời, tình trạng ĐTĐ dường như đa phần không bị ảnh hưởng bởi phẫu thuật.
Bệnh nguyên và bệnh sinh1
Căn nguyên chính xác không rõ, đa yếu tố, liên quan đến môi trường và di truyền. Suy dinh dưỡng, cyanogenic alkaloid (dẫn xuất từ sắn và một số thức ăn) thường được quy cho nguyên nhân gây bệnh. Dinh dưỡng thiếu các sulfur amino acid (methionin, cystine) cản trở chuyển cyanide thành thiocyanat làm tăng cao cyanide tự do có thể gây độc tế bào beta. Các nghiên cứu trên chuột dùng cyanide cho thấy có thể gây tăng glucose huyết thoáng qua, không gây ĐTĐ lâu dài. Gần đây người ta đưa ra thuyết thiếu hụt kháng oxy hóa do thiếu vi chất dinh dưỡng (vitamin C, beta caroten) là cơ chế gây tổn thương tụy. Tác giả Braganza và cộng sự đưa ra thuyết tổn thương gốc tự do.
Kết luận:
Trường hợp bệnh này cho thấy đái tháo đường xơ sỏi tụy vẫn xuất hiện rất sớm ở tuổi vị thành niên. Tiên lượng khá là dè dặt do sỏi nhiều trong nhu mô, nhu mô tụy xơ, teo nhỏ, tình trạng viêm tụy mãn, sỏi có thể được tạo mới. Bệnh nhân này mới tuổi vị thành niên (còn rất trẻ) mà đã bị ĐTĐ. Chỉ 4 tháng sau mổ lấy sỏi tụy, đái tháo đường đã xuất hiện trở lại phải điều trị insulin như đái tháo đường type 1, cần theo dõi thêm lâm sàng, HbA1C, kiểm soát đường huyết và theo dõi biến chứng.
TÓM TẮT
Đặt vấn đề: Đái tháo đường tụy xơ sỏi (Fibrocalculous Pancreatic Diabetes – FCPD) là một type đái tháo đường thứ phát sau viêm tụy mãn nhiệt đới khá đặc biệt xảy ra ở các nước đang phát triển của thế giới nhiệt đới, do sỏi mạn, không do rượu. Chẩn đoán dựa vào bằng chứng của viêm tụy mạn (có sỏi tụy trên phim X quang), đau bụng và đái tháo đường xảy ra ở nước nhiệt đới. Giới thiệu trường hợp: Chúng tôi trình bày trường hợp bệnh nhân nữ 14 tuổi người Việt Nam có các đặc điểm của viêm tụy mạn nhiệt đới do sỏi, biến chứng đái tháo đường, được điều trị với insulin 0,68 UI/kg/ngày trong gần 1 tháng trước mổ và đã được phẫu thuật lấy sỏi ống tụy sau đó ngưng dùng insulin. Tuy nhiên chỉ 4 tháng sau khi phẫu thuật thì siêu âm tụy thấy viêm tụy mãn, xơ hóa tụy, sỏi tụy rất nhiều, đái tháo đường xuất hiện trở lại phải dùng insulin như đái tháo đường type 1. Liều Insulin là 1,43 UI/kg/ngày, HbA1C là 5,9%. Kết luận: Trường hợp bệnh này cho thấy đái tháo đường tụy xơ sỏi vẫn xuất hiện rất sớm ở tuổi vị thành niên. Chỉ 4 tháng sau mổ lấy sỏi tụy, siêu âm tụy thấy viêm tụy mãn, xơ hóa tụy, sỏi tụy rất nhiều, đái tháo đường đã xuất hiện trở lại phải điều trị insulin như đái tháo đường type 1, cần kiểm soát đường huyết và theo dõi biến chứng.
TÀI LIỆU THAM KHẢO
- K K Barman, G Premalatha and V Mohan, Tropical chronic pancreatitis, Postgrad Med J 2003 79: 606-615.
- Mohan V, Ramachandran A and coll., Diabetes secondary to tropical pancreatopathy. In: Diabetes secondary to pancreatopathy. Tiengo A, Alberti KGMM, Delprato S, Vranic Eds., Elsevier Science Publishers, Amsterdam. 1988, p125.
- Mohan V. and coll. (1993), “Fibrocalculous Pancreatic Diabetes in India”, J.Diab.Dev. Countries, 13, pp. 14-21.
- Soyama Odeh Ja’afreh (2013), “Fibrocalculous pancreatic diabetes in a young Jordanian patient: a rare form of secondary diabeted outside the Tropics : case report with literature review”, Rawal Medical Journal, 38 (4), pp. 455 – 457.
- Davis Kibirige and coll. (2012), “Fibrocalculous pancreatic diabetes in a young Ugandan patient, a rare form of secondary diabetes”, BMC Research Notes, 5, 622.
Barman K K, Premalatha G, Mohan V (2003), Tropical chronic pancreatitis, Postgrad Med J, 79, pp. 606-615.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam

