SỬ DỤNG THUỐC ĐIỀU TRỊ ĐÁI THÁO ĐƯỜNG Ở BỆNH NHÂN
ĐÁI THÁO ĐƯỜNG TYP 2 CAO TUỔI CÓ THAY ĐỔI MỨC LỌC CẦU THẬN
Nguyễn Quang Bảy1,2, Đỗ Trường Minh1,2
1Trường Đại học Y Hà Nội, 2Bệnh viên Bạch Mai
Chịu trách nhiệm chính: Nguyễn Quang Bảy
Ngày nhận bài: 13/12/2017
Ngày phản biện khoa học: 31/12/2017
Ngày duyệt bài: 07/1/2018
1. ĐẶT VẤN ĐỀ
Cùng với sự gia tăng tỷ lệ mắc đái tháo đường (ĐTĐ) thì số bệnh nhân (BN) ĐTĐ cũng ngày càng tăng cao. Việc điều trị cho nhóm đối tượng này gặp nhiều khó khăn do họ thường đồng mắc nhiều bệnh, phải điều trị nhiều loại thuốc, kèm theo là sự suy giảm chức năng của các hệ cơ quan, đặc biệt là giảm chức năng thận. Thông thường, tốc độ giảm mức lọc cầu thận (MLCT) mỗi năm vào khoảng từ 0,75 ml/ph đến 1 ml/ph. Quá trình này có thể diễn ra nhanh hơn ở người có bệnh lý tim mạch, ĐTĐ, tăng huyết áp và béo phì. Sự suy giảm chức năng thận của BN ĐTĐ cao tuổi có thể ảnh hưởng trực tiếp đến việc chuyển hóa và thải trừ các thuốc điều trị ĐTĐ, dẫn đến nhiều tác dụng phụ của thuốc mà hay gặp và nguy hiểm nhất là hạ đường huyết. Do đó các thầy thuốc cần có chiến lược điều trị phù hợp với nhóm đối tượng, từ đặt mục tiêu điều trị đến lựa chọn loại thuốc hạ đường huyết và hiệu chỉnh liều phù hợp với mức độ suy giảm chức năng thận của BN. Tuy nhiên trên thực tế lâm sàng ở Việt Nam, còn một số thầy thuốc không chú ý đến chức năng thận khi kê đơn thuốc ĐTĐ, dẫn đến nhiều BN bị các tác dụng phụ của thuốc, làm nặng thêm tình trạng suy thận… Vì vậy chúng tôi tiến hành nghiên cứu này nhằm 2 mục tiêu:
- Đánh giá về sự thay đổi MLCT ở các BN ĐTĐ typ 2 cao tuổi.
- Tìm hiểu về việc điều trị thuốc điều trị bệnh ĐTĐ ở nhóm BN ĐTĐ typ 2 cao tuổi.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu:
61 BN ĐTĐ typ 2 được chẩn đoán và điều trị nội trú tại Khoa Nội tiết – Đái tháo đường, Bệnh viện Bạch Mai từ tháng 08/2014 đến tháng 02/2015.
2.1.1. Tiêu chuẩn lựa chọn bệnh nhân
- BN được chẩn đoán ĐTĐ theo tiêu chuẩn chẩn đoán của ADA 2010.
- BN được chẩn đoán ĐTĐ typ 2 dựa trên các đặc điểm phù hợp với hoàn cảnh người Việt Nam.
- BN có sổ y bạ, đơn thuốc về điều trị ĐTĐ trước khi vào viện và không có sự thay đổi về loại thuốc và liều thuốc trong ít nhất một tháng trước khi vào viện.
- BN ≥ 60 tuổi.
2.1.2. Tiêu chuẩn loại trừbệnh nhân
- BN đang có biến chứng cấp tính của ĐTĐ hoặc có bệnh cấp tính khác.
- BN xuất huyết tiêu hóa, nhiễm sắc tố sắt, tan huyết, một số bệnh huyết sắc tố ảnh hưởng đến kết quả HbA1c.
- BN có nhiễm khuẩn tiết niệu.
- BN không đồng ý tham gia vào nghiên cứu.
2.2. Phương pháp nghiên cứu: Nghiên cứu mô tả cắt ngang.
2.3. Phương pháp thu thập số liệu:
- BN được thăm khám lâm sàng và làm xét nghiệm trong vòng 3 ngày kể từ khi vào viện.
- Tiến hành thu thập thông tin BN theo mẫu bệnh án thống nhất.
2.4. Xử lý và phân tích số liệu: Theo phần mềm SPSS 16.0.
3. KẾT QUẢ
3.1. Đặc điểm chung của nhóm bệnh nhân nghiên cứu
Tuổi trung bình của các BN trong nghiên cứu là 68,8 ± 7,3 tuổi (từ 60 – 89 tuổi). Nhóm tuổi 60 – 69 chiếm tỷ lệ cao nhất (57,4%), thấp nhất là nhóm ≥ 80 tuổi (8,2%). Tỷ lệ BN nam trong nghiên cứu là 42,6%.
Thời gian phát hiện ĐTĐ trung bình là 11,7 ± 7,2 năm, nhóm BN phát hiện bệnh ≥ 15 năm chiếm tỷ lệ cao nhất (37,7%)
Có tới 88,5%BN kiểm soát đường huyết chưa đạt mục tiêu, với HbA1c > 7%
3.2. Đặc điểm chức năng thận của nhóm bệnh nhân nghiên cứu
Bảng 1. MLCT trung bình theo nhóm tuổi và theo protein niệu
| Nhóm tuổi | Protein niệu | Chung | ||
| Âm tính | Microalbumin | Macroalbumin | ||
| 60 – 69 | 54,9 ± 20,7 | 33,2 ± 14,0 | 43,6 ± 21,4 | |
| 70 – 79 | 38,5 ± 13,0 | 28,8 ± 11,0 | 32,5 ± 12,5 | |
| 80 – 89 | 37,4 ± 10,9 | 17,0 ± 7,9 | 29,2 ± 14,2 | |
| Tổng | 48,6 ± 19,4 | 33,0 ± 7,2 | 29,7 ± 14,0 | 38,6 ± 18,9 |
Có 26,2% BN đã biết có suy thận từ trước khi nhập viện.
MLCT trung bình của nhóm BN có albumin niệu dương tính thấp hơn những BN có protein niệu âm tính (p < 0,05). MLCT trung bìnhgiữa 2 nhóm BN có microalbumin niệu và macroalbumin niệu khác biệt không có ý nghĩa thống kê với p > 0,05.
MLCT tương quan tuyến tính nghịch với tuổi của BN (r = -0,35; p < 0,05).
Bảng 2. Tương quan giữa thời gian phát hiện ĐTĐ với MLCT
| MLCT (mL/phút) | < 5 năm | 5–<10 năm | ≥ 10 năm |
| ≥ 45 | 31,6% | 31,6% | 36,8% |
| < 45 | 14,3% | 11,9% | 73,8% |
| Tổng | 19,7% | 18,0% | 62,3% |
Ở nhóm BN đã bị ĐTĐ ≥ 10 năm, tỷ lệ BN có MLCT < 45 cao hơn tỷ lệ BN có MLCT ≥ 45 (73,8 so với 36,8%), sự khác biệt có ý nghĩa thống kê với p < 0,05.
MLCT tương quan tuyến tính nghịch với thời gian phát ĐTĐ (r = -0,24; p < 0,05)
3.3. Các phác đồ điều trị ĐTĐ ở các nhóm BN có MLCT khác nhau:
Biểu đồ 1. Phân bố phác đồ điều trị theo MLCT
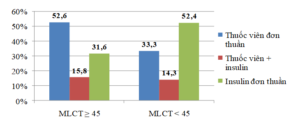
Trong nhóm BN có MLCT ≥ 45, hơn 50% BN được điều trị thuốc uống hạ đường huyết đơn thuần. Còn ở nhóm BN có MLCT < 45, hơn 50% BN được điều trị insulin đơn thuần, nhưng cũng còn tới 1/3 số BN điều trị bằng thuốc uống hạ đường huyết đơn thuần
Biểu đồ 2. Phân bố tỷ lệ nhóm thuốc viên điều trị theo MLCT
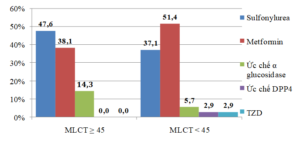
Khi so sánh 2 nhóm BN có MLCT ≥ 45 và < 45 mL/ph, tỷ lệ BN điều trị bằng sulfonylurea giảm từ 47,6% xuống còn 37,1%; tỷ lệ BN điều trị metformin tăng từ 38,1% đến 51,4%. Chỉ có chưa đến 10% các BN điều trị thuốc ức chế DPP4 và TZD.
Biểu đồ 3. Phân bố điều trị các thuốc sulfonylurea theo MLCT
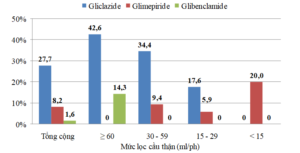
Gliclazide là sulfonylurea được điều trị nhiều nhất (27,7% BN), 42,6% ở nhóm có MLCT ≥ 60, và 17,6% ở nhóm có MLCT 15 – 29. Không BN nào ở nhóm có MLCT < 15 được điều trị gliclazide.
Glibenclamide chỉ điều trị ở nhóm BN có MLCT ≥ 60, chiếm14,3%.
Glimepiride được điều trị với tỷ lệ thấp ở nhóm BN có MLCT từ 30 – 60 mL/ph, nhưng có đến 20% BN bị bệnh thận giai đoạn cuối vẫn điều trị glimepiride.
Biểu đồ 4. Tỷ lệ BN điều trị metformin theo MLCT
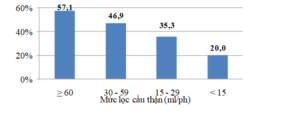
Có 42,6% BN trong nhóm nghiên cứu được điều trị metformin. Tỷ lệ BN có điều trị metformin ở nhóm có MLCT từ 15 – 29 là 35,3% và ở nhóm có MLCT < 15 là 20%.
Biểu đồ 5. Tỷ lệ điều trị insulin theo MLCT
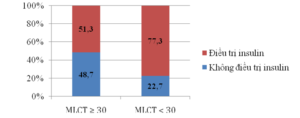
Tỷ lệ BN điều trị insulin ở 2 nhóm MLCT ≥ 30 và MLCT < 30 lần lượt là 51,3% và 77,3%. Sự khác biệt có ý nghĩa thống kê với p < 0,05.
Biểu đồ 6. Tỷ lệ điều trị sulfonulure, metformin và insulin theo tuổi
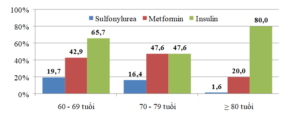
Tỷ lệ BN điều trị sulfonylurea giảm dần theo tuổi, ở nhóm BN ≥ 80 tuổi chỉ có 1,6% BN được điều trị bằng sulfonylurea. Tỷ lệ BN điều trị metformin ở nhóm BN 60 – 69 và 70 – 79 lần lượt là 42,9% và 47,6%, cao hơn nhóm BN ≥ 80 tuổi (20% BN).
Tỷ lệ điều trị insulin giảm dần theo các nhóm tuổi, cao nhất ở nhóm BN ≥ tuổi.
4. BÀN LUẬN
4.1. Đặc điểm chung của nhóm bệnh nhân nghiên cứu
HbA1c trung bình của các BN trong nghiên cứu là 10,4 ± 2,4%, và có tới 88,5% BN chưa kiểm soát tốt HbA1c. Điều này phản ảnh thực trạng kiểm soát đường huyết ngoại trú của các BN còn kém.
4.2. Đặc điểm chức năng thận của nhóm bệnh nhân nghiên cứu
MLCT trung bình cao nhất ở nhóm BN 60 – 69 tuổi và giảm dần ở nhóm BN tuổi cao hơn, đặc biệt MLCT thấp nhất ở nhóm BN ≥ 80 tuổi có tổn thương cầu thận do nhóm BN này có nhiều yếu tố gây suy giảm MLCT, cả về tuổi và albumin niệu.
Nghiên cứu còn chỉ ra có sự tương quan giữa MLCT với thời gian phát hiện ĐTĐ, cho thấy thời gian phát hiện bệnh càng cao thì MLCT càng giảm nhiều, tương tự nghiên cứu của KongS. Lý do chính có lẽ do kiểm soát đường huyết kém gây biến chứng thận, và MLCT giảm theo tuổi. Ngoài ra có thể do các BN lớn tuổi, phải dùng nhiều thuốc chữa các bệnh đi kèm, những thuốc này (ví dụ NSAID) có thể ảnh hưởng đến chức năng thận.
4.3. Đặc điểm điều trị thuốc điều trị ĐTĐ
Trong nhóm BN có MLCT ≥ 45, 52,6% BN điều trị bằng thuốc viên đơn thuần và 31,6% BN điều trị bằng insulin đơn thuần. Tỷ lệ này ở nhóm MLCT < 45 lần lượt là 33,3% và 52,4%. Sự khác biệt về phác đồ điều trị giữa 2 nhóm BN do nhiều yếu tố tác động, trong đó chức năng thận có liên quan đến chống chỉ định của một số thuốc viên hạ đường huyết. Sự thay đổi phác đồ điều trị này tương tự nghiên cứu của N. Grandfils.Tuy nhiên tỷ lệ BN điều trị bằng thuốc viên đơn thuần trong nghiên cứu của chúng tôi thấp hơn và tỷ lệ BN được điều trị bằng insulin lại cao hơn, có lẽ do ở Việt Nam bị hạn chế các thuốc uống hạ đường huyết an toàn với BN suy thận (như Glipizide, ức chế DPP-4…). Ngoài ra các BN của N. Grandfils được kiểm soát đường huyết tốt hơn (HbA1c trung bình là 7,1%) nên nhiều BN không cần đến insulin.
Tỷ lệ BN điều trị sulfonylurea ở nhóm có MLCT ≥ 45và < 45 mL/phút là 47,6% và 37,1%. Tìm hiểu sâu hơn chúng tôi thấy tỷ lệ BN điều trị gliclazide, glimepiride và glibenclamide lần lượt là 27,7%; 8,2% và 1,6%. Ở Việt Nam, gliclazide là thuốc sulfonylurea duy nhất có thể điều trị được cho những BN suy thận (nhưng phải giảm liều) vì nó chuyển hóa ở gan thành chất không có tác dụng dược lý, tuy nhiên vẫn cần lưu ý và thận trọng khi điều trị gliclazide ở nhóm BN có MLCT giảm nặng và rất nặng, đặc biệt ở BN có bệnh lý gan kèm theo. Trong nghiên cứu của chúng tôi, tất cả 17,6% BN có MLCT < 15 mL/ph điều trị bằng gliclazide đều không được điều chỉnh liều, có thể do bác sỹ thấy đây là thuốc rẻ, có hiệu quả tốt từ nghiên cứu ADVANCE mà không biết BN bị suy thận hoặc không biết thuốc bị chống chỉ định hay phải điều chỉnh liều. Những BN này tiềm ẩn nguy cơ rất cao bị hạ đường huyết, mà hạ đường huyết ở người cao tuổi thường dẫn đến các biến chứng tim mạch nặng hoặc tử vong.
Tỷ lệ BN có giảm MLCT nhưng vẫn điều trị Glibenclamide không nhiều (chỉ 1,6%), nhưng là rất nguy hiểm vì thuốc này rất hay gây hạ đường huyết ở những BN suy thận. Các bác sỹ cần biết thuốc này bị chống chỉ định tuyệt đối ở BN suy thận.
Tỷ lệ BN điều trị metformin ở nhóm có MLCT ≥ 45 là 38,1%. Điều đáng ngạc nhiên nhưng cũng hết sức nguy hiểm là có sự gia tăng tỷ lệ BN điều trị metformin ở nhóm BN có MLCT < 45 mL/phút, nghĩa là bị chống chỉ định.Đặc biệt có tới 20% BN có MLCT < 15 ml/phút vẫn điều trị metformin. Nghiên cứu của N. Grandfils cũng thấy một số lượng không nhỏ BN điều trị metformin dù MLCT đã giảm xuống dưới 45. Nguyên nhân được chỉ ra là do các bác sĩ điều trị không thực sự chú ý đến bệnh lý thận khi điều trị BN ĐTĐ (chỉ 51% bác sĩ coi trọng vấn đề bệnh thận khi điều trị cho BN) [7]. Thực tế có nhiều bác sỹ chỉ chú ý đến nồng độ creatinin máu mà không tính MLCT, trong khi MLCT phụ thuộc nhiều vào tuổi và cân nặng của BN, mà cân nặng của người cao tuổi ở Việt Nam thường thấp. Chính vì vậy một số tác gải khuyến cáo không nên điều trị metformin cho những người trên 80 tuổi do nguy cơ nhiễm toan acid lactic, nhưng trong nghiên cứu của chúng tôi, có tới 20% BN ≥ 80 tuổi vẫn sử dụng metformin.
Trong nghiên cứu của chúng tôi, có 60,7% BN được điều trị bằng insulin (đơn trị liệu hoặc phối hợp với thuốc uống). Trong đó, nhóm BN ≥ 80 tuổi được điều trị insulin nhiều nhất, lên tới 80%. Tỷ lệ BN điều trị insulin có xu hướng tăng lên khi MLCT giảm, cụ thể tỷ lệ BN điều trị insulin ở nhóm có MLCT < 30 cao hơn có ý nghĩa thống kê so với nhóm có MLCT ≥ 30 mL/phút(51,3% so với 77,3%). Các lý do khiến tỷ lệ điều trị insulin tăng ở các BN lớn tuổi có thể do MLCT giảm, BN gày, BN có các bệnh đi kèm nên hạn chế dùng thuốc uống, và cũng có thể do BN càng lớn tuổi thì thời gian bị bệnh ĐTĐ lâu nên insuin nội sinh giảm hoặc kiểm soát đường huyết tồi nên cần insuin nhiều hơn.
5. KẾT LUẬN
Qua nghiên cứu tình hình sử dụng thuốc ĐTĐ ngoại trú ở 61 BN ĐTĐ typ 2, tuổi từ 60 – 89, điều trị nội trú tại khoa Nội tiết – ĐTĐ, Bệnh viện Bạch Mai từ 8/2014 – 2/2015,chúng tôi rút ra 2 kết luận sau:
5.1. Sự thay đổi MLCT ở BN ĐTĐ typ 2 cao tuổi
- MLCT trung bìnhcủanhóm BN nghiên cứu là 38,6 ± 18,9 ml/phút/1,73m2.
- MLCT tỷ lệ nghịch với tuổi của BN và với thời gian bị bệnh ĐTĐ
5.2. Tình hình điều trị thuốc ĐTĐ ở BN ĐTĐ typ 2 cao tuổi
- Tỷ lệ BN điều trị bằng insulin đơn thuần tăng lên và điều trị bằng thuốc viên đơn thuần giảm đi khi MLCT giảm, thời gian phát hiện ĐTĐ lâu.
- Tỷ lệ BN điều trị sulfonylurea giảm khi MLCT giảm, còn 17,6% BN có MLCT giảm nặng điều trị gliclazide và 20% BN có MLCT giảm nặng điều trị Glimepiride
- Tỷ lệ BN điều trị metformin tăng lên khi MLCT giảm, và có tới 20% BN có MLCT<15 ml/ph và 20% BN ≥ 80 tuổi vẫn điều trị bằng metformin.
- Tỷ lệ điều trị insulin tăng khi MLCT giảm (77,3% BN MLCT < 30 ml/ph) và thời gian phát hiện ĐTĐ lâu(87% BN phát hiện ĐTĐ ≥ 15 năm).
TÀI LIỆU THAM KHẢO
- Lindeman RD (1990). Overview: renal physiology and pathophysiology of aging. Am J Kidney Dis, 16, 275.
- Lindeman RD, Tobin JD, Shock NW (1984). Association between blood pressure and the rate of decline in renal function with age. Kidney Int, 26, 861 – 868.
- Kasiske BL (1987). Relationship between vascular disease and age-associated changes in the human kidney. Kidney Int, 31, 1153 – 1159.
- A P S Kong, W Y So, C C Szeto et al (2006). Assessment of glomerular filtration rate in addition to albuminuria is important in managing type II diabetes.Kidney International,69, 383–387.
- Grandfils, B. Detournay, C. Attali, et al (2013). Glucose Lowering Therapeutic Strategies for Type 2 Diabetic Patients with chronic Kidney Disease in Primary Care Setting in France: A Cross-Sectional Study.International Journal of Endocrinology.
- Bailey CJ, Day C (2012). Diabetes Therapies in Renal Impairment.British Journal of Diabetes and Vascular Disease,12(4), 167-171.
 Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam
Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam Hội Nội Tiết – Đái Tháo Đường Miền Trung Việt Nam